疾患・特集
糖尿病
日本人の糖尿病人口は増加し続けています。しかし血糖値が高いだけではほとんど自覚症状がないため、健康診断で血糖値が高いと指摘された段階で、すでに糖尿病を患っている場合も…。糖尿病の症状や、予防のための食事・運動、合併症など糖尿病に関連する気になる情報をご紹介します。
日本人の糖尿病人口は増加し続けています。しかし血糖値が高いだけではほとんど自覚症状がないため、健康診断で血糖値が高いと指摘された段階で、すでに糖尿病を患っている場合も…。糖尿病の症状や、予防のための食事・運動、合併症など糖尿病に関連する気になる情報をご紹介します。
糖尿病は、目の病気(網膜症)、神経疾患の足潰瘍(かいよう)や壊疽(えそ)、慢性腎臓病(三大合併症といいます)、動脈硬化や心筋梗塞(冠動脈疾患といいます)、脳梗塞や痛風、さらにはがん、認知症、うつ病など多くの病気に関わるため、糖尿病を放置せず、自己管理して生活習慣の見直すことが重要です。スリーワンクリニック名誉院長の板倉弘重先生に、医師が参考にする「糖尿病標準診療マニュアル*1」をもとに、セルフチェックのポイントを解説してもらいました。 目次 糖尿病は血糖値が診断に必須、HbA1c値・高血糖症状・糖尿病網膜症があれば確定診断 糖尿病の治療の第1歩は生活習慣の見直しと食事・運動療法 治療中は低血糖とシックデイに注意、受診を中断しないことが重要 板倉弘先生のワンポイントアドバイス:自分のリスクはセルフチェックで早期発見、自己判断で受診中断をしないで! 糖尿病は血糖値が診断に必須、HbA1c値・高血糖症状・糖尿病網膜症があれば確定診断 「糖尿病標準診療マニュアル」では、三大合併症(網膜症・腎臓病・神経障害)をはじめ、他の病気の発症・悪化を防止するために、生活習慣の改善する自己管理が重要としています。 問診や検査結果(血糖値、HbA1c値、脂質値、血圧値)などから診断(血糖値が必須でHbA1c値6.5以上もしくは高血糖症状または糖尿病網膜症)や重症度、合併症が検討され、生活習慣の改善指導と薬の処方といった治療を受けます。 下記は、初診時の問診で聞かれる内容と確定診断、治療目標の目安です。 症状はふだんの生活、検査値は健康診断の結果を参考にセルフチェックをしましょう。また、糖尿病に関わる合併症もチェックしましょう*2。 表1:初診時に受ける問診(病歴聴取)の内容 高血糖による症状:口渇 多飲 多尿 体重減少 易疲労感 糖尿病合併症の疑い:視力低下 足のしびれ感、歩行時下肢痛 勃起障害、無月経 発汗異常 便秘・下痢 足潰瘍、壊疽など 他の生活習慣病の既往:高血圧、脂質異常症 心血管系の病気:冠動脈疾患、脳血管障害 末梢動脈疾患、下肢閉塞性動脈硬化症など 歯周病の症状と既往歴 糖尿病の家族歴 生活習慣:食生活、身体活動喫煙、飲酒 肥満の有無、体重の変遷(これまでの最大重量と20歳頃の体重)など 糖尿病の治療歴や治療を中断した経験 表1の出典:日本糖尿病・生活習慣病ヒューマンデータ学会・糖尿病標準診療マニュアル(一般診療所・クリニック向け)第15版、3ページ、糖尿病に関する必須病歴聴取・診察・検査のタイミング、(1)病歴聴取を基に作成しました。 表2:糖尿病の診断 ○血糖値(3つの測定結果注1のうちどれか1つ) + ○HbA1c値:6.5%以上(HbA1c値のみでは確定診断になりません) ○高血糖症状:口渇,多飲,多尿,体重減少,易疲労感 ○糖尿病網膜症 注1:血糖値は食生活により変動しやすいので、下記の3つのタイミングで測定されます。 随時血糖値200mg/dL以上 早朝空腹時の血糖値126mg/dL以上 75g経口ブドウ糖負荷試験200mg/dL以上(医療機関で測定されます) 表3:治療目標の目安(血糖値とHbA1c値は合併症予防の目標値。目標は個人の状態によって変わります) 体重 BMI25以上(BMIチェック)は体重5%減量 血圧 収縮期血圧130mmHg未満、拡張期血圧80mmHg未満 血糖 血糖値 空腹時血糖値:130mg/dL未満(合併症を予防するための目安)*1 食後2時間後の血糖値:180mg/dL未満(合併症を予防するための目安) HbA1c値 耐糖能異常:7.0%未満(合併症を予防するための目安)*1 脂質 LDLコレステロール 120mg/dL未満(冠動脈疾患を合併する場合は100mg/dL未満)*2 HDLコレステロール 40mg/dL未満 non-HDLコレステロール 150mg/dL未満(冠動脈疾患を合併する場合は130mg/dL未満)*3 中性脂肪 150mg/dL未満 ※参考:脂質値について https://www.health.ne.jp/library/detail?slug=hcl_5000_w5000853 *1:血糖値とHbA1c値は、合併症予防の観点からHbA1cの目標を7%未満(診断基準では6.5%以上)、血糖値は空腹時血糖値130mg/dL未満(診断基準では126mg/dL)、食後2時間の血糖値が180mg/dL未満がおおよその目安になります。 *2:推算LDLコレステロールの計算式は総コレステロール-HDL-コレステロール−(中性脂肪÷5)です。中性脂肪は、トリグセライドともいいます。中性脂肪の値が400mg/dL以上の場合は推算LDLコレステロールが計算できません。 *3:non-HDLコレステロール:= 総コレステロール − HDL(善玉)コレステロール 表3の出典:日本糖尿病・生活習慣病ヒューマンデータ学会・糖尿病標準診療マニュアル(一般診療所・クリニック向け)第15版、5ページ、治療方針、(1)治療目標(絶対的な目標値ではなく、個々の症例で適切な値を設定する。また、高齢者に対する絶対的なエビデンスではない)を基に作成しました。 糖尿病の治療の第1歩は生活習慣の見直しと食事・運動療法 糖尿病の治療の第1歩は、生活習慣の見直しと食事・運動療法です。食事療法に関しては、糖尿病診療ガイドライン2019年版に目標体重に応じたカロリー摂取量の目安があります。 ●目標体重: 65歳未満:身長(m)×身長(m)×22 65~74歳:身長(m)×身長(m)×22~25 75歳以上:身長(m)×身長(m)×22~25 ●エネルギー(総カロリー)係数: 大部分が座りながらの活動になる:25~30kcal/kg 座り仕事が中心だが通勤・家事、軽い運動を含む:30~35kca/kg 力仕事、活発な運動習慣が多い:35kcal/kg以上 糖尿病診療ガイドライン2019年版 目標体重に関しては、以前はBMI22が標準体重とされていましたが、医師が診療時に参考とする日本糖尿病学会の糖尿病診療ガイドライン2019年版では、65歳以上ではBMI22~25と幅があります(75歳以上は本人の状態を考えて適宜判断されます)。 ガイドラインには、BMIと死亡率との関係を検討した研究ではアジア人で死亡率が最も低いBMIは20~24.9、日本人の2型糖尿病の研究結果で死亡率が最も低いBMIが20~25との報告、日本人の食事摂取基準2020年版では目標とするBMIは20~24.9との記載があります。 運動療法に関しては、歩行は1回15~30分を1日2回(歩数8000~9000歩)、週3回以上が目安になります。 治療中は低血糖とシックデイに注意、受診を中断しないことが重要 薬の治療に関しては、患者さんの糖尿病の状態や他の病気との合併によって異なりますので、医療機関での診断・治療に従ってください。 患者さんが注意しないといけないのは、低血糖とシックデイです。 低血糖は血糖値60~70mg/dL以下といわれますが、血糖値が70~90mg/dLでも低血糖症状が現れるときがあります。血糖値を自己測定している人は、ぼーっとするなど、ふだんとはちょっと違う感じがしたときは数値をチェックしましょう。 シックデイは、治療中に発熱や嘔吐などにより食欲が低下したり、下痢するようなケースをいいます。薬の治療を受けている人は、他の原因がなくこのような症状がある場合は医療機関に相談しましょう。 また、生活習慣の見直しと食事・運動療法でも改善しない場合は医療機関で治療を受けますが、自分の判断で受診を勝手に中断しないことが重要です。 糖尿病患者さんが治療を中断せずに継続してもらうための支援策を探ることを目的とした研究をもとに作成された文献の「糖尿病受診中断対策包括ガイド*3」には、受診を中断する人の特徴と対策が紹介されているので、参考にしましょう(参考記事:通院を中断する患者の特徴は?)。 自分のリスクはセルフチェックで早期発見、自己判断で受診中断をしないで! 糖尿病や合併症の対策として、セルフチェックと自己管理は重要です。ふだんの食生活や日ごろの症状、健康診断の検査結果をもとに高血圧、糖尿病、脂質異常症のリスクを把握できますし、慢性腎臓病や冠動脈疾患、痛風などもセルフチェックできます。 慢性腎臓病に関しては、糖尿病患者さんでは知らないうちに腎機能が悪化していく糖尿病性腎臓病(DKDといいます)に注意しましょう(参考記事:健診で見逃されて腎不全や透析?糖尿病性腎臓病(DKD)に注意)。 最後になりますが、セルフチェックと自己管理、人によっては医療機関で治療を受けることが糖尿病と合併症の改善につながるので、仕事が忙しいといった理由や、体調がよいとか自分で判断して自己管理や受診を中断することは避けるようにしてください。 *1:日本糖尿病・生活習慣病ヒューマンデータ学会・糖尿病標準診療マニュアル(一般診療所・クリニック向け)第15版 (http://human-data.or.jp/wp/wp-content/uploads/2019/04/DMmanual_15_190314.pdf) *2:健康診断の結果(血圧・血糖・脂質など)から、合併症の冠動脈疾患、慢性腎臓病、高尿酸血症についても把握できます。下記の診断基準が目安です。 表:健診結果から合併症の冠動脈疾患、慢性腎臓病、高尿酸血症のリスクを探る 冠動脈疾患 10年以内の発症確率 吹田スコア:LDL・HDLコレステロール、血圧、耐糖能異常など8項目を点数化 計算式と診断基準 https://www.health.ne.jp/library/detail?slug=hcl_5000_w5000854 慢性腎臓病 GFR 60mL/分/1.73m2未満(クレアチニン値から計算できます) 計算式と診断基準 https://www.health.ne.jp/library/detail?slug=hcl_5000_w5000875 高尿酸血症 尿酸値 7.0mg/dL 診断基準 https://www.health.ne.jp/library/detail?slug=hcl_5000_w5000919 *3:厚生労働科学研究「患者データベースに基づく糖尿病の新規合併症マーカーの探索と 均てん化に関する研究―合併症予防と受診中断抑止の視点から(研究代表者:野田光彦先生)」。「かかりつけ医による2型糖尿病診療を支援するシステムの有効性に関する研究(J-DOIT2)をはじめとした研究の成果を踏まえて作成されました。 ■関連記事 薬を残してしまう糖尿病患者の特徴とは 働きざかりにオンライン診療は有用かどうかを検証 糖尿病 生活習慣病 CKD(慢性腎臓病) 公開日:2020/01/22 監修:芝浦スリーワンクリニック 名誉院長 板倉弘重先生

東京衛生病院の杉本正毅先生が推進する糖尿病の個別化治療対策のひとつ、薬物療法最適化プログラムは、「患者さんが主体となって糖尿病を治す!」ことを重要視しています。今回、患者さんが主体となって血糖コントロール治療に取り組んだことによって病気が改善した事例について紹介します*1。 目次 患者中心医療により患者さんが自立して積極的に治療に取り組む 医師が第1に推奨する薬ではなく第2推奨薬を患者さんが選択 「自分で決定しよう」とすることによって患者さんは医師と責任を共有し合う 食は人間の多様性が現れる「場」なので患者中心医療が必須 患者中心医療により患者さんが自立して積極的に治療に取り組む 杉本先生は、患者さんの食習慣や患者さんのライフスタイルを尊重し、患者さんにとって実行可能なカロリーと炭水化物比率を患者さんと相談しながら決定しています。 3日間の血糖パターンに基づいて、候補となる複数の治療薬を選択し(「薬物療法最適化プログラム」と言います)、可能な限りわかりやすい説明を加えながら、患者さん自身が自分に適した処方薬を決定できるように支援しています(関連記事:糖尿病患者さんが自分に最適な血糖管理薬を選べるよう支援 患者さんが糖尿病を治す!(4))。 食文化とはその人が生まれ育った家庭や風土によって培われてきたものであり、たとえ糖尿病を患ったとしても、患者さんのこれまでの食生活を全否定し、カロリーや栄養バランスなど医学的な論理による食事療法に置き換えても長続きするとは思えません。 おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) カロリーや糖質の数字にこだわって健康になれる?患者さん自身が糖尿病を治す!(2) 杉本先生はこれまでの患者さんの食生活、食の嗜好を、時間をかけて聞き出し、患者さんにとって実行可能な食事を実現するために薬物療法を活用することを重視しています。 つまり、「最初に食事制限ありき」という伝統的な診療スタイルから「自分らしい食生活の実現を支援」して(関連記事:あなたの「おいしい」と健康を支援する糖尿病食事指導 患者さん自身が糖尿病を治す!(3))、積極的に薬物療法を活用することを推奨しています。 事例を紹介します。糖尿病を発症してから20年以上インスリン療法を続けてきた患者さんです。患者さんの血糖自己測定の結果は「食後高血糖型」を呈していました。 つまり、食前血糖値は良好でしたが食後血糖値が高く、ヘモグロビンA1C値は8%を超えていました。また、Body mass Index(BMI、肥満指数)は26で軽度肥満でした。 医師が第1に推奨する薬ではなく第2推奨薬を患者さんが選択 杉本先生は食後高血糖の改善を目指して、食後血糖改善薬リストの中から、患者さんに薬の変更案として第1推奨薬(SGLT2阻害薬)と第2推奨薬(α-グルコシダーゼ阻害薬とグリニド製剤の配合剤)を提示し、それぞれの薬剤について、十分な説明を行い、患者さんに決定を委ねました。 図:患者さんが積極的に治療に取り組むための決定共有アプローチ提供:杉本正毅先生 杉本先生は第1推奨薬のSGLT2阻害薬は体重減少効果を有し、低血糖リスクも低く、1日1回服用であるのに対して、第2推奨薬のαグルコシダーゼ阻害薬とグリニド製剤の配合剤は体重増加作用や低血糖リスクがあり、1日3回服用しなければならないことから「第1推奨薬の方があなたにより適していると思う」と伝えました(図参照)。 ところが、驚いたことに患者さんは第2推奨薬を希望されました。 患者さんの決定を受けて、内心驚きながらも杉本先生はその決断を快く受け入れ、第2推奨薬で食後血糖値を改善させたいという患者さんの決心を強化し、退路を断つ目的で、超速効型インスリンであるグルリジン(アピドラ®)を中止しました(食前血糖値が高くなってもインスリンを増量すれば良いという逃げ道があると、食事管理になかなか真剣になれません)。 その後の経過は、食後血糖値改善薬を追加したにもかかわらず、食後血糖値のみならず、食前血糖値まで改善し、順調にヘモグロビンA1C値が改善しました。 「自分で決定しよう」とすることによって患者さんは医師と責任を共有し合う 今回の事例では、患者さんが「主治医の観点からは最善とは思えない選択」をしたにもかかわらず、予想以上の臨床的な効果が得られました。 プラスアルファの効果が得られたことについて、杉本先生が患者さんに質問したところ、以下のような回答が返ってきたそうです。 Q. 食後の高血糖を改善するために第1推奨薬と第2推奨薬を提案したところ、第2推奨薬を選んだ理由は? A. 第1推奨薬は新薬で薬による事故があったというニュースを見て、少し怖いという先入観がありました。また少し前に軽い膀胱炎になりトイレが近いことに困っていたので、トイレの回数が増えるという点も気になりました。 また、第2推奨薬は2つの効果を持つ配合剤でしたが、過去に片方の作用を持つ薬を服用した経験があり、その薬は食後高血糖に効果があることを知っていました。今回、1つで2つの効果を持つ薬を試してみたいと思いました。 Q. 血糖コントロールが良好になった理由は、薬があなたの病態に合っていたのでしょうか?それとも「自分自身で選択した」ことが、自己管理にも影響したのでしょうか? A. 2番目の配合剤に関しては、配合剤の片方の薬剤は過去に服用した経験があり、効果として食後の血糖値が下がることはわかっていました。それで、食事の時間はしっかり食べて、間食はせずに食前の血糖値改善も心がけています。 体重はやや増加していますが、むくみなどはありません。食事をもう少し注意すれば、良好になることも期待できそうです。 Q. 今回の経験を通して学んだことがあれば、教えて下さい。 A. 今回、患者さんも薬の選択に関わり、治療に主体的に取り組むという患者さん中心の医療を推進することによって、ご本人は責任をもって食事管理に取り組むようになりました。杉本先生は「今回の経験を通じて、僕自身も患者さんの視点値観など大切なことをたくさん学ぶことができた」と語っておられました。 食は人間の多様性が現れる「場」なので患者中心医療が必須 最後になりますが、杉本先生の診療方針は専門家が糖尿病を治すものではなく、「患者さんが糖尿病を治す!」をモットーにしています。 というのは、患者さんの生活環境はそれぞれですので、患者さんの嗜好や価値観を取り入れて個人に応じて効果的な患者中心の医療を実現することこそ重要なのです。 食生活は本人が長い間にわたって培ってきたものです。だからこそ、患者さんが中心にならないといけませんし、患者さんが主体的に治療に取り組むことが重要になるのです。 杉本先生は、「血糖値を上げずに美味しく食べるスキルを丁寧に教えることで、患者さんが自信を持って、自分らしい食事ができるよう主体的に治療に取り組むことを支援することが専門家の役割です」と強調しています。 糖尿病患者さんが健康のための適量を身につけ、「自分らしい食と健康の心地よい関係」を維持し、自立して主体的に取り組めるような医療が実現することを心から願ってやみません。 *1:記事に関しては以下をもとに作成しました。 2018年11月22日開催:第40回荒川糖尿病フォーラムの杉本正毅先生の講演「“自分らしく食べる”を支援するカーボカウントを活用したエンパワーメント・アプローチ」 杉本正毅 (@DiabetesCafe) Twitter https://twitter.com/diabetescafe ナラティヴ・カフェ Narrative Cafe Diabetes Cafe:糖尿病診療におけるナラティヴ・アプローチ http://sugimotomasatake.com/ カーボカウント研究会 カーボカウントで楽しい生活 http://www.carbocounting.com/blog/ ■関連記事 おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) カロリーや糖質の数字にこだわって健康になれる?患者さん自身が糖尿病を治す!(2) あなたの「おいしい」と健康を支援する糖尿病食事指導 患者さん自身が糖尿病を治す!(3) 糖尿病患者さんが自分に最適な血糖管理薬を選べるよう支援 患者さん自身が糖尿病を治す!(4) 公開日:2019/04/12 監修:アドベンチスト会東京衛生病院附属教会通りクリニック 内科 杉本正毅先生

東京衛生病院の杉本正毅先生は、患者さんがカロリーや栄養バランスに縛られず、健康のための適量となる食事内容と、これまでの食生活(食文化)との調和をはかることで、健康との心地よい関係を維持してもらうために、基礎カーボカウント法を活用した薬物療法適正化プログラムを推進しています。血糖管理薬が必要となる患者さんに、最適な薬物療法を見つけてもらうプログラムの実際について紹介します*1。 目次 基礎カーボカウントをマスターしたら、薬物療法最適化プログラムで処方の最適化を図る あなたは食前高血糖型、それとも食後高血糖型? 血糖パターンによる薬物療法最適化の実際 治療チームが「基礎カーボカウントの意義」と「決定共有アプローチ」というスタンスを共有する 基礎カーボカウントをマスターしたら、薬物療法最適化プログラムで処方の最適化を図る 杉本先生によると、多くの糖尿病患者さんは基礎カーボカウントをマスターすることで良好な血糖管理を手に入れることができます。 しかし、なかには基礎カーボカウントをマスターしても、なかなか希望するような血糖管理が得られない患者さんがいます。 特に、罹病期間が長い患者さんでは「インスリン分泌低下」、「インスリン抵抗性」、不規則な生活などが複雑に絡み合って、なかなか良好な血糖管理を実現できません。 そんなとき、その患者さんに最適な薬物療法を見つける方法が「薬物療法最適化プログラム」(図1)です。 図1:薬物療法最適化プログラム SMBG:self monitoring of blood glucose(自己血糖測定)の略提供:杉本正毅先生 「薬物療法最適化プログラム」とは3日間・計9食の食事記録から血糖パターンを明らかにして、その患者さんに最適な処方を見つける方法です。 患者さんは食事記録と血糖測定記録をもって来院し、管理栄養士の指導を受けます。 管理栄養士は1食の炭水化物摂取量と1日の炭水化物摂取量が守られているかどうかを確認し、食事に由来する高血糖(糖質過剰摂取)や低血糖(糖質摂取不足)があれば、その是正のためのアドバイスを行います。 このように、患者さんは毎回、基礎カーボカウントができるようになるまで、管理栄養士による指導を受けます。 そして食事に由来する高血糖や低血糖がみられなくなったら、医師はいよいよ「血糖パターン管理に基づく処方最適化」へ進むことができるわけです。 あなたは食前高血糖型、それとも食後高血糖型? 3日間9食の食事記録と自己血糖測定(1日7回×3日間)の結果から血糖値パターン、すなわち空腹時高血糖型(食前高血糖型)と「食後高血糖型」を把握します(図2)。 図2:血糖パターン:空腹時高血糖型(食前高血糖型ともいいます)と食後高血糖型 提供:杉本正毅先生 以下のケース(図3-A)は一定の血糖パターンを呈していないので「混合型」と呼びます。 これは患者さんが食前血糖値を見て、高ければ糖質を制限している、低ければ爆食している結果が得られます。 このような患者さんが「基礎カーボカウント」をマスターすると、まったく別人のような血糖パターンを呈することがあります(図3-B)。 図3:食前高血糖型と食後高血糖型が混合した患者さんが「基礎カーボカウント」をマスターした結果 提供:杉本正毅先生 このように基礎カーボカウントは血糖値の秩序を回復させ、その患者さんに最適な処方が何かを明らかにしてくれるツールであることがわかります。 血糖パターンによる薬物療法最適化の実際 すべての薬剤は「主に食前血糖値を改善する薬剤」と「主に食後血糖値を改善する薬剤」に分類することができます(図4-A)。 本プログラムは得られた血糖パターンに基づいて、その患者に最適な薬剤を決定するツールです。血糖パターンで表されることで、複雑と思われた患者さんの病態が見事なまでに単純化できることがわかります。 図4-Bに最適化の方法を示します。 図4:血糖パターンに基づく薬剤選択 提供:杉本正毅先生 「空腹時(食前)高血糖型」であれば、空腹時血糖値改善薬のリストの中から、「食後高血糖型」であれば、図3の食後血糖値改善薬のリストの中から選択します。 冒頭に示した写真のように薬剤一覧表を患者さんに見せながら、それぞれの薬剤に関する情報を与えて、可能な限り患者さんが自分の頭で考えて、自分に最適な薬剤を選べるように支援します(決定共有アプローチ)。 杉本先生によると、このプログラムを実行することで、これまで食前血糖値改善薬しか処方していなかった患者さんの血糖パターンが、実は「食後高血糖型」を呈することが判明し、医師が自らの処方の誤りに気づくこともあるので、医師にとっても教育的なツールとなるそうです。 治療チームが「基礎カーボカウントの意義」と「決定共有アプローチ」というスタンスを共有する 薬物療法最適化プログラムは、患者さん個人の食生活や価値観などを尊重し、実行可能な食事指導をめざす基礎カーボカウントとセットで行うことで、薬物療法を最適化するツールです。 その実践には、糖尿病治療チーム全員が「基礎カーボカウントの意義」と「決定共有アプローチ」というスタンスを共有していることが求められます。 次回は、薬物療法最適化プログラムに取り組んだ患者さんの事例を紹介します。事例の患者さんは、杉本先生が最も推奨する薬ではなく2番目に推奨する薬を本人が選択して、主体的に治療に取り組んだことで血糖コントロールが良好になりました。 *1:記事に関しては以下をもとに作成しました。 2018年11月22日開催:第40回荒川糖尿病フォーラムの杉本正毅先生の講演「“自分らしく食べる”を支援するカーボカウントを活用したエンパワーメント・アプローチ」 杉本正毅 (@DiabetesCafe) Twitter https://twitter.com/diabetescafe ナラティヴ・カフェ Narrative Cafe Diabetes Cafe:糖尿病診療におけるナラティヴ・アプローチ http://sugimotomasatake.com/ カーボカウント研究会 カーボカウントで楽しい生活 http://www.carbocounting.com/blog/ ■関連記事 おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) カロリーや糖質の数字にこだわって健康になれる?患者さん自身が糖尿病を治す!(2) あなたの「おいしい」と健康を支援する糖尿病食事指導 患者さん自身が糖尿病を治す!(3) 公開日:2019/04/10 監修:アドベンチスト会東京衛生病院附属教会通りクリニック 内科 杉本正毅先生

糖尿病患者さんが、「おいしく食べてきた食生活(食文化)」と、自分の健康に適量となる食事内容とのバランスをとれるよう支援する食事療法を東京衛生病院の杉本正毅先生は推進しています。「おいしい」と健康を支援する、カーボカウントの考え方を活用した患者さん中心の食事管理法について解説していただきました*1。 目次 「僕は、たとえ糖尿病であっても、おいしい食事を続けて欲しいと思っているので、カロリー制限という考え方が嫌いです」 まず「基礎カーボカウント」をマスターする 「基礎カーボカウント指導」の要点 「僕は、たとえ糖尿病であっても、おいしい食事を続けて欲しいと思っているので、カロリー制限という考え方が嫌いです」 第40回荒川糖尿病フォーラムでは、東京衛生病院の杉本正毅先生は講演の冒頭、上記のような挨拶から語り始めました。 カロリーや栄養バランスに縛られず、糖尿病患者さんの「美味しい」と健康を支援したい。それは僕が昔からずっと考えていたことでした。 おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) カロリーや糖質の数字にこだわって健康になれる?患者さん自身が糖尿病を治す!(2) 1993年、1型糖尿病患者さんを対象としたDCCT研究*2で、強化治療のグループの患者さんの食事指導にカーボカウント(Carbohydrade counting:炭水化物を数えるという意味)が採用され、その有効性が世界ではじめて証明されました。 その報告を知ったとき、僕は「これまでずっと糖尿病患者さんを苦しめてきたカロリー制限という呪縛からようやく患者さんを解放することができる」と小躍りしました。 1994年以降、米国ではカーボカウントは糖尿病患者の標準的な食事管理法として定着しています。今日は、日本ではなかなか普及しない基礎カーボカウントを活用した患者中心の食事指導についてお話ししたいと思います。 提供:杉本正毅先生 以下、同フォーラムでの講演内容をふまえて、基礎カーボカウント法を活用した食事管理法について具体的に紹介します*1。 まず「基礎カーボカウント」をマスターする 杉本先生の糖尿病食事指導に対する信念は「患者さんの『自己決定』を尊重し、実行可能な食事計画を立てること」です。 このため、「患者さんの嗜好、食文化に合っていて、長く続けられる食事管理法を、患者さんと協力して決めること」にこだわっています。 患者さんの価値観を大切にするためにはまず医師自身が自分の価値観を患者さんに表明することが大切だと先生は言います。 そこで、たとえばいかにもカロリー制限という呪縛に苦しんでいると思われる患者さんに対しては、「僕はたとえ糖尿病であっても患者さんにはおいしい食事を続けてほしいと思っていますので、普通の医師と違って『カロリー制限』という考え方が嫌いなのです。だから、もしもあなたが『俺はカロリー制限でなきゃイヤだ』という考えの持ち主なら、他の医師にかかることをお勧めします」と伝えることもあるそうです。 そんなとき、多くの患者さんがホッとした笑顔を見せるそうです。 こうした先生の方針にとって欠かせない食事管理法が「基礎カーボカウント法」です。 米国では1994年以降、基礎カーボカウント法が糖尿病患者さんに対する標準的な食事管理法として推奨されています。 ところが日本では不思議なことに「基礎カーボカウント法」がなかなか採用されず、カロリー制限食という指導法を長年推奨されてきたという歴史があります。 「基礎カーボカウント指導」の要点 それでは以下に『基礎カーボカウント指導』の要点を説明します。日本で流行している糖質制限食とはまったく異なるので、誤解されないようにすることが大切です。 まず3大栄養素である炭水化物、たんぱく質、脂質がそれぞれ血糖値にどのように影響するのかを詳しく説明します。 食後血糖値は主にその食事に含まれる炭水化物量で決まることを説明します。 このとき同時に高脂肪食(天ぷら、ミックスフライなど)では食後高血糖が遷延するので、食後血糖値を制御する基礎カーボカウント法の効果が現れにくいことも説明します。 次にプレート法を用いて、栄養バランスについて説明します。 そして、1日のカロリーと炭水化物量を示し、1食に摂る炭水化物量を示します。 続いて「炭水化物早見表」を渡して、主な食品の炭水化物量を示し、その患者さんの主食量を具体的に示します。 最後に「糖質制限食」との違いを説明します。 糖質制限食は、血糖値が上がらないように炭水化物摂取量を1日130g未満まで制限し、カロリーや脂質、たんぱく質の摂取量には一切規定がありません。これに対して、基礎カーボカウントは1日に摂る総カロリーとそれに占める炭水化物比率を示したうえで、「1食に食べる炭水化物量を一定にし、1日の炭水化物摂取量を守ること」です。 つまり、1食の炭水化物摂取量を固定(Fix)することであり、制限することを求めません。 カロリー計算を求めないことを説明します。 杉本先生の基礎カーボカウント指導は、患者さんに「カロリー計算」を求めません。その理由はカロリー計算とカーボカウントを同時に行うことは非常に煩雑で、実践が容易という基礎カーボカウントのメリットが損なわれること、さらに実際のところ、1食に摂る炭水化物量を固定し、1日の炭水化物摂取量を定める基礎カーボカウントではカロリー計算をしなくても、カロリーオーバーで失敗する人は少ないという理由によります。 ■指導例 もっとも標準的な指導は1日2000kcal、炭水化物50%(250g/日)で、もしも患者さんが1日1回おやつを食べたいという希望を持っている場合 →朝食70g、昼食80g、スナック30g、夕食70g もしも、1日2回おやつを食べる習慣を持っている患者さんなら、以下のようになります。 →朝食70g、スナック 20g、昼食 70g、スナック20g、夕食 70g 患者さんは基礎カーボカウントを守りながら、その中で自分らしい食生活の実践に努力します。しかし、なかにはもう少しご飯など炭水化物をたくさん食べたいという人もいます。 そんなときには1日の炭水化物量と1食の炭水化物量を変更し、それに合わせて、食後血糖値を下げる薬を調整することで、患者さんの食べたい食事と血糖管理の両立を図ります。 次回は、血糖管理のための薬物療法最適化プログラムについて具体的に紹介します。 *1:記事に関しては以下をもとに作成しました。 2018年11月22日開催:第40回荒川糖尿病フォーラムの杉本正毅先生の講演「“自分らしく食べる”を支援するカーボカウントを活用したエンパワーメント・アプローチ」 杉本正毅 (@DiabetesCafe) Twitter https://twitter.com/diabetescafe ナラティヴ・カフェ Narrative Cafe Diabetes Cafe:糖尿病診療におけるナラティヴ・アプローチ http://sugimotomasatake.com/ カーボカウント研究会 カーボカウントで楽しい生活 http://www.carbocounting.com/blog/ *2:DCCT研究(DCCT:Diabetes Control and Complications Trial)は、1983〜1993年に米国とカナダで行われた大規模臨床研究。1型糖尿病患者を、強化治療のグループ(強化インスリン療法または持続皮下インスリン注入療法)と従来治療のグループ(当時の一般的治療の1日1~2回のインスリン注射)に分けて、両グループ間で網膜症・腎症・神経障害といった合併症の発症や進展の予防が可能かどうかを調べたものです。食事管理ツールとしてカーボカウントが活用されました。 ■関連記事 おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) カロリーや糖質の数字にこだわって健康になれる?患者さん自身が糖尿病を治す!(2) 公開日:2019/04/05 監修:アドベンチスト会東京衛生病院附属教会通りクリニック 内科 杉本正毅先生

糖尿病だから「食べてはいけない」、「何カロリー以下」、「糖質は何グラム以下」と制限を強要するように指導される、あるいは意識過剰になって必要以上に制限するのは心から健康になれますか?一生続けるのでしょうか?東京衛生病院の杉本正毅先生が推進する「自分らしい食と健康との気持ちよい関係性」について、糖尿病の食事療法をふまえて考えてみます*。 目次 患者さんがおいしく食べる食生活(食文化)を大切にする意義を考える 「おいしく食べる」と「栄養を摂ること」は違います 生物医学的な側面ばかりを強調する食事療法には注意が必要 ダイエット目的の糖質制限食と糖尿病治療としての糖質制限食の違いに注意が必要 患者さんの食文化と自分の健康に適した食事の内容とのバランスが重要 患者さんがおいしく食べる食生活(食文化)を大切にする意義を考える 糖尿病は大雑把にいうと、糖尿病になりやすい遺伝素因をもった方が歳をとったり、運動が減ったり、体重が増えたりして発症する病気です。 治療の食事療法には、カロリー(エネルギー)や、血糖値上昇に関係する栄養素の糖質(炭水化物の大半を占めます)を制限する方法などがあります。 エネルギー制限食 糖尿病診療ガイドライン2016によると、1日の総カロリー(エネルギー)、その50~60%を炭水化物量、20%をたんぱく質、残りを脂質に分けて数字目標を設定します。「糖尿病食事療法のための食品交換表第7版」などを参考に、食品ごとの単位(1単位80kcal)を計算して1日何単位を摂取するのか決定する方法や、炭水化物量を1g当たり4kcalで計算する方法などでカロリーや栄養成分を制限する食事療法です。 糖質制限食 糖質制限食にはさまざまなやり方があるようですが、1日に食事に含まれる糖質130g未満(1食あたり20〜40g程度未満)を目標とする方法がもっとも普及しているようです(詳細はロカボ・オフィシャルサイトを参照してください)。 たとえば、主食のご飯1杯(150g)はカロリー(エネルギー)量が約250kcalで糖質は約55g、食パン1枚(60g)はカロリー量が約160kcalで糖質は約26gあります。 となると、何カロリーあるいは糖質何グラムに囚われて、自分がいままでおいしく食べてきたことを我慢する、もしくは食べてはいけないと思いがちになります。 食事のカロリーや糖質量のことで頭がいっぱいになって、必要以上に制限する人もいますが、健康が手に入ったとしても、そんな生き方は長く続くのでしょうか? 一生続けるのは幸福と言えるでしょうか? 一方、ついていけない人はどのようにしたらいいのでしょうか? 医療者からの食事制限の厳しい指導がつらい、カロリーや栄養成分を徹底して制限することがつらい、厳しい食事制限を望まない人は、このままでは取り残されてしまいます。 そこで杉本先生は、患者さんが「今までおいしく食べてきた食生活」と、自身の健康に適量となる食事内容とのバランスをとれるようにするカーボカウントの考え方を患者さんにマスターしてもらい、患者さんが自立して主体的に取り組む薬物療法最適化プログラムを推進しています(参照:表1、おいしく食べて糖尿病を改善するコツ)。 表1:エネルギー制限食、糖質制限食、カーボカウント エネルギー制限食 糖質制限食 カーボカウント エネルギー量 標準体重×身体活動量* 規定なし 初診時の食生活の聴き取りに基づき、実行可能なエネルギー量を提案する(多くは1800~2200kcal/日) 炭水化物量 総エネルギー量の50~60%、蛋白質20%以下、残りを脂質 糖質130g/日未満 患者さんの嗜好、食文化を尊重しながら、炭水化物比率(総エネルギー量の30~60%、多くは200~275g/日程度)、実行可能な炭水化物摂取量を提案する *:エネルギー制限食の総カロリー(エネルギー)量(Kcal):標準体重*1×身体活動量*2 *1:標準体重:身長(m)×身長(m)×22〔Body mass index(BMI)22換算〕 *2:身体活動量:デスクワーク主体:25~30、立ち仕事などが主体:30~35、力仕事が主体:35~ 提供:杉本正毅先生 「おいしく食べる」と「栄養を摂ること」は違います 杉本先生は、「カロリーや栄養バランスに縛られずに柔軟な食生活を楽しむことを、患者さんが主体的に取り組んでほしい」との願いを持っています。 しかし、糖尿病の食事療法の現状を見ると、「おいしく食べることと、栄養を摂ることは全く別物で、違いをわかっていない残念な風潮があります」と警鐘を鳴らしています。 本来、食とは私たちに生きる喜びを与え、人と人を繋いだり、私たちの幸福にとってなくてはならない文化的な営みであるはずです。 ところが最近、「血糖値を上げないダイエット」、「体重を減らすダイエット」など、食の持つ生物医学的な意味ばかりがクローズアップされた結果、糖質制限食の流行の陰に隠れて、「食で悩む人々」が急増しています。 こうした時代だからこそ、「糖尿病でも『自分らしく食べる』ということの大切さを患者さんに伝えることが大切である」と先生は訴えます。 生物医学的な側面ばかりを強調する食事療法には注意が必要 日本には古くから「お任せ医療」と呼ばれる文化がありました。 それは、患者さんは医学的なことは分からないから、治療を医者に丸投げしてしまうことを指します。 しかし近年、インフォームド・コンセント(説明と同意)の普及や患者さんの権利意識の向上によって、日本の医療は大きく変わりつつあります。 特に、毎日の食事管理や運動によって血糖管理、体重管理が患者さんに委ねられている糖尿病治療では「医師が患者さんを管理し、すべてを決定する」という伝統的な診療スタイルから、「患者さんが糖尿病を管理する。それゆえ、医師は患者さんを支援し、すべての決定を患者さんと共有する」という患者中心医療へシフトすることが必要です。 近年、米国糖尿病学会/欧州糖尿病学会は毎年発表する声明のなかで、「患者中心医療」の重要性を強調しています。 しかし、日本にはまだまだ「医師が患者さんを管理する」という伝統的な診療スタイルが根強く残っていて、その結果、医師から「カロリー制限」や「糖質制限」を強いられて、苦しんでいる患者さんがたくさんいます。 1990年代から世界の医療は大きく変わりました。 それは医師の主観や経験だけでなく、臨床疫学研究に基づく根拠に基づいて医療を行おうとする取り組みで、根拠に基づく医療(Evidence Based Medicine:EBM)と呼ばれています。 そして、実はこうした根拠に基づく医療が皮肉にも、医師が患者さんを管理しようとする医師中心主義の診療実践の理論的根拠となっているのです。 しかし、EBM提唱者たちの本来の定義をみると、「患者さんの希望に基づいて、現在得られる最良の根拠を、良心的に思慮深く用いること」と記載されています。 杉本先生は、現在の食事療法に纏わる論争は、「患者さんがどのような食事を望んでいるか」という大切な前提が無視された“患者不在の論争”が繰り広げられていると嘆いています。 そして、糖質制限食が良いか、エネルギー制限食が良いかという議論の前に、まず患者さんが食事に何を望んでいるのか?を議論することが大切であると訴えます(表2)。 こうした目的にもっとも適した実践方法が、先生が提唱している基礎カーボカウント法という食事管理法です(参照:おいしく食べて糖尿病を改善するコツ)。 表2:患者中心主義の医療にシフトするために考えるべきこと 提供:杉本正毅先生 ダイエット目的の糖質制限食と糖尿病治療としての糖質制限食の違いに注意が必要 糖質制限食に関しては、ネット文化としても浸透しており、ダイエット志向の人に受け入れられ、体重減少効果が早いといった恩恵があります。 しかし、糖尿病をもった患者さんが糖質制限食を取り入れる際にはさまざまな注意が必要になります。 第1に糖尿病薬を服用せずに血糖値を正常化するためには厳格な糖質制限が求められます。それに耐えられるかどうかを見極める必要があります。 さらに、糖質を悪魔のような存在と捉えたり、食後高血糖を極端に危険なものとして捉え、読者に恐怖感を与えるようなネット記事や本にも注意が必要です。 糖質制限食の有効性を示す論文ばかりを示して、糖質制限食以外の食事療法を否定するような記述にも注意が必要です。 こうした糖質を極端に制限する食事管理法は一部の人には適していても、その実践には多くの犠牲を伴うことから、自分に合うかどうかを見極めることが大切です。食事は私たちの幸福の礎ともなる大切な文化的な営みです。 常に「自分らしい食とは何か」を忘れないでほしいと思います(図1)。 ある患者さんは次のように語って下さいました。 「『糖質制限』という世界に一歩足を踏み入れてしまうと、そこに存在する理論にまずは自分の今までの『食』はすべて否定されてしまいます。ものすごいショックでした」 最後に先生のtwitterの投稿をご紹介します。 栄養を摂ることと食べることの違い 食べるという時、それは医学的な側面だけでなく、文化的な側面を含みます。食文化は長い年月をかけて培われたものですし、人と人を繋ぎ、幸福に欠かせない役割を担っています。何より食べることは心が喜ぶものでなければなりません。 でも近年、「栄養を摂ること」の意味が肥大化して、食べることの文化的な意味が損なわれてきているような気がしています。その結果、健康になりたいのに幸福になれない人たちが増えています。 僕は病気を持つ人が食の持つ大切な役割を見失わないように、『健康と食の気持ち良い関係』を保つことが出来るように支援していきたいと思っています。 図1:「自分らしい食とは何か」 提供:杉本正毅先生 患者さんの食文化と自分の健康に適した食事の内容とのバランスが重要 杉本先生は、患者さんがカロリーや栄養バランスに縛られず、健康のための適量となる食事内容と、これまでの食生活や食文化との調和をはかることで健康との心地よい関係を維持してもらうために、薬物療法適正化プログラムを導入しています。 同プログラムの治療に取り組んだ患者さんは、「自分の健康に適した食事の内容と、自分の膵臓のはたらき(血糖コントロールに関わるインスリンを分泌します)の限界がわかり、それとともに自分らしい食べ方の妥協点が見えてきました」と、本人が自立して積極的に治療に取り組んでいます。 患者さんがこれまで長い間にわたって大切にしてきた食生活だからこそ、患者さんが主体となって治療に取り組むことが重要なのです。そのために、患者さんと相談しながら食事のことや治療に関することを決定していく決定共有アプローチが重要なのです。 次回は、カーボカウントの考え方を活用した患者さん中心の食事管理法について紹介します。 図2:食事療法における決定共有アプローチ(Patient-centered approach) 提供:杉本正毅先生 *記事に関しては以下をもとに作成しました。 2018年11月22日開催:第40回荒川糖尿病フォーラムの杉本正毅先生の講演「“自分らしく食べる”を支援するカーボカウントを活用したエンパワーメント・アプローチ」 杉本正毅 (@DiabetesCafe) Twitter https://twitter.com/diabetescafe ナラティヴ・カフェ Narrative Cafe Diabetes Cafe:糖尿病診療におけるナラティヴ・アプローチ http://sugimotomasatake.com/ カーボカウント研究会 カーボカウントで楽しい生活 http://www.carbocounting.com/blog/ 公開日:2019/03/29 監修:アドベンチスト会東京衛生病院附属教会通りクリニック内科 杉本正毅先生

糖尿病になったら、好きな食べものをすべてあきらめないといけないのでしょうか。東京衛生病院の杉本正毅先生は、患者さんが自分の健康のために理想的な食事量や食事の内容について理解して、自分らしい食生活とのバランスを考えながら、自立して健康を目指していく治療法を推進しています*。 目次 「糖尿病だからおいしいものを食べてはいけない」という思い込みから生まれる不幸 糖尿病患者さんだからこそおいしく食べることを大切にしてほしい 無理なく実行できそうなカロリーと炭水化物比率を患者さんと決定することが重要 食べたいものを自信もって食べられるようになることが食事療法の第1目標 「糖尿病だからおいしいものを食べてはいけない」という思い込みから生まれる不幸 糖尿病患者さんは、血糖値を上昇させないために厳しい食事制限が必要だという考えから「おいしいものは、もう食べられない」と考えがちです。 医療機関で一般的に行われている食事指導は「カロリー制限」「禁酒、節酒」「お菓子禁止」といった禁欲指導ばかり…。 しかし、そんな指導で「頑張ろう!」という意欲が湧いてくるのでしょうか? 杉本先生は、まず最初に患者さんが抱いている、こうした「糖尿病=禁欲生活」という思い込みを取り除いてあげることが大切だと力説します。 一方において、「糖質の恐ろしさ」を強調するネットや本を読んで、カロリーや血糖値を上げる炭水化物(栄養素の糖質が大半で食物繊維なども含まれる栄養成分)にこだわりすぎて、自分らしい食べ方を見失ってしまう人たちもいます。 なかには、まだ糖尿病予備軍の段階であるヘモグロビンA1c(HbA1c)値6%未満なのに、食後高血糖=グルコース・スパイクが恐ろしくて、血糖値を24時間モニタリング可能なフリースタイル・リブレを自費購入し、自分の体を24時間監視している患者さんもいます。 テクノロジーの進歩が、糖尿病患者さんに多くの福音をもたらしましたが、その反作用として血糖監視機器に見張られ、おびえて暮らす人たちを生み出しているのです。 糖尿病患者さんだからこそおいしく食べることを大切にしてほしい しかし、「食べてはいけない」と必要以上に制限して、健康を手に入れたとしても、そんな生き方が長続きするでしょうか?また幸福と言えるでしょうか? 医療者から食事制限を厳しく指導されてつらい思いをしている患者さん、徹底したカロリーや糖質の制限を続けるのがつらい患者さん、厳しい食事制限を望まない患者さんはついていけません。取り残された患者さんは、どうしたらいいのでしょうか。 杉本先生は、はじめて糖尿病と診断された患者さんたちに「糖尿病患者さんはおいしい食事体験を大切にしてほしい」という願いを込めて、必ず以下のことを伝えているそうです。 「あなたの嗜好にあっていて、長く続けられる食事について教えてください」 「糖尿病になったら、だれよりもおいしい食事をすることが大切なのです」 「なぜなら、あなたの糖尿病を良くすることも大切ですが、あなたが『あなたらしく食べること』はもっと大切です」 「おいしさを大切にしている限り、この病気に負けることは決してありません」 無理なく実行できそうなカロリーと炭水化物比率を患者さんと決定することが重要 杉本先生は、患者さんが「これまでおいしく食べてきた食生活」と、自身の健康にとって適量となる食事内容とのバランスをとれるようにする食事療法を推進しています。 まず、患者さんが大切にしてきた食生活を理解するために詳しく話を聞きます。次に、血糖値を上げる炭水化物のことを理解してもらい、カーボカウント(Carbohydrade counting:炭水化物を数えるという意味)の考え方をマスターしてもらいます。 カーボカウントとは、食品に含まれる炭水化物量を計算して、1日3食の炭水化物量(カーボ数)を可能な限り一定にして血糖コントロールを安定化させる食事療法です。 具体的には、患者さんのこれまでの食生活歴を詳細に評価し、そのかたが無理なく実行できそうなカロリーと炭水化物比率を患者さんと話し合って相談しながら決めます。 そして、1日に摂る炭水化物量と1食の炭水化物量を決めて、患者さんにはカロリー計算を求めずに、炭水化物量をカウントする練習をしていただきます。 杉本先生のカーボカウントの考え方は、カロリーや栄養バランスに縛られないので、とても柔軟な食生活を楽しむことができます。 従来、日本ではほとんどの医療機関が、患者さんのこれまでの食事の摂取量や食習慣を考慮せずに、体重、BMIと身体活動量だけで一律にカロリーを設定してきました。 しかし、それはとても非現実的ですし、根拠にも乏しいことから、近年は見直すべきであるという声が一部の専門家からようやく上がってきています。 食べたいものを自信もって食べられるようになることが食事療法の第1目標 杉本先生の食事指導の方針は「何カロリー以下にしなさい」とか「炭水化物摂取は何グラム以下にしなさい」と課題を与えて、患者さんにそれを守るように指示するのではありません。 そうではなく、血糖値を上げずにおいしく食べるスキルを丁寧に教えることで、患者さんが自信を持って自分らしい食事ができるように支援していくことだと言います。 「患者さんが食べたい料理を、自信を持って食べられるようになることこそ、食事療法の第1目標でなければならない」と先生は力説します。 高血糖を体験したり、体重が増加したり、そういう失敗から患者さんは学んでいけば良いというのが杉本先生の方針です。 次回は、糖尿病の食事療法にスポットを当てて、患者さんがおいしく食べる食生活(食文化)を大切にする意義について紹介します。 *記事に関しては以下をもとに作成しました。 2018年11月22日開催:第40回荒川糖尿病フォーラムの杉本正毅先生の講演「“自分らしく食べる”を支援するカーボカウントを活用したエンパワーメント・アプローチ」 杉本正毅 (@DiabetesCafe) Twitter https://twitter.com/diabetescafe ナラティヴ・カフェ Narrative Cafe Diabetes Cafe:糖尿病診療におけるナラティヴ・アプローチ http://sugimotomasatake.com/ カーボカウント研究会 カーボカウントで楽しい生活 http://www.carbocounting.com/blog/ 公開日:2019/03/27 監修:アドベンチスト会東京衛生病院附属教会通りクリニック内科 杉本正毅先生

うつ病と認知症、糖尿病はそれぞれ関わりがあるので、どちらの病気も合併しやすく、またお互いに悪化させると言われています。東京女子医科大学東医療センターの大坪天平先生が第39回荒川糖尿病セミナーで、それぞれの病気の関わりについて講演した内容を紹介します。 目次 うつ病と認知症、糖尿病など生活習慣病との関係とは 糖尿病がある人や血糖値の変動が大きい人は認知症になりやすい うつ病を繰り返し発症して双極性障害になると認知症になりやすくなる うつ病と認知症、糖尿病など生活習慣病との関係とは 心の病気と言われる「うつ病」と、高齢者における脳の病気と言われる「認知症」、生活習慣病である「糖尿病」は、それぞれどのような関わりがあるのでしょうか。 東京女子医科大学東医療センター精神科部長・臨床教授の大坪天平先生は、国内外の研究成果などを、2018年6月に開催された第39回荒川糖尿病セミナーの講演で解説しました(同セミナーの講演内容をもとに本記事を作成しました)。 糖尿病がある人や血糖値の変動が大きい人は認知症になりやすい 大坪先生によると、日本ではアルツハイマー病をはじめとした認知症の患者さんは増加の一途をたどっており、福岡県の久山町で長年にわたって住民調査を実施している久山町研究でも同様の結果がみられています。 久山町研究で認知症患者さんの特徴を検討したところ、糖尿病がある人では糖尿病でない人に比べて認知症になりやすいことが明らかになりました*1。特に、糖尿病診断の際に行われる糖負荷試験の2時間後血糖値が200mg/dL以上であると、119㎎/dL以下と比較して、約3.4倍アルツハイマー病になりやすいことがわかりました*2。 また、1日における血糖値の変動幅が大きいほど認知機能が低下しやすいとの報告もあります。 糖尿病と認知症との関連として、体内で起きている異常(または変化)に関しては以下が挙げられます。 高脂血症や微小血管障害、終末糖化産物という物質が体内に蓄積することなどにより、酸化ストレスが増える。酸化ストレスにより、神経細胞の変性や細胞死、認知症に関わるアミロイドβという物質が脳内にたまる。 インスリン抵抗性が起こることで、脳内でブドウ糖(グルコース)の利用率が下がり、脳の神経細胞がエネルギー不足になって、脳の神経自体が疲弊していく。 うつ病を繰り返し発症して双極性障害になると認知症になりやすくなる うつ病と糖尿病は合併しやすく、糖尿病と認知症も合併しやすいことが言われています。さらに、うつ病とも関わりがあるとともに、認知症の発症リスクとも言われる、気分の浮き沈み(躁とうつ)を示す病気である双極性障害についても大坪先生は解説しました。 双極性障害は家族歴との関係が強い(家族に同じ病気の人がいる率が高い)病気ですが、うつ病を何回も再発している患者さんにも多いと言われています。うつ病の患者さんを長期間追跡したところ、10年目において、診断がうつ病から双極性障害に2割の人が変わっていたとの研究報告があります*3。 うつ病も双極性障害も再発する病気ですが、より双極性障害の方が再発しやすい病気です。うつ病も双極性障害も、気分の浮き沈みを繰り返しているうちに、脳の萎縮が見られるようになります。 脳の萎縮は言い換えると、機能できる神経細胞が減少することです。特に、記憶や感情に関わっている海馬が萎縮すると言われています。海馬は、アルツハイマー病で特に萎縮の目立つ場所なので、気分の浮き沈みは認知症を発症しやすくするというわけです。 以上から、うつ病(こころの病気)、認知症や双極性障害(脳の病気)、糖尿病(生活習慣病)で起こる脳や体内で起こっている変化には関連性があることがわかりました(図)。 うつ病を悪化させないことが糖尿病の改善や、双極性障害、高齢になって発症するアルツハイマー病の予防になるかもしれません。 図:糖尿病とうつ病、認知症、双極性障害との関係 図の略語は以下 DM:糖尿病 MI:心筋梗塞 HT:高血圧 提供:東京女子医科大学東医療センター精神科部長・臨床教授・大坪天平先生 *1:Neurology 1995 ;45(6):1161-8. https://www.ncbi.nlm.nih.gov/pubmed/7783883 *2:Neurology 2011;77:1126-34 https://www.ncbi.nlm.nih.gov/pubmed/21931106 *3:Am J Psychiatry 2011 ;168(1):40-8. https://www.ncbi.nlm.nih.gov/pubmed/?term=Fiedorowicz+JG%E3%80%80Am+J+Psychiatry%2C+2011 公開日:2019/01/07 監修:東京女子医科大学東医療センター精神科部長・臨床教授・大坪天平先生

糖尿病患者さんがうつ病も持っていると、どちらの病気も悪化しやすいと言われています。こころの病気と生活習慣病はどのように関わっているのでしょうか。東京女子医科大学東医療センターの大坪天平先生が第39回荒川糖尿病セミナーで講演した内容を紹介します。 目次 こころの病気と生活習慣病は関わりが深い うつ病で食生活などライフスタイルが変わることで糖尿病になりやすい うつ病患者では血糖コントロールがよくない うつ病の治療により生活習慣の改善や血糖コントロールが改善 こころの病気と生活習慣病は関わりが深い こころの病気と言われるうつ病は、さまざまな体の病気に関わっています。うつ病と体の病気も持っている患者さんは、うつ病が体の病気を悪化させ、体の病気がうつ病を悪化させるという相互作用が問題になっています。 東京女子医科大学東医療センター精神科部長・臨床教授の大坪天平先生は、糖尿病とうつ病との関わり合いを検討した研究成果について、2018年6月に開催された第39回荒川糖尿病セミナーの講演で解説しました(同セミナーの講演内容をもとに本記事を作成しました)。 うつ病で食生活などライフスタイルが変わることで糖尿病になりやすい 大坪先生によると、うつ病によって食行動の変化や身体活動の減少などライフスタイルが変わりやすくなります。一方で、糖尿病を改善するために食生活の習慣を変えざるを得ないことによるストレスや糖尿病の症状によって精神的な負担が大きくなります*1。 海外の研究報告では、うつ病をすでに発症した患者さんでは、うつ病がない患者さんに比べて糖尿病が発症しやすいことや、糖尿病患者さんでは健康な患者さんに比べてうつ病を発症しやすいことがいわれています*2。 うつ病患者では血糖コントロールがよくない 糖尿病になると、体内で血糖コントロールに関わるインスリンがうまくはたらかなくなり、インスリン抵抗性があがります。つまり、インスリンは十分な量が分泌されても、本来の血糖コントロールに関わる作用を発揮できない状態です。 うつ病と健康な人を対象に糖尿病診断の際に行われる糖負荷試験の結果を比較した研究では、うつ病患者さんのインスリンの分泌は十分なのに、血糖値は高いという結果でした*3。 うつ病患者の治療前と治療後の経過を検討した研究では、うつ病の治療に伴い抑うつが改善すると同時に、インスリンに対する感受性が改善することや、血糖値も低下したとの報告*4、またヘモグロビンA1cが低下するなど血糖コントロールが改善した報告もあります*5。 うつ病と糖尿病が関わることにより、体内で起こっている変化として以下が考えられます。 不安やストレスを受けると、体内で視床下部-下垂体-副腎皮質系の機能が活発になって、反応性にコルチゾールというホルモンが多く分泌され、交感神経系の活性化が起こります。 一方、インスリン感受性が弱くなり、インスリン抵抗性が起きます。 また、うつ病や糖尿病のどちらの病気においても、体内で視床下部-下垂体-副腎皮質系、交感神経系の働きが乱れることで炎症免疫反応というものが起こり、フリーラジカルという物質が発生して神経細胞に悪い影響を及ぼす酸化ストレスが起こります。 うつ病の治療により生活習慣の改善や血糖コントロールが改善 うつ病と糖尿病を合併すると、それぞれの病気によって起こる体内の変化がお互いに関わって悪循環が続くことにより、うつ病と糖尿病の悪化につながります(図)。 図:糖尿病とうつ病の悪循環 提供:東京女子医科大学東医療センター精神科部長・臨床教授・大坪天平先生 うつ病が改善することで生活習慣やライフスタイルが良いほうに向かい、食事や運動など生活習慣が改善すると、糖尿病の改善につながることがあります。 大坪先生は、「うつ病が重症になるほど、糖尿病も重症になりやすいとの研究報告や*6、うつ病治療により生活習慣が改善したとの研究報告もあります*7。糖尿病患者を診るうえで、うつ病の有無に注意しましょう。うつ病があった場合、うつ病の治療にも注意することが糖尿病の改善にもつながります」としています。 *1:Diabetes Care 2004;27(9): 2154-60 https://www.ncbi.nlm.nih.gov/pubmed/15333477 *2:Diabetes Care. 2012;35(5):1171-80 https://www.ncbi.nlm.nih.gov/pubmed/?term=Pan+A+et+al%3A+Doabetes+Care+2012 Diabetes Care 2001 ;24(6):1069-78 https://www.ncbi.nlm.nih.gov/pubmed/?term=Anderson+RJ+et+al.+Diabetes+Care+2001+%EF%BC%9B24(6)%EF%BC%9A1069-78 Diabetologia. 2010 ;53(12):2480-6 https://www.ncbi.nlm.nih.gov/pubmed/?term=Nouwen+A+et+al.+Diabetologia+2010+Dec%3B53(12)%3A2480-6 Diabetes Care 2008 ;31(12):2383-90 https://www.ncbi.nlm.nih.gov/pubmed/?term=Mezuk+B%2C+et+al.Diabetes+Care+2008+%EF%BC%9B31(12)%3A2383-90 *3:Am J Psychiatry. 1988;145(3):325-30 https://www.ncbi.nlm.nih.gov/pubmed/?term=Andrew+Winokur+et+al.+Am.+J.+Psychiatry+145%2C+No.3%2C+325-330%2C+1988 *4:本郷道夫,内海厚,糖尿病 2000;43 (1): 17-19 Metabolism 2000;49(10):1255-60 https://www.ncbi.nlm.nih.gov/pubmed/?term=okamura+F%2C+et+al.Metabolism+2000%EF%BC%9B49%EF%BC%8810%EF%BC%89%EF%BC%9A1255-60 *5:Arch Gen Psychiatry. 2006;63(5):521-9. https://www.ncbi.nlm.nih.gov/pubmed/?term=Lustman%2C+P.+J.+et+al.+%EF%BC%9AArch+Gen+Psychiatry+63%EF%BC%885%EF%BC%89%EF%BC%9A521%2C+2006 *6:J Gen Intern Med. 2005;20(5):460-6. https://www.ncbi.nlm.nih.gov/pubmed/?term=Gross%2C+R.+et+al.+%3A+J+Gen+Intern+Med+20(5)+%3A+460%2C+2005 *7:Psychopharmacol Bull. 1997;33(2):1261-4 https://www.ncbi.nlm.nih.gov/pubmed/?term=Goodnick%2C+P.+J.+et+al.+%3A+Psychopharmacol+Bull+33%EF%BC%882%EF%BC%89+%3A+261%2C+1997 ■関連記事 心と脳の病気、糖尿病は関わりが深く合併しやすい 糖尿病とうつ病はお互いに影響しあう病気です うつ病+糖尿病の人は食生活に注意! 女性は糖尿病とうつ病の合併率が高い? うつ病チェックで糖尿病悪化を防ぐ 公開日:2019/01/04 監修:東京女子医科大学東医療センター精神科部長・臨床教授・大坪天平先生

うつ病が悪化するほど糖尿病にも悪影響をもたらすため、うつ病を予防することが大切です。また、心身の不調があるときに、うつ病かもしれないと考えてチェックすることが早めの対処に繋がります。東京女子医科大学の石澤香野先生に、うつ病チェックについて海外の研究報告を踏まえて解説してもらいました(2018年6月の第39回荒川糖尿病セミナーの講演内容をもとに本記事を作成しました)。 目次 体調の変化がうつ病のサインかもしれない うつ病のリスクをPHQ-9でチェックしよう うつ状態を把握して、うつ病と糖尿病の適切な診断・治療を受けよう PHQ-9が10点以上のときは心身の負担を早めに見直そう 糖尿病のストレスを抱え込まないで:石澤先生から患者さんへのメッセージ 体調の変化がうつ病のサインかもしれない 海外では、一般の診療(プライマリ・ケア)の場において、うつ病を合併する患者さんの半数でうつ病が見逃されていることが報告されています*1。 病院での診察は慌ただしくなりがちですが、医師も患者さんも、うつ病のことを知り、早めにうつ症状に気が付くことが大切です。 うつ病では、抑うつ気分や、興味・喜びの喪失といった精神的な症状のほか、食欲が落ちて体重が減ったり、逆に食べ過ぎたりといった食行動の変化や、不眠や過眠といった生活リズムの乱れが目立つこともあります。 また、「疲れがとれない」「頭痛がひどい」「おなかの調子が悪い」といった身体の症状がなかなか良くならず、身体の症状を調べている過程で、うつ病が発見されることもあります。 うつ病のリスクをPHQ-9でチェックしよう うつ病に気づくためには、まず簡便な方法でうつ病のスクリーニングをすることが勧められます。自分で記入するうつ病の自己記入式質問紙には、さまざまなものがありますが、「うつ病+糖尿病の人は食生活に注意!」「女性は糖尿病とうつ病の合併率が高い?」にもあったPatient Health Questionnaire-9(PHQ-9)*2は、日本語版の妥当性が評価されており、概ね1分以内で回答が可能であることから、一般の診療(プライマリ・ケア)でも使用しやすい質問紙だと思われます。 PHQ-9では、表1にあるように、過去2週間に9つのうつ症状が、どれくらいの頻度で持続したのかが問われます。 回答する人は、「全くない」「数日」「半分以上」「ほとんど毎日」から選んで回答します。「全くない」「数日」「半分以上」「ほとんど毎日」を、それぞれ0から3点にスコア化して、各項目の得点(0~3点)と総合得点(0~27点)を算出します。 総合得点で、0~4点はうつがない状態、5~9点は軽度のうつ状態、10点以上は中等度以上のうつ状態と判定されます。 表1:Patient Health Questionnaire-9 (PHQ-9)スコア この2週間、次のような問題にどのくらい頻繁に悩まされていますか? まったくない 数日 半分以上 ほとんど毎日 1 物事に対してほとんど興味がない、または楽しめない 0 1 2 3 2 気分が落ち込む、憂うつになる、または絶望的な気持ちになる 0 1 2 3 3 寝付きが悪い、途中で目がさめる、または逆に眠りすぎる 0 1 2 3 4 疲れた感じがする、または気力がない 0 1 2 3 5 あまり食欲がない、または食べすぎる 0 1 2 3 6 自分はダメな人間だ、人生の敗北者だと気に病む、自分自身あるいは家族に申し訳がないと感じる 0 1 2 3 7 新聞を読む、またはテレビを見ることなどに集中することが難しい 0 1 2 3 8 他人が気づくぐらいに動きや話し方が遅くなる、あるいはこれと反対に、ぞわぞわしたり、落ち着かず、普段よりも動き回ることがある 0 1 2 3 9 死んだ方がましだ、あるいは自分を何らかの方法で傷つけようと思ったことがある 0 1 2 3 総合得点 0~4点:うつがない状態5~9点:軽度のうつ状態10点以上:中等度以上のうつ状態 *2より引用改変 うつ状態を把握して、うつ病と糖尿病の適切な診断・治療を受けよう うつ病と糖尿病はお互いに関わりやすく、どちらの病気もライフサイクルに影響を与えます。日々の生活やセルフケアにストレスを感じやすくなるため、糖尿病の病態が悪化したり、うつ病が長引いたり、うつ病を繰り返しやすくなったりする危険があります。 PHQ-9などの簡便なスクリーニングによりうつの状態を把握して、うつ病ならびに糖尿病に対する適切な診断・治療を受けることで、こうした悪化を防ぎやすくなります。糖尿病がある患者さんでは、PHQ-9で自己チェックしたうえで医師に相談することも有用といえます。 PHQ-9が10点以上のときは心身の負担を早めに見直そう 海外の研究やDIACET研究など、いくつかの研究の結果は、PHQ-9が10点以上の中等度以上のうつ症状が、糖尿病に影響を与えるカットオフポイントであることを示唆しています。 PHQ-9の総合得点10点以上では大うつ病の可能性もあるので(感度・特異度 各々88%)、主治医や看護師といった身近な医療スタッフが相談にのったり、精神科や心療内科などの専門家の診断を受けたりすることが大切です。 糖尿病の治療法やライフスタイルの見直しをすすめたり、精神科や心療内科などの専門家の診察を受けてメンタルヘルスを整えたりすることで、糖尿病の悪化を防ぐことができる可能性があります。 海外では、うつ病を合併した糖尿病患者さんに対する「協同ケア」と呼ばれる精神科的介入が試みられています。 うつ症状をマネージメントするケアマネージャーと呼ばれる看護師さんが中心となって多種職で協同して、患者さんの心理的、精神科的支援を行うもので、うつ症状のみならず、血糖コントロールが良くなることや、血圧やコレステロール値が改善して心血管疾患のリスクが低減したことが報告されています*3。 石澤先生は「うつ病と糖尿病を同時に取り組み、うつ病と糖尿病の悪化を防ごうとする試みが、始まっています」としています。 糖尿病のストレスを抱え込まないで:石澤先生から患者さんへのメッセージ 糖尿病のみならず、うつ病に対しても食生活をきちんとして、十分な睡眠時間を確保し、日光を浴びながら体を動かすことが、病気の予防に役立つことがわかっています。また最近は、「認知行動療法」という手法も注目されています。ストレスを受けるとつい悲観的に考えがちですが、ストレスの受け取り方や考え方を柔軟にすることで、つらい感覚が和らぎ、上手にストレスに対応できるようになります。 糖尿病に伴うストレスに対して負担を感じているとき、糖尿病に関する心配事や不安があるときには、糖尿病の正しい知識と 対処法を確認するためにも、まずは身近な医療スタッフに自分の気持ちを伝えて相談してください。そこから、支援の糸口が見つかることも少なくありません。そのうえで、つらい気持ちが続くような場合は、心療内科や精神科などの専門外来で相談し、うつ病の有無の診断や薬物治療を検討することも必要です。ストレスやつらい気持ちを抱え込まず、糖尿病やうつ病の治療につなげていただければと思います。 *1:Li C, et al.: Prevalence and correlates of undiagnosed depression among U.S. adults with diabetes: the Behavioral Risk Factor Surveillance System, 2006. Diabetes Res Clin Pract 2009;83(2):268-79. *2:Kroenke K, et al. J Gen Intern Med 2001;16:606-613, *3:Katon WJ, et al. N Engl J Med 2010; 363:2611-2620. 公開日:2018/12/03 監修:東京女子医科大学糖尿病センター 石澤香野先生

日本の糖尿病とうつ病を合併した患者さんの実態はどうなのでしょうか。日本人の糖尿病患者さんとうつ病との合併の実態を探る研究として、DIACET研究があります。東京女子医科大学の石澤香野先生に概説してもらいました。 目次 糖尿病とうつ病との合併の実態を調査 糖尿病患者さんの約3割がうつ病を合併、女性で多い傾向 うつが重症になるほど、糖尿病合併症や入院頻度が多くなる 糖尿病とうつ病との合併の実態を調査 糖尿病とうつ病を合併した患者さんでは、うつ病がセルフケア行動の減少や血糖コントロール悪化といったよくない影響を及ぼし、合併症の発症リスクを高めることなどが海外の研究報告から指摘されています。 そこで、日本ではどうなのでしょうか。糖尿病とうつ病との合併の実態を調査している研究として、DIACET※という現在進行中の前向き研究があります。東京女子医科大学 糖尿病センターの石澤香野先生に概説してもらいました(2018年6月の第39回荒川糖尿病セミナーの講演内容をもとに本記事を作成しました)。 ※DIACET:The Diabetes Study from the Center of Tokyo Women’s Medical University DIACETは、東京女子医科大学糖尿病センターで、2012年10月に8,000人を超える外来または入院患者さんを対象に、糖尿病診療の実態を探るために開始された研究です。 DIACETでは、糖尿病の治療法や治療状況、合併症やそれに伴う自覚症状として1)網膜症、2)神経障害に伴うしびれ・痛み、自律神経障害に伴う起立性低血圧、発汗障害、消化器症状、泌尿器症状、性機能障害、失禁、3)透析療法あるいは腎移植の有無、4)大血管障害(心疾患、脳卒中、足壊疽)による受診頻度、さらに5)過去1年間の入院頻度などを調査しています。 加えて、Patient Health Questionnaire(PHQ-9)という、うつ状態を評価する自己記入式の調査を行っています。 糖尿病患者さんの約3割がうつ病を合併、女性で多い傾向 2012年の初回調査からは、日本人の糖尿病患者さんの約3割がうつ症状を合併しており、欧米と同じくらいの高いうつ合併率であることが分かりました。 特に、若い患者さんや女性患者さんでうつが多く、うつ症状が重いことも明らかになりました(図1)*1、*2。なお1型糖尿病と2型糖尿病の病型間では、年齢や性別で補正すると、うつの状態の多さには差は認められませんでした。 図1:日本人におけるうつ病と糖尿病の合併率(DIACET研究) うつが重症になるほど、糖尿病合併症や入院頻度が多くなる 糖尿病の合併症とうつ症状(うつの重症度)との関連は、これまで国内外で包括的に調べられていませんでした。 そこでDIACETでは、糖尿病合併症やそれに伴うさまざまな自覚症状とうつ状態の重症度を調べて解析を行いました。 具体的には、PHQ-9の回答をスコア化し、総合得点0~4点のうつがない患者さん、5~9点の軽度のうつ状態を認める患者さん、および10点以上の中等度以上のうつ状態を認める患者さんの3段階に分類し、糖尿病性の合併症に関連した症状との関連を検討しました。 その結果、1型糖尿病患者さん、2型糖尿病患者さんともに、うつが重症であるほど、網膜症、神経障害、自律神経障害、透析に至る末期腎不全といった細小血管障害の合併が、統計学的に有意に多くなることがわかりました*2。 さらに、2型糖尿病患者さんでは、うつの重症度と糖尿病腎症病期の進展が関連しており(図2)*3、うつの重症度が増すにつれて、大血管障害による通院頻度、そして過去1年間の入院の頻度も、有意に上昇することが分かりました(図3)*2。 図2:うつの重症度と糖尿病腎症の病期との関連 図3:うつの重症度と大血管障害、細小血管障害、入院頻度との関連 DIACET研究は一施設の研究ですが、日本人糖尿病患者さんのうつ病が欧米と同じくらい多い可能性があること、そして、うつの重症度が上がるにつれて、糖尿病合併症が増えたり、入院したりするリスクが上昇することを示しています。 では、どのように糖尿病とうつ病の合併に早く気付き、健康管理に取り組んでいけばよいのでしょうか。次回に続きます。 *1:Ishizawa K, et al. Journal of Diabetes and Its Complication 2016;30:597-602. *2:石澤香野,他.東京女子医科大学雑誌2017;87: E198-E206. *3:Takasaki K, et al. BMJ open Diebates research and care 2016;4:e000310. ■関連記事 うつ病と糖尿病は合併しやすい 心と脳の病気、糖尿病は関わりが深く合併しやすい 糖尿病とうつ病はお互いに影響しあう病気です うつ病+糖尿病の人は食生活に注意! うつ病チェックで糖尿病悪化を防ぐ 公開日:2018/11/30 監修:東京女子医科大学糖尿病センター 石澤香野先生

うつ病と糖尿病はお互いに関わりやすく、日常生活や病態によくない影響を及ぼすことが明らかになってきています。東京女子医科大学の石澤香野先生に、うつ病が糖尿病治療や合併症に及ぼす影響を検証した海外の研究報告について、解説してもらいました。 目次 糖尿病とうつ病を合併すると、健康障害リスクが上昇しやすい うつ病があると健康的な食事や野菜が少なくなり、体を動かさなくなりがち うつ病と糖尿病を合併すると糖尿病合併症を発症しやすい 糖尿病とうつ病を合併すると、健康障害リスクが上昇しやすい うつ病と糖尿病はお互いに関わりやすく、患者さんの日常生活にも良くない影響を及ぼします。 うつ病を合併した状態では、患者さんの大切な糖尿病治療である、日々のセルフケア(食事療法、運動療法、自己注射や血糖測定)にもストレスを感じやすくなり、結果として糖尿病の病態が悪化したり、うつ病を繰り返しやすくなったりする危険があります。 東京女子医科大学 糖尿病センターの石澤香野先生に、海外の研究報告から糖尿病とうつ病との関わりについて解説してもらいました(2018年6月の第39回荒川糖尿病セミナーの講演内容をもとに作成しました)。 うつ病があると健康的な食事や野菜が少なくなり、体を動かさなくなりがち うつ病がある糖尿病患者さんでは、日常生活のセルフケアが困難になりがちになります。 米国のthe Pathway Epidemiologic cohortという調査結果では、うつ状態を判定するPHQ-9(Patient Health Questionnaire-9)という質問紙でうつ病に該当した糖尿病患者さんは、うつ病がない患者さんに比べて健康的な食事や野菜をとる回数が少なく、脂っこいものや喫煙が多く、体を動かさないことが明らかになりました(図1)*1。 図1:糖尿病患者さんにおけるうつ病の有無による食生活 うつ病と糖尿病を合併すると糖尿病合併症を発症しやすい 同じthe Pathway Epidemiologic cohortの前向き調査では、うつ病と糖尿病を合併した患者さんは、うつ病を持たない糖尿病患者さんに比べて、細小血管障害(末期腎不全や増殖網膜症など)を発症する危険が1.36倍高まっていました。 また、大血管障害である心血管障害、脳卒中(脳梗塞など)、心不全などの発症リスクも1.25倍に上昇することが明らかになりました(図2)*2。 図2:糖尿病患者さんにおけるうつ病の有無による細小血管障害・大血管障害リスク 海外の他の研究では、心血管疾患または心血管リスク因子を有する2型糖尿病患者を対象とした北米のACCORD研究の結果で、臨床背景や治療の強度を調整しても、うつ病がない糖尿病患者さんに対して、PHQ-9という質問紙で総得点10点以上のうつ状態がある糖尿病患者さんでは、総死亡リスクが1.84倍高いことが示されました(図3)*3。 図3:うつ状態がある糖尿病患者さんでは死亡リスクが高い このように、うつ病がある糖尿病患者さんでは、生活習慣の改善やセルフケアに支障が生じたり、糖尿病の健康障害リスクが高まる可能性があります。 うつ病を合併することで、糖尿病の健康障害リスクが高まる背景には、血糖コントロールの悪化だけではなく、うつ病に伴う副腎皮質ホルモンや交感神経系の乱れ、炎症性サイトカインの増加があるのではないかと、推察されています。 これまで紹介した先行研究は欧米からの報告でした。では、日本人の糖尿病患者さんでは、うつ病と糖尿病の関連はあるのでしょうか。石澤先生らは日本人の糖尿病患者さんにおけるうつ病との関係を検討した研究を実施して報告しています。次回に紹介します。 *1:Lin EH, et al. Diabetes Care 2004;27:2154-2160 *2:Lin EH, et al. Diabetes Care 2010;33:264-269 *3:Sulivan MD et al. Diabetes Care 2012;35:1708-1715 公開日:2018/11/27 監修:東京女子医科大学糖尿病センター 石澤香野先生

最近は、うつ病を合併した糖尿病患者さんでは、糖尿病の病態が悪化しやすいことが問題になっています。うつ病と糖尿病との関わりについて、東京女子医科大学の石澤香野先生に解説してもらいました。 目次 うつ病がある糖尿病患者さんでは糖尿病合併症に注意が必要 糖尿病患者のうつ病発症リスク、うつ病患者の糖尿病発症リスクはともに高い 糖尿病患者さんの約3割がうつ状態を合併している うつ病がある糖尿病患者さんでは糖尿病合併症に注意が必要 糖尿病はインスリンの作用不足(インスリン分泌能の低下、インスリン抵抗性)から高血糖が慢性的に続くことにより、全身の細い血管や太い血管に障害が生じて、網膜症や腎症、神経障害、狭心症や心筋梗塞、脳梗塞、足壊疽など、さまざまな合併症が起こりえる病気です。 さらに、糖尿病はうつ病と関わりが深く、糖尿病患者さんでは、糖尿病ではない人と比べて約2倍、うつ病が多くなることが知られています。そして、うつ病がある糖尿病患者さんでは、合併症を発症したり、合併症が重症化しやすいといわれています。 東京女子医科大学糖尿病センターの石澤香野先生に、2つの病気のかかわりについて解説してもらいました(2018年6月、第39回荒川糖尿病セミナーの講演内容をもとに本記事を作成しました)。 糖尿病患者のうつ病発症リスク、うつ病患者の糖尿病発症リスクはともに高い 糖尿病にかかると、食事療法や運動療法といったセルフケアに取り組む必要があります。さらに、一旦合併症を発症すると、合併症の多彩な症状や機能障害に悩まされることになります。 これらのQOLや日常生活の機能の低下が、うつ病の原因となると考えられます。 しかも、うつ病を合併すると、さらに糖尿病患者さんのQOLが低下し、セルフケアが困難になることが問題視されています。 糖尿病とうつ病は双方向的に影響することが指摘されていて、糖尿病と診断された患者さんがうつ病を発症するリスク、うつ病になった患者さんが糖尿病を発症するリスクはともに高いので*1、注意しなければなりません。 うつ病患者さんでは 食行動の変化や身体活動の減少などが生じて、ライフスタイルが変わりやすくなります。 体内で視床下部・下垂体・副腎皮質系といったホルモンの分泌が高まったり、交感神経系のはたらきが乱れたり、炎症反応が活発になって炎症性サイトカインという物質が体内で増加することが、糖尿病の発症や悪化の要因になります(図1)。 糖尿病患者さんでは 食事や運動といったライフスタイルの変更、インスリン自己注射や自己血糖測定といった治療によるストレス、さらには糖尿病合併症の症状や機能障害が精神的負担となって、うつ病を発症しやすくなることが指摘されています。 また、脳内のインスリンの働きが悪くなることによって、認知症に関わるアミロイドβの蓄積に繋がっているのではないかといわれています。高齢患者さんの場合は、認知機能障害や認知症にも注意が必要です(図1)。 図1:糖尿病とうつ病は双方向に関わる Muzukらの研究報告では、うつ病患者さんでは糖尿病になるのは健康な人に比べて1.6倍(糖尿病発症リスクは60%程度)、糖尿病患者さんがうつ病になるのは1.15倍(うつ病発症リスクは15%程度)と推察されています。 糖尿病患者さんの約3割がうつ状態を合併している ところで、うつ病を合併している糖尿病患者さんは、どれくらいいるのでしょうか。 海外で、患者さんを対象に自己記入式の調査をした報告では、糖尿病患者さんでうつ症状やうつ状態を含む広い意味でのうつ病の定義が当てはまる患者さんが約25~30%前後、狭義の大うつ病性障害の定義にあてはまる患者さんが9~20%前後とされています。 日本では、東京女子医科大学糖尿病センターの糖尿病診療の実態調査(Diabetes Study from the Center of Tokyo Women’s Medical University,DIACET)の初回調査で、約3割の患者さんが何らかのうつ症状を合併しており、若い患者さんや女性患者さんでうつ合併が多く、うつ症状も重いことも確認されました*2。 過去の研究論文を集めて分析した報告によると、糖尿病患者さんのうつ病合併率は、一般人口に比べて2倍前後と高いことが明らかになっており、うつ病と糖尿病の関連の深さを物語っています*3。 それでは、糖尿病とうつ病の2つの病気を合併した患者さんには、日常生活なども含めてどのような影響があるのでしょうか。次回に続きます。 *1:Mezuk B,et al. Diabetes Care 2008;31: 2383-2390 *2:石澤香野,他.東京女子医科大学雑誌 2017;87: E198-E206 *3:Anderson RJ, et al. Diabetes Care 2001;24: 1069-1078 ■関連記事 心と脳の病気、糖尿病は関わりが深く合併しやすい うつ病と糖尿病は合併しやすい うつ病+糖尿病の人は食生活に注意! 女性は糖尿病とうつ病の合併率が高い? うつ病チェックで糖尿病悪化を防ぐ 公開日:2018/11/21 監修:東京女子医科大学糖尿病センター 石澤香野先生

働く世代の糖尿病患者さんで治療中断が多いという問題に対し、横浜市立大学の寺内康夫先生は、糖尿病の飲み薬(経口薬)を規則正しく服薬できずに残す患者さんの特徴について研究を実施しています。薬を残してしまう患者さんの性格についても調べています。はたして、楽観的思考なのでしょうか、それともあきらめ思考なのでしょうか。第13回横浜生活習慣病フォーラムで報告しました。 目次 薬を規則正しく服用できずに残す糖尿病患者の生活スタイルや性格を分析 飲み薬を残すタイプは楽観的志向もしくは治療あきらめ志向の2タイプ 薬を規則正しく服用できずに残す糖尿病患者の生活スタイルや性格を分析 働く世代における治療の中断は問題です。たとえば、糖尿病の飲み薬(経口薬)を規則正しく服薬できずに残す患者さんのケースなどが挙げられます。 横浜市立大学大学院分子内分泌・糖尿病内科学教授の寺内康夫先生に、服薬アドヒアランスを向上させるための課題を明らかにするために研究を実施しました。 糖尿病の飲み薬(経口薬)を処方されているにもかかわらず薬を残してしまう患者さんの特徴を検討した研究結果(寺内康夫、他. 診断と治療.2017;45(11):1763-1773)から、薬を残してしまう患者さんの特徴について、2018年6月に開催された第13回横浜生活習慣病フォーラム「30~50歳代の治療中断しないためのマネジメント」で報告しました。 飲み薬を残すタイプは楽観的志向もしくは治療あきらめ志向の2タイプ 飲み薬を残す患者さんの理由として多かったのは、「うっかり忘れてしまう」、「外出の際に忘れてしまう」、「食事のタイミングが不規則で服用するタイミングを逸する」などでした。 病気に関する知識や治療に対する意識度、生活スタイルや性格に関する回答を分析したところ、処方された飲み薬を規則正しく服薬できずに残してしまう人の特徴としては、楽観的志向と、治療あきらめ志向の2つのタイプが存在することがわかりました。 楽観的志向は、「自分は軽症で服薬管理は難しくないと考えており、規則正しく服薬することの重要性を軽視しやすい」といった特徴があります。回答は以下です。 回答 自分の病気は毎日の残業が欠かせないほど重くはない 55% 治療に関する医師からの指示はほとんど守れている 80% 治療に影響するほど、薬の飲み忘れはしていない 86% 治療あきらめ志向は、「フルタイム就労などにより生活が多忙で、服薬管理は難しいと感じており、自身の病態の現状をあきらめている」といった特徴があります。回答は以下です。 回答 週に7回以上は外食をする 26% 仕事がとても忙しい 38% 以前より病気が進行してきていると感じている 36% 以上から、飲み薬を残す患者さんのタイプは「楽観的志向」と「あきらめ志向」があり、「楽観的思考」の患者さんは服薬遵守(薬を規則正しく飲むことです)を軽視しやすい、「あきらめ志向」の患者さんは仕事などが多忙で服薬管理が難しいことなどの理由で、自身の治療をあきらめていることがうかがえました。 また、最近の薬剤は血糖値を低下させるだけではなく、心臓や腎臓などに対するプラスαの作用を持つ薬剤が登場しています。SGLT2阻害薬やGLP-1*1受容体作動薬などが登場していますし、関東労災病院糖尿病・内分泌内科部長の浜野久美子先生らの研究によると、不規則勤務の患者さんに1日1回の注射剤に変更したところ、患者さんの満足度が向上して、治療効果も良好であったとの報告もあります*2。 寺内先生は、患者さんのニーズを踏まえてニーズを汲み取ることが患者さん満足度の向上につながり、治療中断を予防する方策になるとしています。 *1:食後後に血糖を低下させるホルモンのインスリンが膵臓から分泌されるのを促す作用を持つグルカゴン様ペプチド(GLP)-1受容体作動薬の注射剤 *2:日本職業・災害医学会雑誌2014;62:167-172 ■関連記事 薬を残してしまう糖尿病患者の特徴とは 働く糖尿病患者の治療中断は問題 通院時間が長いと受診中断のリスクに 働きざかりにオンライン診療は有用かどうかを検証 公開日:2018/10/26 監修:横浜市立大学大学院分子内分泌・糖尿病内科学教授 寺内康夫先生
働く世代の糖尿病患者さんで治療中断が多いと言われています。横浜市立大学の寺内康夫先生は、糖尿病の飲み薬(経口薬)を規則正しく服薬できずに残す患者さんの特徴について研究を実施しています。どのような特徴があるのでしょうか。第13回横浜生活習慣病フォーラムで報告しました。 目次 糖尿病合併症を予防するヘモグロビンA1c値7.0%を達成する患者さんは多くない 糖尿病患者さんが積極的に治療を受けるための服薬アドヒアランスを向上が課題 糖尿病合併症を予防するヘモグロビンA1c値7.0%を達成する患者さんは多くない 最近は、メタボリックシンドロームへの意識の高まりや特定健診・特定保健指導が普及したことで、多くの糖尿病患者さんで血糖コントロールが改善傾向にあると言われています。 一方で、ガイドラインで推奨されている糖尿病合併症を予防するためのヘモグロビンA1c値7.0%を達成している患者さんは多くはないことが指摘されています。 課題の1つとして、治療の中断が挙げられます。たとえば、糖尿病の飲み薬(経口薬)を規則正しく服薬できずに残す患者さんのケースなどが挙げられます。 横浜市立大学大学院分子内分泌・糖尿病内科学教授の寺内康夫先生に、治療を中断する患者さんの特徴について分析した研究結果をふまえたうえで、患者さんに最適なタイミングで治療を開始する、あるいは治療を強化していくことの重要性について解説してもらいました。 2018年6月開催・第13回横浜生活習慣病フォーラム「30~50歳代の治療中断しないためのマネジメント」の講演内容を紹介します。 糖尿病患者さんが積極的に治療を受けるための服薬アドヒアランスを向上が課題 処方された糖尿病の飲み薬を規則正しく服薬できずに残してしまう人の特徴を探ることを検討した研究の対象は、20歳以上で、医師から2型糖尿病の診断がされて通院中であり、かつ飲み薬(経口薬)を服薬中の患者さん2,942例で、アンケートを実施しました。 結果を見ると、糖尿病の飲み薬を残してしまう人の割合は33.1%で、飲み薬を残す理由はおもに以下が挙げられました。 飲み薬を残す理由 特に理由はないが、ついうっかりと忘れてしまう 56% 外出の際に持って行くのを忘れてしまう 39% 食事のタイミングが不規則で飲むタイミングを逸してしまう 24% 忙しくて飲むタイミングを思い出せない 8% 薬を飲む必要性を感じない 3% 「薬を残してしまう」患者さんの服薬状況を見ると、服薬の困りごとを挙げていた患者さんで多かった回答としては「一度に飲む量が多い」、「服薬回数が多い(1日3回など)」「薬の種類が多い」「タイミングを守ることが難しい」などでした。また、薬を残していることを医療者に伝えていない患者さんもいました。 寺内先生は、患者さんが病状や治療方針などを理解した上で、積極的に治療を受けるためには、「服薬アドヒアランス」を向上させることが重要だとしています。 例えば、治療を中断してしまう患者さんや処方された治療薬を残してしまう患者さんの理由、自己管理の意識が高い患者さんが医療者に求めているニーズなど患者さんの状況を理解したうえで、医療者が適切なタイミングで医療を提供していくことが理想です。 また、患者さんの生活スタイルや性格にも特性についても研究をしています。 公開日:2018/10/24 監修:横浜市立大学大学院分子内分泌・糖尿病内科学教授 寺内康夫先生

治療を中断する糖尿病患者さんが働く世代で多いことが問題になっています。そこで、関東労災病院の浜野久美子先生らは、就労と治療の両立を支援するために、通院せずにパソコンなどのオンライン上で診療を受けることが有用かどうかについて検証しています。13回横浜生活習慣病フォーラムで、その結果について報告しました。 目次 外来通院代替システムの患者満足度を探る 自己採血の結果をもとにパソコンやスマホの画面上でオンライン診療を受ける 病院には一歩も足を運ばない診療を6ヵ月継続してヘモグロビンA1c悪化なし 外来通院代替システムの患者満足度を探る 糖尿病患者さんで治療を中断・放置するケースが多く、重要化を招く要因になっています。受診中断は仕事を持つ男性で多い傾向にありますので、この世代で糖尿病が悪化した人が多くなると、経済損失など社会に悪い影響を及ぼすことが問題視されています。 糖尿病患者さんは自覚症状がないと、治療を受ける意識が低くなりがちです。医療機関を受診するのに時間がかかりすぎることも受診が遠ざかってしまう理由です。そこで、受診を促して患者満足度を向上させることが解決の鍵になります。 関東労災病院糖尿病・内分泌内科部長の浜野久美子先生らは、病院には通院せずに、自己採血キットの検体を郵送してパソコンなどのオンラインで診療を受けることができる外来通院代替システムを導入することによって、就労と治療の両立を支援して患者さんの満足度が高くなるのかどうかを検証しました。 その結果について、2018年6月に開催された第13回横浜生活習慣病フォーラム「30-50歳代の治療中断しないためのマネジメント」で発表しました。講演内容について紹介します。 自己採血の結果をもとにパソコンやスマホの画面上でオンライン診療を受ける 浜野先生らは、糖尿病患者さんが仕事で医療機関に足を運ばなくても医療を受けられる方策として、IT技術を用いてWEB上での教育およびネット上での各医療者とのコミュニケーションを通じた教育、治療の継続が可能かどうか探る研究を実施しました。 具体的には、メールなどで外来通院を代替できるシステム Internet diabetes education and management(以下、iDEM)にオンラインで登録してもらいます。患者さんはパソコンやスマートフォンに血圧や体重などのデータを入力してもらいます。 血液検査に関しては、採血日を登録すると数日後に自己採血キットの DEMECAL®kit packageが自宅に送付されます。自己採血した検体を郵送にて送ります。採血結果は、オンライン上でアップロードされて医療スタッフと患者さんで共有されたうえで、医師による診察や処方箋発行、栄養士などのアドバイスなどがメールなどを介して行われます。 病院には一歩も足を運ばない診療を6ヵ月継続してヘモグロビンA1c悪化なし そこで、病院に通院して対面診療を受けた患者11例と外来通院代替システムiDEMを介して診療を受けた20例(いずれの患者群も平均年齢は40歳代後半)との間で毎月1回の診療を6ヵ月間実施した治療結果を比較しました。 その結果、ヘモグロビンA1c値は両群とも差はなく、病院に一歩も足を踏み込まずにオンライン診療を受けた群ではヘモグロビンA1c値の悪化はなく、導入前と6ヵ月後に実施した満足度調査の結果でも6ヵ月後のほうが満足度は高いことがわかりました。 オンライン診療に関しては、評価点として通院時間の節約、服薬コンプライアンスの改善、体重管理への取り組み、運動習慣の改善などが挙げられました。課題は、コミュニケーション不足、郵便事情による処方箋送付の遅れなどが挙げられました。 浜野先生によると、オンライン診療を実地診療で行う場合、治療を開始してから6ヵ月後の7ヵ月目からオンライン診療に移行できることや、医師が同一人物であること、3ヵ月に1回は通院診療が必須なことなど、現状ではさまざまな制約があります。本格的に普及するのは先になりそうです。 これらの課題をクリアした上で医療者や患者さんにとってよりよい診療しいステムが構築されることが望まれます。 ■関連記事 働く糖尿病患者の治療中断は問題 通院時間が長いと受診中断のリスクに 働きざかりにオンライン診療は有用かどうかを検証 公開日:2018/10/15 監修:関東労災病院糖尿病内分泌内科部長 浜野久美子先生

働き盛りで治療を中断する糖尿病患者さんが増加傾向にあります。関東労災病院の浜野久美子先生らは、受診中の糖尿病患者さんを対象に調査を実施したところ、受診中断しやすい患者さんでは医療機関に数時間も待たされることが理由として挙げられました。第13回横浜生活習慣病フォーラムで報告しました課題について紹介します。 目次 仕事と治療を両立させるための鍵を探る 病院の滞在時間は数時間でも診察が10分程度だと治療中断リスクに 職場環境を考慮した診療が必要なケースも 仕事と治療を両立させるための鍵を探る 関東労災病院糖尿病・内分泌内科部長の浜野久美子先生らは、受診中の糖尿病患者さんを対象に調査を実施したところ、治療継続への障害のひとつとして医療機関に数時間も滞在して待たされるのが当たり前の状況が見られたことなどを2018年に6月に開催された第13回横浜生活習慣病フォーラム「30-50歳代の治療中断しないためのマネジメント」で報告しました。講演内容から治療中断リスクの課題を紹介します。 病院の滞在時間は数時間でも診察が10分程度だと治療中断リスクに 浜野先生らは、全国の労災病院で受診中の糖尿病患者さんの調査とインターネット調査(糖尿病ネットワークによる)を実施しました*。調査の有効回答数は528例(1型糖尿病221例、2型糖尿病272例)で、1型糖尿病で半数以上は30~49歳(30~39歳25%、40~49歳43%)、2型糖尿病では40~59歳(40~49歳28%、50~59歳36%)でした。 通院間隔は、「1ヵ月に1回」が6割などでした。通院の時間帯は、「平日の午前」が半数で「平日の午後」や「週末の午前」の回答も多かったようです。 患者さんが病院に入ってから出るまでの滞在時間は、「2時間~3時間未満」が32%、「3時間以上」が20%、「1時間~1時間30分未満」が21%などでした。 一方、診察時間は「10分以~15分未満」が39%と最も多く、次いで「15分~29分未満」30%、「5分~9分未満」21%などでした。 病院の滞在時間が2時間以上と回答した人が半数以上でした。それに対し、診察時間は15分未満が6割で30分未満が9割でした。 通院のための時間の取り方に関しては、4割の患者さんが有給休暇を使っていました。欠勤や早退扱い、仕事の休憩時間で通院している人も少なくありませんでした。 また、通院のために仕事を休むことを会社に伝えているかどうかに関しては、「上司/総務/同僚に伝えている」が45%でしたが、「伝えていない」は29%ありました。 職場環境を考慮した診療が必要なケースも 仕事と治療との両立に対する障害について今回の調査に参加した患者さん528人の回答を見ると、医療費負担や社会・環境面の障害もありますが、職場環境や医療機関側の問題も多い結果でした(具体的には以下)。 回答 人数 「医療費負担が重い」 317人 「人前で注射やSMBGが行いにくい」 213人 「職場の飲み会などの付き合いを断りにくい」 181人 「病院での待ち時間が長い」 177人 「治療を理由に休みが取りにくい」 153人 「多忙、残業が多い」 136人 「残業時間が不規則」 119人 「治療について職場の理解が得られにくい」 81人 仕事と治療を両立させるための要望を聞いたところ、多かった意見は以下でした。 回答 人数 「糖尿病について、もっと理解が広まって欲しい」 236人 「夜間などの診療」 221人 「病院の待ち時間短縮」 220人 また、「勤務中に対処しやすい方法を検討してほしい」(115人)、「薬剤や消耗品を受け取れる場所を増やしてほしい」(103人)、「希望時間の予約、スムーズな予約変更」(100人)などの意見もありました。 浜野先生は、「10~15分程度の診察のために、調剤薬局の訪問時間も含めて医療機関に数時間も滞在して待たされるのが当たり前の状況は治療継続への障害のひとつですし、医療者側が患者さんに働きかけて受診を継続してもらうようにしなくてはいけません」としています。 浜野先生らは医療機関側が患者さんに働きかけることで受診しやすい体制を構築するために、これまでとは違った診療形態の有用性を検証するなどの実地研究に取り組んでいます。 *:労働者健康福祉機構の平成24年度病院機能向上研究(研究責任者:関東労災病院糖尿病内分泌内科・浜野久美子) ■関連記事 働く糖尿病患者の治療中断は問題 通院時間が長いと受診中断のリスクに 働きざかりにオンライン診療は有用かどうかを検証 公開日:2018/10/12 監修:関東労災病院糖尿病内分泌内科部長 浜野久美子先生

働く世代の糖尿病患者では治療を受けているのに途中で中断するケースが多いことが問題視されています。関東労災病院の浜野久美子先生は、働きざかりの世代で受診中断のケースが続くと、糖尿病を悪化する患者さんが多くなり、医療費増大といった経済損失など社会への負の連鎖が甚大になることに警鐘を鳴らしています。第13回横浜生活習慣病フォーラムで問題点について報告しました。 目次 糖尿病は治療中断によって重症化すると社会に及ぼす影響が大きい 40~49歳は治療を受けていない人が多い 仕事が多忙で受診できない 患者にとっては自覚症状がなく切実感はないと治療を受けなくなる 糖尿病は治療中断によって重症化すると社会に及ぼす影響が大きい 糖尿病の患者数は非常に多いので、治療中断によって重症化すると、社会に及ぼす影響が大きいと言われています。 関東労災病院糖尿病内分泌内科部長の浜野久美子先生は、働きざかりの世代で受診中断のケースが多いことを問題視しています。 最近において浮き彫りになった問題点などについて、2018年6月に開催された第13回横浜生活習慣病フォーラム「30-50歳代の治療中断しないためのマネジメント」で報告しました。講演内容を紹介します。 40~49歳は治療を受けていない人が多い 人生100年時代といわれるなか、元気な高齢者として健康寿命を延ばしたいと思います。しかし、日本人の平均死亡年齢と糖尿病患者の死亡率を1970年以降から比較した研究によると、1970年代、80年代、90年代、2000~2010年代のいずれも糖尿病患者の平均寿命が短いとの指摘があります*1。 浜野先生の講演によると、糖尿病の患者数は非常に多いので、病気を悪化させた患者数が多くなるほど社会に及ぼす影響力が大きいと言われています。働く世代で多くなると、問題は深刻になります。 ところが、平成28年国民健康・栄養調査結果で「糖尿病が強く疑われる人*1」のうち、治療を受けていない人の割合は23.4%で、以前の調査に比べて減少傾向でしたが、40歳以上に着目して検討した結果、40~49歳の男性では治療を受けていない割合は48.5%と、他の年代では約20%程度、女性では30%前後に比べて格段に多かったのです。 *1:「平成28年国民健康・栄養調査結果の概要」によると、「糖尿病が強く疑われる人」とはヘモグロビンA1c 値が6.5%以上で(平成19 年まではヘモグロビンA1c値が6.1%以上)または「糖尿病治療の有無」に「有」と回答した人で、約1,000万人と推計されました。 仕事が多忙で受診できない 日本糖尿病学会の調査*2では、定期的な通院を自己中断した主な理由として「仕事が多忙である」との理由が51%と最も多く占めており、治療を中断する患者さんの特徴としては男性、若年、サラリーマンや専門職で高い傾向にあることが明らかになっています。 *2:「かかりつけ医による2型糖尿病診療を支援するシステムの有効性に関する研究(J-DOIT2)」 患者にとっては自覚症状がなく切実感はないと治療を受けなくなる 職域における課題としては、患者さんは自覚症状がなく切実感はないので健康管理を徹底できないこと、専門医による予防教育が充実していないこと、職場は労務管理や健康診断を実施していますが、糖尿病予備軍への健康管理や保健指導のアプローチが十分でないことが考えられます。 国内の糖尿病患者数は多いので、働く世代で患者数が増えていくと合併症を発症する患者さんも多くなっていくことにより、就労上の負荷が高くなることや、医療費の負担が増大することが問題になります。。 企業にとっては、労働力の低下や保険料事業者への負担の増加、健保組合にとっては医療費の負担増加、保険料収支の悪化なといった、負のスパイラルに陥ることになるのです。 浜野先生は患者の治療環境や、治療と仕事との両立を困難にさせる課題を探ることを目的にさまざまな研究を実施しています。 ■関連記事 働く糖尿病患者の治療中断は問題 通院時間が長いと受診中断のリスクに 働きざかりにオンライン診療は有用かどうかを検証 公開日:2018/10/10 監修:関東労災病院糖尿病内分泌内科部長 浜野久美子先生

患者さんが医療機関への受診が続かず、治療を中断することが問題になっています。国立がん研究センターの後藤温先生は、糖尿病患者さんにおいて通院中断の理由を明らかにして、治療を継続してもらう支援策を探るために行われた研究の結果や文献などについて、第13回横浜生活習慣病フォーラムで紹介しました。 目次 治療を中断する糖尿病患者さんの特徴は男性、会社員、喫煙など 血糖値が高くても症状を自覚できないことも治療中断に関係 糖尿病の合併症が悪化する可能性も指摘 治療を中断する糖尿病患者さんの特徴は男性、会社員、喫煙など 国立がん研究センター社会と健康研究センター疫学研究部・代謝疫学研究室長/中央病院総合内科の後藤温先生は、治療を中断する患者さんの特徴を検討した研究や文献などについて考察した結果を2018年6月に開催された第13回横浜生活習慣病フォーラム「30-50歳代の治療中断しないためのマネジメント」で報告しました。 後藤先生は、糖尿病患者が治療を中断せずに継続してもらうための支援策を探るために行われた研究(J-DOIT2)などをもとに作成された文献の「糖尿病受診中断対策包括ガイド*1」について紹介し、受診を中断する人の特徴について以下を挙げました。 男性 初診時年齢が低い 薬剤が処方されていない 来院時のヘモグロビンA1c値は高い(血糖コントロールが悪い人) 来院時のヘモグロビンA1c値はそれほど高くない 会社員 喫煙習慣 血糖値が高くても症状を自覚できないことも治療中断に関係 後藤先生は、糖尿病受診中断対策包括ガイド作成のもとになった研究のJ-DOIT2*1も紹介しました。J-DOIT2は、糖尿病患者さんを対象に通常の診療と診療支援を行い、それぞれの診療を受けた患者さんのグループにおいて1年間で受診を中断する率を比較して分析したものです。 後藤先生によると、研究では受診を中断した人の理由を聞いており、「忙しい」、「体調が良い」、「医療費の負担」などが挙げられました。「体調が良い」との理由に関しては、血糖値が上昇しても、かなり上昇していないと症状を自覚できないことが関係していることが考えられたとのことでした。 また、J-DOIT2では受診中断の予防策としての診療支援として以下を実施しました。 受診促進:受診予定日前や受診しなかった場合の連絡 療養支援:電話や対面による運動や食事に関する指導 その他:希望者に体重計や歩数計の貸し出しや年2回の健診測定を促す 後藤先生は診療支援に関する研究結果を紹介し、通常診療を受けた患者さんでは1年間における受診中断率は約8%、診療支援を受けた人では約3%と、患者さんへの診療支援は有用な可能性があることを指摘しました。 糖尿病の合併症が悪化する可能性も指摘 後藤先生は、治療を中断する患者さんの特徴を検討した研究をいくつか紹介しました。そのなかで、糖尿病治療を開始後1年以内に受診中断の有無で各グループの経過を検討した研究*2では、糖尿病の三大合併症(網膜症、腎障害、神経障害)の発症率は受診を中断した人で多く、中断していない人に比べて2倍高いことが推察されたことを報告しました。 後藤先生は、講演のまとめとして受診中断を防ぐためには糖尿病患者さんに継続的な受診の必要性を伝え、可能な範囲で受診時間の融通性を高くすることが有効であろうと述べました。 【参考文献】 *1:厚生労働科学研究「患者データベースに基づく糖尿病の新規合併症マーカーの探索と 均てん化に関する研究―合併症予防と受診中断抑止の視点から(研究代表者:野田光彦先生)」。「かかりつけ医による2型糖尿病診療を支援するシステムの有効性に関する研究(J-DOIT2)をはじめとした研究の成果を踏まえて作成されました。 *2:Diabetes Res Clin Pract 2017;123:55-62. 糖尿病治療を開始してから1年以内に受診を中断した患者さん1,784人と受診を継続した9,547人を対象に治療後の経過を検討した研究 公開日:2018/10/02

糖尿病対策をせずに放置しておくと、合併症の神経障害や血流障害などにより足病変(あしびょうへん)を起こしやすくなります。糖尿病の血流障害としては閉塞性動脈硬化症が問題となります。糖尿病足病変に関しては、ふくらはぎなどで末梢の動脈が閉塞することで、足がしびれたり、ふくらはぎがパンパンになったり、足潰瘍ができて痛くなったりします。閉塞性動脈硬化症について説明します。 目次 閉塞性動脈硬化症とは 足の状態をこまめに調べよう!フットケアが大事 フットケアの心得 閉塞性動脈硬化症とは 糖尿病による血流障害として閉塞性動脈硬化症を生じることがあります。閉塞性動脈硬化症は、両足の広範囲に現れます。特に、ふくらはぎなどで末梢の動脈が閉塞することが挙げられます。 閉塞性動脈硬化症の重症度をみるのに、Fontaine分類があります。 Fontaine分類 Ⅰ度:無症状、しびれ、冷感 Ⅱ度:間歇性跛行:ある程度歩くと足の痛みが生じ、休むとまた歩けるようになる Ⅲ度:安静時疼痛 Ⅳ度:潰瘍(かいよう)、壊疽(えそ) 足の状態をこまめに調べよう!フットケアが大事 閉塞性動脈硬化症が進行して壊疽を生じた場合、足の指を切断せざるを得なくなることが多いので注意が必要です。 また、高血糖は免疫力(抵抗力)を低下させますので、体の抵抗力を低下させることにより細菌感染が起こりやすくなります。 例えば、糖尿病患者でタコやウオノメ、靴擦れができた後、患部にばい菌が入って足がパンパンになってしまい、足を切断する羽目になったケースがあります。 糖尿病の合併症が悪化したことで、足病変の潰瘍や壊疽を発症して足の切断に至った人数や、網膜症により失明に至った人の数はそれぞれ年間3,000人、腎障害により人工透析を受けるようになるのは年間1万6,000人に上ることが言われています。 糖尿病を持つ人では、足の潰瘍や壊疽を起こすと手遅れかもしれませんので、足病変を早期に発見することが重要です。足の状態をこまめに調べて、ふくらはぎをマッサージすることや、足の指を動かすといったフットケアを習慣付けることが重要です。 フットケアの心得 毎日、帰宅後に足をよく観察する 足をよく洗って水気をよく拭いて清潔に保つ 爪の手入れでは切り過ぎないようにする。巻き爪は直す 足に合った靴を履いて靴ずれを防ぐ 足をケガしないように素足を避けて、靴下やスリッパを使うようにする ケガをしたら医療機関でしっかり治す やけどをしないようにする 硬いものを踏まないようにする 足のふくらはぎをマッサージする 足の指を動かす 提供:板倉弘重先生 ■関連記事 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意 公開日:2018/07/17

糖尿病を放置していると、合併症として足にしびれや痛みを起こすことがあります。悪化すると、足潰瘍(かいよう)や壊疽(えそ)を発症する可能性があります。最悪の場合、足を切断することがあります。発症要因は高血糖による神経障害や血流障害、また免疫力低下、つまり体の抵抗力の低下などが挙げられます。このなかで、最も早期に発現するのが糖尿病神経障害です。糖尿病神経障害に関して、家庭で簡単にできる神経障害のチェックを含めて説明します。 目次 神経障害は痛みや温度を感じにくいので、足病変の悪化に気付かないケースに注意 糖尿病足病変の危険信号がわかる神経学的評価「Ipswichタッチテスト」 神経障害は痛みや温度を感じにくいので、足病変の悪化に気付かないケースに注意 日本糖尿病対策推進会議が2006~07年に行った調査によると、糖尿病と診断されて平均10年が経過した患者の半数近くで糖尿病神経障害が認められたとの報告があります。 糖尿病神経障害は、高血糖状態により血液の流れが悪くなって神経に栄養や酸素が供給されなくなると、痛みや温度、触覚などを伝える感覚神経、手や足の動きに関与する運動神経、自律神経といった細い神経系の末梢神経に悪影響を及ぼします。 足にやけどを負っても気付かないケース、画鋲が足に刺さっても痛みを感じにくいといったケース、足の指が変色しているのに何も感じないケースがあります。 これらの神経障害は、糖尿病の合併症として早期から発現します。糖尿病の罹病期間が長くなるほど発症頻度が多くなります。 参考記事:その足の痛み、しびれ~合併症のサインかも!? 糖尿病足病変の危険信号がわかる神経学的評価「Ipswichタッチテスト」 糖尿病患者で足の感覚がない場合は要注意です。そこで、家庭でできる糖尿病神経障害のチェックテストとして、Ipswich タッチテスト*があります。足の指を触ってもらうことで感覚があるかどうかを調べられるものです。 Ipswichタッチテスト* 1)被験者には眼をつぶってもらう 2)検者は被検者の両足の母趾、中趾、小趾の先端を順に軽く触る 3)6ヵ所のうち2ヵ所以上がわからない場合は神経障害ありと判定 * Diabetes Care 2011;34(7):1517-1518 糖尿病神経障害は、合併症のなかで最も早く発現しますが、さまざまな症状に気付かない場合もあります。早期の発見と適切な対応が重要です。Ipswichタッチテストは糖尿病神経障害を家庭で簡単にチェックできますので、おすすめです。 公開日:2018/07/17

糖尿病足病変(とうにょうびょうあしびょうへん)をご存知ですか。糖尿病の血糖コントロールをおろそかにしていると、糖尿病合併症により足のしびれや痛み、ひどい場合は足潰瘍(かいよう)や壊疽(えそ)を起こしてしまうことがあります。糖尿病足病変の危険度をチェックして、こまめにフットケアをすることが重要です。自分でできる糖尿病足病変のチェックリストがありますので、大いに活用しましょう。 目次 自分でできる潰瘍と壊疽の危険度チェック タコやウオノメ、靴擦れに注意 毎日歩くことと足を清潔にこまめなフットケアを 自分でできる潰瘍と壊疽の危険度チェック 糖尿病患者は、足病変(あしびょうへん)の潰瘍や壊疽を起こしやすいといわれています。足の親指や中指が紫色や黒色に変色する、足にしびれがある、痛みを感じる、ふくらはぎが張っているという人は、糖尿病足病変の潰瘍や壊疽の危険信号が灯っているかもしれません。 次のフットケアチェックで危険度をチェックできます。 自分でできる糖尿病足病変の潰瘍や壊疽の危険度チェック ヘモグロビンA1c値が7.0%以上 足がしびれる 歩くと足が痛い ふくらはぎがパンパンになる 足の感覚がにぶい(例:硬いものを踏んでもわからない) 足にタコ・ウオノメがある 足がむくんでいる 床の上をはだしでよく歩く 歩かない 足の指が紫色や黒色に変色している 便秘になりやすい 提供:板倉弘重先生 タコやウオノメ、靴擦れに注意 糖尿病は、血液中のブドウ糖濃度(血糖値)を下げるホルモンのインスリンの分泌が低下したり、ホルモンとしてのはたらきが悪くなったりすると、ブドウ糖を血液から筋肉や脂肪組織に送り込むことができなくなり高血糖状態になります。 高血糖状態が長く続くと、血液の流れが悪くなって神経に十分な栄養や酸素が供給されなくなりますので、足潰瘍や壊疽になりやすいと言われています。 さらに、年を重ねると足底の筋肉量や脂肪量は減少してクッション性が低下します。足に合わない靴をはいていると、タコやウオノメ、靴ずれを起こしやすくなりますし、足潰瘍や壊疽を悪化させるので注意しなければなりません。 また、便秘になりやすい人も注意しましょう。糖尿病によって自律神経が乱れるために、大腸の運動能力が低下して便秘を頻繁に起こすことがあるからです。 上記のフットケアチェックで、複数項目が当てはまる人、あるいは項目が単独であっても、その程度がひどい人は要注意です。 毎日歩くことと足を清潔にこまめなフットケアを 上記のフットケアチェックで、「足がしびれる」、「歩くと足が痛くなる」、「ふくらはぎがパンパンになる」は、糖尿病足病変のリスクです。 「歩かない」もリスクになります。血液の流れをよくすることが血糖コントロールにつながりますので歩きましょう。帰宅した際は靴下を脱いで、足を観察した上で足をよく洗って、水気を拭きましょう。足の裏を鏡で見るくらいの習慣をつけること、足を清潔に保つことが重要です。 公開日:2018/07/17

糖尿病と歯周病は生活習慣病の代表的な病気ですが、お互いに影響しあう関係性を持っています。一体どんな影響を及ぼすのでしょうか。それぞれの影響について、詳しく解説します。 目次 糖生活習慣病の代表「糖尿病」と「歯周病」 糖尿病から歯周病への影響は? 歯周病から糖尿病への影響は? 糖尿病や歯周病を予防するために 糖生活習慣病の代表「糖尿病」と「歯周病」 糖尿病と歯周病は生活習慣病の代表的な病気です。 糖尿病とは、本来は食べ物に含まれるブドウ糖を体内に取り込みエネルギーとして利用するはずが、膵臓(すいぞう)から作り出されるインスリンというホルモンが不足することでブドウ糖が分解されず、高血糖状態が続く病気です。 歯周病は、歯と歯肉の境目の歯周ポケットに細菌が停滞し炎症を起こす病気です。歯周病が進行すると、歯槽骨と呼ばれる歯を支える土台の部分が溶けて歯を支えられなくなり、抜歯しなくてはならない場合があります。 糖尿病と歯周病はお互いに影響しあう関係性を持っているのですが、一体どんな影響を及ぼすのでしょうか。 糖尿病から歯周病への影響は? 糖尿病で高血糖の状態が続くと、体の中の抵抗力が低下して、感染症にかかりやすくなります。ですから、細菌感染で起こる歯周病にかかりやすくなります。また、高血糖は歯茎血管の傷みを引き起こします。歯茎血管の痛みは歯周病を進行させるもととなります。 そして、高血糖状態になると、血液中のタンパク質が糖化します。それにより免疫性細胞が増加することから、炎症性サイトカインが過剰に生産されます。炎症性サイトカインとは、細胞どうしが連絡を取る信号のことで、これが増えると細胞組織の破壊をもたらします。これにより歯周組織が破壊され、歯周病が悪化していきます。 歯周病から糖尿病への影響は? 歯周病に最も関係のある病気が糖尿病です。歯医者で歯周病の治療をしているときに、糖尿病が発見されることも珍しくありません。それほど密接に関わっているのが、この二つの病気です。 歯周病は糖尿病を悪化させる要因のひとつでもあります。 歯周病の炎症時、炎症性サイトカインが血液を通して、筋肉や肝臓へ運ばれます。これらはインスリンが作用する邪魔をします。すると、体に糖が取り込まれにくくなるので、血糖値が上昇します。逆に言えば、歯周病を治療すれば、インスリンがしっかりと効果を発揮してくれるため、血糖値が改善され、糖尿病が改善されます。 糖尿病や歯周病を予防するために このように、糖尿病や歯周病はお互いに影響を及ぼす関連性の深い病気です。一方が悪化すると、もう一方も悪化するというような相互作用がありますし、一方の病気が発見されれば、もう一方も発見されるということもあります。 糖尿病の要因は、高カロリーの食事や運動不足、肥満などがあげられます。一方歯周病の要因は、喫煙や不規則な生活、過剰なストレス、歯磨きをしないことなどがあげられます。 このような生活習慣を改善することによって、糖尿病や歯周病の予防につながります。規則正しい生活を心がけ、バランスの良い食事と適度な運動を取り入れ、食後には歯を磨くことを心がけましょう。 また、糖尿病や歯周病にかかっていても、気がつかないうちに状況が悪化してしまうということもあります。糖尿病にかかると、ドライマウスになることや独特の口臭が漂うなど、口の症状がみられることもありますので、気になる場合は専門の医療機関に相談し、改善を図りましょう。 公開日:2016/07/19

地震をはじめとした自然災害への備えとして、日本では過去の反省から、避難袋(非常用持ち出し袋)の用意、倒れないための家具の固定、避難場所の確認などを実践している家庭が増えました。しかし、健康管理に関する備えは、一般的にまだ十分に浸透していないのが現状です。今回は、避難生活中にできるだけ健康を維持するために知っておきたいことを、(1)歯・口内、(2)糖尿病、(3)妊産婦・乳幼児という3つのテーマで解説します。 目次 歯磨きができないせいで、被災地では多くの命が失われた!? 糖尿病の治療の中断が、そのまま命に関わることも… もしものために!避難所で赤ちゃんが生まれそうになったときの対処法 歯磨きができないせいで、被災地では多くの命が失われた!? 最初のテーマは「歯・口内」です。1995年に発生した阪神・淡路大震災の死亡者6,434人のうち、最多となる5,512人の死因は、圧死や火災などの「直接死」です。しかし、それ以外の原因で震災後2ヵ月以内に死亡した「震災関連死」も922人いました。その中でもっとも多かったのが、死亡者223人(震災関連死のうちの24.2%)の「肺炎」で、そのほとんどが「誤嚥性(ごえんせい)肺炎」だったと考えられています。 誤嚥性肺炎は、口の中の細菌を含んだ唾液や食べ物が食道ではなく、誤って気管から肺に入って起こる肺炎で、免疫力が低下した高齢者で多くみられます。2011年の東日本大震災でも、誤嚥性肺炎の患者が例年より増えたことが確認されています。 歯や口の中の健康を心掛ける必要があるのは、誤嚥性肺炎が起きやすい高齢者に限りません。避難所への支援として、食料とともにお菓子が届くことも多く、それらを食べ続ける子供は虫歯になりがちです。 誤嚥性肺炎や虫歯の予防には、歯磨きが有効です。しかし、避難所では歯ブラシや水の不足により、日常生活と同じようには歯磨きができない場合があります。避難所でも歯や口の中の健康を保てるように、避難袋の中に以下のものを入れておくことが望ましいと言えます。 歯・口内の健康のために避難袋に入れておきたいもの 歯ブラシ・歯磨き粉 マウスウォッシュ(デンタルリンス) キシリトール入りガム 義歯(入れ歯)用ケース 義歯(入れ歯)洗浄剤 …など 避難生活中に歯磨きができない場合は、うがいを習慣にしましょう。うがいもできない場合、ティッシュペーパーなどで歯を拭くことで、口内の雑菌をある程度は除去できます。義歯(入れ歯)を使用している人はつけっぱなしにせず、洗浄剤がない場合はウェットティッシュなどで拭きましょう。 糖尿病の治療の中断が、そのまま命に関わることも… 2番目のテーマは「糖尿病」です。糖尿病の人は避難生活中も、治療を継続する必要があります。特にインスリン使用者は、治療の中断が命に関わりかねません。糖尿病の人は、避難袋(非常用持ち出し袋)に非常食や懐中電灯(ペンライト)などの一般的なものとともに、以下のものを用意しておきましょう。 糖尿病の人が避難袋に入れておきたいもの 常用薬(経口剤、インスリン自己注射セット)3日~2週間分 血糖測定器 飲料水 お薬手帳・糖尿病連携手帳・保険証のコピー 通院している病院の連絡先・診察券のコピー 低血糖対策のブドウ糖 …など 避難所で手元の薬がなくなったときは、医療スタッフに相談しましょう。ただし、必要としている薬の伝え方が「丸い形をした白い飲み薬」「注射型の糖尿病の薬」というような漠然としたものでは、複数の薬が当てはまるため、どの薬を指しているのか伝わりません。避難所での緊急の医療体制の下では、医師に診てもらえる時間やタイミングは思い通りにならず、薬の選択の遅れが治療の遅れへとつながります。このような事態を避けるために、常用している薬の名前は覚えておくか、書いてあるものを示せるようにしておきましょう。 糖尿病の人はほかにも、血糖コントロールのための「水分の十分な摂取」「散歩やラジオ体操などの運動」や、感染症を予防するための「手洗い・うがい」を行うことが大切です。避難生活中は、物資や環境の面からなかなか思い通りにできないことも多くありますが、可能な限り実践するよう心掛けましょう。 もしものために!避難所で赤ちゃんが生まれそうになったときの対処法 最後のテーマは「妊産婦・乳幼児」です。妊産婦や乳幼児のいる家庭は、ただでさえ健康状態に不安を抱えがちであり、災害時となればなおさらです。妊産婦や乳幼児のいる家庭では母子の健康のために、避難袋(非常用持ち出し袋)の中に一般的なものとともに、以下のものを用意しておくことが勧められます。 妊産婦のために避難袋に入れておきたいもの 清浄綿 生理用品 分娩準備品(紙おむつ・タオルなど) マタニティマーク 母子健康手帳・お薬手帳のコピー 通院している病院の連絡先・診察券のコピー …など 乳幼児のために避難袋に入れておきたいもの ミルク用飲料水・調整粉乳・哺乳瓶 レトルトの離乳食・おやつ スプーン・ストロー・スパウト 授乳ケープ・授乳用肌着 だっこ紐 紙おむつ・おしり拭き おもちゃ 子供用の歯ブラシ 子供用の常備薬 子供の医療証のコピー …など 妊婦は体が冷えるとお腹が張ることがあるので、できるだけ暖かい格好を心がけましょう。お腹が張って出血した場合は、清潔なナプキンを当てて休みます。妊婦は血栓ができやすいので予防のために、不便な避難生活の中で可能な限り「水分の十分な摂取」「ストレッチなどの運動」を実践することも大切です。 また、避難生活中の出産に備えて、助産師や病院と連絡できる環境を整えておくことも必要です。2011年の東日本大震災では、18,000人以上の命が失われた一方で、発生当日である3月11日に、被災地で110人以上が新たに生を受けたことがわかっています。 避難所で赤ちゃんが生まれそうになったら… 「規則的な痛みを伴うお腹の張り」「おしるし(粘りけのある出血)」「破水」は、赤ちゃんが生まれるサインです。無理をせず、すぐに避難所の医療スタッフの助けを求めましょう。破水した場合は紙おむつやタオルを当てて、横になります。陣痛が始まったら横になり、焦らずにゆっくりと呼吸を整えましょう。 赤ちゃんが生まれたら、まずは顔を拭き、呼吸できているかを確認します。その後、柔らかい乾いたタオルで体を拭き、赤ちゃんを胸に抱いて保温します。お母さんは出産後にナプキンやタオルを当てて、2時間程度は安静にしましょう。 公開日:2015/08/31
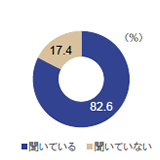
インスリン治療を行う糖尿病の患者さんに常につきまとう低血糖のリスクについて、サノフィ株式会社が、2015年1月に糖尿病患者を対象に行った「インスリン-ライフ・バランス調査」の結果を紹介します。 目次 インスリン製剤使用患者の約3分の1が、直近3ヵ月以内に低血糖を経験 「補食で血糖コントロールが不安定」が48.0%、「体重増加に影響すると思う」が53.5% 血糖目標値と現実にギャップ。76.5%が血糖コントロールの改善に期待 インスリン製剤使用患者の約3分の1が、直近3ヵ月以内に低血糖を経験 インスリン治療を行う糖尿病の患者さんにとって、インスリン製剤は血糖コントロールのために、なくてはならないものです。その一方で常につきまとうのが、血糖が下がりすぎてしまう低血糖のリスクです。 サノフィ株式会社が、糖尿病患者707名を対象に行ったインターネット調査「インスリン-ライフ・バランス調査」(実施:2015年1月/結果公開:2015年5月)によると、直近3ヵ月に低血糖を起こしたことがある人は、33.4%に上るということが明らかになりました。 「インスリン製剤の使用を始めてから低血糖を起こしたことがありますか?」という質問に対する回答は、以下のような結果となりました。 インスリン-ライフ・バランス調査(2015年) 日中(午前中~夜まで):47.0% 夜間(夜中~早朝まで):26.6% ここから、低血糖は時間帯を問わず、一日中注意が必要だと言えます。 インスリン-ライフ・バランス調査(2015年) 低血糖を起こしたことのある人のうち、「診察時に必ず医師に話す」という回答は56.1%にとどまりました。これは、残りの43.9%は医師に話さないことがある、あるいはまったく話していないことを意味するため、医師が患者さんの低血糖について正確に把握できていない現状が示唆されました。 「補食で血糖コントロールが不安定」が48.0%、「体重増加に影響すると思う」が53.5% 低血糖が起きたときの対処法として、また低血糖が起きないようにする予防法として、何かを食べたり飲んだりして、血糖をコントロールすることがあります。これが「補食」(ほしょく)です。 今回の調査では、補食の経験がある患者さんのうち、補食によって血糖コントロールが不安定になったと感じた患者さんが、48.0%にのぼるという結果となりました。 インスリン-ライフ・バランス調査(2015年) また、補食が「体重増加に影響すると思う」と心配している人が半数以上の53.5%、補食をすること自体に「ストレスを感じる」という人が47.3%にのぼることも明らかとなりました。過剰な補食が、治療への悪影響や、患者さんのQOL(Quality of Life:生活の質)の低下へつながることが懸念されます。 血糖目標値と現実にギャップ。76.5%が血糖コントロールの改善に期待 血糖コントロールのためには、患者さんが自分の目標値をきちんと把握しておくことが大切です。「血糖目標値を医師から聞いていますか?」という質問への回答結果は、以下のようになりました。 インスリン-ライフ・バランス調査(2015年) 聞いている :82.6% 聞いていない:17.4% その一方で、直近3ヵ月における血糖コントロールが「できている」と答えた人が、半数以下の46.4%にとどまっていることから、目標は立てられているものの、なかなか達成できていない現状がうかがわれます。 「将来のインスリン製剤に何を期待しますか?」という質問に対しては、以下の回答が上位を占めました。 1位:血糖コントロールが改善される(76.5%) 2位:針の痛みが少ない(42.6%) 3位:長期にわたっての安全性が確認されている(38.0%) 今回の調査では、インスリン治療を行う患者さんの現状と、満たされていない要望が浮き彫りとなりました。今後はこれらが改善され、インスリン治療によって、より良い血糖コントロールがなされることが望まれます。 公開日:2015/07/27

飽食がもたらした代償-生活習慣病 私たちは飽食の時代に生きているといわれる。周囲には飲食店が軒をつらね、スーパーやコンビニエンスストアには食材が年中あふれており、なに不自由なく空腹を満たすことができる。 一方、移動などの交通手段が便利になったため、慢性的な運動不足。あえてカラダを動かさない限り、日本人はたいていがカロリーオーバーだ。 昔は栄養失調が原因で、結核や肺炎にかかり死亡することが多かった。現代はむしろ食べ過ぎによる弊害がさまざまな疾患をひきおこしている。脳、心臓などの循環器系疾患や糖尿病が、食事などの生活習慣が原因となってひきおこされる病気だということは、もう誰も疑う余地のない事実である。 日本人は「部分的栄養失調症」に ところが私たち日本人はいま、部分的栄養失調の状態にあるという。 厚生労働省が実施する「国民栄養調査」の最新版によると、日本人は食生活において全般的に必要な栄養素を満たしているものの、食物繊維とカルシウムはマイナスの摂取状況だという。 食物繊維にいたっては1日摂取目安量の20~25gに対し、じっさいに摂れている量は14.3gと、かなり少ない。 私たちは昔、穀類や豆類、海藻などから食物繊維をたくさん摂っていたのが、食事の欧米化によって減ってしまったらしい。しかもこの50年で60%近くまで減ったというからオドロキだ。 同じ期間に生活習慣病の患者数、なかでも糖尿病患者が爆発的に増加していて、食物繊維の摂取量と反比例しているのがよくわかる。食物繊維の不足が、私たちのカラダにどのような影響をもたらしてきたのだろうか? 注目!「第6の栄養素」で生活習慣病予防 食物繊維には水溶性食物繊維と不溶性食物繊維の2種類がある。 食物繊維といえば以前は、摂取してもエネルギー源にならず、ほかの栄養素の吸収をさまたげることからやっかいもの扱いされていた。ところが最近になって、私たちの健康、とくに生活習慣病の予防に貢献していることがわかってきた。 例えば水に溶けやすい水溶性食物繊維は、水に溶けるとネバネバの粘性をもつゲル状に変化する。私たちが食事をすると、食物に含まれる炭水化物が消化吸収されて血液に入り、血中のブドウ糖の量(血糖)が増えるが、水溶性食物繊維はそのネバネバによって、ブドウ糖が血液に吸収されるのを遅らせてくれる。つまり水溶性食物繊維は、食後に血糖値が上がるスピードを抑えてくれるというわけだ。 水溶性食物繊維 おもな食品:海藻、こんにゃくなど 効用:カラダの中でゲル状になり、糖の吸収速度を遅らせる。食後の急激な血糖値の上昇を抑制。 不溶性食物繊維 おもな食品:豆類、ごぼう、穀類など 効用:水を吸収し数倍にふくらむ。これが腸を刺激してぜん動運動を活発にし、便秘を予防。 また食物繊維を多く含む食品はカロリーが少なく肥満を防止するなど、いいことずくめ。 食生活の中に積極的に食物繊維をとりいれることで、糖尿病をはじめとする生活習慣病の予防に役立つことは間違いない。 やっかいもの扱いは過去の話。食物繊維はたんぱく質・脂質・糖質・ビタミン・ミネラルにつづく「第6の栄養素」として、生活習慣病に悩む現代人には不可欠な栄養素。意識して毎日の食事にとり入れ、健康なカラダづくりをめざそう! 公開日:2006年1月30日

糖尿病は症状のでにくい病気。血糖値が正常範囲内という結果が出ても、安心するにはまだ早いようです。空腹時血糖値が正常でも、食後血糖値をはかると糖尿病に該当してしまうことも…。まずは自分の血糖値を知って、かくれ糖尿病患者でないかチェックしておきましょう。 目次 糖尿病の典型的な自覚症状、合併症とは 糖尿病と診断するには 見逃される糖尿病もある 糖尿病の典型的な自覚症状、合併症とは その病名から「尿のニオイが甘い」と連想されることの多い糖尿病。古代インド史にも「蜜尿」と記述されるなど、大昔から尿の状態が糖尿病のサインとして注目されていたようです。糖尿病の自覚症状は通常、「痛い」「高熱が出る」といった苦痛をともなうことはありません。しかも初期の段階ではほとんど症状に気づかないため、病気と認識できず、見過ごしてしまいがちです。 糖尿病の典型的な自覚症状 ●異常にノドが渇く。水をよく飲む ●尿量が多い。夜中に何度もトイレに行く ●疲れやすい。体がだるい ●食べてもやせる。急激に体重が減る これらの症状を放置すると、しだいに次のような症状があらわれます。 糖尿病の合併症 ●視力が低下する。目が疲れやすい。モノが二重に見える(網膜症) ●手足がしびれる、痛む。下痢や便秘をおこす。顔面神経麻痺がおこる(神経障害) ●尿たんぱくが出る。体がむくむ(腎症) ※網膜症・神経障害・腎症は糖尿病の3大合併症 じつはこれらの症状が出るのは、糖尿病がかなり進行している証拠。自覚症状というより、もはや合併症の段階です。失明したり、腎臓のはたらきが悪くなって人工透析が必要になるなど、不自由な生活を余儀なくされることになります。 このように、気づかないうちに病気が進行し、いつのまにか手遅れになってしまうことから、欧米では糖尿病をサイレント・キラー(静かなる殺し屋)とも呼ばれています。 糖尿病と診断するには では、自覚症状の出にくい糖尿病を診断するには、どのような方法があるのでしょうか?糖尿病は、次のような状況で発見されるケースが多いようです。 ●地域や職場の健康診断、人間ドックを受診したとき ●別の病気で病院や診療所を受診したとき 糖尿病は、慢性的に血糖値の高い状態が続く病気です。したがって、血液中に含まれる血糖の量を調べることで、糖尿病であるかどうかが診断できます。 空腹時血糖値とは、糖尿病かどうかを調べる上で最も基本的なデータです。126mg/dLを超えると糖尿病と診断されます。 一方、食後血糖値とは、食事から2時間後の血糖値をはかるもので、食事でとりこんだブドウ糖がうまく利用されているかどうかを知る目安となります。200mg/dLを超えると糖尿病と診断されます。 コラム:血糖と糖尿病の関係 血糖とは、血液中にふくまれるブドウ糖のこと。私たちが主食として食べている米、パン、めん類などに含まれている炭水化物の多くは、ブドウ糖になる。腸から吸収されて血液中に溶けこんだブドウ糖(=血糖)は、インスリンというホルモンのはたらきにより脳や筋肉などに送りこまれ、全身を動かすエネルギー源となります。ところが、糖尿病になるとインスリンの量が不足するため、ブドウ糖が必要なところに送られず、血液中にたまって高血糖となります。 見逃される糖尿病もある 血糖値が正常範囲内という結果が出ても、安心するにはまだ早いようです。現在、地域や職場の健康診断で調べるのはおもに「空腹時血糖値」です。朝食抜きで採血した覚えのある人は、この「空腹時血糖値」を調べたことになります。 ところが糖尿病になりはじめの人は、この「空腹時血糖値」が正常でも、「食後血糖値」をはかると糖尿病に該当してしまうことがあります。 健康な人なら食事をするとただちにインスリンが分泌され、食後30分前後をピークに血糖値は下がります。糖尿病になりはじめの人は、食後にインスリンが分泌されにくくなっているため、血糖値が上がってしまいます。しかし時間がたつと正常値に戻るため、空腹時の検査では異常が見つからないのです。 実際に、日本で多くの人々を対象に行われた調査でも、「空腹時血糖値」だけでは糖尿病患者の約半数が見逃されているという結果が出ています。つまり、かくれ糖尿病がたくさん存在するというわけです。 糖尿病はとくに症状の出にくい病気です。まずは自分の血糖値を知って、かくれ糖尿病患者でないかチェックしましょう。自分の体に関心をもつことは、あらゆる生活習慣病予防の第一歩です。 ■関連記事 BMIチェック 糖尿病足病変のサインはふくらはぎの張りや痛みを呈する「閉塞性動脈硬化症」 糖尿病を放置しないで!セルフチェックのコツ おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1)

忍び寄る合併症「糖尿病神経障害」を知っていますか?糖尿病で本当に怖いのは、合併症です。なかでも多くの人を悩ませる「糖尿病神経障害」について、取り上げていきます。 目次 糖尿病治療は、まずは血糖コントロールから 糖尿病神経障害が進行してしまったら… 要注意!日常生活におけるキケンから足を守ろう 糖尿病治療は、まずは血糖コントロールから 糖尿病治療の原則は、なんと言っても血糖をコントロールすることにあります。血糖値が高いと合併症が起こりやすいため、血糖はなるべく正常に近い値になるように注意を払いましょう。具体的には、空腹時血糖値は110mg/dL以下、食後2時間値は180mg/dL以下、ヘモグロビンA1Cは7.0%以下(できれば6.5%以下)を目標とします。また、血糖コントロールの際には低血糖にならないよう注意します。 ほかにも、肥満や高血圧、高脂血症などメタボリック・シンドロームに該当するような人はこれらの治療も同時に行い、動脈硬化の予防に対する対策も必要です。 糖尿病神経障害が進行してしまったら… 仮に糖尿病が進行し、「糖尿病神経障害」などの合併症を併発したとしても、軽いうちなら食事療法や運動療法で克服が可能です。自分に必要な1日の総エネルギー量を守り、栄養バランスのとれた食事や適度な運動を心がけましょう。 しかし、「糖尿病神経障害」が進行している場合、血糖コントロールや生活習慣の改善に加え、神経障害の症状をやわらげるための薬物療法が必要となってきます。 治療薬には、神経障害の原因物質とされる「ソルビトール」がつくられるのを抑える「アルドース還元酵素阻害薬」のほか、痛みをやわらげる鎮痛薬や、自律神経障害によって起こる下痢や便秘の症状をやわらげるための整腸薬などが処方されることになります。 糖尿病患者さんが日常生活で気をつけること 糖尿病になってしまったら、血糖値が低すぎず、高すぎず、ちょうど良い範囲以内に落ちつくように、食事や運動などを心がけていることが必要です。空腹時だけでなく、食後の血糖値が高いままになっていては良くありません。神経障害などの合併症が起こってからでは、それ以上悪化させないための注意とともに、細菌感染や外傷に対する注意も怠らないようにしましょう。糖尿病患者さんは傷の回復力も低下しやすいので、ケガをしないような注意も必要です。 要注意!日常生活におけるキケンから足を守ろう ほかにも、「糖尿病神経障害」の患者では足の感覚が失われている人が多いため、日常生活を送る上で注意することは多くあります。下記の点などに配慮して、足の症状が悪化しないよう注意を払いましょう。 CHECK!こんな人は「糖尿病神経障害」に要注意! ●ケガ、ヤケドに注意 化膿する恐れがあるので、常に足の状態をチェックしましょう。 ●深爪はNG! 深爪をすると化膿する場合もあるので、爪はできればヤスリで手入れをしましょう。 ●水虫は治療を 水虫を放置すると化膿のもとに。通気性の良い靴を選び、足の清潔を心がけましょう。 ●ウオノメ・タコの自己処理はNG 自分で削るとケガや化膿のもと。主治医に処置してもらいましょう。 公開日:2008/08/04更新日:2018/07/02

糖尿病で本当に怖いのは、合併症。なかでも多くの人を悩ませる「糖尿病神経障害」では、年間約3,000人が足を切断していると言われています。初期症状は、手足のしびれや痛み、異常な冷えなどが挙げられます。糖尿病と診断されたら、血糖値のコントロールに注意を払うだけでなく、足の症状や見た目などをこまめにチェックし、早い段階で合併症を発見するようにしましょう。 目次 あっという間にむしばまれる、糖尿病神経障害 糖尿病神経障害のゆく末は… 年間約3,000人が切断の危機に あっという間にむしばまれる、糖尿病神経障害 糖尿病の3大合併症のなかでも、比較的早い段階で現れるとされるのが「糖尿病神経障害」です。 図を見てもわかるように、ほかの合併症よりも早く、糖尿病になってから5年ほどで現れ始めています。 かかる頻度も高いというので、糖尿病と診断され、自覚症状がないままに治療を放置していると、あっという間に「糖尿病神経障害」を合併してしまうかもしれません。 糖尿病神経障害のゆく末は… 初期の症状としては、手足のしびれや痛み、異常な冷え、砂利の上を歩いているような感覚が現れると言われています。これらの症状は比較的軽いため、痛み止めなどの市販薬などで治そうとする患者もいますが、それでは適切な治療とはなりません。 しだいに足の感覚がなくなり、火傷や靴ずれができても気がつかないようになります。そして手当てをほどこされなかった傷口が悪化して化膿し、そこから壊疽(えそ)にまで広がって、ひどくなれば足を切断することも…。 これが「糖尿病神経障害」の恐ろしい、本当の姿です。 神経障害の予防は、早め早めに! 手足がしびれるとか、ムズムズするなどの神経系の異常があると気分が悪くなります。すぐ治るだろうと思っていると、いつとはなしに症状が悪化してしまうことになってしまいます。しびれや感覚が鈍くなって不自由を感じるだけでなく、傷口から細菌が入り込んだのに気がつかず、重い感染症にかかってしまうことも。早い段階での予防が大切です。 年間約3,000人が切断の危機に 「日本糖尿病対策推進会議」が2006年10月から2007年12月に全国の医療機関にて受診中の糖尿病患者約20万人を対象に行なった調査(日本における糖尿病患者の足外観異常および糖尿病神経障害の実態に関する報告、2008年3月)によると、糖尿病患者の54%は足に何らかの自覚症状を感じ、58%は足に見た目の異常(赤く腫れている、靴ずれができやすい、など)を感じている、という結果も出ました。この数字からも、いかに糖尿病患者の中で、神経障害を合併している割合が高いかがおわかりいただけるでしょう。 そして「糖尿病神経障害」という合併症のため、年間約3,000人が足を切断していると言われています。これは患者本人にとっても、社会にとっても大きな損失となります。 糖尿病と診断されたら血糖値のコントロールに注意を払うだけでなく、足の症状や見た目などをこまめにチェックし、なるべく早い段階で合併症を発見するようにしましょう。 ■関連記事 糖尿病足病変のサインはふくらはぎの張りや痛みを呈する「閉塞性動脈硬化症」 糖尿病を放置しないで!セルフチェックのコツ おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) 公開日:2008/08/04更新日:2018/07/02
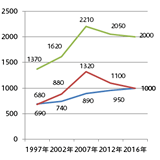
糖尿病とは、血液中のブドウ糖が高くなる状態(高血糖)が続く病気です。糖尿病で問題なのは、初期にはほとんど自覚症状がない病気ということでしょう。適切な血糖コントロールが持続できないと、しだいに糖尿病が進行してさまざまな「合併症」が出現するようになります。糖尿病で本当に怖いのは、この合併症です。なかでも多くの人を悩ませる「糖尿病神経障害」について、取り上げていきます。 目次 糖尿病の可能性が否定できない人は推計1,000万人 糖尿病は怖い?怖くない?その真相 早い場合は5年で合併症が出現! 糖尿病の可能性が否定できない人は推計1,000万人 出典:平成28年国民健康・栄養調査結果の概要より作成 糖尿病とは、血液中のブドウ糖が高くなる状態(高血糖)が続く病気です。 厚生労働省が発表した「平成28年国民健康・栄養調査結果の概要」によると、「糖尿病が強く疑われる人=約1,000万人」「糖尿病の可能性が否定できない人=約1,000万人」と推計されており、その合計数は約2,000万人という結果となりました。 「糖尿病が強く疑われる人」とは、ヘモグロビンA1c 値が6.5%以上で(平成19 年まではヘモグロビンA1c値が6.1%以上)または「糖尿病治療の有無」に「有」と回答した人です。「糖尿病の可能性を否定できない者」とは、ヘモグロビンA1c 値が6.0%~6.5%未満(平成19 年まではヘモグロビンA1c値が5.6%以上、6.1%未満)で、「糖尿病が強く疑われる者」以外の人です。 平成19年では約2,210万人に増加し、平成20年では約2,050万人、平成28年では約2,000万人と減少していますが、「糖尿病が強く疑われる人」はいまだに増加傾向にあります。 「糖尿病の可能性が否定できない人」は、糖尿病のリスクがある予備軍です。最近はメタボリックシンドローム対策の特定健診・特定保健指導が普及したことから、平成20年以降は減少傾向にあるとの指摘がありますが、それでも1,000万人という推計結果です。 糖尿病は怖い?怖くない?その真相 糖尿病と診断されても、食事療法、運動療法、薬物療法を行い適切な血糖コントロールを続ければ、健康な人とほとんど変わらない生活を送ることができます。 しかし問題なのは、糖尿病は、初期にはほとんど自覚症状がない病気ということでしょう。「痛い」「苦しい」などの自覚症状がないことから、食べ過ぎ、運動不足、医療機関を受診しない、薬の服用方法を守らないなど、治療を放置した状態が続きます。すると適切な血糖コントロールが持続できなくなり、しだいに糖尿病が進行してさまざまな合併症が出現するようになります。 糖尿病で本当に怖いのは、この合併症です。多くの場合、10年前後でさまざまな合併症が現れるようになります。なかでも代表的なのが、次に紹介する糖尿病の「3大合併症」です。 糖尿病が合併症を起こすのはナゼ!? 心臓や脳など、体の臓器はブドウ糖を使ってはたらいています。このため、体はブドウ糖が不足しないようにできているのですが、現代社会においては、逆に食べ過ぎなどによってブドウ糖が過剰になるという問題が起こっています。とくに食後の血糖値の増加が問題です。 過剰になったブドウ糖は、目や腎臓や血管などの臓器にべたべたと結合します。そして知らず知らずのうちに臓器の機能が低下してしまいます。 それが何年かたって、ついに合併症として現れてくるのです。 早い場合は5年で合併症が出現! 糖尿病の「3大合併症」と言われるものは、「糖尿病網膜症」「糖尿病腎症」「糖尿病神経障害」の3つです。 「糖尿病網膜症」は眼の網膜にある細い血管に異常が起こり、最悪の場合、失明する危険もある合併症です。「糖尿病腎症」は適切な血糖コントロールが持続できないまま5~10年が経過すると起こってくる合併症で、尿中にタンパク質が認められるようになり、放置すると腎機能が悪化して腎不全となり、人工透析が必要となってきます。 「糖尿病神経障害」は適切な血糖コントロールが持続できないでいると、たった5年ほどで症状が出てくることもあるといいいます。最悪の場合、足を切断する恐れもあるこの合併症について、次のページで詳しく解説をしていきましょう。 公開日:2008/08/04更新日:2018/07/09

健康診断で血糖値が高いと指摘された段階で、すでに糖尿病を患っている場合が多いようです。糖尿病危険度チェックでチェックしてみましょう。 目次 自覚症状がない!?だけど本当は怖い… 症状がないのは今のうち?怖いのは合併症 メタボリックシンドロームにならないために 自覚症状がない!?だけど本当は怖い… healthクリックが行ったアンケート調査によると、健康診断で「血糖値が高い」といわれ、かつ通院をしている人は全体のわずか6%でした。 確かに血糖値が高いだけではほとんど自覚症状がないため、問題意識が薄くなりがちです。そのため、健康診断で血糖値が高いと指摘された段階で、すでに糖尿病を患っている場合が多いようです。しかも健康診断を受けていない人では、合併症の症状があらわれるまで糖尿病に気づかないこともあるとか。 血糖値が高いといわれたことがあり、「糖尿病危険度チェック」でいくつかチェックがついた人は要注意です。 糖尿病危険度チェック 血圧が高いといわれたことがある 肥満気味である 高血圧といわれて、薬を飲んでいる 糖尿病の親、兄弟・姉妹がいる 40歳以上である 外食が多い 野菜をあまり食べない あまり運動をしない 車に乗る機会が多い 妊娠時に尿から糖が出たといわれた 出典:糖尿病対策推進会議資料 血糖値は、正常型、境界型、糖尿病型のいずれかにあてはまりますが、このなかの境界型にあてはまる人は、糖尿病まで進行していないものの、血糖値が高めであることから、「糖尿病予備軍」と呼ばれています。糖尿病と診断されるのは随時血糖値200mg/dL以上が確認された場合、早期空腹時血糖値126mg/dL以上が確認された場合、そして75gブドウ糖負荷試験で2時間値200mg/dL以上が確認された場合となります。 症状がないのは今のうち?怖いのは合併症 糖尿病は、それ自体にはほとんど自覚症状がありません。では、なぜ「怖い病気」だといわれているのでしょうか。それは大きな自覚症状がないまま糖尿病が進行することで起こる「合併症」にあります。糖尿病の3大合併症といわれるのが「糖尿病性網膜症」「糖尿病性神経障害」「糖尿病性腎症」です。 現在、視力を失う原因のトップになっているのが「糖尿病性網膜症」。透析患者の原因のトップは「糖尿病性腎症」です。そして「糖尿病性神経障害」が起こると足先などに壊疽が発生することが多く、足の切断を余儀なくされることもあります。 こうした合併症を防ぐためにも自覚症状のないうちからこれ以上進行させないための生活を送ることが必要になります。 メタボリックシンドロームにならないために 内臓脂肪の蓄積で、ウエスト周囲径が男性で85cm以上、女性で90cm以上を必須条件とし、「高血圧・脂質異常症・高血糖(血糖値が高い)」のうち2つ以上が該当する場合をメタボリックシンドロームといいます。この状態にある人は動脈硬化などを起こしやすいだけでなく、日本癌学会では、胃がんのリスクが高まるとの研究結果も発表されています。 実際に糖尿病に高血圧、脂質異常症、肥満を同時に抱えている人は多く、現在血糖値以外の検査データに異常はなくても注意が必要です。また最近は糖尿病予備軍であっても脳卒中や心臓病を起こすケースも増えています。 血糖値が高いということは、これらのリスクをすべて背負っているということを自覚する必要があります。しかし、難しく考える必要はありません。あせらず、無理せずできる方法で、糖尿病を進行させない生活を実践しましょう。

糖尿病食も工夫とほんのひと手間かけるだけで、おいしい食事にできます。糖尿病患者1日の食事の例と、そのなかでできる工夫とコツを紹介します。 目次 食べてはいけないものはない!?糖尿病メニューのポイント 味のつけ方ひと工夫、キーワードは「旨味」と「香味」 食事療法成功へのカギは「家族」が握っている! 食べてはいけないものはない!?糖尿病メニューのポイント 糖尿病食と聞くと「ほとんど食べられないのでは?」「味もなく、何を食べてもおいしくないのでは?」と思いがちです。しかし、工夫とほんのひと手間かけるだけで、おいしい食事にできます。糖尿病患者1日の食事の例を紹介します。そのなかでできる工夫とコツを教えてもらいました。 朝食 野菜サラダのドレッシングをノンオイルかポン酢に変えると、カロリー減できます。朝は何かと忙しいものですが、牛乳、もしくは飲むヨーグルトで、たんぱく質をしっかり摂りましょう。 昼食(外食の場合) 外食の際は、どんぶりものは避け、魚や野菜を中心にした和定食を選びましょう。また食べ方も、ご飯だけ、おかずだけを食べないよう、円を描くように箸を進める工夫をすれば、早食い防止にもなります。お弁当を選ぶなら、いろいろなおかずが入っている幕の内弁当を。ただし表示されている総カロリーが多すぎる場合には、刺身にしょうゆをつけ過ぎないようにし、ごはんは1/4、漬物、味噌汁は半分残しましょう。 夕食 豚肉はロースよりヘルシーなヒレなど、脂身の少ない部位を選びましょう。脂身の多い部位なら、食べる量を少なめに。しょうが焼きは、しょうがを多く、しょうゆを少なめにしたタレをつくり、さっと漬けるだけにして焼きます。どうしても味漬けが物足りなければ、食べるときに少しだけ減塩しょうゆを足す程度にしてください。野菜サラダのドレッシングは朝食同様ノンオイルかポン酢に。 今までの食事と比べれば少なく感じるかもしれませんが、1日に必要なカロリーはこれで十分です。基本的に「食べてはいけないもの」はないので、工夫すれば、ほかの家族と同じメニューを食べることもできます。特定保健用食品である「血糖値が高めの人」用のお茶も上手に食事に取り入れて、血糖値コントロールにつとめるようにしましょう。 味のつけ方ひと工夫、キーワードは「旨味」と「香味」 日本人は総じて塩分過多だといわれていますが、塩分を抑えてもおいしい食事をつくるポイントがあります。それが「旨味」と「香味」です。旨味はかつおや昆布などのダシに代表されますが、塩分の多い味噌汁をつくるときにはこの旨味を上手に利用しましょう。 ひと味変えるこの工夫 市販のだしの素ではなく、かつおや昆布でダシを取るようにするだけで、味噌を少なくしても、旨味たっぷりのおいしい味噌汁をつくることができます。実は味噌だけの味噌汁は、塩分が高いだけで味があまり感じられないものなのです。「旨味」を上手に利用してみてください。 また、味つけには香味野菜や香辛料などを上手に利用するのも一案です。シソやみょうがなどの香味野菜は、香りが薄味を感じなくさせてくれます。唐辛子などの香辛料も同様です。 ひと味変えるこの工夫 うどんのつゆはダシを効かせてしょうゆは少なめにし、物足りなさを感じるようであれば一味唐辛子で調整してみてください。この方法は、煮物にも応用可能です。そのほかにも炒め物でも塩分を少なめにして、食べるときにレモンのしぼり汁やお酢をかければ、薄味でも気にならないさっぱりメニューに変身しますよ。 食事療法成功へのカギは「家族」が握っている! 家族で囲む食卓。ひとりだけメニューも違うのでは、やはり味気ないもの。毎日でなくとも家族が同じメニューを食べられるよう工夫できるポイントもあります。その一例を紹介してもらいました。 カレーライス 具を炒めないようにして、野菜がやわらかくなるまで煮込んだら、糖尿病用と家族用に分けます。糖尿病用は塩分を多く含むルーを少なめにして、軽く煮込み、家族用はそのまま普通に作ります。 筑前煮 野菜をダシで煮込んだら、糖尿病用と家族用に分けます。糖尿病は薄味にして表面に色がつく程度まで煮込み、家族用は普通に煮ましょう。味が薄すぎる場合には、一味唐辛子や酢などで味を調えれば、見た目には家族のメニューと変わりません。 家族の小さな配慮が食事制限を支える! 小さなお子さんがいる家庭では、お菓子が手の届く所においてあることも多いものです。しかし、目に見える場所にあるものにはつい手を出したくなるもの。家族にとっては少し負担に感じるかもしれませんが、見える所にお菓子やお酒を置かないことも、食事制限をしている人にとっては重要な家族のサポートになります。家族の協力、支えなしでは食事制限はうまくいきません。メニューの工夫だけでなく、こうした小さな配慮もしてあげましょう。(栄養士・真中さん、砂糖さん) 糖尿病予備軍の段階から、医師だけでなく、栄養士の食事指導を受けることが重要です。メニューづくりに困ったときには、ミールタイムに代表されるような宅配サービスを利用するのもひとつの方法でしょう。糖尿病予備軍の段階から、上手につきあっていくことが、合併症への道を塞ぐカギになります。

血糖値コントロールには食事の影響が大きくなります。そこで、「血糖値が高め」といわれた人の食事のポイントを栄養士に聞きました。 目次 毎日の献立に悩む主婦を襲う悩みのタネ!? まずはこれまでの習慣を変えることから 血糖値コントロールには運動のタイミングも影響アリ 毎日の献立に悩む主婦を襲う悩みのタネ!? なぜ血糖値が高い人には食事療法が必要なのでしょうか。それは食事の摂取量とインスリンのはたらきが血糖値コントロールに大きく影響しているから。ですが、ただでさえ毎日の献立に悩む人が多いといわれているなかで、血糖値コントロールとなれば、さらにその悩みは増えるかもしれません。しかし、意外や意外?基本を知っておけば、難しいことはありません。 そこで「血糖値が高め」といわれた人のメニューのポイントを糖尿病食の宅配サービスを行っているミールタイムの栄養士、真中千春さんと砂糖美緒さんに聞きました。 糖尿病患者さんへの食事療法についてアドバイスする真中さんと砂糖さん Q. 栄養バランスの良い食事の目安は? A. メニューバランスのポイントは「色」と覚えておきましょう 血糖値が高いといわれた、いわゆる予備軍の人と、すでに糖尿病と診断された人の食事に違いはありません。最も重要なポイントは、栄養バランスを取ることです。たんぱく質15%、脂質25%、糖質60%のバランスがよいといわれていますが、一般の方にはわかりにくいかもしれません。そこで「主食、主菜、副菜をきちんと食べること」「白、黒、黄、緑、赤色」の素材を1食のなかに取り入れることを心がけてみてください。主食であるご飯なら150~200gがひとつの目安になります。いつも食べている量を少し減らし、いろいろな色の食材を使ったメニューにしてみましょう。 Q. カロリー制限はどのくらいすればいいの? A. 1日に必要なカロリーを計算してみましょう 血糖値が高いといわれた方の多くは肥満の状態にあり、カロリー制限が必要です。今までは「食べ過ぎ」であったり、こってりしたもの、甘いもの、味の濃いものを好んでいたと思いますが、本当に必要な1日のエネルギーはどのくらいなのか、まずは次の方法で計算してみましょう。 ●1日に必要なエネルギー ●体重1kgあたりの必要エネルギー 労働の程度 体重1kgに必要なエネルギー 1日中ほとんど寝たきりの老人や安静を指示されている入院患者 20kcal ある程度糖尿病の重い場合や無職の隠居など、主として自分の部屋だけで生活 25kcal サラリーマンや主婦、教師、医師、看護師、店員、運転手など日本人の70%がこれに該当 30kcal 農繁期の農夫、操業中の漁夫、山林業など 35kcal 線路工、大工、左官、とび職など 40kcal Q. 糖尿病食には塩分制限があると聞いたのですが…? A. 塩分は1日6g未満にしましょう 塩分の摂り過ぎも血糖値の上昇に大きな影響を与えるので、1日6g未満という制限があります。これまで濃い味つけに慣れた人にとって、最初は厳しいかもしれませんが、工夫次第でおいしいメニューをつくることができます。具体的な方法も次ページで紹介します。 まずはこれまでの習慣を変えることから 食事の内容だけでなく、食べ方もポイントになる糖尿病の食事療法。ここでは毎日の食習慣をどう変えていけばいいのか、引き続き質問に答えてもらいました。 Q. 少ない量を1日何回かに分けて食べてもいいの? A. 食生活のリズムをつくることが大切です。1日3食を習慣づけましょう カロリーや塩分を制限して、栄養バランスの取れた食事をしていても、1日1食だけをたくさん食べたり、何回にも分けて食べるなど、食べ方が間違っていると血糖値のコントロールが難しくなります。1日3食をきちんと食べるという生活リズムをつけることが食事療法の大きなポイントになります。 Q. お酒は飲んでも大丈夫なの? A. 血糖値コントロールのためにはぜひ禁酒を 糖尿病の患者さんには基本的に禁酒をしていただきたいです。血糖値コントロールがうまくいっている人なら少しは大丈夫ですが、その際も忘れてはいけないのがお酒のカロリー。1日の総カロリーから、飲んだお酒の分を引き算しなくてはなりません。つまりその分、食事を減らさなくてはいけないということになりますから、これまでお付き合いだけで飲んでいた方のなかには、自然とお酒をやめられる方もいらっしゃいます。 Q. 外食が多いのですが、メニューを選ぶときのポイントは? A. 優先順位は(1)カロリー、(2)塩分量です 働いている方の場合、どうしても外食が避けられないこともありますね。そんなときはメニューにカロリー表示をしているお店を選んでください。そしてメニュー選びの優先順位は(1)カロリーの少ないもの、(2)塩分量の少ないものの順番でメニュー決定をしましょう。 Q. 仕事の都合で、食事の時間が遅くなってしまうのですが…? A. 就寝前2~3時間前には食事を済ませましょう 本来は、夜遅く帰宅してからの食事も血糖値コントロールがしにくくなる一因です。しかし、仕事柄どうしてもという場合には、少なくとも就寝2~3時間前には食事を済ませるようにしましょう。帰宅が遅くなることがあらかじめわかっているなら、夕食は軽くするなど、1日のなかでバランスを取ることも重要です。厳しい制限をし過ぎても続けられなくなってしまうので、食べ過ぎたと思ったら翌日はセーブするなど、1週間のなかで総カロリーを調整してみてください。 血糖値コントロールには運動のタイミングも影響アリ 一般的な糖尿病治療は、薬物療法、食事療法、運動療法の3本柱で行われますが、進行していない場合には、まず食事と運動のみで血糖値コントロールしていきます。では、運動はどのくらい必要なのでしょうか。効果的な運動のコツを聞きました。 Q. 運動するタイミングはいつがいいの? A. 血糖値が上昇しはじめる食後1時間後が効果的 糖尿病の運動療法に最も適した運動はウォーキングです。運動の効果が最もあがるのは、血糖値が上昇をはじめる食後1時間後からといわれています。1日20分、4,000歩から習慣づけましょう。 Q. 運動する時間がないのだけれど…? A. 歩数計をつけて1日の運動量を把握しましょう 朝から晩まで仕事をして、そこからまた運動するのは確かに大変なことですね。そんな方はぜひ歩数計をつけましょう。1日に自分がどのくらい歩いているかを知り、足りない場合は帰宅の際に一駅分だけ歩く工夫をしてみてください。歩くことに慣れてきたら、少しずつ歩数を増やして1日8,000歩を最終目標に! いきなり長時間歩こうとしても継続できず、挫折してしまうこともあるため、あくまでも習慣づけることを第一目標としましょう。普段の生活で少し長めに歩くだけでも食生活の是正による相乗効果で体重が落ちてくれば、血糖値コントロールもうまくいっているといえます。

低カロリー食をおいしく作るためには、調味料を賢く使いたいものです。カロリーゼロ甘味料を使用したおいしいレシピを紹介します。 目次 低カロリーレシピ:肉じゃが 低カロリーレシピ:ほうれんそうのごまみそあえ 低カロリーレシピ:グレープフルーツゼリー 低カロリーレシピ 低カロリー食をおいしく作るためには、調味料を賢く使いこなしたいもの。とくに、甘辛い味つけが基本の料理は、カロリーゼロ甘味料を上手に使うとよいでしょう。カロリー過多になることもなく、自然な甘さに仕上がります。たとえば、こんな伝統的な和食レシピも手軽においしく作ることができます。 肉じゃが 242kcal(1人当たり) 砂糖より26kcalダウン! ■材料(4人分) 豚バラ肉(薄切り)…100g/じゃがいも…300g/玉ねぎ…1個(160g) /にんじん…1本(100g)/糸こんにゃく…1玉(150g) /きぬさや…20g A [だしの素…小さじ1+1/2/しょうゆ…大さじ2+1/2/カロリーゼロ甘味料…大さじ1/水…カップ2/酒…大さじ2/コーン油…大さじ1+1/2] ■作り方 豚ばら肉はひと口大に切る。玉ねぎはくし形に切り、じゃがいもは皮をむき4~6コに切る。にんじんは小さめのひと口大に切る。きぬさやは筋を取りゆでておく。 鍋に油を熱し豚肉・玉ねぎを入れて炒め、にんじん・じゃがいも・糸こんにゃくを入れて炒め、Aを入れ野菜がやわらかくなるまで煮る。 仕上げにきぬさやを入れる。 ほうれんそうのごまみそあえ 50kcal(1人当たり) 砂糖より18kcalダウン! ■材料(4人分) ほうれんそう…240g/すりごま…大さじ2/みそ(辛口)…大さじ1+1/2/カロリーゼロ甘味料…小さじ2 ■作り方 ほうれんそうをゆでて、絞って水気を切り、長さ4cmに切る。 ごまをすり鉢でよくすり、みそとカロリーゼロ甘味料を混ぜ、食べる直前にほうれんそうとあえ、盛り付ける。 グレープフルーツゼリー 16kcal(1人当たり) 砂糖より15kcalダウン! ■材料(4人分) グレープフルーツ(大)…1/2個(200g)/ゼラチン…大さじ1/2/水…大さじ2/カロリーゼロ甘味料…7.5g/水…適量/ミント…適量 ■作り方 グレープフルーツはタテ半分に切り、皮から実を取り出して絞ってジュースを作り、水を加えカップ1と1/2にする。皮は器に利用する。 水にゼラチンを入れてふやかして、湯せんで溶かし、カロリーゼロ甘味料を加えて溶かす。(1)のジュースに加える。 1のグレープフルーツの器に2を入れ、冷蔵庫で冷やし固める。切り分けてペパーミントを飾る。

年々増える糖尿病人口。糖尿病の一番怖い点はどこにあるのでしょうか?糖尿病の進行を遅らせたり、予防したりするためには、食事の改善が不可欠です。効果的な食事療法について簡単におこなうポイントを紹介します。 目次 いつのまにかしのびよる糖尿病の影! 予防・治療のカギは「食事」 Dr.菅原の糖尿病の食卓 10の知恵 いつのまにかしのびよる糖尿病の影! 年々増える糖尿病人口。予備軍も含めると、今や60歳以上の男性では3人にひとり、女性では4人にひとりという時代です。では、糖尿病の一番怖い点はどこにあるのでしょうか。糖尿病に詳しい、菅原医院の菅原正弘院長に伺いました。 先生:「恐ろしいのは合併症。きちんと管理しないと、動脈硬化や網膜症、腎症、神経障害などが進展します。糖尿病による網膜症で視力を失う人は年間4000人。腎症で人工透析を受けている人は、新規導入者の4割、全透析人口の2割を占めます。糖尿病による腎症は、他の疾患より透析移行後の予後が悪いのが特徴です」 糖尿病のもうひとつの特徴は、初期症状がほとんどないことです。それだけに病気を抱えながら無自覚な人が多いことが問題となっていあmす。 先生:「日本人の場合、小肥り程度の人でも糖尿病にかかりやすいんです。これは、ブドウ糖を分解するインスリンの分泌能力が欧米人に比べて低いうえ、食べたものが脂肪としてたまりやすいため。さらに日本人の40パーセントが、太るとインスリンが効きにくくなる体質を持っています」 最近は成人ばかりか子どもの糖尿病も少なくない、と菅原先生。 予防・治療のカギは「食事」 背景にあるのは、高脂肪の食事や甘い飲食物の摂取の増加。肉食や外食があたりまえになり、運動量のわりに過剰なエネルギーを抱えこむ人が増えていること。だからこそ、糖尿病の進行を遅らせたり、予防したりするためには、食事の改善が不可欠です。効果的な食事療法を簡単におこなうポイントを菅原医院の冨重慶子管理栄養士に伺いました。 1. 栄養のバランスとって、健康度をアップ! あまり厳格に考える必要はありません。コツさえわかれば、誰でも簡単にできます。最適なカロリーを守り、まんべんなく栄養を摂りましょう。日本糖尿病学会が発表している食品交換表を参考にするとよいでしょう。食品が表1~6に分類されており、それぞれの摂取単位を決めて、食事に取り入れるようになっています。一見難しそうですが、コツは次の3つです。 牛乳と果物は、体重にかかわらず全員摂取量は同じ。果物は1単位(80キロカロリー、りんごなら半個、ミカンなら2個、バナナ・モモ・ブドウなら中1個程度)。牛乳は1.5単位(180ml)。 野菜は毎食摂取し、1日で300g以上は摂る。 主食の量は個人差があるが、ご飯軽く1膳が2単位、パン1切れ2単位と覚えておけばわかりやすい。 この3点をおさえれば、あとはおかずの摂取量を決めるだけです。また、医師から指示された、1日分の摂取エネルギーを超えないよう気をつけてください。 2.塩分、脂肪を敬遠! 塩分はなるべく控えめに。糖尿病の人は動脈硬化が進みやすく、血圧管理も重要な課題となります。腎症予防のうえでも塩辛い味つけは避けたいものです。また、動物性脂肪はカロリーも高く、インスリンの作用を弱めるので、摂り過ぎに注意しましょう。 3.食物繊維を摂ろう 糖尿病の改善に効果があるとされているのが、食物繊維です。糖分が体内に吸収されるスピードを遅くし、血糖値の急激な上昇を防いでくれます。また、血中コレステロール量を下げるはたらきもあり、心臓疾患などの合併症の予防が期待できます。低カロリーでお腹も膨れ、肥満解消にも役立ちます。食物繊維を多く含む食品は、野菜、海草、きのこ類など。 大切なのは続けることです。楽な気持ちでやりましょう。「甘いものも絶対に我慢」ではありません。好きなだけというわけにはいきませんが、どうしても欲しいときは、カロリーゼロ甘味料をコーヒーに入れるなど、工夫しながらおこなってください。 コラム:Dr.菅原の糖尿病の食卓 10の知恵 食事のコツはほかにもいろいろ。すべてを実行するのは難しいと思いますが、まずはできるところからやってみましょう。 (1)よく噛み、ゆっくり食べる工夫を (2)定食メニューでまんべんなく栄養を摂る (3)「まとめ食い」や「ながら食い」をしない (4)見えるところに食べ物を置かない (5)外食のあと、自宅で食べ直したりしない (6)規則正しく食事を 。空腹は肥満やどか食いのもと (7)飲み会ではウイスキーを選ぶと注がれずにすむ。口をつけず、手に持って (8)飲食を無理強いされないよう、病気は隠さずオープンに (9)買い物は満腹時にしよう (10)遅い夕食は軽めに野菜中心に

糖尿病予防と改善のため、欠かしてはならないのが運動です。運動のはたらきとおすすめの運動、また運動する際の注意について紹介します。 目次 食後には運動を どんな運動をすればよい? 運動中に気をつけること 食後には運動を 糖尿病予防と改善のため、欠かしてはならないのが運動です。適度な運動は代謝を高め、余分なエネルギーの燃焼に役立ちます。また、血液循環をよくしたり新陳代謝を高めるばかりでなく、心身のストレス発散にもよいようです。それでは、どんなときに運動するのが最も効果的なのでしょうか。 おすすめは食事の後です。糖尿病の人は食後の血糖値が下がるスピードが遅く、高血糖状態が続きます。しかし、食後に運動を行うことで、より速やかに血糖値を下げることができるのです。ただし、食事の直後は血液が胃に集まっており、心臓の血液量が少なくなっています。いきなり運動をすると、心筋梗塞リスクを高めてしまうので要注意です。30分~1時間経った頃に行うのがベストです。 朝は、必ず水分を摂ってから行いましょう。起きたばかりのときは、血液がドロドロになっているので、心筋梗塞を起こす危険があります。血糖値を下げる薬を飲んでいる人は、食前に体を動かすと低血糖になりやすいので気をつけましょう。 どんな運動をすればよい? 少しでもたくさんエネルギーを消費したい、という気持ちはわかりますが、あまりハードな運動はおすすめできません。 最も効果的なのは、ウォーキングやスイミング、軽いジョギングといった「有酸素運動」です。運動中に話ができる程度の、比較的楽なものです。こうしたスポーツは、体内に大量の酸素を取り込むため、長時間続けることができます。また、脂肪が最も燃焼するのは、最大運動量の40~60パーセント程度のとき。それより重すぎても軽すぎても効果的ではありません。高齢者など、膝の関節が痛くて歩けないという人は、水中歩行やエアロバイクなどがよいでしょう。頻度は週に3日~5日。時間のめやすは30分~1時間くらいです。 運動中に気をつけること とはいっても、今までまったく運動していなかった人がいきなり体を動かすのは危険。「若いときにやっていたから大丈夫」などとたかをくくらず、軽いものからじょじょに始めるようにしよう。 運動の前後には、必ずウォーミングアップとクーリングダウンを。また、長時間運動する場合には、甘いものを携帯し、低血糖を起こした場合に備えたいもの。 健康のための運動は、人に勝つために行うものではない。楽しみながら、長く続けるようにしよう。 ■関連記事 糖尿病を放置しないで!セルフチェックのコツ おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1)

食物繊維は糖尿病予防の上でも欠かすことのできない栄養素です。食物繊維のはたらきや摂取のコツを紹介します。 目次 食物繊維が血糖値の上昇をゆるやかにする 難消化性デキストリンって? 上手に食物繊維を摂ろう 食物繊維が血糖値の上昇をゆるやかにする 便秘解消ばかりではありません。食物繊維は、糖尿病予防の上でも欠かすことのできない栄養素です。食物繊維には水溶性のものと不溶性のものがありますが、とくに水溶性食物繊維にはブドウ糖の吸収をゆるやかにするはたらきがあります。そのため、血糖値の上昇をゆるやかにします。また、食物繊維は小腸におけるコレステロールの吸収もガードするので、合併症予防も期待できるでしょう。おもな水溶性食物繊維は、熟した果物に含まれるペクチン、こんにゃくやヤマイモのマンナン、海藻類に豊富なアルギン酸、果樹や樹皮が持つグアーガムなどが挙げられます。 ■水溶性食物繊維 ペクチン…熟した果物 マンナン…こんにゃく、ヤマイモ アルギン酸…海藻類 グアーガム…果樹、樹皮 食物繊維のもうひとつの特徴は、低カロリーなことです。ということは、たくさん摂取しても太りにくく、満腹感も得られるので、肥満防止にも一役買うに違いありません。 難消化性デキストリンって? 難消化性デキストリンは、ジャガイモのデンプン質から作られた水溶性食物繊維です。体内に取り込まれると小腸からの糖分の吸収をゆるやかにし、結果的に血糖値の上昇をゆるやかにします。 これらの効果については、厚生労働省が一定の機能表示を許可しており、特定保健用食品として利用されています。 上手に食物繊維を摂ろう 食物繊維を豊富に含む食べ物には、大豆食品や海藻、きのこ類のほか、明日葉などの青菜、枝豆やグリーンピース、ごぼう、かぼちゃ、メキャベツ、エシャロットなどがあります。 おかずにはぜひ野菜を豊富に取り入れたいものです。忙しくて手の込んだ料理をする時間がない、という人は習慣的に食物繊維を食事に取り入れる工夫をしましょう。例えば、煮豆の常備菜を作りおきしたり、白米に麦を混ぜたりしてはどうでしょうか。手軽な乾燥わかめを頻繁に使ってもよいでしょう。 ■食物繊維の豊富な食品 大豆食品、海藻、きのこ類、こんにゃく、明日葉、枝豆、グリーンピース、ごぼう、かぼちゃ、メキャベツ、エシャロット

糖尿病を防ぐためには、血糖値を上げないようにすることが大切です。炭水化物による血糖値の上がり具合を相対的な比率で数字に表したグリセミック指数について紹介します。 目次 急増する糖尿病人口 血糖値を上げる食品を知る グリセミック指数(GI値)チェック GI値の変わる食べ合わせ 急増する糖尿病人口 糖尿病が強く疑われる者(糖尿病有病者)、糖尿病の可能性を否定できない者(糖尿病予備群)はいずれも約1,000万人と推計されています(厚生労働省 平成28年国民健康・栄養調査報告)。そのうち、ほとんど治療を受けたことがない人が2割以上でした。 ある研究によると、日本人の糖尿病患者は、欧米の患者に比べて肥満が少ない一方、合併症が多いことが明らかになりました。つまり、さほど太っていないにもかかわらず、糖尿病が進行しているケースが多々あるということです。 自分は糖尿病などとは無縁――そんな思い込みから、危険な食生活に陥ってはいませんか?普段口にしている食品のリスク度をチェックしてみましょう。 血糖値を上げる食品を知る グリセミック指数(GI値)チェック 糖尿病を防ぐためには、血糖値を上げないようにすることが大切です。あらかじめ、どの食品がどれくらい血糖値を上げるか知っておけば、健康的な食生活を送ることも可能になります。 そこで、考え出されたのがグリセミック指数(Glycemic Index:通称GI値)です。炭水化物による血糖値の上がり具合を、相対的な比率で数字に表したもので、食品中の糖質量や、消化のスピードによって決定されます。グリセミック指数が低い食べ物は吸収も穏やかで、腹持ちもよいです。逆に、高指数食品を摂り過ぎると、糖尿病リスクを高めることとなります。 グリセミック指数の例 100:ブドウ糖 90~100:食パン(目の細かいもの)、ベークドポテト、蜂蜜 80~90:にんじん、コーンフレーク 70~80:食パン、じゃがいも、白米ご飯 60~70:胚芽の混じったパン、ぶどう、バナナ 50~60:ジャム、グリーンピース、そば、玄米ご飯 40~50:ライ麦パン、うずら豆、煮豆 30~40:アイスクリーム、ヨーグルト、りんご、インゲン豆 20~30:平豆 10~20:大豆、緑黄色野菜、きのこ、海藻 GI値の変わる食べ合わせ 困ったことに、GI値(グリセミック指数)の高い食品には日常的に口にする食品も含まれています。米や麦などもそのひとつです。では、こうした食べ物は極力、避けなくてはいけないのでしょうか。 この問題を解消する方法がひとつあります。それは、食べ物を上手に組み合わせることです。実は、牛乳や酢、大豆を初めとする食物繊維の豊富な野菜などは、ほかの食品のGI値を下げるはたらきを持っています。したがって、砂糖と牛乳、米・麦と、大豆といった組み合わせでメニューを構成すると、GI値を低めに抑えることができます。食卓には野菜のおかずを豊富に。酢のものや、チーズを使った料理を取り入れてもよいでしょう。 コラム:GI値の低い食品とは? 口当たりのよい白米や、ふわふわの食パンはおいしいもの。だが裏に意外な落とし穴もあります。精白・精製されたこれらの食品からは、各種栄養素や食物繊維の多くがすでに取り除かれています。それに比べ、人の手のあまり加わっていない玄米や全粒粉パンのほうがGI値は低いようです。これは、新陳代謝を活発にするビタミンやミネラル、コレステロールを低下させる食物繊維を豊富に含むため。毎日、白米や食パンを食べているという人は、たまには玄米、全粒粉パンを食事に取り入れてはいかがでしょうか。 ■関連記事 線維筋痛症患者の低血糖対策として間食も有効 糖尿病を放置しないで!セルフチェックのコツ おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) 公開日:2014年9月29日
血糖をコントロールするために毎日の生活の中でできることは?自分でできる血糖値検査、運動、食材、特定保健用食品まで幅広く紹介します。 目次 自分でも測りやすくなった血糖値 運動で血糖の流れを活性化する 食材で血糖をコントロールする 特定保健用食品(トクホ)を利用する 自分でも測りやすくなった血糖値 血糖値は、食事によってはもちろん、1日のうちでも変動が大きいものです。日頃から定期的に測ってコントロールしていきましょう。最近では、手の中にすっぽり入るようなサイズで簡単にチェックできる家庭用の血糖測定器も市販されているので、血糖値が気になりはじめたら、一家に一台、備えるのもおすすめです。 ただし、手軽に測れるからといって神経質に毎日、朝昼晩とチェックする必要はありません。また、そのときどきの検査値に一喜一憂する必要もありません。ときどき空腹時と食後に測って、メモし、血糖値の変化を見てみましょう。つまり、血糖コントロールを進めていくうえでの参考にするのが、上手な活用法といえるでしょう。 そのほかにも、気軽に血液検査が受けられる郵送健診なども広まってきている昨今。こうしたサービスを利用して、定期的に健康チェックしていくのもおすすめです。 家に居ながら専門機関での検診が受けられる 写真:財団法人愛知診断技術振興財団 血液や尿の検査をはじめ、さまざまな検査ができます。コンビニやインターネットで申込みをすると、問診票と検査キットが送られてきます。それを返送すると、およそ7~10日で結果が届きます。さらに、電話相談や専門医の紹介、食生活の指導などのアフターケアも行われています。 運動で血糖の流れを活性化する 運動による血糖コントロールの効果は2つあります。まずひとつは、運動によって筋肉に蓄えられたグリコーゲン(血糖が筋肉内に取り込まれたもの)とともに、血糖そのものも消費されること。これによって血糖値を下げることができます。 そしてもうひとつ。運動をすると、筋肉細胞に取り込む血糖の量が増えるのです。このため、インスリンにあまり頼ることなく、スムーズに血糖値を下げることができます。 手軽にはじめられる運動としておすすめなのは、やはりウォーキングです。体全体の約2/3の筋肉が集中している脚を使うために、運動効果があがります。もちろん適度なリズムと正しい歩行姿勢で歩くことが大切です。また、ひざや腰への負担を抑えたいなら、水中ウォーキングもおすすめでしょう。 ただし、すでに糖尿病と診断されている人や、血糖値が高いと医師から指摘されている人は、医師に相談してから実行してください。 食材で血糖をコントロールする 私たちがよく食べる食材の中にも、血糖をコントロールするはたらきがあるとされるものが多くあります。例えばタマネギ。糖尿病患者には、ミネラル不足の人が多いといわれますが、タマネギにはミネラル分が豊富に含まれ、インスリンの糖代謝作用をサポートするはたらきがあるといわれています。 また、納豆もおすすめの食品です。納豆に含まれるナットウキナーゼは、糖質を分解して血糖を下げるばかりでなく、血栓を溶かすはたらきまであるといわれています。 そのほかにも、さまざまな食材が、血糖を下げるはたらきがあるといわれています。ぜひ毎日の食生活に役立てたいものです。 血糖を下げる効果があるとされる食品 タマネギ、納豆、オクラ、ゴボウ、トウガン、ヤマイモ、コンニャク、サツマイモ、バナナ 特定保健用食品(トクホ)を利用する 特定保健用食品、略して「トクホ」とは、健康の維持・推進に役立つことが科学的に証明され、保健の効用を表示することを厚生労働大臣によって認可された食品です。あくまでも食品なので、薬のように劇的な効果は期待できませんが、その分、安心して摂りやすいのが特徴です。 血糖値が気になりはじめたら、運動や食生活を見直すなどに加え、こうした血糖値を調整する食品も上手に活用してみましょう。血糖を意識し、積極的にコントロールしようと心がけることで、血糖はきっと改善していくことができるはずです。 公開日:2004年2月23日

血糖が低いと体にはどんな影響が出るのでしょうか?また、高い場合は?意外に知られていない低血糖状態を引き起こす病気と、糖尿病に代表される高血糖による病気を紹介します。あなたは大丈夫でしょうか!? 目次 血糖値が低くなりすぎる場合 血糖値が高すぎる場合 血糖値が正常の範囲から外れたら? 血糖値が低くなりすぎる場合 血糖値が低くなりすぎるということは、すなわち私たちの体が生命活動を維持するのに必要なエネルギーが不足しているということ。頭痛やめまい、視界がくもって見にくいなどの不調があらわれ、ひどいときには昏睡状態に陥る危険も出てきます。こうした状態が「低血糖」状態です。 インスリノーマ 食事で血糖が増えると、血糖の処理をすみやかに促し、血糖値の上昇を抑えるホルモン「インスリン」は、すい臓のランゲルハンス島という部位から分泌されます。このランゲルハンス島に腫瘍ができ、インスリンが過剰に分泌されるのがインスリノーマという病気です。インスリンが過剰に分泌されると、血糖の処理が進み、ときに低血糖の状態に陥ることになります。10万人に1人の割合という非常に珍しい病気で、治療で改善が望めます。 高インスリン血症 肥満や脂肪分の多い食事などが引き金となって、インスリンのはたらきが弱まり、それをカバーしようと過剰にインスリンが分泌され、ときに低血糖状態に陥ることがあります。 また、インスリンは血糖を処理するばかりでなく、血圧をあげる、血液中の中性脂肪を増やす、HDL(善玉)コレステロールを減らすといったはたらきもあるため、高インスリン血症が長く続くと、動脈硬化が進み、高血圧や脂質異常症、さらには糖尿病を発症する危険性も高くなります。 血糖値が高すぎる場合 体内には、血糖を処理するホルモンはインスリンしかありません。そのためインスリンが何らかの理由で必要分が分泌されなくなったり、作用が弱まったりすると、血糖値は上昇するばかり。 しかし、血糖値が高すぎる状態が長い間続くと、俗に「ドロドロ血」と呼ばれる状態となり、体のさまざまな器官に悪影響を及ぼします。特に深刻なのが血管への障害です。高血糖が血管へ大きなダメージを与えるために、動脈硬化が進んでしまいます。また、尿量が増えて、たんぱく尿が伴うと高血圧に。さらには神経障害招き、四肢のしびれ、感覚異常などが発症する可能性さえあります。 そこで、血糖値が約170mg/dl以上になると、その多すぎる血糖を尿に溶かして排出するシステムがあります。さらに、血糖値があまりに多いと、尿に溶かせる糖分の量に限りがあるため、体内のさまざまなところから強引に水分を調達し、糖分を排出しようとします。これが高血糖症、いわば糖尿病の初期状態です。 糖尿病 日本では藤原道長が第一号だといわれている糖尿病患者は、強く疑われる人と可能性を否定できない人をあわせて、全国で約2,050万人にも達します(厚生労働省 平成24年国民健康・栄養調査報告)。 糖尿病には、おもに2つのタイプがあります。 インスリンを分泌するすい臓の細胞が何らかの原因で機能しなくなり、インスリン不足となって起こるものが「1型糖尿病」です。原因はわかっていませんが、若年層に多く、急に発症するという特徴があります。 それに対して、いま激増が問題視されているのが「2型糖尿病」。遺伝的な要素に加え、過食や肥満、運動不足といった生活習慣が重なって発症します。逆にいえば、遺伝的な要素を持っていたとしても、適正な生活習慣をキープしていれば回避できる病気ともいえます。糖尿病になっているかどうかを判定するには、一般にブドウ糖負荷テストが行われます。また、糖尿病の診断にはHbA1cという指標も用いられます。 ■ブドウ糖負荷テストによる糖尿病の判定基準 血糖値 空腹時 負荷2時間後 正常 110mg/dl未満 かつ 140mg/dl未満 境界型(糖尿病へ移行する可能性の高い予備軍) 110~125mg/dl 140~199mg/dl 糖尿病 126mg/dl以上 または 200mg/dl以上 糖尿病の特徴として顕著にあらわれるのが、「多食・多飲・多尿・体重減少」です。多飲・多尿は余分な糖分を排出するため。多食・体重減少は、インスリンの分泌量が不足する・各細胞の血糖を取り込む力が弱まるなどによって、各細胞に十分な血糖が補給されないことが原因です。各細胞はエネルギー源である血糖の補給を求めて食事を促しますが、食べても細胞への供給ルートがうまく機能しなくなっているため血糖値ばかりが高くなり、体そのものは痩せていくという悪循環に陥ってしまいます。 これだけの症状があれば自分でも気づくはず、と思うかもしれません。しかし、「最近ストレスが多い」「忙しくて疲れているから」「ダイエット中だし…」など、さまざまな理由が頭に浮かび、糖尿病を疑うことは少ないというのが実情でしょう 。 すい炎・肝炎・肝硬変 インスリンを分泌する「すい臓」、小腸から吸収された糖質を血糖に変換して血液中に送り出したり、備蓄したりといったはたらきをする「肝臓」。これらの部位の病気によっても、血糖値が高め安定になってしまうことがあります。もちろん、これらの病気が長引けば、血管への障害や高血圧などが進んでしまう可能性があります。適切な治療によって、早めに改善しておきましょう。 血糖値が正常の範囲から外れたら? 血糖は、人間の最も大切なエネルギー源です。しかし、血液中を流れる血糖の量は、少なすぎては生命を危機に陥れ、多すぎれば体のさまざまな部位へダメージを与えてしまう「両刃の剣」のような性質を持っています。血糖値は、健康状態を見るバロメーターのひとつです。高くても、低くても、正常値の範囲から外れるようなら、病院受診のタイミングと心得ましょう。 その前に、普段から血糖を意識し、血糖値を適切にコントロールするよう努めることが、最も大切だと言えます。

血液中に占める割合が小さいが、血糖はまさに、私たちの生命を左右する成分のひとつです。血糖のはたらきと一定の血糖値を守る私たちの体内の防御システムを探りましょう。 目次 血液の中身を探る 血糖は何をしている? 血糖値にはリズムがある 血液中の血糖を一定に保つシステム 血液の中身を探る 血液の中に含まれるものといわれて思い浮かぶのは、どんなものでしょうか?赤血球に白血球、コレステロール…。血液中には、実に約600種類もの成分が含まれているといわれます。 血液中に含まれる成分を大別すると、赤血球などの有形成分が約45%、水分や糖質、脂質などの液体成分が約55%。その液体成分のうち、「糖質」はわずか0.1%程度を占めるに過ぎません。たんぱく質が約7~8%、脂質が約1%含まれることを考えても、驚くほどわずかな含有量です。 血糖は何をしている? 血液中に占める割合が小さいとはいえ、血糖の役割は大きく、まさに、私たちの生命を左右する成分のひとつです。 まず、血糖の体内での作られ方を見てみましょう。血糖の原料となるのは、炭水化物、たんぱく質、脂質の三大栄養素です。これらの栄養素が食事によって摂られると、消化されて小腸に送り出されます。ここで糖分が肝臓へと吸収され、肝臓で血糖に変換されて血液中に送り出されます。 こうして血液中に送り出された血糖は、私たち人間が生活していくうえで最も大切なエネルギー源となります。とくに、脳にとっては唯一のエネルギー源として、さまざまな活動の源となります。 つまり、私たちが呼吸ひとつするにも、血糖がなければ話にならないということです。そのため人間の体には、たとえ一瞬でも血糖が枯渇することがないように、徹底した防御システムが組み込まれているのです。 血糖値にはリズムがある よく、おなかが空いたことを「胃がカラッポだ」と表現したり、胃のあたりを押さえて「おなかが空いた」といったりしますが、それは誤解です。空腹を感じているのは、実は「脳」。脳が血液中の血糖値が低くなったのを感知して、空腹感を訴えるように指令を出します。 また、すごくおなかが空いていたのに仕事や何かの事情で食事ができないでいる間に、空腹感を忘れてしまった、空腹感がそれほどでもなくなったという経験はありませんか!? 実はここに、血液中の血糖の枯渇を防ぎ、常に一定以上の血糖が血液中を巡るようにしている体の防御システムが隠されています。 血液中の血糖を一定に保つシステム 食事によってたくさんの血糖が血液中に送り出される ↓ すい臓からインスリンというホルモンが分泌され、当面のエネルギー源となる分の血糖を除いた分を蓄える 血糖をグリコーゲンに変換して筋肉や肝臓に蓄える ↓ 筋肉や肝臓の貯蓄スペースがいっぱいになると、血糖を脂肪に変換して脂肪細胞に蓄積 ↓ こうして生命活動に必要な分を残して血糖を処理し、血糖値を下げている その一方で、血糖が残り少なくなってきたのに食事をしないでいると… ↓ 筋肉や肝臓に蓄えたグリコーゲンを血糖に変換して血液中に送り出し、血糖を増やす ↓ さらに足りなければ脂肪細胞に蓄積した脂肪を取り崩し、血糖に再変換して血液中に送り出す つまり、食事をしたときに糖分をしっかり貯め込んでおいて、不足しそうになったら貯蓄を取り崩して補充するシステムが体内にはあります。このシステムのおかげで、体内では常に血糖値が、最高で160mg/dl、最低で70mg/dlの範囲内に保たれるようになっています。 ですが、どんなに精巧なシステムにもときとして狂いが生じてしまうように、体内のシステムも異常をきたすことがあります。血糖コントロールのシステムに異常が発生した場合には、どんな弊害が出てくるのでしょうか!? 公開日:2004年2月23日

普段の食事に甘味料を取り入れれば、糖分摂取量はかなり抑えることができます。最近はさまざまな種類の甘味料があるので、和食やジャム、お菓子作りに積極的に使い、健康増進に役立てましょう。今回は「肉じゃが」「りんごジャム」「ブルーベリーマフィン」のレシピをご紹介します。 目次 【ヘルシー肉じゃが】おなじみのメニューも 【りんごジャム】毎日の朝食に 【ブルーベリーマフィン】たまにはケーキで午後のティータイムを 【ヘルシー肉じゃが】おなじみのメニューも カロリーゼロ甘味料を使うと、砂糖使用時よりおよそ30kcalくらいはダウンします! ■材料(4人分) 豚もも肉(薄切り)200g、玉ねぎ1個(160g)、じゃがいも300g、にんじん1本(100g)、糸こんにゃく1玉(150g)、きぬさや20g A:出し汁小さじ1+1/2、しょうゆ大さじ2+1/2 、カロリーゼロ甘味料(粉末)大さじ1(砂糖大さじ3相当の量)、水カップ1+1/2 ■作り方 豚もも肉はひと口大、玉ねぎはくし形に切ります。 じゃがいもは皮をむき、4~6コに切ります。 にんじんは小さめのひと口大、糸こんにゃくは下ゆでしてアクを抜き、食べやすく切ります。 きぬさやは筋を取り、ゆでておきます。 鍋にAをひと煮立ちさせ、豚肉、きぬさや以外の野菜、糸こんにゃくを入れて野菜がやわらかくなるまで煮ます。仕上げにきぬさやを入れます。 【りんごジャム】毎日の朝食に カロリーゼロ甘味料を使うと、砂糖使用時よりおよそ16kcalくらいはダウンします! ■材料(20人分) りんご1+1/2個(300g)、レモン(汁)大さじ2(30g)、カロリーゼロ甘味料(粉末)大さじ3(砂糖90g相当の量) ■作り方 りんごは皮と芯を取り、5mm程度にスライス。塩水の中に漬けておく。 ホーロー鍋に1とカロリーゼロ甘味料、レモン汁を入れて、火にかけます。 煮立ったらアクを取り、ジャム状になるまで弱火で煮詰めます。煮詰まると跳ねやすいので注意しましょう。 【ブルーベリーマフィン】たまにはケーキで午後のティータイムを カロリーゼロ甘味料を使うと、砂糖使用時よりおよそ100kcalくらいはダウンします! ■材料(5個分) A:小麦粉100g、ベーキングパウダー小さじ1+1/2、無塩バター80g、カロリーゼロ甘味料(粉末)40g(砂糖120g相当の量)、卵2個、バニラオイル少量、ブルーベリー(生)60g B:カロリーゼロ甘味料(粉末)小さじ1(砂糖大さじ1相当の量)、水1/4カップ、ラム酒大さじ1/2 ■作り方 ボウルに室温に戻したバターを入れ、カロリーゼロ甘味料を加えて泡立て器で白っぽくなるまで混ぜます。 溶いた卵を少しずつ加えてなめらかに混ぜ、バニラオイルを加えます。 1にAを合わせてふるい入れてサックリと混ぜ、最後にブルーベリーを混ぜます。 マフィン型に7分目まで流し入れ、180度のオーブンで20~25分焼きます。 小鍋にBを煮立て、あら熱をとってラム酒を加え4に塗ります。 レシピ提供:味の素株式会社

食生活にとって欠かすことのできない糖分。健康は気になるものの、甘味のない食事はやはり味気ないものです。だからこそ上手な糖分の摂り方を覚えて、肥満症や生活習慣病をしっかり予防しましょう。 目次 私たちの食生活には糖分がたくさん! ビタミンB1を摂って、上手な糖代謝を 糖分やカロリーの低い甘味料を上手に活用しよう! ストレスを加えずにカロリーを減らす工夫を 私たちの食生活には糖分がたくさん! 普段、私たちが何気なく口にする食品には糖分があふれています。例えばコーヒー飲料。1缶分のコーヒーに含まれる糖分は、およそ18gになります。ヘルシーなはずの和食にも問題があるようです。それは、味付けとして砂糖やみりんなどが大量に使われているから。 例えば天ぷらの盛り合わせなら一人前で約37g、うな重は94g。なんとカツ丼では102gの糖分が入っています。 実は、ご飯やパン、麺などのでんぷんも糖質の一種です。口の中の唾液で麦芽糖に分解され、さらにグルコースなどの単糖類となって、最終的には砂糖と同じようにエネルギー源となります。 食物から摂取するエネルギー源の理想的な配分は、糖質が6割、たんぱく質が2割、脂質が2割です。とはいえ、このようにありとあらゆる食べ物に糖分が含まれていては、あっという間に糖質過剰になってしまいます。 ビタミンB1を摂って、上手な糖代謝を それではいったいどうすれば、糖分の摂取過剰に陥らずにすむのでしょうか。第一におすすめしたいのは、甘いもののドカ食いを避けることです。甘いお菓子はほどほどにしておきましょう。おやつにほんの少し食べるくらいなら問題ありませんが、間食としてしょっちゅう口にしたり、大量に食べるのはやめるようにします。 もうひとつのおすすめは、ビタミンB1を積極的に摂ることです。糖の代謝を促進するので、一緒に摂取するとよいでしょう。とくに豊富なのは豚肉です。ほかにもノリ、ゴマ、エノキダケ、おからなどに含まれます。胚芽米にも多いので、甘いものが好きな人、ご飯をたくさん食べる人は白米より胚芽米がおすすめです。 また、ビタミンB1を摂るときは、いっしょにニラ、ネギなど香りの強い野菜を食べると、糖の代謝効果をよりアップできます。とはいえビタミンB群はどれかひとつ不足すると、互いに効率よくはたらきません。ビタミンB2やB6、B12などもきちんと食事に取り入れたいものです。 例えばこんな食事メニュー 朝食 :トースト・苺ジャム・ニラとわかめのかき卵スープ・ボンレスハム1枚・牛乳 昼食 :鶏ささみ・白菜・シメジ・エノキダケのうどんすき(つけダレ別)・焼き海苔・ニンジンとゴボウのきんぴら おやつ:りんご 夕食 :大根・にんじん・こんにゃく・豚肩肉の中華風豚汁(胡麻油・ニンニク風味)・胚芽米ご飯・鯵の開き・ほうれん草のお浸し 赤字=糖分を含むメニュー 青字=ビタミンB群を含むメニュー 甘いものはジャムなど、部分的に使用 ビタミンB1やその他のビタミンB群を含む食品を積極的に取り入れる 甘辛い味付けの和食はメインにせず、小鉢で 糖分やカロリーの低い甘味料を上手に活用しよう! 糖分やカロリーゼロの甘味料を積極的に使ってもよいでしょう。熱に強い商品も発売されているので、安心して飲み物や料理、お菓子作りに役立てることができます。ところで、こうした甘味料には、どんな成分が入っているのでしょうか。 代表的な成分として挙げられるのは、アスパルテームです。アスパラギン酸とフェニルアラニンという2つのアミノ酸からできており、砂糖の200倍の甘さを持っています。カロリーもなく、血糖値に影響しません。肥満症や糖尿病、生活習慣病に悩む人にとっては、うってつけの甘味料といえるでしょう。 ストレスを加えずにカロリーを減らす工夫を ダイエットのコツは「我慢し過ぎないこと」です。いくら糖分を控えようと決心しても、あまり無理な我慢をしてはストレスがたまってしまいます。むしろ、反動で暴飲暴食に走りかねません。大切なのは継続すること。そのためにも、ときには食べたいものを食べるのもよいでしょう。 甘いお菓子や、甘辛い和食もよいでしょう。ただし、栄養バランスにはくれぐれも注意し、低カロリーの甘味料を上手に取り入れるなどの工夫はお忘れなく。

疲れたときに甘いものを食べると、みるみる元気がわいてきます。ブドウ糖は脳のはたらきにとっても欠かすことのできない成分です。しかしどんな食品にもいえるように、摂り過ぎは危険です。なぜ、危険なのでしょうか? 目次 糖分が肥満につながる理由 糖分とインスリンによる肥満のスパイラル! 糖尿病などの生活習慣病に発展も 糖尿病週間 糖分が肥満につながる理由 疲れたときに甘いものを食べると、みるみる元気がわいてきます。これは、糖分に含まれるブドウ糖が、体を動かすためのエネルギー源となるからです。それだけではありません。ブドウ糖は脳のはたらきにとっても欠かすことのできない成分なのです。 しかしどんな食品にもいえるように、摂り過ぎは危険です。なぜ、危険なのでしょうか?それを知るために、まずは糖分がどのように分解されていくかを見ていきましょう。 例えば、砂糖(ショ糖)はどのようにしてエネルギーになるのでしょうか?砂糖は摂取されると、すみやかにブドウ糖と果糖に分解され、血液へと流れ出します。血液中のブドウ糖を体の組織に取り入れるために必要になるのが、すい臓から分泌されるインスリンというホルモンです。ブドウ糖はこのインスリンの力を借りて代謝され、最終的には水と二酸化炭素になります。そして代謝されなかった分は、グリコーゲンや中性脂肪となって、体内に貯蔵されます。 ところでなぜ、余ったブドウ糖は体内に蓄積されるのでしょうか?これは昔むかし、食物が不足していた時代の名残りのようです。来るべき飢えのため、体はつねに予備のエネルギー源を補充しておくようになりました。 しかし、ここに落とし穴ができてしまいました。食生活の豊かな現代の日本では、蓄積したエネルギー源の出番はそうそうありません。消費されない中性脂肪がたまれば、当然、肥満になります。さらに困ったことに、ブドウ糖の過剰摂取から「肥満のスパイラル現象」にはまってしまうケースが多いのです。 糖分とインスリンによる肥満のスパイラル! インスリンはブドウ糖をエネルギーに変えるばかりでなく、中性脂肪を合成したり、中性脂肪の分解を抑制する役目も果たします。糖分が大量に口から入り、ブドウ糖が血液中に送り込まれると、インスリンがどっと増加して、せっせと中性脂肪をつくりだす、というわけです。 通常であれば、役目を果たし終わったインスリンは徐々に減っていきます。代わりに「リポたんぱくリパーゼ」という酵素が中性脂肪を分解し始めるのですが、一度、太ってしまうとそうはいきません。 なぜなら、たくさん中性脂肪のついた脂肪組織は、インスリンと結合してブドウ糖のエネルギー代謝をする「インスリン受容体」でいっぱいになってしまっているからです。 インスリン受容体が多すぎると、インスリンはうまく機能しなくなってしまいます。こうなると血糖値は上がりっぱなしになります。体はどんどんインスリンを分泌するようになります。おかげでエネルギー代謝は行われないのに、脂肪がいっこうに分解されず、少し食べただけでも太るようになってしまうのです。 糖尿病などの生活習慣病に発展も 肥満症になると高血圧や高中性脂肪血症、糖尿病など、さまざまな生活習慣病の危険度も高まります。肥満症とは、「肥満になんらかの健康障害を合併している状態」。 日本肥満学会は、「男性で85センチ、女性で90センチ以上だと、内臓脂肪型肥満の可能性あり」としています。肥満度は「BMI」で測定することができます。心配な人はぜひチェックしておきましょう。 BMIチェックはこちら 糖尿病週間 糖尿病は国民病です。病気に対するきちんとした知識を持ち、予防や治療に役立てたいものです。 そこで毎年、11月の第2週に設けられているのが「全国糖尿病週間」。全国各地で、糖尿病教室や講演会が開かれます。この機会にぜひ参加して、糖尿病対策を立てましょう。 ■関連記事 体重2~3kg減で生活習慣病のリスクが改善!知っておきたい「肥満症」とは? 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意

健康パワーたっぷりの「明日葉」はどんな味がして、どんな食べ方ができるのだろう?東京・大手町の明日葉スタンド「アシタ・バー」店長の大岡千夏さんに、明日葉のおいしい利用法についてお話をうかがった。 「アシタ・バー」東京・八重洲店 店長の大岡千夏さん 目次 明日葉ってどんな味?おいしい食べ方ってあるの? もっとおいしく!明日葉ジュースを飲もう もっとおいしく!自家製明日葉ジュースを作ろう 明日葉ってどんな味?おいしい食べ方ってあるの? これこそ明日葉の健康パワーの源! 「明日葉」という植物の名前は知っていても、ホンモノを食べたことがないという人がほとんどではないだろうか。「葉にはほのかな苦味があり、茎はほんのり甘いのが特徴。天ぷらや炒め物、汁物など色々な料理に使えます」と大岡さん。実際、大岡さんも「明日葉入りお好み焼き」を自宅で楽しんでいるという。 ところで、明日葉を自宅で調理する場合、茎も使っているだろうか。太い部分は「硬くて食べにくそう」と、捨ててしまう人も多いのでは? しかし、この茎こそが明日葉の健康パワーの源。茎を切ると、切り口からじわ~っと黄色い汁が現れる。この黄色い汁に含まれているのが、明日葉特有の栄養素なのだ。葉にも含まれるが、茎のほうに多いため捨てずにまるごと使いたい。 また、明日葉は意外に火が通りやすいため、炒めものの前に下ゆでをする必要もなく、厚く切って炒めても大丈夫。アスパラガスの代わりに「明日葉のベーコン巻き」なんて料理も、意外にイケルのではないだろうか。さらに、さっとゆでてゴマ和えやおひたしにしたり、フードプロセッサーでかくはんして、ケーキや団子にまぜてもおもしろそうだ。 「どんな料理にも合いやすい食材なので、どんどん利用してみてくださいね」と大岡さん。 明日葉の茎を切ると、じわ~っと滲み出す黄色い汁。これこそ、明日葉の健康パワーの源。 もっとおいしく!明日葉ジュースを飲もう 明日葉は料理だけではなく、ジュースにしてもおいしい。明日葉スタンド「アシタ・バー」では、連日、明日葉ジュースを求める人たちがひっきりなしに訪れている。 「中高年の男性が多いのですが、最近は20~30代の女性もたくさんご来店いただくようになりました」と大岡さん。セルライト解消や美肌、便秘解消などの効果が知られるようになってから、明日葉は若い女性にも人気の素材となりつつあるようだ。 「アシタ・バー」での一番人気は、「なんといっても『ストレートの明日葉ジュース』。生搾りした明日葉と水を1:1で割ったもの」だとか。独特の苦味があるのだが、飲みつづけていくと意外にやみつきになるという。「また、にんじん、みかんなどのフレッシュジュースや、牛乳で割ったブレンドジュースもあります。ブレンドすると飲みやすいので、初めての方はこちらを試されるのもいいかもしれませんね」と大岡さん。 「アシタ・バー」に足を運ぶ方にはリピーターが多いそうだが、飲みつづけることで健康効果を実感される人も多いようだ。「ご出勤前、お昼休み、ご帰宅前と1日3回寄られる方もいらっしゃいます。便秘がよくなった、風邪を引きにくくなった、血圧が落ち着いてきたなど、さまざまな声をお聞かせいただいています」とのことだ。 もっとおいしく!自家製明日葉ジュースを作ろう 明日葉生搾り専用のミキサー 毎日明日葉を摂るには、自分でジュースをつくるのもおすすめ。「搾りたての生ジュースは明日葉の新鮮さをそのまま実感いただけます。さらに、ジュースなら一杯でたくさんの明日葉を摂取できますので、とても効率的です」と大岡さん。 しかし、一般のミキサーではどうしても繊維がたくさん出てしまう。「成分をこわさず、また繊維をしっかり取り除くには、明日葉専用の『スクリュージューサー』を使っていただくのが一番なのですが、ご自宅のミキサーをご利用いただく場合には、こし器でしっかりこして繊維を取り除いてから召し上がられるといいと思います」とのこと。 ブレンドは、それこそ自由。「アップルジュースやグレープフルーツジュースで割ってもおいしいと思いますし、バナナなども意外においしいかもしれませんね。また、ヨーグルトやホットケーキに入れる場合には、明日葉の粉末を利用いただくと便利です」と大岡さん。 健康維持に毎日の明日葉ジュース、ぜひ実践してみてはいかがだろうか。 取材協力:ジューススタンド「アシタ・バー」(現在は閉店) 公開日:2003年10月3日
年齢・性別を問わず、幅広い層の人々に健康をもたらす明日葉。悩み別に明日葉の効果を紹介。さらに、最近の研究で期待が寄せられる糖尿病や痴呆症へ効果なども紹介。 目次 これが明日葉パワーだ!その1:糖尿病に これが明日葉パワーだ!その2:アルツハイマーに さらに明日葉パワー!こんな悩みにも これが明日葉パワーだ!その1:糖尿病に 糖尿病は、インスリンが不足することやあるいは、インスリンが作用しにくくなることにより、細胞へのグルコースの取り込みが低下する結果、血液中の糖濃度が上昇して血管障害を始めとするさまざまな症状を引き起こす病気だ。 糖尿病が進行すると体がだるい、のどが渇く、トイレが近い、集中力が低下するなどの症状をもたらすほか、神経や網膜、腎臓など全身の器官にさまざまな合併症を引き起こす危険性がある。 では、この糖尿病にどうして明日葉の成分が注目されているのだろう? インスリンは、前駆脂肪細胞から脂肪細胞への分化*を促進する作用や肝・筋肉・脂肪細胞などに作用してグルコースの細胞への取り込みを促進させることが知られているホルモンだ。 *分化:細胞の形や性質が変化し、特定の機能を発揮する細胞になること。 また、脂肪細胞の分化は、インスリンが作用しやすくなるためにも必要であることが近年の研究で明らかになってきたそうだ。 すなわち、脂肪細胞の分化を誘導することでインスリンが作用しやすくなり、血糖値が低下することが期待できるのだ。 なんと、明日葉の成分に、前駆脂肪細胞に作用して脂肪細胞への分化を促進するはたらきが豊富にあることが、近年の研究により発見されたのである。 それだけではない。明日葉の黄色い汁に含まれる「カルコン」には、白内障などの糖尿病による合併症の発症を防ぐ効果が期待されているのだ。 高血糖状態が続くと、アルドース還元酵素という酵素によってさまざまな組織で血液中のグルコースが「ソルビトール」という糖アルコールに変換される。このソルビトールは糖尿病による神経障害への影響が大きく、糖尿病による合併症の予防にはこのソルビトールの生成をいかに抑えるかが重要とされている。そこで、注目されたのが「明日葉」だ。明日葉の成分カルコンには、このアルドース還元酵素のはたらきを阻害する効果があることがわかってきている。まだまだ研究途上ではあるが、今後、糖尿病による合併症の予防への活用が期待されている。 これが明日葉パワーだ!その2:アルツハイマーに 明日葉にはアルツハイマー型認知症を予防する効果があるのではないかと言われている。 アルツハイマー型認知症は、脳全体が次第に萎縮し、最終的には死に至る病気だ。初期症状では物忘れや、記銘力(直前のことを覚える能力)の低下が起こり、症状が進むと時間や場所などの記憶もなくなっていく。進行すると言葉がわからなくなったり、足の麻痺やけいれんなどが起こってくる。特に有効な治療法もいまのところ確立されていない。 では、明日葉はどうしてこのアルツハイマー型認知症の予防や治療に有効なのではないかと言われているのだろう。そのカギを握るのが、神経成長因子(NGF)<Nerve Growth Factor>である。 NGFは神経細胞の生成や維持に関わるたんぱく質で、脳神経の機能を回復したり、脳の老化を防止する作用が知られている。ところが、NGFは分子量が大きいために、血液関門を通過することができない。そこで分子量の小さい物質の利用が期待された。しかし、残念ながら、これまでに発見されたものには副作用の問題などもあり、実用化には至らなかった。 そして、最近の研究で、このNGFの生成を促す作用が、明日葉、ホップ、食用菊の花、ガジュツ(紫ウコン)などの植物にあることが発見されたのだ。とくに明日葉には、15~20倍もNGFの生成を促す作用があることが確認されている。この活性は4種類のクマリン化合物(セリ化植物に多く含まれる化合物)と1種類のクロマンにあることがわかり、今後、医食品などへの利用が期待されているのだ。 さらに明日葉パワー!こんな悩みにも 「最近、便秘がひどくてお肌も荒れ気味。しかも冷え性なんです。それから太もものセルライトも気になる…」 ■便秘 明日葉にはにんじんやほうれん草の2倍の食物繊維があり、また葉緑素も多い。そのため胃腸のはたらきが活発になり、便通がよくなる。 ■冷え性 カリウムが多く含まれており、利尿効果がある。この利尿効果が水分代謝を活発にし、むくみを取り除き血液の循環をよくして冷えを防ぐ。 ■セルライト 明日葉の葉や茎から出る黄色い汁のフラボノイド「カルコン」には、セルライトを解消する作用がある。また、カリウムが細胞内の余分なナトリウムの排泄を促すので、利尿薬となり、水分代謝を促進する。そのため、むくみが減り、血液もサラサラにし、セルライトを解消してくれる。ただし、同時に適度な運動も必須。 「このところなんとなくだるくて…。以前から、貧血気味なのでそのせいでしょうか?」 ■貧血 明日葉には貧血予防・疲労回復に役立つ、鉄分やカリウム、葉酸といった造血に作用する栄養素が豊富に含まれている。 「血圧が高めです。しかも、このところ胃腸も弱ってきているような…」 ■高血圧 明日葉の成分であるカルコンには、血圧を下げる効果が認められている。 血管の拡張や収縮を調整している、自律神経のうち、交感神経が活発にはたらきはじめると血管が収縮し血圧が上昇する。この収縮した血管を広げる効果がカルコンにあるのだ。 ■血液さらさら 明日葉の黄色い汁カルコンが、トロンボキサンA2(血小板を凝集させる物質)の生成を抑えることで、血栓ができるのを防ぐ。そのため、血管の収縮が改善され、血行がよくなる。 ■胃腸のはたらきの減退 葉緑素が豊富に含まれる明日葉を食べると胃のもたれやむかつきが治まるため、食べ物をしっかり消化することができる。また、食物繊維も豊富なので腸の蠕動運動(ぜんどううんどう)を促し、消化を助けてくれる。 「以前から足腰の強い方ではありません。骨粗しょう症になるのではないかと思うと不安です」 ■骨粗しょう症 女性の場合、閉経後はカルシウムの流出を抑えていた女性ホルモンが激減するため、骨粗しょう症になりやすくなる。男性の場合でも、喫煙やアルコールの摂り過ぎ、運動不足などが影響して骨粗しょう症になる。 骨には「BMP-2」(骨形成たんぱく質)<Bone Morphogenetic Protein-2>と呼ばれる骨の形成を促すたんぱく質がある。明日葉にはBMP-2の生体内での生成を促す作用があるため骨粗しょう症予防につながる。 ■関連記事 生活習慣病 骨粗鬆症(骨粗しょう症) 高血圧 公開日:2003年10月6日

明日葉の植生から豊富なビタミン・ミネラルなどの栄養素、葉や茎の切り口からにじみだす「黄色い汁」のヒミツまで、明日葉のパワーの源について紹介。 目次 明日葉ってどんな植物? 明日葉の育った土地 明日葉にはビタミン・ミネラル・食物繊維がたっぷり 主成分「カルコン」と「クマリン」 明日葉ってどんな植物? 関東地方や伊豆七島、紀伊半島などの海岸近くの台地や草原などに自生するセリ科シシウド属の植物「明日葉」。とくに八丈島に多く見られるため「ハチジョウソウ」とも呼ばれている。高さは1メートルを超えるものもあり茎は太く、葉は大きく光沢がある。葉や茎を切ると、切り口から黄色い汁が出るのが特徴だ。 明日葉の薬草としての用途は古く、中国の明朝時代に編集された薬草に関する事典『本草綱目』にも登場する。日本では江戸中期、貝原益軒によって完成された『大和本草』にも、八丈島で栽培されている滋養強壮によい薬草として紹介されている。さらに、江戸後期に完成された八丈島の記録書『八丈実記』にも、飢えをしのぎ、精力を増す薬草として紹介されているのだ。 明日葉の育った土地 明日葉が群生している八丈島は昔から長寿の島として知られ、若々しく元気に働く高齢者が多い。また、生活習慣病などが少ないことから、この島の人々の食性や生活への関心が寄せられ、薬草「明日葉」のパワーに注目が集まるようになった。 明日葉はその名のとおり、「今日、葉を摘んでも明日には生えてくる」ほど成長の早い植物である。いちばんおいしいところである新芽をどんどん摘み取っても、面白いようにまた新しい芽が生えてくる。 八丈島では主に海に近い砂地などに群生している。しかし、明日葉は場所を選ばずどこでも繁殖する強い野草であるため、根ごと持ってきて庭に植えてもすぐに増える。最近ではプランター栽培を楽しむ人も少なくないようだ。しかし、しっかり育てるには温暖な気候が条件。日陰で風通しがよく、涼しい場所に置くと成長がよい。 明日葉にはビタミン・ミネラル・食物繊維がたっぷり 明日葉の根強い人気はなんといっても、栄養がバツグンだから。豊富な栄養素で知られるケール(青汁の原料)やほうれん草などの青菜と比べてもビタミン、ミネラル、食物繊維の有量は群を抜いている。 また、栄養素のなかでもカリウム、食物繊維を多く含んでいるのが大きな特徴。 カリウムの効果 ●PH濃度を調整し、筋肉の機能にも影響をあたえる ●ナトリウムとともに体の水分バランスの調節や心拍リズムを正常に保つ 主成分「カルコン」と「クマリン」 葉や茎を切ったときににじみ出る黄色い汁には、抗菌作用をもつ「カルコン」と「クマリン」という成分が含まれている。そして、これらの成分にはさまざまなはたらきがあることがわかっている。 「黄色色素カルコン」は「フラボノイド」の一種で、抗菌、抗酸化作用をもっているといわれている。食用の植物に見られるのは非常にまれである。また、クマリンはセリ科の植物に多く含まれる香りの化合物で、抗菌作用などが知られている。 公開日:2003年10月6日
せっかく始めた食生活や運動、喫煙など日々の予防策。きちんと効果が出ているかどうか、こまめにチェックしましょう。数値などで改善効果が実感できれば途中で挫折することも防げるはず。年に1回の定期健診や、家庭でできるセルフチェック法をご紹介します。 目次 健康診断を受けよう 家庭でこまめに体重チェック オシッコで自己管理 健康診断を受けよう 健康診断の受診率 平成10年「厚生省・国民生活基礎調査」 生活習慣病は、初期のころは自覚症状がないものが多く、自覚症状が出るころにはかなり重篤な病気に進行していることもあります。つまり、自覚症状を待っていては手遅れということも。 そこで、最も手軽に受けられるのが健康診断です。サラリーマンなら職場や健康保険組合で実施している定期健診がおすすめです。また、自営業の人や家庭の主婦でも40歳以上の国民はすべて年に1回、無料で健診が受けられます。ただし、検査項目は必要最小限に限られているため、40代からはできれば人間ドックなどを利用したほうが安心です。 「忙しくて、そんなもの受けられないよ!」と言っていては、「短い人生だったね」なんてことになりかねません。 家庭でこまめに体重チェック 年に1回の健診以外にも、もっとこまめにチェックして欲しいのが体重です。おそらく、どの家庭にも1台くらいは体重計があるとは思いますが、できれば生理的な老化がはじまる30代になったら、体重計と体脂肪計を備えるようにしましょう。 肥満は生活習慣病の入り口とも言える病気です。しかし、肥満そのものは「ちょっと体が重くなったかな」「ベルトの穴が外側になったかな」程度の自覚症状しかないため、何の対策も立てずにそのまま放っておく人が少なくありません。肥満を予防するということは、自分の体重や体脂肪、肥満度をきちんと把握することから始まります。 BMIによる肥満の測定 1. まず、体重を身長の2乗で割ってBMIを求めます 2. BMIの値をもとに肥満度を測定します BMIチェックはこちら あなたはりんご型?洋なし型? W/H 比 = ウエスト ÷ ヒップ = cm ÷ cm 男性…1.0以上、女性…0.8以上が上半身肥満 例:ウエスト(w)74cm、ヒップ(H)91cmの女性の場合、W/H比は70cm÷91cm=0.81となり、0.8以上…上半身肥満(りんご型)と判定されます。 オシッコで自己管理 人間の生理現象のひとつである尿は、体のさまざまな状態を教えてくれるスグレモノ。これも自分でチェックしやすいもののひとつです。 チェックするポイントは、「色」「ニオイ」「量」「回数」など。いつもとちがうオシッコだと感じたら、病院へ行きましょう。 尿のチェックポイント ■尿の色 健康な人の尿は淡黄色で透明です。黄色の程度は、水分を多くとれば薄くなり、汗をかいたり水分が不足すれば濃くなります。血液、膿、塩類、細菌、精液、便などが混じった場合には、赤くなったりにごったりするので要注意です。 ■尿のニオイ 健康な人はわずかにアンモニア臭がします。ただ、食事の内容によっても変化します。また、糖尿病を患っている場合、尿が果実のような甘酸っぱいニオイになります。 ■尿の量 1日1,500cc前後の尿量があります。水分を多くとれば多くなり、汗をかいたり下痢をすれば少なくなります。ただし、1日の量が100cc以下だと無尿、100~400ccの場合は乏尿といって腎臓になんらかの異常が起こっている場合があります。また、2,500cc以上の場合は多尿といってやはり腎不全などの疑いがあります。 ■尿の回数 健康な人は日中に4~5回、夜間に0~1回排尿します。この回数が異常に多くなったものを頻尿、少ないものを稀尿といいます。頻尿は膀胱炎、腎盂腎炎、尿道炎、尿路結石などの疑いがあります。 また、家庭用の尿検査試験紙も普及しています。尿を紙コップに取り、尿試験紙を浸します。その色の変化を色調表と比べて最も近い色を結果とする方法です。 さらに、最近ではトイレで尿糖値が測定できるものもあります。紙コップで尿を取る必要がなく、普通に用を足せば、その場で約1分間で測定が可能です。尿糖値が気になる人は、利用してみるのもいいでしょう。 公開日:2003年2月3日
糖尿病予防のための食生活で気をつけたいこと、無理のないカロリーコントロールのヒントなど、さまざまな質問に、栄養士さんが答えてくださいました。Q&A方式のアドバイス集です。 目次 食生活をみなおそう! カロリーコントロールを意識しよう! 秋の食材を活かした美味しいダイエットメニューを教えて! 食生活をみなおそう! Q. 糖尿病で一番気をつけなければいけないことは? A. 一番のポイントはやはりカロリーダウンです。糖尿病は、インスリンの量や作用が不足する病気なので、必要以上にエネルギーを摂ると急激に血糖値が上がり、なかなか下がりません。それを防ぐためには適正エネルギー量を守ることが欠かせません。 Q. 禁酒しなければいけないのでしょうか? A. 原則的には、残念ながら禁酒です。アルコールを飲むと、気分が良くなってつい飲み過ぎ&食べ過ぎてしまう…これが問題なんです。ですから糖尿病食に慣れて、血糖値のコントロールが上手くいっているのであれば、1日に80kcalの範囲で飲んでもいいでしょう。 例: ビール200ml / 赤ワイン110ml / 白ワイン110ml / 日本酒(純米)80ml / ブランデー35ml Q. 積極的に摂った方がいい食品はありますか? A. 食物繊維が豊富な野菜類や、血をサラサラにしてくれる青魚、抗酸化成分が豊富な果物や海藻類は積極的に摂ると良い思います。 Q. 糖尿病食って、どこに行ったら買えるのですか? A. 多くの百貨店の健康食品売り場などで買えるはずです。またインターネットで、糖尿病食の購入ができるサイトもありますので、そうしたサイトを利用してみるのも良いでしょう。 Q. 糖尿病食に+αできるようなおすすめメニューはありますか? A. 糖尿病食はレトルト食品ですから、レトルトでは使われにくい葉菜類を使ったメニューがおすすめです。ほうれん草やモロヘイヤのお浸し、オクラの梅肉和えなどが良いですね。 Q. なるべく楽しみながら糖尿病食を続けたいのですが、何か工夫できることがあれば教えてください。 A. 「治療食」という特別なものと考えずに、家族みんなが食べられる究極のヘルシーメニューという風にとらえると続けやすいのでは。考え方をちょっと変えるだけでずいぶんと気持ちが楽になると思いますよ。 カロリーコントロールを意識しよう! Q. 甘いものが止められません。食べてもいいタイミングなどのアドバイスを。 A. お菓子などの間食は午前10時か午後3時のおやつの時間に摂った方がいいですね。それと、市販のお菓子は避けた方がいいのですが、どうしてもという場合は量を決め 、1口ずつゆっくり味わって食べ、飲み物でつなぐといいと思います。ただし、この時のもう1個はなしですよ。 Q. コンビニご飯のおすすめメニュー、またはおすすめの組み合わせがあれば教えてください。 A. お弁当のご飯は、見た目よりもずっと量が多いので、小ぶりのタイプを選ぶようにしてください。これに野菜のお惣菜を1品加えるとかなりバランスの取れた食事になります。 理想的な例) おにぎり 2個 / 肉じゃが(惣菜) / ほうれん草のごま和え(惣菜) Q. お肉が大好きです。お肉を我慢せずにダイエットできる方法はありませんか? A. お肉は大切なたんぱく質源ですし、必要な栄養分もたくさんあります。我慢する必要はまったくありません。ただし、食べる部位を考える必要はあります。脂肪たっぷりのリブロースやサーロイン、バラ肉などよりヒレ肉、もも肉を。鶏肉であれば胸肉、ささみを摂りましょう。 Q. リバウンドが怖いのはなぜ?どうしたらリバウンドせずにダイエットできますか? A. 急激なダイエットを行った場合などは、筋肉などのたんぱく質も脂肪と一緒に落ちてしまいます。リバウンドすると、その落ちた筋肉は元には戻らずに、脂肪だけが増えます。つまり、体重は前と同じでも、体構成は変化してしまうのです。 筋肉はエネルギー消費が一番高い部分なので、筋肉が減ると基礎代謝が落ちることになり、ダイエット前と同じ食事をしたとしてもエネルギー消費量が落ちて体重が増えることになります。 1ヵ月間に減量しても体に無理がないのは自分の体重の5%だそうです。50kgの体重でしたら1ヵ月2.5kg以内の減量が理想、と覚えてください。また、短期間で大きく減量しようと考えず、ゆっくり長期的にダイエットをしていこうという考え方が大切だと思います。 Q. 食べてはいけないものがいっぱいあって、ちょっと精神的につらいイメージのダイエット。もう少しラクに続けられるコツってありませんか? A. これは食べちゃいけない、あれも食べちゃいけない…と考えると余計に食べることにとらわれてしまいます。例えば長期戦のダイエットを考えて、1週間のうち1日は、頑張っているご褒美として、普段我慢しているものを食べるのを許してみるのはいかがでしょう。また、手軽でバランスの良い市販のダイエット食品を使ってみるのも良いかもしれません。 あとは自分が一番リラックスできるお気に入りのことをして、気持ちのゆとりを持つように心がけることが、ダイエットを長続きさせる秘訣だと思います。 秋の食材を活かした美味しいダイエットメニューを教えて! 焼きマイタケと長芋の和風サラダ(53kcal/塩分0.7g) ■材料(2人分) マイタケ1パック(85g)、しょうゆ小さじ1、長芋150g、だし大さじ2、酢小さじ2、塩少量、小ねぎ(小口切り)本 ■作り方 マイタケは石づきを除いて小房にわけ、網で焼き、しょうゆをふる。長芋は薄い半月切りにする。 だしと酢、塩を合わせて長芋をあえ、マイタケも加えてあえる。 器に盛り、小ねぎを散らす。 油を控えたサンマのソテー ワイン蒸し(293kcal/塩分1.3g) ■材料(10個分) サンマ2尾(200g)、塩小さじ1/3、こしょう少々 ほうれん草 1/2束(140g)、ニンニク1かけ、オリーブ油大さじ1/2、塩・こしょう各少量、白ワイン1/3カップ、レモンの輪切り2枚、バジル(生)1枚、ケッパー(ビン詰め小さじ1) ■作り方 サンマは頭を落とし、長さを半分に切ってわたを除く。洗って水気をふき取り、塩とこしょうをふる。 ほうれん草は5cmの長さに切り、ニンニクは5mm幅に切る。 フライパンに、ニンニクの半量とオリーブ油を入れて熱し、ほうれん草を加えて炒め、塩とこしょうをふって取り出す。 魚の表になるほうを下にして(3)のフライパンに入れ、残りのニンニクを加え入れて焼く。焼き色がついたら裏返して焼く。 (4)にワインをふり入れて蓋をし、5分蒸し焼きにする。 皿にサンマとほうれん草を盛り、ニンニクとレモンとバジルを添え、ケッパーをふる。 噛みごたえ、ボリュームともに大満足のごぼうとさつまいものスープ煮(325kcal/塩分2.1g) ■材料(2人分) ごぼう・さつまいも(皮付き)・こんにゃく各100g、ベーコンの薄切り3枚、キドニービーンズ缶詰め小1缶(130g)、水2と1/2カップ、固形ブイヨン(砕く)1個、パセリ(軸と葉に分ける)1枝、塩・こしょう各少量 ■作り方 ごぼうはめん棒などでたたいて割れ目を入れて5cm長さに切り、水にさらす。さつまいもは1cm厚さの輪切りにし、水にさらす。 こんにゃくはゆでてスプーンで一口大にちぎる。ベーコンは5cm長さに切り、ゆがいて油抜きする。 なべに(1)(2)と水、ブイヨン、パセリの軸を入れ、煮立ったら弱火にし、アクを除きながら約10分煮る。 野菜が柔らかくなったらキドニービーンズを加えさらに5分煮て塩とこしょうをふる。パセリの軸を除いて器に盛り、パセリの葉をちぎって散らす。

糖尿病を予防するためには欠かせない肥満の解消。それでは、今のあなたの体重は、健康面から見た場合に適正な肥満度なのでしょうか。もし、BMIが25.0未満なら健康的ですが、25.0以上なら要注意です。まずは食生活を改善し、今から肥満を解消していきましょう。 目次 まずは知ろう!現在の肥満度と理想の体重 BMI25以上は要注意 あなたの1日のエネルギー量、目安はこれ! 食事の内容も要チェック 簡単!こんな食材を利用する方法も まずは知ろう!現在の肥満度と理想の体重 BMI25以上は要注意 糖尿病を予防するために欠かせない肥満の解消。では、今のあなたの体重は、健康面から見た場合、どんなポジションにあるのでしょうか?正確な肥満度をチェックしてみましょう。 BMIチェックはこちら BMIが25.0未満なら健康的です。ぜひ、そのままのBMI値を維持しましょう!反対に、25.0以上なら要注意。今から肥満を解消していきましょう。 といってもハードな運動や無理なダイエットは厳禁!!そんなことをすれば続けることができずにリバウンドして余計に太ってしまったり、果てはダイエットとリバウンドを繰り返して体質そのものを痩せにくくしてしまいます。ペースはゆっくり、今の食生活を見直して適正なカロリーへとコントロールしていきましょう。ここからはじめるのが長く続けるコツであり、体重コントロールの基本です。 あなたの1日のエネルギー量、目安はこれ! では、適正な1日のエネルギー所要量を調べてみましょう。 年齢別基礎代謝量とエネルギー所要量 年齢 基礎代謝量kcal/日(男/女) エネルギー所要量kcal/日(男/女) 18~291,550/1,2102,000/1,550 30~491,500/1,1701,950/1,500 50~691,350/1,1101,750/1,450 70以上1,220/1,0101,600/1,300 出典:「第6次改訂日本人の栄養所要量について」厚生労働省、「2002新食品成分表 FOODS」一橋出版 この表は、年齢層別に示したエネルギー所要量です。基礎代謝量とは、心臓を動かしたり、呼吸したりといった基本的な体の維持に必要なエネルギー量のこと。表でもわかる通り、年齢とともに必要なエネルギー量は減ります。つまり、年齢とともに食事量を控えていくのがポイントなのです。 また、エネルギー所要量は、ゆっくりペースで1日1時間くらい歩いたり動いたりする生活活動強度が最も低い人のものとなります。通勤などで2時間くらいは歩いたり、仕事をしている人のエネルギー所要量はこれより1日で約200~300kcal多くなります。運動を日課にしている人はさらに少し多め、とライフスタイルによっても必要なエネルギー量は変わるので、調整が必要です。 これでは「漠然とし過ぎている」とお考えの人には、次の計算式もおすすめです。これなら自分の体重に合わせた1日の摂取エネルギー量の目安が算出できます。 適正エネルギー量 計算式 1日の摂取エネルギー量の目安 =標準体重{(身長ー100)×0.9}×25~30kcal 例えば身長170cmの場合、{(170-100)×0.9}×25~30kcal=1,575~1,890kcal また、身長150cm以下の人は0.9をかけなくてもよいです。 1,575kcalをとるか1,890kcalをとるかは、日頃どのくらい体を動かしているかで決めるのが一般的です。デスクワーク中心で通勤時間も短いという人なら低い方の値になります。 エネルギー所要量はわかったものの、一体、食事でいえばどのくらいになるのでしょうか。例えば40歳代の男性のエネルギー所要量は1日1,950kcalとなります。 食品にすると… ご飯3膳(1膳220g)/納豆1パック/卵1個/魚切り身1切れ/肉60~80g/野菜350g/果物1個/牛乳200ml メニュー例にすると… ●朝食/ご飯・納豆・キンピラゴボウ・なすと茗荷のお味噌汁・カブの浅漬け ●昼食/生姜焼き定食(ほうれん草のお浸し・きゅうりのぬか漬け) ●夕食/ご飯・アジの塩焼き・きゅうりとワカメの酢の物・野菜炊き合せ・かき玉すまし汁 食事の内容も要チェック 肥満予防、ひいては糖尿病を防ぐためには、食べるものにも気をつけたいものです。野菜にお肉、ご飯類をバランスよく食べることが第一です。 何よりバランスよく食べていれば、脂肪を多く摂り過ぎることもありません。お酒を控えるのも飲んで食べ過ぎてしまうのを防ぐためです。 また、食物繊維には、血糖値の上昇をゆるやかにするはたらきや、血中コレステロール量を下げる作用があるので積極的に摂るようにするとよいでしょう。 糖尿病予防の食事の鉄則5ヵ条 1. 脂肪分を摂り過ぎない 2. 食物繊維をたっぷり摂る 3. お酒を控える 4. バランスよく食べる 5. 3食決まった時間に食べる 簡単!こんな食材を利用する方法も エネルギー所要量を計算して、それに見合った献立を考えて…。時間のあるときは良いけれど、忙しいときはちょっとキビシイですよね。それに、お料理自体が面倒な日だってあるもの。そんなときには、市販の糖尿病食やバランス良く考えられたダイエット食品を利用するのも一案です。 糖尿病食というと「おいしいのかな?」と思うかもしれませんが、今どきは味もなかなかのものです。バランスがとても良く、体に無理なくカロリーコントロールできるため、ダイエットに利用するのもひとつの方法。市販品を使えば手軽なのもうれしいところです。 もちろん、効果もしっかり。糖尿病食を食べた人と、普段の食生活を続けた人を比べた場合、前者はダイエットばかりではなく、中性脂肪を減らすのにも成功しています。これを活用しない手はありません。 ■糖尿病食投与群と非投与群における血中中性脂肪の変化の比較 ■糖尿病食投与群と非投与群における体重の変化の比較 資料提供:株式会社ニチレイ 忙しい人は忙しいなりの方法で、ぜひ健康的な体重へとコントロールしていきましょう。
初期の段階では自覚症状がほとんどないため、糖尿病の可能性があると知りつつも放置している人が多いのが実情です。今ここでもう一度、糖尿病とはどんな病気なのかを考え、さらに肥満や年齢との深い関係を見てみましょう。 目次 そもそも糖尿病とは… 治療を受けている人は、ほんのひと握り 若年層でも油断は禁物 そもそも糖尿病とは… 糖尿病とは、ひとことでいうと血中の糖分量をコントロールする「インスリン」の量や作用が何らかの原因で不足し、高い血糖値の状態が続く病気。すい臓のランゲルハンス島から分泌されているホルモンの一種「インスリン」の不足によって引き起こされます。 では、なぜインスリンは不足してしまうのでしょうか。その原因を、糖尿病の種類とともに見てみましょう。 ●1型糖尿病 生活習慣に関係なく、遺伝的な要素などでインスリンの分泌にトラブルが生じて発症するもの。インスリン注射が欠かせません。 ●2型糖尿病 遺伝的な要素に、肥満や運動不足、甘いものの食べすぎなどの生活習慣が重なって発症。治療は食事療法と運動療法が主となります。 ●ほかの病気や遺伝子の異常の影響によるもの インスリンを分泌するすい臓の病気や、ホルモンの病気、糖分を体に送る肝臓の病気など、ほかの病気の影響で発症。原因となった病気が完治すれば、糖尿病も治ります。 ●妊娠糖尿病 妊娠によってインスリンの必要量が増えることなどが原因で発症。生まれた子供に合併症がみられることもあります。 上の通り、この病気には大きく分けて4種類があります。ここで着目したいのが、国内の糖尿病の95%以上にものぼる2型糖尿病です。これは、たとえ遺伝的要素があったとしても、生活習慣をより良く保てれば予防できるタイプだといえます。 遺伝的要素とは、血縁関係に糖尿病の人がいるかどうかということです。両親や兄弟など、近い血縁にあるほど遺伝的要素は強く、自分も糖尿病になりやすくなります。 糖尿病が恐ろしいのは、血糖値が高い状態が続くことです。これは、すべての身体活動の源として全細胞に行き渡るはずの糖分が、ほとんど吸収されていないことを意味します。この状態では、血液中にはたくさんの栄養があるのに、細胞たちは栄養不足となり、疲弊してしまいます。 さらに恐ろしいのが、網膜症、腎症、神経障害をはじめとするさまざまな合併症です。なかでも糖尿病から引き起こされる網膜症は、日本人の失明の原因の上位にあげられています。 糖尿病の合併症 治療を受けている人は、ほんのひと握り 「糖尿病が強く疑われる人」(約950万人)と「糖尿病の可能性が否定できない人」(約1,100万人)を合わせて、糖尿病の推定患者数は約2,050万人にのぼるといわれていますが、その約3割はほとんど治療を受けたことがないといいます(厚生労働省:平成24国民健康・栄養調査報告)。 糖尿病は、初期の段階では体がだるい、のどが渇く、トイレの回数が増えるといった程度で、ほとんど自覚症状がありません。そのため、糖尿病の可能性がありながら、必要なケアをしないまま放置している人があまりにも多いという実情が浮き彫りにされています。 糖尿病の推定患者数は、今後も増えることが予想されています。合併症などを起こす前に、一刻も早く治療を受けることが望まれます。 「糖尿病が強く疑われる人」と「糖尿病の可能性を否定できない人」の推移 若年層でも油断は禁物 糖尿病の患者数は、年代が上がるごとに増えていき、男性は60歳代、女性は70歳代でピークを迎えます。これは、2型糖尿病の要因となる生活習慣病や高齢化の影響によると考えられます。 ただし、若いからといって油断はできません。20歳代や30歳代の若年層でも、糖尿病の患者やその予備群は確実に存在しています。年齢を重ねても糖尿病にならないために、定期的な運動や食生活の見直しなどで、若いうちから予防に努めることが大切だといえます。 「糖尿病が強く疑われる人」と「糖尿病の可能性を否定できない人」の年代割合 公開日:2014年9月22日

糖尿病を予防するためには、適度な運動も効果的です。体を動かすことで、食事からとったエネルギーを消費し、また、血糖もエネルギーとして代謝させることができます。ただし、無理な運動を急に行うと、かえっていろいろな弊害に悩まされるので注意しましょう。 目次 一番気軽にできるのはやっぱりウォーキング 余裕のある人はスイミングに挑戦してみよう 趣味のスポーツは楽しむ程度が効果的 一番気軽にできるのはやっぱりウォーキング 肥満を解消し、糖尿病に限らずすべての生活習慣病に効果的なのがウォーキングです。通勤や買い物のときに、意識的に「速歩き」するようにしましょう。歩くときは、両腕をしっかり振って、歩幅も普段より大きくするよう心がけましょう。 1日に運動で消費したいカロリーは100~200kcalです。急ぎ足で歩くと100kcal消費するためには25分くらい歩く必要があります。通勤時には1駅分遠くまで歩いてみる、家庭では少し離れた店まで買い物に行くなどそれなりの工夫が必要です。 最初から毎日行うのがきつい人は、まず、1週間に2回くらい30分~1時間のウォーキングをし、普段はなるべくまめに動くよう心がけるといいでしょう。 余裕のある人はスイミングに挑戦してみよう このほかにおすすめの運動は、スイミングやサイクリングです。スイミングは自分のペースでできる全身スポーツ。腰痛や変形性ひざ関節症などで、歩くのが大変な人でも楽しめます。 サイクリングはゆっくりでもある程度の距離を走るようにしましょう。 趣味のスポーツは楽しむ程度が効果的 テニスなどのスポーツを始めるのもいいですが、血糖のコントロールや肥満解消が目的なら、試合を真剣にやるよりもウォームアップの打ち合いなどを長時間行うほうが効果的です。後者の方が有酸素運動になるからです。 エアロビクスなどに挑戦するときも、最初は初心者向けのリズム体操がおすすめです。何度か行っても息が切れなくなったら、少し激しいものにトライしてみましょう。運動を続けるうちにからだが慣れ、激しい動きも有酸素運動でできるようになるからです。

昼食は外食が多い人のための、毎食ごとの献立パターンを紹介しましょう。ただし、これはあくまでも一つの例です。この献立パターンを参考に自分に合ったパターンを作ってみましょう。 目次 糖尿病予防の朝食メニュー(約500kcal) 糖尿病予防の昼食メニュー(約800kcal前後) 糖尿病予防の夕食メニュー(500~600kcal) 糖尿病予防の朝食メニュー(約500kcal) メニュー例:オニオンオムレツ・ブロッコリー添え・トマトときゅうりのサラダ・トースト・牛乳 献立のコツ ●たんぱく質は卵1個ぐらいが目安 ●朝の野菜は2口×4種類を目安にしよう 昼食を外食にする場合、朝食で120gぐらい野菜を摂りましょう。例えば、トマト1/4切れ、きゅうり1/4切れ、ブロッコリー20g(2房ぐらい)、玉ねぎ約1/4個ぐらいです。男性ならそれぞれ2口ぐらいで食べられそうな量ですので、「朝の野菜は2口×4種類」を目安にします。そのうち1種類以上は、緑黄色野菜から摂ります。忙しい朝は、生食か、レンジですぐに調理できる野菜をおすすめします。かぼちゃ、にんじん、大根などもすぐに使える食材です。 ●朝の主食はトースト1枚、飲み物は牛乳1杯 ●ごはんの場合はお茶わんに軽く1杯(約110g) ●マーガリン・ドレッシングは全部で大さじ半分程度 油脂類は1日大さじ2杯(大さじ1杯で大体80kcal)までが目安です。昼食が外食の場合、朝の油はなるべく控えた方がいいでしょう。上のメニューなら、オムレツにバター(マーガリン)大さじ1/4、サラダのドレッシング大さじ1/4ぐらいにします。味気ないぶんは、塩やしょうゆでプラスしつつ、使い過ぎには十分注意しましょう。 糖尿病予防の昼食メニュー(約800kcal前後) 昼食は外食が多い人は、外食人気メニューのカロリーがわかる携帯用の本などが市販されているので、それを持ち歩くことをおすすめします。何度か目を通しているうちに、だいたいどのくらいのカロリーかわかるようになってきます。 毎日毎日、低カロリーを考えていては気がめいって長続きしないもの。そこで、週3回は好きな食事、4回は低カロリーと決めてみてはいかがでしょうか。ただ、好きなものを食べるときも、野菜の煮物やおひたしなどプラスアルファで注文するよう心がけましょう。 糖尿病予防の夕食メニュー(500~600kcal) メニュー例:焼き魚・根菜類の煮物・ほうれん草のお浸しと冷やっこ・ごはん・みそ汁 献立のコツ ●夕食は1汁3菜を目安にする 栄養バランスのとれた献立の基本は1汁3菜。 おかずも、1.焼き物・炒め物、2.煮物、3.おひたし・酢の物・サラダなど、大体の構成を決めておくとメニューを考えやすくなります。 コンビニ弁当の場合も、このメニューを考えつつ、カロリー表示を見ながら選ぶといいでしょう。 ●肉類、魚類など動物性たんぱく質は50g~60g 1日に摂った方がいい動物性たんぱく質食品の目安は、男性120g、女性100gです。昼食が外食の場合、それだけで1日分摂ってしまっていることもあります。昼食に食べたものを考えながら夕食の量を決めましょう。野菜と一緒に炒めたり煮たりして、見た目ボリュームが出る工夫をしましょう。 ●野菜は、120g~150g。根菜類など食物繊維の多いものも多く摂る 野菜は、朝食の4種類より少し多めにして、「2口×5~6種類」ぐらいを目安にしましょう。きんぴらごぼう、切り干し大根、ヒジキの煮物、筑前煮など、昔ながらのお惣菜は食物繊維がたくさんのおすすめメニューです。 ●調理油やドレッシングなどは、1人大さじ半分~1杯以内で 朝食メニューで述べた通り、調理や調味で使う油の量はなるべく控えめにします。 ●豆製品や芋類も上手に摂ろう 豆腐や油揚げなどの大豆製品は良質なたんぱく質食品です。おみそ汁に使ったり、納豆をプラスすることで、ボリューム感もアップします。芋類もビタミン類、食物繊維などを含んでいます。野菜と一緒に煮たり、サラダに使うなどして上手に摂取しましょう。 ●晩酌は控えめに 晩酌が楽しみという人も多いでしょう。糖尿病の診断を受けた人は原則禁酒ですが、そこまで血糖値が上がっていない人なら適量を守れば大丈夫です。

糖尿病予防のための食生活の大きなポイントは、1日に食べるカロリー量を決めることです。摂取カロリーの計算方法をご紹介します。 目次 1日に必要なカロリー量を知ろう 栄養と時間のバランスを心がける 1日に必要なカロリー量を知ろう 糖尿病予防のための食生活の大きなポイントは、1日に食べるカロリー量を決めること。その目安は、以下の通りとなります。 あなたの場合、摂取カロリーはどのくらいですか?計算してみましょう。 1日の摂取カロリーの目安= 標準体重{(身長-100)×0.9}×25~30kcal 例えば身長170cmの場合、 {(170-100)×0.9}×25~30kcal=1,575~1,890kcal つまり、 約1,600kcal~1,900kcalになります。 身長150cm以下の人は0.9をかけなくてもよいので、(150-100)×25~30kcal=1,250~1,500kcalになります。 1,600kcalをとるか、1,900kcalをとるかは、日頃どのくらい体を動かしているかで決めるのが一般的です。デスクワーク中心で通勤時間も短いという人なら低い方の値になります。 ただし、突然大幅な食事制限に挑戦すると挫折してしまう場合が多いようです。最初は無理のないところから少しずつ始めてみましょう。 栄養と時間のバランスを心がける 基本その2は「バランス」です。栄養バランスのとれた食事を3食同じくらいの量、規則正しくとりましょう。とはいえ、朝昼晩とまったく同じ量にするのもいきなりでは大変です。ひとまず、3食それぞれ、トータルしたバランスをとるように心がけてみましょう。 糖尿病予防!献立メニュー また、夜寝る前にタップリした食事をとるのはちょっと問題があります。夜遅くに仕事をする人も、仕事を中断して、夜9時前に食事を済ますようにしましょう。

糖尿病を防ぐために気を付けたい食生活のポイントをまとめました。 目次 1日にとるカロリーの量を決める バランスよく栄養をとる 脂肪のとり過ぎに注意 食物繊維をタップリとる お酒を控える 3食を決まった時間にとる 1日にとるカロリーの量を決める 糖分の多い物や脂肪分の多い物など、カロリーの高いものを食べ過ぎると、血糖をコントロールするインスリンがより多く必要になります。近親者に糖尿病の人がいる場合は、自分もインスリンを作りにくい体質である可能性が高いようです。また、周りに糖尿病の人がいないケースでも暴飲暴食でインスリンの分泌が狂ってしまうこともあります。 1日にとるエネルギー量は必要な範囲に抑えるようにしましょう。 血糖値を上げない食生活改善のコツ バランスよく栄養をとる エネルギーを制限しても、栄養がかたよっては、ほかの病気を引き起こすことになりかねません。糖質やたんぱく質、脂質をバランスよくとり、ビタミンやミネラルが不足しないように心がけましょう。 脂肪のとり過ぎに注意 糖尿病予防というと、甘い物などを控えれば大丈夫と誤解している人も多いようですが、脂肪も糖尿病にとって油断ならない食物です。高脂肪の食事はカロリーオーバーにつながりやすくなります。また、糖尿病の深刻な合併症のひとつである血管障害を起こしやすくなってしまうからです。特に、肉類中心の食事をしている人は注意です。魚や野菜も意識的に摂り入れるようにしましょう。 糖尿病予防!献立メニュー 食物繊維をタップリとる 食物繊維には血糖値の上昇をゆるやかにするはたらきや、血中コレステロール量を下げるはたらきがあります。また、食物繊維の多い食品はかみごたえがあるのでよくかんで食べることになり、食べ過ぎも防げます。糖尿病などの生活習慣病予防には救世主的な食材です。食物繊維を多く含む野菜や乾物、海藻などをしっかりとるよう心がけましょう。 お酒を控える お酒を飲むとどうしてもおつまみが欲しくなり、ついついカロリーオーバーになってしまいます。また、お酒の飲み過ぎは脂肪肝や血管障害などを起こしやすくし、糖尿病の深刻な合併症となります。お酒は適量を守り、おつまみなどはなるべく野菜物にするように心がけましょう。 3食を決まった時間にとる 血糖値を安定させるためには、食事を規則正しくとることが大切です。朝、昼、夕の食事量もなるべく均等にし、エネルギー量がかたよらないようにしましょう。

糖尿病はかなり進行しないと自覚症状が出ない病気です。早期発見するためには、検査を行うしかありません。糖尿病の検査はどんなことを行うのでしょうか。 目次 検査の第1歩「尿糖検査」は、自分でもできる 血液検査でわかること 合併症のための定期検査もある 検査の第1歩「尿糖検査」は、自分でもできる 糖尿病の検査の第1は、「尿糖検査」です。尿の中にブドウ糖が混じっているか調べる検査です。 ただし、尿にブドウ糖が出ても、必ずしも糖尿病とは言えないため、次に血糖値を調べる検査が行われます。 自分でもできる「尿糖検査」 自営業や主婦の方のように尿検査を含む健康診断を受ける機会がない場合は、市販の検査薬で自分でチェックすることもできます。試験紙に尿をつけて調べるだけの簡単なものなので、1度試してみてはいかがでしょうか? なお、自分で検査してみて基準以上の場合は、医師に相談して血液検査などをしてもらいましょう。 血液検査でわかること 糖尿病の血液検査を行うことになったら、少なくとも検査の12時間前から何も食べないようにしておきましょう。検査の第1は、空腹時の血糖値を調べる「血糖検査」だからです。 空腹時の血糖値が平常でも食事した後になかなか血糖値が下がらないケースもあるので、食後(検査ではブドウ糖溶液を飲む)1時間、2時間のブドウ糖の量を調べる「ブドウ糖負荷試験」も行われます。 また、一般的な検査ではそれと同時に「血中インスリン検査」も行われます。次のグラフのように、糖尿病の人は正常な人に比べて、食後、インスリンの分泌が遅れる傾向があるからです。 食事後の血糖とインスリンの反応 正常な人 インスリン非依存型糖尿病の人 血液検査の結果、正常とは言えないけれど糖尿病ともいえない「境界型」の人が出てきます。このうち、あとで正常な値に戻る人と、糖尿病に移行する人がそれぞれ3分の1くらいいます。境界型と診断されたら後は心がけ次第となります。生活を改善するだけで血糖値が下がることも多いようです。 合併症のための定期検査もある 糖尿病という診断が下されても、初期の症状であれば特に心配することはありません。治療法は食事の制限やこまめな運動など、日常生活レベルのケースが多いようです。ただ、血糖値の様子は定期的に検査する必要があります。 また、糖尿病の合併症を早期に見つけるための眼底検査なども定期的に行います。 ■関連記事 糖尿病を放置しないで!セルフチェックのコツ おいしく食べて糖尿病を改善するコツ 患者さん自身が糖尿病を治す!(1) 働く糖尿病患者の治療中断は問題
血糖はなぜ増えてしまうのでしょうか?血糖をコントロールするのはインスリンです。インスリンのはたらきが悪くなると血糖をコントロールできなくなり、高血糖の状態になります。 目次 血糖をコントロールするインスリン 糖尿病には大きく分けて1型、2型と2つのパターンがある 血糖をコントロールするインスリン 炭水化物や糖類が消化吸収されると、血液中でブドウ糖(血糖)となります。血糖はすい臓から分泌されるインスリンというホルモンのはたらきで体の細胞内に取り込まれ、エネルギーに変わり、人間の活動を支えています。また、インスリンは不要なブドウ糖を中性脂肪に変えたり、細胞組織に送り込むはたらきも担っています。 インスリンは、血糖をコントロールする上でなくてはならないものなのです。 糖尿病には大きく分けて1型、2型と2つのパターンがある インスリンのはたらきが悪くなると、血糖をコントロールすることができなくなり、 高血糖の状態になります。これが「糖尿病」です。糖尿病の原因はさまざまで、大きく分けると次の2つのパターンに分類されています。 1型(インスリン依存型)糖尿病 インスリンを作る細胞がウイルスに感染したり、免疫力がなくなったりするのが原因で発症します。のどが渇きやすい、尿量が増える、急激にやせるなどの症状が出ます。放っておくと糖尿病昏睡を起こし、死亡することもあります。治療にはインスリン注射が必要です。子供や若い人(やせ型の人)に急激に発病するケースが多いようです。日本では糖尿病全体の約3%程度です。 2型(インスリン非依存型)糖尿病 糖尿病の約95%がこのタイプです。成人になってから発症し、近親者に糖尿病患者が多いのが特徴です。ゆっくりと発症するが、重症になる前にわかれば食事療法、運動療法などでの治療で十分です。なお、最近は成人だけでなく、子供や若い人の発症も増えています。遺伝だけでなく、生活因子の影響も強いようです。

「血糖」とは血液中に含まれるブドウ糖のこと。心臓や脳の活動など生きていくために重要なエネルギー源です。しかし、血糖の量(血糖値)が増え過ぎる「高血糖」の状態になると、体のあちこちに支障がおきる原因になってしまいます。 目次 高血糖を引き起こす生活習慣 糖尿病が引き起こす合併症「三大合併症」 そのほかの糖尿病が引き起こす合併症 高血糖を引き起こす生活習慣 朝の空腹時血糖値が126mg/dl以上だと糖尿病が考えられます。 しかし、このくらいでは自覚症状はないようです。 また、すべての生活習慣病の原因といわれる肥満ですが、見た目に太っていなくても油断は禁物です。痩せていても糖尿病ということもあります。 しかし、高血糖によって体の組織の変化や免疫力の低下が起こり、全身いたるところに障害が出てしまいます。つまり、真の恐怖は糖尿病が引き起こす病気(合併症)にあるのです。 糖尿病が引き起こす合併症「三大合併症」 糖尿病性神経障害 症状:下肢疼痛・下痢・便秘・しびれ・吐き気・胃もたれ・筋力低下・こむら返り・失禁・インポテンツ・ 立ちくらみ 熱い冷たいなどの知覚や運動をつかさどる「運動神経」や、臓器や器官の調節をつかさどる「自律神経」がおかされます。糖尿病の比較的早い段階から上のような症状が現われます。早期であれば回復もしやすいです。 糖尿病網膜症 症状:視力低下・網膜剥離・失明・白内障 眼の底にある網膜には細い血管が網の目のように走り、酸素や養分を運んで機能を保っています。高血糖になると、ここに血液が流れにくくなったり出血しやすくなり、最悪、失明してしまいます。成人になってから失明する原因の第1位です。網膜症とは別だが、目の水晶体が白くにごる白内障にかかる可能性も高くなります。 糖尿病性腎症 症状:腎不全、人工透析 腎臓内にも、目の網膜と同じように細い血管が集中する器官があります。糸球体といい、血液中のさまざまな成分をろ過して尿のもとをつくるのが仕事です。高血糖になると、ここの血管にも影響が出て、ろ過機能が衰えてしまいます。尿にタンパクが持続的に出て発見されることが多いようです。 そのほかの糖尿病が引き起こす合併症 糖尿病性昏睡 症状:急激に昏睡状態になり、そのまま死亡することも。 糖尿病改善のための治療を勝手にやめてしまったときに起こることが多いようです。 血管障害 症状:狭心症・心筋梗塞・脳梗塞など。 糖尿病のほかに高脂血症や高血圧の症状もある人が陥る可能性が高い病気です。命が助かったとしても、後遺症の心配があります。 足の壊疽(えそ) 症状:ちょっとした傷の化膿が進み、皮膚組織が腐ってしまう。そのままくずれて潰瘍になったり、骨まで腐ることもあります。 高血糖によって起こる足の神経障害と血管障害が原因です。神経がやられているので、痛みを感じず、発見が遅れてしまうこともあります。フットケアが大切です。 歯肉炎・歯槽膿漏 症状:歯ぐきからの出血、口臭から始まる。症状が進むと歯肉がやられ、歯が抜け落ちてしまいます。 血液の流れが悪くなり、雑菌がつきやすいのが原因です。歯みがきなどで予防できるので、糖尿病になってしまったら、歯のケアも綿密に行なうことが大切です。
注射で投与されるインシュリン依存性糖尿病の薬物 糖尿病には、インシュリン依存性糖尿病、インシュリン非依存性糖尿病の2つの型があります。それぞれ薬物治療は異なります。 インシュリン依存性糖尿病は、若い人や子供に多く、インシュリンを分泌する膵臓のランゲルハンス島β細胞が障害されているため、インシュリンがうまく分泌されません。そこでインシュリンを補う薬物・インシュリン製剤が使われます。 口から飲むと消化管で破壊されますので、注射で投与します。ほかの糖尿病薬との併用で、低血糖を起こす可能性があります。 食事療法が基本となるインシュリン非依存性糖尿病 インシュリン非依存性糖尿病は、肥満の成人によくあるタイプです。体の必要量に対してインシュリンの分泌や作用が十分でなく、相対的に不足するものです。治療は食事療法や運動療法が基本ですが、うまくいかない場合は、経口糖尿病薬やインシュリン製剤が使用されます。 経口糖尿病薬は、スルホニル尿素系の薬が主に使われています。これは、β細胞を刺激してインシュリン分泌を促進し血糖を下げるはたらきがあります。 インシュリン非依存性のものに、最近使われるようになったのが、糖質吸収阻害薬です。αグルコシダーゼという酵素のはたらきを抑えることで、食後の急激な血糖値上昇を防ぎます。また、インシュリン抵抗性改善薬も最近登場し、用いられています。

強力な消化酵素を含むすい液を十二指腸に分泌 すい臓は、胃の裏側にあり、長さ約15cmの細長いカナヅチ型をした約70gの臓器です。淡紅白色でゴムのような弾力性があります。全体はオタマジャクシのように扁平で細長い形です。C字形に曲がった十二指腸にすい頭部(厚さ約3cm)が抱きかかえられるように収まっています。 すい臓は、強力な消化酵素を含むすい液を十二指腸に約1日1000mlほど分泌(外分泌)します。胃内容物が十二指腸に入ると、十二指腸粘膜から消化管ホルモンが血液中に出されて、消化酵素の合成とすい液の分泌が促されます。 血糖値を下げるインシュリンを分泌 すい臓内には約100万個の小さなランゲルハンス島(すい島)があります。ここは、血液中のぶどう糖(血糖)を調節するホルモンのインシュリンやグルカゴンを内分泌します。 インシュリンは体の細胞へ血液内の糖の取り込みと、肝臓でのグリコーゲン合成を促進させて、結果的に血糖値を下げます。インシュリンの分泌が不十分だと血糖値が非常に高くなります。この状態が糖尿病です。

インシュリンは、ブドウ糖の利用、たんぱく質の合成、中性脂肪の形成・貯蔵を促進する生命維持にとって不可欠のものです。インシュリンの分泌が低下すると、血糖が上がってしまい、その状態が続くと糖尿病になります。糖尿病は最悪の場合、細小血管症、動脈硬化、糖尿症性神経障害などを引き起こします。 目次 生命活動に不可欠なインシュリンのはたらき インシュリンのはたらきが低下した状態である糖尿病には運動が効果的 生命活動に不可欠なインシュリンのはたらき インシュリンは、すい臓のランゲルハンス島というところから分泌されています。 ブドウ糖の利用、たんぱく質の合成、中性脂肪の形成・貯蔵を促進するもので、生命維持にとって不可欠のものです。 体内に入った糖分の7割は筋肉に入って消費されますが、糖尿病になる人は、糖尿病になる前から筋肉の細胞がインシュリンに対して効きが悪くなります。 そのままでいると、そのうちすい臓はインシュリンを分泌する負担に耐えられなくなり、インシュリンの分泌が低下し、インシュリンの効きがますます悪くなる状態になります。その結果、ブドウ糖が取り込めず血糖が上がってしまうのです。 インシュリンのはたらきが低下した状態である糖尿病には運動が効果的 血糖が上がった状態になることが高血糖ですが、それが長く続くと合併症を起こしてしまいます。どのような症状かというと、細小血管症(腎性むくみ、網膜症など)、動脈硬化、糖尿症性神経障害(手足のしびれなど)の3つを起こして重大な結果に陥ります。 しかし、運動すると使った筋肉のインシュリンの効き目が良くなり、糖尿病の予防へとつながります。

運動するとインシュリンの効果が大 糖尿病の基本治療は食事療法・薬物療法・運動療法ですが、とりわけ食事と運動は、車の両輪に例えられるほどに重要なものです。 運動療法の主な効果は、運動した筋肉でインシュリンに対する感受性が良くなることによります。まだインシュリンがたくさん出ているうちに、筋肉を鍛え、筋肉のインシュリンに対する反応を良くしようというものです。 ここでは、軽度の糖尿病患者の方が運動することによって症状が改善される効果的な方法を考えてみます。 病院での運動療法も速歩中心のプログラム 運動は週1回長時間行うよりも、毎日規則正しく、平均して一定量を続けるのが有効です。また、糖尿病の人は一般の人よりも動脈硬化が進んでいると考えたほうがよいので、激し過ぎる運動はいけません。といって、だらだら歩きの散歩では効果が上がりませんから、だいたい1分間に80mくらいの速さの速歩を朝夕それぞれ30分間行うのが効果的です。 そして速歩の合間に体操や10分程度の静的な筋力トレーニングを取り入れると効果的です。筋力運動は、筋肉の中に蓄えられているグリコーゲン(糖)を燃焼させるため、インシュリンを必要としないで糖代謝を行うことになるからです。 毎日の運動の積み重ねと正しい食事療法が糖尿病対策には欠かせません。

体重が増えるとインシュリン必要量が増える 過食によって体重が増加すると、末しょう組織(肝臓や筋肉)のインシュリン受容体数の減少や異常が見られたり、細胞の中にあって血糖をキャッチして運ぶ糖輸送能担体の減少が生じたり、インシュリン抵抗性(作用不足)が起こってきます。 このような状態になると、血糖値を正常に保つためにインシュリン必要量が増加し、その結果、すい臓のβ細胞の増殖と肥大が生じ、高インシュリン血症になります。ここに遺伝的因子が加わると、血糖値は高くなる一方で、インシュリン分泌機能は低下して糖尿病が発症するわけです。 皮下脂肪蓄積型より内臓脂肪蓄積型肥満が糖尿病を併発しやすい 特に内臓脂肪蓄積型(腹部などの上半身に脂肪が多いリンゴ型肥満)肥満は、インスリン抵抗性がより強いので、糖尿病を併発しやすいといわれています。 肥満者を内臓脂肪蓄積型肥満と皮下脂肪蓄積型(臀部や大腿部などの下半身に脂肪が多い)肥満に分けて比較検討した研究によって、内臓脂肪蓄積型肥満に糖尿病が多いことが明らかになりました。

若い人に起こる糖尿病性ケトアシドーシス 最近、若い人が清涼飲料水をたくさん飲むうちに、糖尿病性ケトアシドーシスに陥るというショッキングな出来事が続いてます。 その多くが、大容量のペットボトルで清涼飲料水を飲んでいたことから、ペットボトル症候群(清涼飲料水ケトーシス)と名付けられました。 糖尿病性ケトアシドーシスというのは、糖尿病の悪化した状態です。インシュリン依存型糖尿病の人が、インシュリン注射を止めた時や、必要以上に減量した時に起こるものです。糖尿病性こん睡といって、意識がなくなってこん睡状態に陥ります。 清涼飲料水の糖質濃度は10% 炭酸飲料、コーラ、果汁飲料、コーヒー飲料などの糖質濃度は約10%です。1.5Lのペットボトル1本で約150gの単純糖質を摂取することになります。 体に良いと考えられているスポーツドリンクも例外ではありません。 これを1日2~3本、毎日飲み続ける若者も少なくありません。そのため本来は中高年の病気である糖尿病が若いうちに発症してしまうようです。 もともと糖尿病の素因を持っていたり、軽度の糖尿病の人が糖質を多量に摂取していると血糖値が高くなります。すると、高血糖によるのどの渇きから、さらに清涼飲料の摂取が進むという悪循環が形成されます。そして、糖尿病性ケトアシドーシスという危険な状態に陥るものと考えられています。