疾患・特集
その他の検査
その他の検査に関する記事をご紹介します。

ピロリ菌とは胃に生息する胃の壁を傷つける悪い細菌で、胃や十二指腸の病気をもたらす原因になります。このピロリ菌を見つけて除菌することで、胃や十二指腸の病気になる確率が下がります。このピロリ菌を検査する方法を紹介します。 目次 胃や十二指腸の病気の原因のひとつ、ピロリ菌 ピロリ菌の検査方法 自宅で手軽に診断できる検査キット 胃や十二指腸の病気の原因のひとつ、ピロリ菌 ピロリ菌とは胃に生息しているらせん形の細菌で、胃の壁を傷つける悪い細菌です。胃の粘膜が減り、毒素によって胃壁が傷つくことで、胃や十二指腸の病気をもたらす原因になります。 このピロリ菌を見つけて除菌することで、胃や十二指腸の病気になる確率が大幅に下がります。では、ピロリ菌を検査するにはどのような方法があるのでしょうか。 ピロリ菌の検査方法 ピロリ菌の検査方法は、大きく分けて、内視鏡を使わない方法と使う方法の二種類があります。 内視鏡を使わない検査方法 (1)尿素呼気試験法 検査薬を用いて、服用前後の呼気を採取し二酸化炭素の量を数値で比べて診断する方法です。この検査医方法は、最も精度の高い診断方法といわれています。 尿素呼気試験法は、検査の時間も30分程度と短い時間で検査ができます。 (2)抗体測定 血液や尿などを採取して、ピロリ菌に対する抗体を測定する方法です。 (3)糞便中抗原測定 糞便を採取して、糞便中にみられるピロリ菌の抗原有無を調べる方法です。 内視鏡を使う検査方法 (1)培養法 胃の粘膜を採取後に、それをピロリ菌の発育環境下で培養し、ピロリ菌が増えるかどうかを調べる方法です。 (2)迅速ウレアーゼ試験 ピロリ菌が持つ、尿素を分解するウレアーゼという酵素の活性を利用してアンモニアの量を調べる方法です。 特殊な反応液を使用し、色の変化でピロリ菌の有無を判定します。 (3)鏡検法 組織を採取し、胃の粘膜の標本に特殊な染色をして顕微鏡で観察しピロリ菌を探す方法です。 自宅で手軽に診断できる検査キット ピロリ菌の検査は、病院に行かずに自宅で手軽に診断できる、検査キットを使用することが可能です。インターネットの通信販売などでも見つけることが可能なため、購入が比較的簡単です。忙しく病院へ行く時間がなかなかとれない方でも、この検査方法であれば空いた時間に自分でできるので早期発見にもつながりやすいです。 また、検査キットで診断後の結果をみて、結果が陰性でも陽性でもこの結果は本当なんだろうか?と思ってしまうこともあるでしょう。 そういった検査の精度を心配される方は、複数の検査キットを使用することが望ましいです。検査キットでの検査方法も、便中抗原検査や血液や尿の抗体検査など種類がありますので、複数使用される場合は違う検査方法のものを選ぶとよいでしょう。複数の検査キットを使用することで、結果の信憑性が高まります。 そのほか、検査キットを使用しても気になる場合は、医療機関での検査をおすすめします。ピロリ菌の検査は手軽に行える検査ですので、気になる方は早めに受診されることをおすすめします。 公開日:2016/03/07
部位別の死亡者数・罹患者数で上位を占めている胃がんは、早期に発見されれば多くの人が治るとされています。早期発見のためには検診が重要です。ここでは、検診の実施間隔や検診方法などについて解説します。 目次 50歳以上の人は2年に1回、胃がん検診を! 厚生労働省が推奨する自治体の胃がん検診 胃がんが疑われる人を見つけ出す「胃がん検診」と、診療として詳しく調べる「精密検査」 胃がんは、早期に発見されれば90%以上の人が治る病気 50歳以上の人は2年に1回、胃がん検診を! 胃がんはかつて、日本人の部位別のがん死亡者数で、もっとも多いがんとして知られていました。近年は第1位でこそないものの、依然として男女ともに、部位別の死亡者数で肺がんや大腸がんとともに、上位を占めています。また、部位別の罹患者数(りかんしゃすう:がんにかかった人数)でも、胃がんは上位となっています。 自治体が行う胃がん検診として、厚生労働省から長年にわたり、バリウムを飲んで行うX線検査(レントゲン検査)が推奨されてきました。それが2016年4月以降より、X線検査とともに内視鏡検査(胃カメラ)も推奨されることになりました。さらに、対象年齢は「50歳以上」、実施間隔は「2年に1回」に変更されます。ただし、X線検査は当分の間、これまでどおり対象年齢は「40歳以上」、実施間隔は「1年に1回」としても、問題はないとされています。 厚生労働省が推奨する自治体の胃がん検診 変更前 変更後(2016年4月以降) 検診方法 X線検査 X線検査または内視鏡検査 対象年齢 40歳以上 50歳以上 実施間隔 1年に1回 2年に1回 推奨される胃がん検診を変更する根拠となったのは、韓国の大規模な調査の結果や、いち早く内視鏡検査を導入している新潟県・鳥取県での調査の結果です。これらによって、内視鏡検査で胃がんによる死亡率を下げられることや、「50歳以上・2年に1回」という対象年齢・実施間隔で問題ないことが確かめられました。 なお、胃がん検診の方法として、ほかにも血液検査(ペプシノゲン検査、ヘリコバクターピロリ抗体検査など)がありますが、厚生労働省が推奨する検診方法には含まれていません。 胃がんが疑われる人を見つけ出す「胃がん検診」と、診療として詳しく調べる「精密検査」 胃がん検診の結果が陽性(胃がんの疑いあり)だった場合は、精密検査を受けることが勧められます。精密検査で行われるのは内視鏡検査ですが、胃がん検診の内視鏡検査とは、異なる点があります。 胃がん検診の内視鏡検査は、胃がんの疑いのある人を発見することを目的として行われます。一方、「診療」と位置づけられる精密検査の場合は、色素の散布や細胞の採取など、体にはたらきかける処置が行われるという違いがあります。そのため、胃がん検診としての内視鏡検査よりは時間がかかり、体にかかる負担もそれだけ大きくなりますが、がんがある場合は進行度なども含め、より詳しく調べることができます。 胃がんは、早期に発見されれば90%以上の人が治る病気 胃がん検診の内視鏡検診を普及させるには、課題もあります。その一つが費用で、内視鏡検査は、X線検査よりも多くの費用がかかります。また、検査を実施する医師・医療施設の確保や、検診を行う体制の整備も必要であるため、すぐには導入できない自治体もあると考えられます。なお、自治体の胃がん検診でX線検査を受ける人が負担する費用は、自治体によっても異なりますが、安ければ無料で、高くても3,000円程度です。 胃がんは、早期に発見されれば90%以上の人が治ると言われています。発見が遅れれば、がんが進行して治る可能性も下がってしまうので、対象年齢に該当する方は、胃がん検診を受けることが勧められます。受けられる胃がん検診の内容や費用、実施している施設など、詳しくはお住まいの自治体のがん検診担当窓口に問い合わせましょう。 公開日:2015/11/16

2015年12月から実施が義務化される企業におけるストレスチェックについて詳しく解説します。うつ病などの発見ではなくストレスを自覚し職場の改善につなげる、というストレスチェックの目的をしっかり理解しましょう。 目次 2015年12月から、ストレスチェックの実施が企業の義務に 目的はうつ病などの発見ではなく、ストレスを自覚してもらい、職場の改善につなげること 企業側に求められるのは、できるだけ多くの人が受けられるようにする制度づくり 2015年12月から、ストレスチェックの実施が企業の義務に 仕事にストレスはつきものですが、度を越すと心身の健康が損なわれてしまいます。企業に勤める人々が過度のストレスにより、メンタルヘルスの不調を訴えることは、長らく問題視されてきました。厚生労働省はストレスチェックの実施をたびたび奨励しましたが、導入したのはごく一部の企業だけです。対策が講じられないまま、職場のストレスによる精神障害(うつ病の発症など)の労働災害(労災)の請求数のみならず、自殺者数も年々増加の一途をたどりました。この危機的な状況を受けて、ストレスチェックとその結果に応じた面接指導の義務化が、2014年6月に公布された労働安全衛生法の改正に盛り込まれ、2015年12月から実施されることとなりました。 精神障害に係る労災請求・決定件数の推移 ストレスチェックは健康診断と同じように、少なくとも年に1回行われます。ストレスチェックの企画や結果の評価を行う実施者になれるのは、企業内または企業が健康診断と同様に委託した外部機関(健康診断機関、メンタルヘルスサービス機関、健康保険組合、病院・診療所など)の、(1)医師(産業医)、(2)保健師、(3)一定の研修を終えた看護師や精神保健福祉士などです。調査票の回収やデータの入力などの補助作業は、実施者の指示の下で、産業保健スタッフや事務職員などが行います。実施者から面接指導が必要と判断された従業員には、医師による面接指導が行われます。 「ストレスチェックの義務化」とは、ストレスチェックを行う体制を整える、企業側の義務を指します。従業員にとって、ストレスチェックを受けることは義務ではありません。これは、うつ病患者などはストレスチェックを受けること自体が精神的な負担となる恐れがあり、希望しない人が強制的に受けさせられることがないようにするための配慮だと考えられます。ストレスチェックが義務づけられるのは従業員50人以上の企業で、これは産業医の選任が義務づけられているのと同じ規模です。50人未満の企業は、できるだけ実施することが求められる努力義務として定められます。人数の基準は事業所ごとのものなので、企業の全従業員が50人以上であっても、支店や店舗などの人数が50未満であれば、その事業所では義務ではなく努力義務となります。なお、企業が実施するストレスチェックの対象となるのは常勤の社員であり、派遣社員の場合は派遣元で実施されます。 目的はうつ病などの発見ではなく、ストレスを自覚してもらい、職場の改善につなげること うつ病などの精神疾患を発見することは、ストレスチェックと面接指導の主な目的とはされていません。主な目的とされているのは、本人にストレスを自覚してもらうのとともに、従業員のストレスの程度を企業が把握し、職場環境の改善へとつなげ、メンタルヘルスの不調を予防することです。 ストレスチェックの実施に関わった人には守秘義務があり、結果を本人の同意なしに企業に伝えてはならないことになっています。実施を外部機関に委託し、産業医がストレスチェックに関与していないのであれば、本人の同意なく、外部機関から産業医にストレスチェックの結果が伝えられることはありません。ストレスチェックの結果によって、従業員が解雇、減給、降格、不利な配置転換などの不利益をこうむることは避けなければなりません。そのため、人事に関する権限をもつ人(社長、人事部長など)が、ストレスチェックの実施者を補助する作業(調査票の回収、データの入力など)に関わることは禁じられています。 医師による面接指導を行う場合はストレスチェックとは異なり、本人の同意がなくとも、企業は実施した医師から結果を知らされることになっています。これは、企業は必要に応じて、従業員の健康を維持する必要があるためです。 企業側に求められるのは、できるだけ多くの人が受けられるようにする制度づくり ストレスチェックは、質問項目が書かれた用紙やWebシステムなどを用いて回答する、チェックシート形式で行われます。質問項目は、実施する医師や保健師などのアドバイスを受けたそれぞれの企業が決めますが、以下(1)~(3)の内容は必ず含まれていなければなりません。 ストレスチェック質問項目の必須内容 (1)仕事のストレス要因 職場における労働者の心理的な負担の原因に関する項目 ・非常にたくさんの仕事をしなければならないか ・時間内に仕事が処理しきれないか …など (2)心身のストレス反応 心理的な負担による心身の自覚症状に関する項目 ・イライラしているか ・ひどく疲れているか …など (3)周囲のサポート 職場でともに働く従業員から受ける支援に関する項目 ・上司に気軽に話ができるか ・職場の同僚が頼りになるか …など ※ストレスチェックの結果から面接指導が必要とされるのは、以下の基準を満たす人です。 ●上記(2)に該当する質問項目の合計点数が高い人 ●上記(2)に該当する質問項目の合計点数が一定の点数で、かつ上記(1)(3)に該当する質問項目の合計点数が著しく高い人 具体的な質問項目は、厚生労働省の委託研究によって開発された「職業性ストレス簡易調査票」の使用が推奨されています。「職業性ストレス簡易調査票」は上記の3つの内容を含む、57個の質問項目から構成されるチェックシートです。質問項目数を23個に絞った簡略版もあり、これらの回答結果を点数化して、ストレスの度合いを評価します。厚生労働省の「ストレスチェック制度実施マニュアル」では、「職業性ストレス簡易調査票」を受けた20万人のデータに基づいて作成された、素点換算表が公表されています。 この表とストレスチェックの結果を照らし合わせることで、ストレスの度合いが確認できますが、あくまでも目安の一つであり、基準は企業ごとに定められます。企業内で統一する必要もなく、事業所や職種によって異なる基準が定められる場合もあります。企業によっては、医師や保健師などの面接結果も踏まえて評価が行われる可能性もあります。評価の結果を従業員に伝える際は、点数化された数値だけでなく、レーダーチャートなどで図表化することが望ましいとされています。 従業員がストレスチェック後に面接指導を希望しても、50人未満の企業は産業医の選任が義務づけられていないため、面接指導をスムーズに受けられない可能性があります。そのため、全国の各都道府県に1ヵ所ずつ設置されている産業保健総合支援センターなどと連携して、ストレスチェック後の面接指導が受けられるような制度の整備が予定されています。 従業員にとっては義務ではないため、ストレスチェックを受けなくとも法律違反にはなりませんが、できるだけ受けるのが望ましいことは言うまでもありません。企業側には、できるだけ多くの従業員が受けられるような制度を整えることが求められます。 公開日:2015/05/18
健康診断でなじみの深いレントゲン検査や、CT検査など私たちの生活に身近な検査に放射線が使われていることを知っていますか?医療現場で用いられている放射線について、詳しく解説します。 目次 震災以後、放射線の被曝が話題に 体の外側から放射線を当てる検査 体内から放射線を発生させる検査 震災以後、放射線の被曝が話題に 2011年3月11日に、突如として発生した東日本大震災。地震と津波によって福島県の原子力発電所が損傷し、復旧にあたる作業員の被曝量が安全とされる基準値を超えたことや、周辺で育てられた野菜から放射性物質が検出されたことで、放射能に対する注目が一気に高まりました。 放射線濃度や被曝量に関するニュースが報じられた際には、医療現場で用いられる検査が、比較の対象としてよく用いられていました。ほとんどの人は、各検査でどれほどの量の放射線にさらされるのか、それまではあまり意識してこなかったのではないでしょうか。なかには、検査で放射線を利用しているということ自体を、初めて知った人もいるかもしれません。 このように、医療現場で用いられる放射線を利用した検査について、詳しいことまで知られているとは言いがたい現状です。まずは主な検査としてどのようなものがあるのかを知ることで、放射線についての理解を深めるのにお役立てください。 体の外側から放射線を当てる検査 放射線を利用する検査には、大きく分けて2種類があります。その一つが、体の外側から放射線を当てるものです。集団検診で行われるレントゲン写真の撮影が、これに該当する単純X線検査であると知れば、私たちにとって比較的なじみがあることがわかるでしょう。放射線を利用する検査はいずれも、健康に害のない範囲内での被曝量で、多くの場合は放射線技師の手によって行われます。 単純X線検査(レントゲン検査) 放射線の一種であるX線を、頭部や胸部、腹部など観察したい部位に当てて、正面や側面から見た臓器の大きさや形を画像化する検査です。観察したい部位をはっきりと写し出すために、胃のX線検査で飲むバリウムに代表される造影剤を投与して行うこともあります。 1回あたりの被曝量は、胸部が約0.1ミリシーベルトで、胃のバリウム検査の場合は約4ミリシーベルトです。 CT検査(コンピュータ断層撮影検査) 360°全方向からX線を当て、体に吸収された量を検出してコンピュータで計算することによって、体を輪切りにしたような画像を作り出す検査方法です。臓器や腫瘍の形、位置、大きさなどを観察することができます。特殊な機器を使えば、立体的な三次元画像を作成することも可能です。名称は Computed Tomography の略語です。 1回あたりの被曝量は約5~14ミリシーベルトです。 体内から放射線を発生させる検査 放射線を用いるもう一種類の検査方法は、体の内側から発せられる放射線を利用する、核医学検査(RI検査)と総称されるものです。観察する部位に応じた、放射性医薬品という放射線を発生させる薬剤を投与して行われます。 シンチグラフィ 放射性同位元素(ラジオアイソトープ)という原子を含む薬剤を、静脈注射または経口投与して、体内から発せられるγ(ガンマ)線という放射線の量を検出し、体内の状態を画像化する検査方法です。 ガンマカメラという機器を用いて画像化することで、骨の炎症や腫瘍の有無、肺の血栓の有無、腎臓や甲状腺の活動状態などを観察することができます。 心臓の筋肉や脳の血流を観察する場合などには、SPECT(スペクト:Single photon emission computed tomographyの略語)という、CTと同様に体を輪切りにしたような断面から見た画像を作り出せる機器を用います。 1回あたりの被曝量は1~15ミリシーベルトです。 PET検査(ポジトロンCT検査) 陽電子(ポジトロン)という電子を放出する薬剤を静脈に注射することによって、体内から発せられるγ線の量を、360°全方向から検出してコンピュータで計算し、全身を輪切りにしたような断面から見た画像を作り出す検査方法です。主に、臓器のはたらきや腫瘍の有無を観察する場合などに用いられます。名称は Positron Emission Tomography の略語です。 1回あたりの被曝量は1~3ミリシーベルトです。 公開日:2011/07/19
乳がんは自分で検査でき、早期発見につながりやすい。自分で簡単にできる「乳がん」チェックや、定期検診で行う検査を紹介。もし、しこりを見つけたら「乳腺外科」もしくは近くの病院に相談して専門医を紹介してもらおう。 目次 乳がんの早期発見はまず「自己検診」 自分で「乳がん」チェック! やっぱり定期検診も利用しよう しこりに気がついたら? どのくらいなら「早期発見」? 乳がんの早期発見はまず「自己検診」 乳がんの治療率は、ほかの部位のがんと比べて高いことが明らかにされている。その理由のひとつに、自分で検査ができるため、早期に発見されやすいことが挙げられる。痛みを感じるよりしこりに気がつくことのほうが多く、実際に病院を訪れる人のほとんどが「自分で胸にしこりがあることに気がついた」という。 自分で「乳がん」チェック! 女性ホルモンが安定するときが望ましいので、月経がある人は月経後1週間前後がよい。すでに閉経している人は、日にちを決めて(毎月1日や、自分の誕生日の日など)チェックする習慣にしてもよいだろう。 CHECK!裸になって鏡の前に立ち、自分の胸をしっかり見てみよう ●左右の乳房の大きさ、形に違いはないか ●両手を上げたり下げたりしてみて、へこみやひきつれはないか CHECK!仰向けに寝て腕を上げ、胸を触ってみるとさらによく分かる ●乳房を触ってみて、しこりがないかどうか。乳房を上から押さえるように触るとよい。しこりは、胸ポケットに小石を入れ、服の上から触ったときのような、こりっとした感触がある ●乳頭をつまんでみて、乳頭がただれたり血がでないかどうか やっぱり定期検診も利用しよう 自己検診を行っていても、なかなか気がつかないことや見落としはあるため、定期検診を受けることはとても大切。人間ドックや保健所、病院などで行っている定期検診を積極的に受けよう。 検診では通常、医師の質問に答える「問診」と目で見る「視診」、実際に触れる「触診」が行われる。そこで異常があると、乳房レントゲン検査などの精密検査が行われる。マンモグラフィや超音波検査は、触診だけのときよりも乳がんの発見に効果的だといえる。 しこりに気がついたら? 自己検診でしこりに気がついたからといって、すべてが乳がんというわけではない。とくに、30歳以上の女性にできやすい乳腺症などは素人には判断のつきにくい良性のしこりの場合もある。 いずれにせよ、しこりやちょっとした乳房の異変に気がついても、「乳がん」と診断されるのが怖くて、なかなか病院に行かないという人もいる。しかし、万が一、しこりが悪性のものだった場合は、早期治療が大切。しこりを見つけたらできるだけ早く病院へ行こう。 どのくらいなら「早期発見」? 早期発見といわれるのは、一般的にしこりの大きさが2cm以下のもの。しかし、乳がんの場合はしこりだけではなくリンパ節への転移があるかどうか、また遠隔への転移があるかどうかも判断基準とされる。しこりの大きさにかかわらず、とにかく「あれ?」と思ったらすぐに病院での診察を受けよう。 早めに専門医を受診しよう 病院へ行く場合には、乳腺を専門とする医師に診てもらうのがよい。「乳腺外科」という診療科目がある病院があればそれが望ましい。もしくはがん検診センターなどを受診しよう。もしどの病院に行けばよいのか分からない場合には、かかりつけの医師や近くの産婦人科に相談して紹介してもらうのもよいだろう。 公開日:2003年9月22日

日本の乳がんの患者数は年々増加傾向にあり、その原因は女性ホルモンと深い関係があると言われている。女性なら知っておきたい乳がんになりやすい傾向を紹介する。 目次 乳がん患者は増えている 乳がんになりやすいのはこんな人 乳がん検診で早期発見を! 乳がん患者は増えている 世界的に見ると、乳がん患者の数は、地域や国によって数に開きがある。日本を含む東アジアは、過去をさかのぼって見ても、欧米の、特に白人と比べれば少ない。とはいえ、国内の乳がん患者および乳がんによる死亡者は年々増加傾向にあるため、決して油断はできない状態にある。 乳がんになりやすいのはこんな人 乳がんは、女性特有の病気というイメージが強い。実際には、男性にも乳腺はあるので、まれにではあるが、男性も乳がんにかかることがある。しかし、女性ホルモンと深い関係があるため、やはり女性での発症が圧倒的に多い。乳がんになりやすい条件のいくつかも、女性ホルモンとの関係で説明することができる。 乳がんになりやすい条件 ●初経年齢が早い ●閉経年齢が遅い ●出産したことがない ●最初の出産年齢が遅い ●授乳したことがない ●閉経後に肥満になる …など 女性ホルモンのひとつ「エストロゲン」は、初潮とともに女性の体に分泌されるようになり、以後閉経までの間、月経のたびにエストロゲンを中心としたホルモン周期が始まる。しかし、何らかの原因でホルモンのバランスが崩れてエストロゲンが過剰になると、乳腺の上皮細胞が異常に増殖し、乳がんの発生を促してしまう。 つまり、月経がある期間が長ければ長いほど、女性ホルモンが作用している期間が長くなるため、リスクが大きくなるといえる。 そのほかに、お酒を習慣的に飲む人や、母親や姉妹、娘など、家族が乳がんの患者である人も、発症する可能性が高いといわれている。 乳がん検診で早期発見を! 乳がんは、まだあまり進行していない段階で治療すれば、高い確率で死亡を防ぐことができる。日本では、早期発見のための取り組みとして、「がん検診無料クーポン」や、がんについてやさしく解説した「検診手帳」が、一定年齢の女性に配布されている。配布される内容は各自治体によって異なるので、乳がん対策の第一歩として、まずは自分が暮らす自治体のがん検診担当窓口に問い合わせてみると良いだろう。 公開日:2003年9月22日
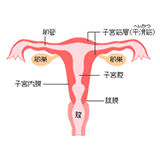
30歳を過ぎた女性なら、誰でも気をつけておきたい婦人科系の病気の中から子宮の病気についてまとめました。早期発見で完治するケースも多いので、健康診断などを利用して定期的にチェックしましょう。 目次 子宮とはこんな器官です セルフチェック!こんな症状に心当たりはありませんか? 婦人科に行ってみよう! 子宮とはこんな器官です 女性なら誰でも、普段からぜひ気をつけておきたい子宮の病気。まずは子宮のしくみやはたらきを知っておこう。 子宮の役目は「胎児を守り育てること」で、伸縮性のある平滑筋という筋肉でできた袋のような臓器だ。ニワトリの卵ほどの大きさで、膀胱と直腸の間にあり、骨盤の底の部分に固定されている。 子宮の左右には親指ほどの卵巣が連結し、子宮と卵巣を結ぶ卵管が広がっている。子宮の内側を覆っている粘膜が子宮内膜で、毎月一定の周期に合わせて厚みを増し、受精卵の着床がないときに剥がれ落ちて膣から排出される。これが生理と呼ばれる現象だ。 セルフチェック!こんな症状に心当たりはありませんか? 子宮筋腫や子宮内膜症は、生理のトラブルなどから見つかりやすい。以下のチェックで自覚症状に当てはまるものが複数あった場合は早めに病院で診てもらおう。 また子宮がんには主に2種類あるが、それぞれ自覚症状が異なる。早期発見でかなりの割合が完治するので、こちらも気になるなら早めに病院へ。 子宮筋腫・子宮内膜症チェック 生理のときの出血量が多い…子宮内膜症 レバー状のかたまりがある…子宮筋腫 生理痛がひどい …子宮筋腫、子宮内膜症 貧血、疲れやすい …子宮筋腫 不正出血がある …子宮筋腫、子宮内膜症 生理周期が短い …子宮筋腫 おなかが張る …子宮筋腫 性交時に痛みがある…子宮内膜症 トイレが近い …子宮内膜症 排便時に痛みがある…子宮内膜症 子宮体がんチェック 出産経験がない 更年期から閉経10年後までの時期である 標準体重より20%以上太っている 乳がんや卵巣がんになったことがある 子宮がんは、どんな病気? 子宮頸がんチェック 妊娠・出産の経験が多い セックスパートナーが多い ヘビースモーカーである 子宮がんは、どんな病気? 婦人科に行ってみよう! 子宮や卵巣などの婦人科系の疾患は、妊娠・出産といった女性のライフスタイルに大きく関わるもの。「いつものことだから」「忙しいから」とついつい先送りにしがちだが、「おかしいな」、と思ったらぜひ婦人科で診察を受けてみよう。 診察の際に心がけたいこと ●症状や伝えたいことはあらかじめメモしておく ●膣や子宮を診察する際、スムーズに受けられるようにゆったりしたフレアースカートなどの服装を。また上半身の診察には前開きのシャツが望ましい ●できれば基礎体温表を持参する など 生理痛がひどい、出血量が多いなどの問題があるなら生理中でも受診できるし、不正出血があった場合もすぐに診てもらおう。健康保険については適用される場合とされない場合があるので、事前に医師に説明を求めておくと安心。 また、あらゆる病気と同じく、子宮の病気も何より大切なのは早期発見。今とりあえず問題がなさそうな場合でも、定期健診を利用して毎年1度必ずチェックするようにしたい。 ■関連記事 20~22歳の子宮頸がんワクチン有効率を検討 新潟大学・HPV感染調査 なぜ今注目されている?子宮頸がん 女子会から読み解く!乳がんと食事との関係 卵巣の病気セルフチェック!女性ホルモンと卵巣の深い関係 婦人科がん(子宮・卵巣のがん)の発症リスクと治療後のむくみ対策 キャンサーフィットネス・リンパ浮腫患者スクール 公開日:2003年2月17日

世界一健康だったはずの日本人が… 男女とも世界一の平均寿命を誇り、「健康大国」といわれて久しい日本。ところが今、その実態に黄色信号が点滅中だ。 厚生労働省は2000年に国民の健康づくり計画「健康日本21」を設け、日本人の食生活や運動量、がん患者の数などを改善しようと70項目について目標値を決め、2010年までの達成を目指した。 しかし、厚生労働省で発足当初の数値と昨年5月までにわかった数値を比較したところ、20~60歳代男性の肥満の割合や、多量に飲酒する人の割合などの項目で、目標値に近づくどころか逆に悪化しているケースがみられた。この結果を受けて、厚生労働省では目標値の見直しも含めた計画の再検討を迫られている。 健康日本21のおもな目標と実数値 項目 目標値 2000年(策定時) 2003年(暫定値) 肥満者の割合(20~60歳代男性) 15%以下24.3%29.5% 日常生活での歩数 【男性】 9200歩以上 8202歩 7575歩 【女性】 8300歩以上7282歩6821歩 多量に飲酒する人の割合 【男性】 3.2%以下4.1%5.3% 【女性】 0.2%以下0.3%0.8% ストレスを感じた人の割合 49%以下54.6%62.2% 自分の体に無頓着だったり、忙しさのあまり健康管理が後回しになったりしている私たち。このままいくと、「不健康大国」に転落してしまう日が来るかもしれない。 数値&セルフモニタリングで、あなたのカラダがわかる 健康診断の結果には、あなたの体の真実がぎっしりつまっている。再度じっくりとチェックし、問題点がないか確認してみよう。その際、生活習慣などについて簡単なセルフモニタリングを行うと、より改善点を発見しやすい。 カラダチェック! 1 空腹時血糖が110mg/dL以上 (基準値109mg/dL以下) 2ヘモグロビンA1Cが5.9%以上(基準値5.8%以下) 3収縮期血圧(最高血圧)が140mmHg以上(基準値90~139mmHg) 4拡張期血圧(最低血圧)が90mmHg以上(基準値89mmHg以下) 5総コレステロールが220mg/dL以上(基準値140~219mg/dL) 6LDLコレステロール(悪玉コレステロール)が140mg/dL以上(基準値70~139mg/dL) 7HDLコレステロール(善玉コレステロール)が39mg/dL以下(基準値40~99mg/dL) 8中性脂肪が150mg/dL以上(基準値30~149mg/dL) 9塩辛い食べものが好き 10喫煙している 11毎日がストレスでいっぱいだ 12BMI(体重(kg)÷身長(m)÷身長(m))が25以上ある 13肉類中心の食生活で、野菜はほとんど食べない 14外食が多く、食事の時間も不規則 15アルコールを飲む機会が多い 16定期的に運動していない。運動が嫌い 1740代以降である 18(男性の場合)以前に比べ、尿の出が悪くなった。トイレが近くなった 19(女性の場合)イライラしたり、急にのぼせたりすることがある 20(女性の場合)閉経している 結果はこちら! ●1~11にチェックが入ったあなたは… 高血糖、高血圧、高脂血の疑いアリ。血液が流れにくくなり、血管を傷めつけている可能性も…。さっそく食事内容や生活習慣の見直しが必要だ。ドロドロ血対策&ボロボロ血管対策へGO! ドロドロ血&ボロボロ血管対策は、お早めに ●12~16にチェックが入ったあなたは… 肥満の疑いアリ。特に内臓型肥満は生活習慣病と関係が深いことから、「メタボリックシンドローム」という新しい診断基準も設けられた。この春こそダイエット成功を目指すなら、肥満対策へ。 これでスッキリ!肥満&ホルモン系のトラブル ●17~20にチェックが入ったあなたは… 男性も女性も、中高年になるとそれぞれ特有のトラブルが見られることもある。鍵を握っているのは、ホルモンバランスの乱れだ。心当たりのある人は、男性&女性特有の悩み対策へどうぞ。 これでスッキリ!肥満&ホルモン系のトラブル

カラダと家計を守る、がんの早期発見 日本で死亡者数の上位を占める胃がんと大腸がんは、初期にはこれといった体調の変化はないことが多い。自覚できる症状があっても、検査を受けない限り、ほかの病気と区別するのは難しい。わずかな体調不良で病院へ行ったら、がんが見つかったというケースもある。 胃がんも大腸がんも、早期のうちに発見して治療すれば、大掛かりな手術をしなくても、高い確率で治すことができる。がんが進行していて、入院・手術ともなれば、治療のためにカラダにかかる負担も、経済的な負担も大きくなる。症状が出る前に、できるだけ早く見つけることは、カラダにとっても家計にとっても、大切だと言える。 がんの疑いがあれば、精密検査を必ず受けよう がん検診の結果、がんの疑いがあると判定された場合は、精密検査が必要となる。しかし、「どこも悪くないから大丈夫だろう」と自己診断して、精密検査を受けない人も少なからずいる。確かに、結果的にがんではない可能性はあるものの、それは精密検査を受けたからこそ分かること。発見が遅れて後から後悔しないためにも、精密検査はきちんと受けておこう。 内視鏡検査は恐くない! 胃がんと大腸がんの精密検査では、内視鏡検査が推奨されている。先端に取り付けられた超小型CCDカメラによって、胃や腸などの内側を鮮明に映すため、小さな病変でも発見しやすい。病気の疑いがある場合は、確定診断を行うために、組織の一部を採取することもできる。また、検査の時間は比較的短く、近年は内視鏡の先端も細く改良されてきたため、患者の負担は以前よりも大幅に軽減されている。 安心して受けるための内視鏡検査Q&A がんの早期発見のためだとわかっていても、内視鏡検査に対して、まだ不安は残るかもしれない。そんな方は、よくある質問に対して、下記のようにQ&A形式で回答しているので参考にして、検査に備えよう。 Q. 時間はどれくらいかかるの? 胃内視鏡検査の場合、口から内視鏡を差し入れ、検査する時間はだいたい10~15分。大腸内視鏡検査では、肛門から内視鏡を挿入して、検査は数十分とされている。ただし、これは内視鏡による検査だけの時間であり、実際には検査前の準備にも必要となる。また、前日に夕食をとる時間の決まりなどもあるので、病院であらかじめ詳しい説明を受けておこう。 Q. 人前でお尻を見せるのは恥ずかしくない? 大腸内視鏡検査は、肛門から内視鏡を入れて行われる。特に女性の場合、「お尻を見られるのが恥ずかしくて検査を受けず、がんの発見が遅れた」ということになれば、悔やんでも悔やみきれないだろうが、その心配はいらない。お尻の部分に縦の切り込みが入った紙パンツや検査着に着替えて行われるため、お尻を出すことなく検査を受けることができる。また、ドアやカーテンなどで仕切られた検査室で行われるので、ほかの患者さんに見られる心配もない。安心して受けよう。
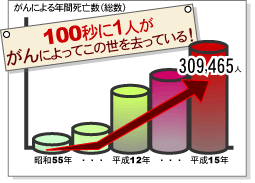
100秒に1人が「がん」で死亡!? 厚生労働省「平成15年人口動態統計」より 「がん」が日本における死亡原因のトップに躍り出て約20年、今なお全体の約30%の人が「がん」によって亡くなっている。これは100秒に1人という驚異的な数字だ。しかも世界的にみてもアジア圏での「がん」発症率が高まるなど、さらに増加の傾向にあるというのだから、その脅威は計り知れない。 だが、だからといって怖がってばかりいては仕方がない。「がん」について知り、前向きに対処していく方法を考えてみよう。 「胃がん」は減少、「大腸がん」は増加中! 世界的に増える傾向にある「がん」だが、部位別に見ると、すべての「がん」が増えているわけではない。日本で圧倒的に多い「胃がん」の死亡率は、依然と部位別のトップではあるものの、大きく減少し、この約30年でおよそ半分にまで減ってきている。 これは、食生活への意識の高まりとともに定期検診が定着し、早期発見が可能になったこと、医学の進歩によって早期ならカラダに負担の少ない方法で「胃がん」の芽を摘み取ることが可能になったことなど、私たちと医学の努力が実を結んだ証拠だろう。 しかしその一方で、増えている「がん」もある。その代表といえるのが「肺がん」と「大腸がん」だ。なかでも「大腸がん」は今後ますます増え、2015年には「胃がん」「肺がん」を抜き、部位別「がん」死亡率の首位になるのではないかと懸念されているのだ。 厚生労働省「平成15年人口動態統計」より 症状では判別しにくい「がん」の実体 「胃がん」や「肺がん」、「大腸がん」などの恐いところは、初期の段階では自覚症状がほとんどないことだ。“ちょっと調子が悪いかな”くらいに思っていた症状が、実は「がん」の初期症状だったということもあり得るのだ。代表的な「がん」の症状を見てほしい。これでも、他の病気や不調と「がん」が区別できにくいことが実感できるだろう。 がん 初期の自覚症状 進行すると… 胃がん ほとんどない 食欲がない、胃がもたれる、吐き気がする、食べ物の好みが変わる、などの症状が出る 肺がん ほとんどない 胸が痛む、息切れがする、顔や首がむくむなどの症状が出る 大腸がん ほとんどない 便秘または下痢が続く、便に血液が混じる、おなかが張る、腹痛が起こるなどの症状が出る

花粉症の代表的な症状の くしゃみ、鼻水、目がかゆい 。これらは一見普通の風邪の症状と似ていて、花粉症だと気がつかないことがあります。しかし、アレルギーは症状の軽いうちに手を打った方が、ひどくならずにすみます。さて、その症状は本当に風邪でしょうか?花粉症の症状や、検査方法についてご紹介します。 目次 風邪?それとも花粉症?こんな症状は要注意! 花粉症かどうかの検査は病院で!花粉症の検査方法 風邪?それとも花粉症?こんな症状は要注意! 花粉症の主な症状 ●鼻では?…くしゃみを連発する、鼻水が止まらない、夜も眠れないほど、ひどい鼻づまり ●眼では?…かゆくてたまらない、涙が止まらない、充血している ●その他…ぼーっとしてしまい、思考力がなくなる、頭痛がする 風邪やインフルエンザと花粉症の症状の違い ●インフルエンザのような高熱は出ない。あっても微熱 ●頭痛などがあっても、関節痛はインフルエンザほどひどくはない ●くしゃみや鼻水、せきが出ても、風邪のようなのどの痛みは少ない 花粉症と似た症状の風邪以外の病気 ●通常のアレルギー性鼻炎…ほこり、ダニの死骸・フンなどのハウスダストが原因 ●中高年の血管運動性鼻炎…寒さなどの気温差や、湿度の差で起こりやすい 花粉症かどうかの検査は病院で!花粉症の検査方法 普通、風邪をひいた時に出るくしゃみは、せいぜい続けて3~4回ぐらいですが、花粉症の場合はそれこそ7~8回、あるいは十数回続けて出ることがあります。こうなったら、「風邪かな?」ではなく「花粉症かな?」と疑ってみましょう。 病院へ行くと、次のような検査方法で花粉症かどうかを見極めます。 花粉症の検査方法 鼻鏡検査、鼻X線検査 鼻粘膜の状態を「鼻鏡」を使って、直接診るのが鼻鏡検査。X線検査は、副鼻腔炎、鼻中隔わん曲などを確認します。こうした検査で、鼻炎の原因がアレルギーかどうかを調べます。 スギ花粉症の約10%の人が副鼻腔炎を合併しているそうです。 鼻汁中好酸球検査 鼻汁を採取して、顕微鏡で好酸球の数を調べます。好酸球は白血球の一種で、アレルギー反応が起こっている場所に、たくさん集まっています。多量に含まれていれば陽性です。眼科では、目やにや涙で同様の検査をします。 血清抗体検査RAST法、MAST法 血液中にIgE抗体があれば陽性です。さらに、原因となっている花粉の種類を特定します。ただし健康保険では、1回の検査で10種類までしか調べることができません。 皮膚反応テスト 皮膚に小さな傷をつけ、花粉エキスを腕に入れたり、注射することで皮膚反応を調べます。15~20分後、20mm以上赤く腫れたら陽性です。その花粉がアレルギー原因の可能性があります。 鼻誘発テスト 花粉エキスなどをしみ込ませた紙片(抗原ディスク)を鼻の粘膜に貼り、アレルギー反応が起こるかどうかを調べます。くしゃみなど、花粉症の症状が出れば陽性です。眼に症状が出ている場合は、花粉などを直接、点眼して反応をみる「眼誘発テスト」があります。 ■関連記事 スギ花粉症の根治も期待できる舌下の錠剤による治療が可能に 花粉を防ぐ空気清浄機、マスク、メガネのおすすめは? スギの時期じゃないのに花粉症?秋に飛ぶ花粉とは 子供の花粉症対策に「じゃばらヨーグルト」がおすすめ

「見る聴診器」超音波検査は心臓などの動きをモニターで観察でき、簡単に行え、X線などの被曝の心配や苦痛がまったくありません。超音波検査で最もよく見つかるのが胆のうポリープや胆石、腎臓結石です。その予防のための生活改善をアドバイスします。 目次 超音波検査とは 「見る聴診器」超音波検査 超音波検査の結果からわかること 健康な胆のう、腎臓を作ろう 肥満・便秘は検査も難しくする 超音波検査とは 検査名 検査方法 見つかる異常・病気 心臓超音波検査(心エコー) 心臓の形を見る形態的診断、心臓の実際の動きを見る機能的診断 心臓弁膜症、心筋症、狭心症、心筋梗塞、大動脈瘤、心膜炎など 腹部超音波検査(腹部エコー) 腹部の病気の診断、腹腔内の腹水や出血 肝硬変、胆のうの病気、膵臓の病気、大動脈瘤、前立腺肥大など 「見る聴診器」超音波検査 超音波検査はちょうど、魚群探知器と同じ原理です。人間の耳に聞こえないほど高い周波数の超音波は、臓器や組織の境目で反射する性質があります。従って、超音波を体外から発射し、返ってきた反射波を受信して画像として再構成して映し、その状況を見ることができます。 腫瘍など体に異常があると、その反射時間にズレが生じ、発見できます。心臓などの動きをモニターで観察でき、簡単に行え、バリウムなどを飲む必要もなく、X線被曝の心配や苦痛がまったくありません。しびれたりも決してしません。 しかし空気や骨が超音波を通しにくいため、肺・胃腸など、内側が空洞の臓器、および骨の観察には適しません。これらの影になる部分も検査できません。 胎児の診断もOK! 超音波の何よりのメリットは人体にまったく無害で副作用がないことでしょう。その利点を生かし、最近は胎児の診断によく使われています。胎児の性別、奇形や先天的な異常、成長の過程を画像で見守ることができるようになりました。 超音波検査の結果からわかること さて、気になる自分の体の中。あなたの体の中には何か見つかるのでしょうか?特に超音波検査で発見されることの多い病気について見てみましょう。 ※注:検査の数値はあくまでも「めやす」です。異常が見つからなかったから一安心、というわけにもいきません。超音波の届かないところは調べられないからです。不安があれば必ず、詳しく調べるようにしましょう。 胆のうポリープ 10ミリ以上は手術が必要。まれにがんの場合もある 胆石 年に数回の胆石発作があれば手術が必要 腎臓結石 小さい結石は自然に排泄されることもあるが、外科的に取り除くと楽になる 健康な胆のう、腎臓を作ろう 胆のうポリープ、胆石の予防には脂身の摂りすぎを控える お酒の飲みすぎに十分注意する アルコール性肝炎に注意する 結石予防は水分を多くとって尿を薄くし、結石の発育を防ぐ 肥満・便秘は検査も難しくする 肥満はただでさえ、生活習慣病の敵です。その敵が検査までも邪魔をします。 超音波検査は、体の外側から行うため、太っていると超音波が目的の臓器に十分届かなくなってしまい、きれいな画像が得られなくなるというのです。特に膵臓(すいぞう)は胃の後ろにあるため、太った人では見えないことも。 また便秘ぎみの人は、お腹にガスがたまりやすく空洞ができてしまい、超音波が届かず画像が映りにくくなります。前日に申し出てガスをとる薬をもらいましょう。

眼底の血管は外から見ることができる唯一の血管です。眼底の検査は単に眼の検査にとどまらず、内科的なチェックをすることができます。眼底・眼圧検査の正常値と、異常な場合に考えられる病気について紹介します。 目次 眼底・眼圧検査とは 眼は内臓の窓! 眼底・眼圧検査の結果からわかること 美しい眼になろう 眼底・眼圧検査で何を調べるの? 検査名 見つかる異常・病気 眼底検査 網膜など、眼の病気 頭蓋骨内の病気 動脈硬化の診断 腎臓病、糖尿病による血管の病変 白血病による血管の障害 眼圧検査 緑内障 網膜剥離、脈絡剥離 眼は内臓の窓! 眼底の血管は外から直接見ることのできる唯一の血管です。眼底検査では眼球の奥の、網膜や脈絡膜、血管・視神経の出入り口を観察・撮影することが可能です。そこに現われる症状から網膜剥離、視神経疾患、糖尿病性網膜症、くも膜下出血、硬膜下出血はもちろん、脳腫瘍、動脈硬化、高血圧症なども発見できます。 特殊な検査眼鏡を用いて、眼球の奥をのぞく方法が一般的です。散瞳薬(さんどうやく)を用いずに眼底撮影をする場合などは、どちらかというと眼球の病気だけでなく、内科的なチェックをしていると考えてよいでしょう。 眼底・眼圧検査の結果からわかること さて、あなたの検査結果は何を語っているのでしょうか? ※注:検査の数値はあくまでも「めやす」です。不安があれば必ず、詳しく調べるようにしましょう。 検査 正常 異常で疑われる病気 眼底検査 KW0度以下 高血圧、動脈硬化、糖尿病の合併症の有無、脳腫瘍、くも膜下出血、網膜炎 眼圧検査 10~21 (高値)緑内障、(低値)網膜剥離、脈絡剥離 美しい眼になろう たばこを控える 糖尿病を起こす高い血糖値をおさえる 体にストレスをためない ビタミン豊富なバランスの良い食事を摂る 眼を酷使しすぎない

レントゲン検査は身近な画像検査として、肺の病気のほか、心臓肥大、大動脈瘤、甲状腺の異常なども見つけることができます。レントゲン写真は手軽ですが、その一方で精密さに欠けます。多少でも陰影があった人はできるだけ早く精密検査を受けましょう。肺がん予防のためのチェックポイントも紹介します。 目次 レントゲン検査とは レントゲンでもあの手この手 レントゲン検査の結果からわかること 美しい肺を作ろう レントゲンの検査で何を調べるの? 俗に言うレントゲンとは、X線検査のことを差し、手軽で身近な画像検査として、いくつかの病気が疑われるときに、その原因のふるいわけなどに用いられます。 X線は、骨や心臓などは通過しにくく肺などは通過しやすいため、通過した後のX線をフィルムにあて感光させると、骨や心臓は白く、肺は黒く映るなどしてその形がよく判ります。肺がん、肺結核、肺炎、気管支炎、肺気腫など肺の病気のほか、心臓肥大、大動脈瘤(だいどうみゃくりゅう)、甲状腺の異常なども見つかります。 レントゲンでもあの手この手 レントゲンというと、胸のあたりをただ映す、ちょっと古くさいものというイメージではないでしょうか? しかし体にかける負担が比較的少なく、手軽に見られるというメリットを生かし、最近ではさまざまな方法で活用されています。 ●X線断層撮影 通常のレントゲンが体に水平な映像であるのに対し、横切り(断面)の映像を撮るもの。胸部でよく利用されます。 ●X線造影撮影 上部消化管造影 食道・胃・十二指腸などに硫酸バリウムを造影剤として入れ、鮮明な画像を撮るものです。 注腸造影 肛門から造影剤を注入して、大腸の検査をします。 血管造影 細い管(カテーテル)を介し、血管内に造影剤を入れる。血管が白く映り、詳しく観察できます。 レントゲン検査の結果からわかること さて、あなたのレントゲン写真は何を語っているのでしょうか? ※注:検査の数値はあくまでも「めやす」です。不安があれば必ず、詳しく調べるようにしましょう。 検査 正常 異常で疑われる病気 胸部X線 陰影なし がん、肺炎、肺気腫、大動脈異常、肺動脈狭搾、慢性気管支炎、心肥大など 胃部X線 専門医による判断 潰瘍、炎症、がん、ポリープ、十二指腸潰瘍、胃拡張、胃下垂など 胃がんと肺がんは、日本人の疾患別死亡者数の上位にあたる病気です。 具体的に画像として、その影を見るにはX線は手軽な方法です。しかし手軽ですが、精密さには欠けています。 レントゲンの異常陰影を含め、各種検査でがんの疑いが多少ともある場合は、すぐに詳しい検査を受けるべきでしょう。特に、肺は、肋骨、多数の血管とX線を通しにくいもので囲まれています。自覚症状が出て病院に行く頃には転移し、手遅れとなっていることもあるのです。 美しい肺を作ろう 喫煙者は、今回のレントゲンが大丈夫だったからといって来年もそうとは限りません。喫煙は、肺がんをはじめとするさまざまながんの原因となります。現在、吸っている人も禁煙すれば、がんになるリスクを下げることができます。美しいレントゲン写真に撮られるためにも、ぜひ今からがんばりましょう。 もちろん明らかに陰影が出ている場合は、精密検査を受け、医師の指示を受けましょう。 ●チェックしよう!危険な兆候 たばこを1日20本以上は吸う 喫煙指数(1日の本数×喫煙年数)が600以上 40歳以上である 緑黄色野菜をあまり食べない 咳、たんが出る 肺炎や肺膜炎にかかっている 胸、背中、肩などが痛む時がある 空気の悪いところにいる 肺の定期健診を受けていない

血圧検査は、高血圧だけではなく脳卒中や心臓病、腎臓病などのいろいろな生活習慣病の疑いを発見するものです。血圧検査による高血圧、低血圧の基準と、それぞれの場合の改善方法を考えます。 目次 血圧検査とは 血圧検査は生活習慣病チェックのNO.1 血圧検査の結果からわかること 健康な血圧をつくろう 血圧検査とは いまや日常的な検査・血圧。高血圧=悪いことというイメージは定着しています。しかし、問題は高血圧だけではありません。それによって引き起こされる病気、あるいは高血圧を引き起こしている病気があるのです。 ●高血圧が引き起こす病気 →脳・心臓・腎臓の病気 ●血圧異常を作り出していると思われる病気 →本態性高血圧、老人性高血圧、動脈硬化、大動脈閉鎖不全症、バセドウ病 こんな症状があったら… ●拡張期血圧(最低血圧)が上昇している →脳卒中や心臓病、腎臓病などのいろいろな生活習慣病 ●収縮期血圧(最高血圧)と拡張期血圧(最低血圧)の差がありすぎる、もしくは、無さすぎる →大動脈の硬化など ●収縮期血圧(最高血圧)が低すぎる →低血圧症など 血圧検査は生活習慣病チェックのNO.1 血液は血管内を満たし、その時一定範囲内の力で血管の壁を外に向かって押しています。心臓が収縮し、血液が送り出されるときが、その圧力がもっとも高くなる最高血圧です。心臓が拡張し血液をその中にため込むときが、その圧力がもっとも低くなる最低血圧です。考えてみると、高い血圧の方が、より力強く血液をすみずみに押し出すのだから、良いようにも思えます。しかし実際には常に「ほどほど」であることが健康な証拠なのです。 自分の血管壁にかかる健康な時の血圧を知っておくと、その数値からズレた時、高血圧症、動脈硬化、大動脈瘤、心筋梗塞、脳出血などのいわゆる生活習慣病の発見・診断に有効となります。 血圧検査の結果でわかること ※注:検査の数値はあくまでも「めやす」です。自分の結果が正常値になかったからといって、すぐにその病気であるとは限りません。正常値自体も医療機関によりバラつきがあります。不安があれば必ず、詳しく調べるようにしましょう。 分類 収縮期血圧(最高血圧) - 拡張期血圧(最低血圧) 低血圧100以下かつ60以下 至適血圧120未満かつ/または80未満 正常血圧120~129かつ/または80~84 正常高値血圧130~139かつ/または85~89 高血圧140以上かつ/または90未満 単位:mmHg 参考:高血圧治療ガイドライン2014より作成 ※低血圧についてはWHO世界共通基準より作成 健康な血圧をつくろう ●高血圧 動物性脂肪、塩分など食生活に十分注意します。体を動かし、よく眠ります。熱い風呂は避けましょう。医師の指示に従い生活改善をします。 ●正常高値血圧 不摂生がすぐ高血圧に移行する危険ゾーンです。肥満、たばこ、ストレス、塩分の摂りすぎなどに十分に注意します。 ●正常 血管は年齢とともに老化するものです。今は大丈夫でも今後を考え、栄養・運動・休養に留意します。 ●低血圧 本人に症状がなければ特に問題はありませんが、あれば受診し、医師の指示に従います。体をなるべく動かしましょう。
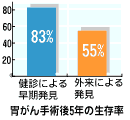
生活習慣病は自覚症状のない病気がほとんどで、「おかしいなあ」と思う時には手遅れということも。そうならないためにも、早期発見できる健康診断は重要です。 目次 痛くなってからでは遅すぎる? こんなに違う生存率! 検査では、こんな病気を発見できる! 痛くなってからでは遅すぎる? 健康診断というと、どんな気持ちで受けているでしょうか? 現在日本人にとって深刻ながん、心臓病、高血圧、高脂血症、糖尿病などの生活習慣病は、ほとんど自覚症状がありません。本人の気がつかないうちに病気が始まってしまいます。しかし、こうした病気こそ「病気」に陥ってしまう前に生活改善で修正していくことが重要です。自覚症状が出てからでは手遅れなのです。 実際、健康診断を行うと、日本人の約3人に1人は数値になんらかの異常が見つかります。悪い芽は早いうちに摘みとってしまうためにもぜひ、自分の体のことを把握しておきましょう。 こんなに違う生存率! 生活習慣病は本人の自覚が出るところまで進むと、その病気の種類によっては、生活習慣の改善や治療で健康な体に戻すことが難しくなってしまうようです。例えば日本人の死亡原因1位・がんも健康診断で本人も自覚症状のない程度の早期発見をした場合と、「ちょっとおかしいかな?」と思ってから病院へ行き発見される場合ではこのグラフの通り、手術後5年の生存率はかなり違ってしまいます。元気に長生きするためには、本人に自覚のない早期の段階で、兆候を見つけられる定期的な健康診断が重要なのです。 検査では、こんな病気を発見できる! 検査の種類、医師などによって、実際に健康診断で発見される病気の種類、発見率は異なってきますが、これはある病院で発見された異常のワーストランキングです。いずれも、生活習慣病。本人が気がつかないうちに進行してしまう病です。しかもそのパーセンテージは加齢とともに上がっていきます。 ほかに低血圧、慢性胃炎、胃潰瘍の疑い、糖尿病、胆のうポリープ、貧血、高脂血症、十二指腸球部変形、子宮筋腫などが発見されています。 生活習慣病の治療というと、とにかくキチンとしたストイックな生活を送らなければならない気がして、それならいっそ知りたくない!という人もいるかもしれません。しかし、自分の体のどこに異常が出て、具体的に何に注意をすれば良いのか?を早い段階でしっかり把握すれば、むやみに何でも禁止!ということも、「短い人生だった」という事ことも無くなるはずです。
ME機器進歩の最先端を走る脳領域 脳領域はME機器の進歩の最先端を走っています。苦痛や副作用の少ないさまざまな検査法が登場してきました。 まず「MRA(磁気共鳴血管撮影検査)」。これは、人体内の水素原子が持つ磁気への共鳴作用を利用したMRIを応用して脳の血管を撮影する方法です。 特に血管の様子が詳細に観察されるので、脳動脈りゅうや動脈硬化など微細な変化も見逃しません。脳ドックでも用いられています。 次に「PET(陽電子放射断層撮影法)」(ポジトロンCT)。放射性物質を注射し、体内から放出されるポジトロン(陽電子)をキャッチし、コンピューター処理して断層画像を得るものです。 脳の内部のブドウ糖や酸素の消費量の変化などを見ることができるので、脳の働きや機能を調べることができます。 心臓病の診断にも利用されるSPECT そして「SPECT(局所脳血流断層撮影)」。静脈注射で体内に注入した放射性同位元素の発するガンマ腺をカメラでとらえる方法をシンチグラフィーといいますが、SPECTはそれをCT(断層)撮影したものです。 特定の部位に集まりやすい放射性薬剤の性質により、脳内の血流の分布や代謝機能などを見ることができます。脳以外では、主に心臓病の診断に利用されています。 また、最近登場した「MEG脳磁図計測装置」は、脳から発生する微小な磁気をとらえて画像化します。

人間ドックの3つの利点 船がドックに入るように、短期間入院して前進の精密検査を行い、疾病の早期診断、健康管理を行うことを人間ドックといい、日本病院会によると、毎年約180万人が人間ドックを受診しています。 人間ドックには、病気の早期発見、健康であることの確認、検査データが残り経時的な変化をチェックできる、という3つの利点があると言われてきました。 しかし、最近、民間企業の健康保険組合などから、その効果に対して疑問が出始めました。 健常者が2割切る 人間ドックをめぐっていま一番注目されていることの1つは、健常者 (どの検査項目にも異常がないか、軽度の異常がみとめられても日常生活に支障がないとされる人) の比率が4年間に3分の2に低下し、受診者全体の2割を切ったこと。もう1つは「要再精検」の率が検査機関の間で20~40%とバラツキが大きいことです。 健常者の減少は、健康状態の悪化と連動しており、とりわけ肝機能異常と高コレステロール血症の増加が顕著にみられます。 不健康人間の激増傾向は、人間ドックを受診しても、その後の健康状態の改善にあまり役立っていないことを示唆しています。 また、要再精検率の高さは、人間ドックへの信頼を損ねて、健康管理に逆効果を招く可能性も考えられます。 要再精検率の高さも問題 人間ドックの受診料は、主力の総合健診 (日帰りドック) で10万円弱。これは健康保険の適用外ですが、多くの民間企業の健保組合では、これまで保健事業として受診料を補助して、被保険者の利用を進めてきました。しかし、健康保険組合連合会では、今後、要再精検率の高い機関を補助の対象から除外するとともに、人間ドックの費用/効果の点も見直す必要がある、としています。

肝臓障害を調べるGOT・GPT 細胞内酵素であるGOT・GPTが血中で増加した場合、肝臓障害、心筋梗塞、溶血などの診断の手がかりになります。GPTは特に肝細胞の変性・壊死に反応します。また、疾患によってGOT・GPTの比率が一定傾向を示すことも診断の目安になります。 正常値はGOTが5~35KU/dl、GPTが5~25KU/dlです。ただし、飲酒後や運動後は上昇傾向があるので検査前には避けましょう。体重増加やステロイド剤服用にも影響されます。 アルコール性肝障害の指標に有用なγ-GPT GOT・GPTと同じくたんぱく質を分解する酵素の一つです。肝臓に毒性のあるアルコールや薬剤などが肝細胞を破壊した時や、結石・がんなどで胆管が閉塞した時に血中に出てきます。 肝臓や胆道に病気があると外の酵素よりも早く異常値を示します。特にアルコール性肝障害の指標に有用です。正常値は成人で40単位以下です。 こう質反応を調べるTTT・ZTT 肝臓の異常でγ-グロブリンの上昇やアルブミンの低下が起きると、こう質反応(コロイド反応)を起こします。これを調べるのがZTT(硫酸亜鉛混濁試験)です。正常値はTTT0~クンケル単位、ZTT2~14クンケル単位です。

治療面にも応用 体外から内視鏡(ファイバースコープ)を挿入して、体内を直接観察する検査です。レンズと光ファイバーを応用して、管の先の映像を光学的に見るわけです。消化管や気管支、肝臓・大腸などの臓器表面の状態を詳細に視診できます。また、病変部を撮影したりテレビ画面に映し出すことも可能です。 ファイバースコープ内に挿入した細い管の先端に、かん子やブラシ、洗浄用チューブ、止血具などを取り付けて詳細な観察を行います。 さらに、組織を採取して生検を行うことも可能です。レーザーや高周波電気メスなどで病変部を切除したり、薬剤を投与するなど治療面にも応用されています。 最大のメリットは、このように観察と組織生検、疾患によっては治療までもが一度で済んでしまう点でしょう。 ほぼ全身をカバーする内視鏡 対象となる臓器は、食道・胃・十二指腸・大腸など消化管全域、心臓・血管内こう、気管支・胸こう、腹こう、総胆管、子宮・ちつ、ぼうこう、関節と、ほぼ全身をカバーします。 最も一般的なのは胃内視鏡です。最近は、先端部にビデオカメラを装着した、より小型で鮮明な画像が得られる電子内視鏡(ビデオスコープ)も登場しました。

レーダーや魚群探知器と同じ原理 人間の耳には聞こえない超音波を体内に照射すると、組成の違う部分では反射して返ってきます。この反射波を体表面でとらえ、体内の様子を画像化するのが超音波検査(エコー診断)です。原理はレーダーや魚群探知器と同じです。 臓器の形態や腫瘍などの病変、血流などを画像化できます。心臓、肝臓、胆のう、すい臓、腎臓などが撮影可能です。 具体的な検査法としては、人体をスライスした断面として表わす超音波断層法、血流の方向・速度を画像にする超音波(カラー)ドップラー法などがあります。 体表面から行うエコー以外に、心臓や肺静脈などの精査では食道の中に探触子を挿入する経食道エコーなども用いられます。 胎児診断にもよく使われる 超音波は人体に全く無害で副作用がありません。これが最大の利点です。 最近は産婦人科での胎児診断に超音波検査がよく使われます。胎児の成長を画像で描き出すことができるとともに、胎児の性別、奇形や先天異常、性別を出産前に見つけることができるようになりました。

コンピューター断層撮影(CT) CTはコンピューター断層撮影のことです。人体を360度にわたってX線ビームで走査し、X線量の減弱度を正確に測定して画像に表わします。体内が輪切りや縦切りの状態で写し出されるので、病変の位置や大きさを確実に把握できます。近年、人体の断面をらせん状に切っていくヘリカルCTも登場しました。 CTは特に出血の有無を判断するのに有用です。脳浮しゅ、脳梗塞、脳出血、脳腫瘍、肺がんや腹部臓器のがん、血流障害などの診断に威力を発揮します。ただし、放射線被ばく量はX線撮影に比べて約10倍です。 CTがさらに進化した核磁気共鳴イメージング(MRI) このCTがさらに進化したものがMRI(核磁気共鳴イメージング)です。人体を静磁場におき電磁波を照射すると、体内組織中の水素原子核が共鳴して電磁波(MRI信号)を発生します。この電磁波の強度と発生部位を特定し、断層面を分割して3次元画像化します。縦・横・斜めと生体のあらゆる角度の断面像が得られるので、骨の陰など見逃されやすい部位の病変もとらえることができます。脳、せきつい、腹部、関節などの画像診断に有用です。病変部の微細な変化もとらえることができるので、特に脳の動脈りゅうや脳梗塞のスクリーニングに適しています。MRIの場合、放射線被ばくはありません。

X線の仕組み 最も身近な画像検査はX線検査でしょう。生体内部の構造や変化を調べるのに適しています。X線は波長がきわめて短いので物質を透過する性質があり、その原理を応用しています。 物質透過性の程度は器官や組織の比重により異なるため、通過する部位によりX線量が変わります。それが反対側の蛍光板の発光程度やフィルムの感光程度に反映されて、生体内部が写しだされる仕組みです。骨など比重の大きい部分は白く、肺など比重の小さい部分は黒くなります。 直接撮影と間接撮影 日常的に利用されるのは、透過X線でフィルムを直接感光させる方法です。「直接撮影(単純撮影)」と呼ばれます。短時間で胸部や頭部など広い範囲を検査でき、緊急時の対応に適しています。 これに対しX線の蛍光像を撮影する「間接撮影」は、集団検診の胸部X線検査に使われています。 X線断層撮影とX線造影 「X線断層撮影」は体内のある断面だけの画像を得る方法です。胸部でよく利用されます。 単純X線撮影の弱点を補う方法が「X線造影撮影」です。目的部位(臓器)に造影剤を入れ、X線透過量を調節することで鮮明な画像を得られます。硫酸バリウムを造影剤として用い、食道・胃・十二指腸などを調べる上部消化管造影、肛門から造影剤を注入し大腸を検査する注腸造影、血管内に細い管(カテーテル)を介し造影剤を入れる血管造影などがあります。

習慣化したい自分の体のチェック 健康維持には予防やセルフケアが欠かせません。近年その重要性が強く指摘されています。自分の体をチェックする習慣をつけたいものです。 最近では、家庭で簡単にできる検査器具も市販されています。例えば、高齢者などで血圧をひん繁に測定する人におすすめなのがデジタル自動血圧計です。血圧は日内変動があり決まった時間に測定しなければなりません。手軽に測れるのは便利です。 正しい方法での血圧測定を 血圧を測るときは正しい方法で行うことが必要です。10~15分の安静後に深呼吸をしてから測定する、食事直後やたばこ・コーヒー・アルコール摂取後は測らない、暖かい部屋で測る、腕を締めつけない服装で測るなどを守りましょう。 そして、家庭で測定した血圧はあくまでも目安として考えるべきです。基本的には健康時の体調チェックとして使うにとどめ、必要な場合はやはり専門の病院を受診するようにしましょう。

ほとんどは外部の検査会社に委託 検体検査を実際に行っているのは誰だと思いますか? もちろん医師ではありませんし、病院のスタッフでもありません。検査をする場所が病院内の中央検査室などであっても、検査は外部の検査会社に委託するケースがほとんどです。 その際問題になるのは、もちろん第1に精度です。安全性、迅速性なども求められます。ただ、こういう事実があることも覚えておきましょう。同じ検査項目であっても検査をする施設(検査会社)によって、その正常値にはバラツキが見られるのです。 これだけ違うグリコヘモグロビン値の正常値 理由は、検査試薬の種類、方法、分析機器の種類が違うからです。つまり、同じ患者が複数の病院で検査を受けた場合、委託する検査会社が違えば必ずしも同じ検査値が得られるとは限らないわけです。 例えば、糖尿病などの指標になるグリコヘモグロビン値(HbA1)を例に取ってみましょう。 以下に示すのは3種類の検査法による各検査会社の正常値です。BML 5.0~8.0、シオノギ 男5.5~7.3/女5.4~6.9、SRL 5.5~8.0、三菱 4.8~7.5[別の検査法では4.8~6.8]、住友 4.9~7.8、大塚 5.0~6.8(単位はそれぞれ%)。 検査値を読む場合は、こういったことも念頭においておかなくてはなりません。

健康評価指数を算出するHRA 個人の喫煙や食生活などの生活習慣に関する情報に基づき、その人の健康評価指標を算出するテストに「健康危険度評価システム(HRA=Health Risk Appraisal)」があります。 健康を評価する指標には、平均余命、主要疾患別の発病率などがあり、現在の非健康的な生活習慣を改めれば今後10年以内に、どの程度死亡率を減少させられるかといったものも算出できます。 このテストは、被験者への「脅かし」を通じて悪しき生活習慣を遠ざける動機を植えつけるものであり、アメリカではすでに1970年代の前半から政府機関や企業などで広く利用されています。 心の健康度を測るCMI 一方、心の健康度を測るテストとして代表的なものに「CMI=Cornell Medical Index 」があります。 これは、コーネル大学に受診する内科系患者のうち、心身症傾向にいる人を把握するために作られたものです。心身面の自覚症状を多数列記し「はい」「いいえ」の項目に本人が○を記入する方式のテストです。 日本では、1965年前後に九州大学心療内科の深町教授がCMIテストをアレンジしたことから職場の定期健康診断に多用された時期もありました。しかし、プライバシーの問題や判定が不確実なこと、質問項目が多く煩雑なことから最近ではあまり適用されていません。これに代わって日本生産性本部のJMI健康調査表などが導入されています。