疾患・特集
生活習慣病
いまやすっかり定着してきた「生活習慣病」という言葉。どんな病気かと言えばその名の通り、体の負担になるような生活習慣を続けることによって、引き起こされる病気の総称です。これらの生活習慣病は、初期段階では自覚症状が出にくいものもあり、気がつかずに放っておくと心筋梗塞や脳梗塞などを引き起こし、死につながることもあります。
いまやすっかり定着してきた「生活習慣病」という言葉。どんな病気かと言えばその名の通り、体の負担になるような生活習慣を続けることによって、引き起こされる病気の総称です。これらの生活習慣病は、初期段階では自覚症状が出にくいものもあり、気がつかずに放っておくと心筋梗塞や脳梗塞などを引き起こし、死につながることもあります。
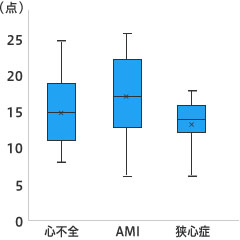
塩分の摂りすぎは、生活習慣に関わる心臓の病気や脳卒中、腎臓病などを悪化させるため、注意しましょう。そこで、塩分の摂りすぎを簡便に評価できる塩分チェックシート*1があります。実際に医療機関で活用している福山市民病院(広島県)の川崎祐子先生が心臓の病気で入院中の患者さんをチェックした結果、点数が高いのは心筋梗塞など急病で入院し、BMIが高く食習慣の改善ができておらず、減塩指導が必要な患者さんだったことを、第22回日本病態栄養学会年次学術集会*2で報告しました。 目次 塩分チェックシートと食事摂取量などをあわせて総合的に評価すると有用 心筋梗塞など急に入院した患者さんやBMI高い人は食生活の見直しと減塩! 塩分チェックシートと食事摂取量などをあわせて総合的に評価すると有用 川崎先生によると、福山市民病院で心臓の病気で入院している患者さん100人(心不全35人、急性心筋梗塞21人、狭心症16人、不整脈16人など)のチェック点数*3と、肥満(BMI25以上)、病気、年齢や性、身長などとの関係性を調べました。 まず、患者背景に着目して調べると、平均点数が高いのは男性(男性15.1点、女性12.3点)、肥満(肥満15.8点、肥満でない13.3点)でした。 また、塩分チェック点数が高くなる特徴としては年齢が若いこと、身長が高いこと、BMIが高いことが分析からわかりました。 このことから、塩分チェックシートと食事摂取量などともふまえて総合的に評価して、患者さんに栄養指導をすると、より効果的なことが考えられました。 心筋梗塞など急に入院した患者さんやBMI高い人は食生活の見直しと減塩! 心臓の病気ごとにグループ分けして、塩分チェックの点数の平均点を見ると、塩分多めと考えられて減塩の工夫が必要とされるレベル(14~19点)にあった病気は、心不全(平均14.9点)と急性心筋梗塞(17.2点)の患者さんでした(図)。 図:心臓の病気別の塩分チェック点数 心不全 14.9±4.9 AMI:急性心筋梗塞17.2±5.4 狭心症13.3±3.8 不整脈10.9±6.0 その他12.8±3.1 図の提供:福山市民病院・川崎祐子先生 そこで、急性心筋梗塞とそれ以外の心臓の病気でグループ分けして調べると、急性心筋梗塞の患者さんでは年齢が若くBMIが高いという特徴があり、塩分チェック点数が高いことから、減塩も含めた栄養指導が重要なことがわかりました。 川崎先生によると、心筋梗塞など急な心臓の病気で入院した人は、食習慣が改善できていない状態でBMIが高いことや塩分摂取量が多い可能性があるので、栄養状態に注意していく必要性がわかりました。 また、患者さんの減塩指導は重要ですが、病院内での栄養指導の時間が限られています。そこで、塩分チェックシートは簡便で有用な評価ツールであることが、今回の検討からわかりました。 今後、年齢や体格(身長、BMIなど)、食事の摂取状況を総合的に評価したうえで、塩分チェックシートを活用していきたいとの話でした。 *1:塩分チェックシートは、簡便に評価できるものです。医療機関では、塩分が多い食品を控えることや食習慣の改善など栄養指導の参考に用いられています。 チェック点数35点満点のうち、14~19点は、塩分摂取量が多めで減塩の工夫が必要、20点以上は塩分がかなり多く基本的な食生活の見直しが必要との目安になっています。 参考文献:血圧 2013;20:1239-1243 Hypertens Res 2016;39:879-885 出典:「あなたの塩分チェックシート」(社会医療法人 製鉄記念八幡病院提供) *2:第22回日本病態栄養学会年次学術集会(会長=横浜市立大学・寺内康夫先生)は2019年1月に開催されました。医師や管理栄養士、薬剤師など医療従事者が最新の研究成果や臨床上の課題について発表しました。 *3:患者さん100人の背景は以下です。 男性69人、女性31人、平均年齢71歳、平均身長161cm、平均体重61kg、平均BMI23.3でした。 塩分チェックシートの結果は平均点数14.2点でした。 レベル1~2の平均レベル以下は46人、塩分とりすぎと考えられるレベル3(14~19点:塩分多めと考えられ、減塩の工夫が必要)は38人、レベル4(20点以上:塩分はかなり多いと考えられ、基本的な食生活の見直しが必要)は16人でした。 公開日:2019/05/15 監修:福山市民病院(広島県)栄養管理科 川崎祐子先生

「塩分の摂りすぎは、血圧に注意」といわれますが、それだけではなく動脈硬化、糖尿病、脳卒中や心筋梗塞、腎臓病など、さまざまな病気に関わっています。そこで、簡単に塩分の摂取状況を把握できる塩分チェックシート(作成:製鉄記念八幡病院)をご紹介します。自分がどれくらいの食塩を摂取しているのかチェックしましょう。 目次 塩分チェック点数14点以上は要注意 病気を悪化させない1日の塩分摂取の目標は6g未満 塩分チェック点数14点以上は要注意 塩分の摂りすぎは高血圧の発症や悪化に関わりますが、高血圧により動脈硬化や糖尿病も悪化しますし、動脈硬化や糖尿病は脳梗塞、心筋梗塞などの原因になります。また、塩分の摂りすぎは胃がんや骨粗鬆症、尿路結石などのリスクになるとの指摘もあります。 そこで、福岡県北九州市の製鉄記念八幡病院では、「あなたの塩分チェックシート」(表1)を作成して、患者さんに塩分チェックをしてもらい、点数をもとに栄養指導をしています。 塩分チェックの結果、35点満点のうち合計点数が14点以上だと塩分の摂取量は多めと考えられますので、減塩の工夫が必要になります。 表1:あなたの塩分チェックシート 参考文献:血圧 2013;20:1239-1243 Hypertens Res 2016;39:879-885 出典:「あなたの塩分チェックシート」(社会医療法人 製鉄記念八幡病院提供) 病気を悪化させない1日の塩分摂取の目標は6g未満 生活習慣病を持っている人は病気を悪化させないために、1日の塩分は6g未満に抑えるようにと言われます。 食事には、どのくらい塩分が含まれているのでしょうか。「あなたの塩分チェックシート」には、ふだん食べているものに含まれている塩分量が紹介されています。 参考文献:血圧 2013;20:1239-1243 Hypertens Res 2016;39:879-885 出典:「あなたの塩分チェックシート」(社会医療法人 製鉄記念八幡病院提供) 塩分チェックシートは、簡単に評価できるものです。医療機関では、塩分が多い食品を控えることや食習慣の改善など栄養指導の参考に用いられています。 塩分チェック点数が高く、健康診断で生活習慣病に関わる血圧や脂質、血糖値、腎機能などが要注意の人は、食生活を見直して減塩を工夫することを考えましょう。 公開日:2019/04/3 監修:社会医療法人製鉄記念八幡病院

労働時間が長いと、健康状態が悪くなることが指摘されています。平成5年(1993年)に40~59歳だった男性約1万5000人を約20年間追跡した国立がん研究センター予防研究グループ*1の調査結果によると、労働時間と急性心筋梗塞・脳卒中発症との関連を調べたところ、労働時間が11時間を超える人では急性心筋梗塞の発症リスクが高くなることが報告されました(国立がん研究センタープレスリリース、Circulation Journal 2019年3月ウェブ版)。 目次 国内5エリアの保健所管内に在住の40~59歳の男性約1万5000人を約20年間追跡 労働11時間以上の人では7~9時間に比べて急性心筋梗塞を発症しやすい可能性あり 勤務者、50歳代で発症リスクが高くなる可能性も指摘 なぜ長時間労働する人の急性心筋梗塞リスクが上昇するのか? 国内5エリアの保健所管内に在住の40~59歳の男性約1万5000人を約20年間追跡 調査は、生活習慣と、がん・脳卒中・心筋梗塞などの病気との関係を明らかにし、日本人の生活習慣病予防や健康寿命の延伸に役立てるために、国立がん研究センター予防研究グループの多目的コホート研究(JPHC研究)*2の一環として行われているものです。 今回の調査は、平成5年(1993年)に茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古の5保健所(呼称は2019年現在)管内に在住していた40~59歳の男性約1万5000人を約20年間追跡したものです。 調査結果から、労働時間と急性心筋梗塞・脳卒中の発症との関連を調べたところ、平均約20年間の追跡期間中に確認された急性心筋梗塞・脳卒中の発症人数は、急性心筋梗塞は212人、脳卒中が745人でした。 労働11時間以上の人では7~9時間に比べて急性心筋梗塞を発症しやすい可能性あり 研究開始時の労働時間と10年後の調査時の労働時間から、1日の労働時間を7時間未満、7時間以上9時間未満(基準)、9時間以上11時間未満、11時間以上の4グループに分けて、急性心筋梗塞・脳卒中の発症リスクを算出し、基準のグループと他グループで比較しました。 その結果、脳卒中に関しては、病型別(脳梗塞、脳出血)にみても労働時間と発症リスクとの関連はみられなかったのですが、急性心筋梗塞については特徴的な結果が得られました。 具体的には、11時間以上のグループでは7時間以上9時間未満(基準)のグループと比べて急性心筋梗塞の発症リスクが1.63倍高くなることが確認されました。 勤務者、50歳代で発症リスクが高くなる可能性も指摘 その他の特徴的な結果としては、「勤務者以外」で分析すると関連が認められませんでしたが、「勤務者」で分析すると11時間以上のグループでは基準のグループと比べて急性心筋梗塞の発症リスクが2.11倍高くなることがわかりました。 また、年齢で見ると、「追跡開始時点の年齢が40~49歳」では関連がみられなかったのですが、「追跡開始時点の年齢が50~59歳」では、急性心筋梗塞の発症リスクが2.60倍高いことが明らかになりました。 なぜ長時間労働する人の急性心筋梗塞リスクが上昇するのか? 本研究の結果から、長時間労働によって急性心筋梗塞の発症リスクが高くなる可能性が指摘されました。 国立がん研究センター予防研究グループのリリースによると、これまでの先行研究では長時間労働の結果として睡眠時間が短くなり、労働からの疲労回復が不十分であることや、精神的ストレスが増加したりする傾向がみられます。 今回の研究結果では、長時間労働が急性心筋梗塞の発症リスクを上昇させる理由として、長時間労働が関わる可能性が指摘されています。 プレスリリース:労働時間と急性心筋梗塞・脳卒中発症リスクとの関連(国立がん研究センター社会と健康研究センター予防研究グループ) https://epi.ncc.go.jp/jphc/813/8244.html *1:予防研究グループでは、地域住民、検診受診者、病院の患者さんなど人間集団を対象に、疫学研究の手法を用いて、発がん要因の究明(がん予防のために必要な科学的根拠を作る)がん予防法の開発(科学的根拠に基づいて具体的かつ有効ながん予防法を提示する)を目的とした研究を行っています。 *2:多目的コホート研究(JPHC 研究)は、全国11保健所管内14万人の地域住民を対象とした、生活習慣とがんなどとの関連についての長期追跡調査。国立研究開発法人国立がん研究センター研究開発費などにより行われています(平成21年度までは厚生労働省がん研究助成金による指定研究班)。 公開日:2019/04/01

食事や睡眠、運動などの生活習慣は健康に深く関わっています。しかし、生活習慣が一般的に生活習慣病と呼ばれているようなこれらの病気や症状だけでなく、心の病気にも関わっているケースがあるということはあまり知られていません。 目次 心の病気と生活習慣の関係性 睡眠や運動も精神疾患に影響する 日光を浴びてセロトニンを増やす 生活を改めることで精神疾患を予防する 心の病気と生活習慣の関係性 食事や睡眠、運動などの生活習慣は健康に深く関わっています。とりわけ、その乱れが肥満、メタボリックシンドローム、高血圧、高脂血症、糖尿病などを引き起こすことはよく知られています。しかし、生活習慣が、一般的に生活習慣病と呼ばれているようなこれらの病気や症状だけでなく、心の病気にも関わっているケースがあるということはあまり知られていません。 私たちの精神の中枢は脳です。脳は栄養を必要としますが、その唯一の栄養素となるブドウ糖が欠乏すると意識障害を起こす危険性があります。ブドウ糖は炭水化物(糖質)を消化することで得られるため、炭水化物を抜いた食事を続けると、脳に悪影響を与える可能性があります。 そして、継続的な低コレステロールの状態が抑うつ状態を招きやすくなるとしています。このように、食事と精神疾患には因果関係が認められます。 睡眠や運動も精神疾患に影響する 国立精神・神経医療研究センターの三島和夫部長や元村祐貴研究員らの発表(2013年)によれば、睡眠不足が続くと、抑うつ状態になったり、脳に統合失調症に近い変化が見られたりするとのことです。 改善方法としては、運動をすることで生活リズムにメリハリをもたらし、疲労により質の良い睡眠につなげることが有効です。運動では有酸素運動がおすすめです。有酸素運動のなかでも、ウォーキングや軽いランニングのようなある程度の時間を要する運動が効果的で、脳を活性化させるだけでなく、脳内伝達物質のセロトニンのはたらきも改善するでしょう。 実際、運動が抑うつ状態を改善することから、軽度のうつ病においては薬物療法の前に、運動を推奨することもあります。 日光を浴びてセロトニンを増やす 脳のセロトニンのはたらきが悪くなると、自ら何かをしようとする意欲が失われるほか、衝動的な行動が増える可能性があります。 このセロトニンの分泌には日光が欠かせません。運動時など、毎日、日光を浴びる習慣も必要になります。 食事では、特に摂取した方が良いのがバナナや緑黄色野菜、赤身肉、チーズなどに多く含まれているトリプトファンです。トリプトファンはセロトニンの原料となります。 生活を改めることで精神疾患を予防する その他、飲酒や喫煙なども精神状態に影響を与えることが知られています。 飲酒は一時的に緊張を和らげる効果がありますが、中長期的に見ると、過度の飲酒は絶望感や孤独感を強めることに繋がります。そのため、うつ病の人が飲酒を続けると、うつ病が悪化し、自傷行為に走ることもあるそうです。 また、ワシントン大学医学部の研究によると、禁煙をした人は、喫煙を続けた人に比べてうつ病、統合失調症、パニック障害、気分障害などの精神疾患の罹病率が低いことが判明しました。飲酒・喫煙などの生活習慣は、続けていると精神疾患に少なからず影響を与えるようです。 つまり精神疾患の一部のケースにおいては、生活習慣を改めることにより、予防したり、改善したりすることが可能であるということです。例えば、食生活においては無理なダイエットを行わないなど、栄養が偏らない食事、日常的な運動、質の良い睡眠を心がけることが必要になります。 生活習慣を整えることは、生活習慣病の予防になるのはもちろん、一部の精神疾患の発症予防にもなることを認識して、今後の生活に役立ててください。 ■関連記事 うつ病をFacebookから診断できる? 西川伸一先生ブログ・論文ウォッチから 疲れやストレスを感じたら体内時計をリセット!うつ病学会が自己管理のコツを紹介 うつ病に良い栄養は葉酸や鉄分 うつ病は過敏性腸症候群や善玉菌が関係あり 公開日:2019年9月20日

若年層の生活習慣病の増加しています。その原因としてあげられているのが生活習慣の乱れや食生活の乱れ、過度な飲酒やダイエットです。特に大学生となってからは生活習慣が乱れやすい傾向にあり、「若いから大丈夫」はもはや通じないようです。 目次 「若いから大丈夫」と言って見逃しがちな問題 食育と孤食と個食 若いうちの食生活が悪いと起こること 「基本の食」を意識して生活する 早めのライフスタイルの改善を 「若いから大丈夫」と言って見逃しがちな問題 最近、若年層の生活習慣病の増加が問題となっています。その原因として挙げられているのが、生活習慣の乱れや食生活の乱れ、過度な飲酒やダイエットです。 例えばそれまで実家で暮らしていて親に当たり前のように頼っていた食生活ですが、一人暮らしを始めることによりすべて自分で考え決めていかなければなりません。しかし食に対する正しい知識が無い、調理することができない。そうなると、体のことを考えずに自由に好きな物を好きな時に食べるため、食生活が乱れます。 実際、平成21年に内閣府が行った調査によると、大学生が料理をする頻度は週に1回未満が最も多く(23.1%)、次いで「全くしない」(20.3%)となっており、毎日するという人は1割程度しかいないそうです。 食育と孤食と個食 一緒に食卓について家族や友人との時間を持つのが食育のひとつと言われています。現代では、家庭の事情があり一人で食事を食べなければならない(孤食)、家族がバラバラに好きなものを食べる(個食)の割合が増え、家族そろって生活リズムを共有することが難しくなっているとされています。平成23年に行われた内閣府の調査によると、家族と一緒に食事をする頻度について、「ほとんど食べない」と答えた者の割合は、朝食は25.5%、夕食も8.8%となっています。実家に住んでいても、健康的な食生活が送りにくくなっているというのが現状です。 特に大学生は、バイトやサークルなどで夜遅い時間まで家に帰らないことも多くなるので、「個食」や「孤食」が多くなるのかもしれません。幼い頃からの食育も大学生の生活習慣病の予防に役立つので、国や各大学でも食生活改善を促すような取り組みが行われています。 若いうちの食生活が悪いと起こること 生活習慣病は、以前「成人病」と呼ばれていました。しかし、成人病は、若い頃の生活習慣の乱れによって起こることが分かり、1996年に厚生省が「生活習慣病」と改称しました。ここで言う生活習慣とは、食事や運動、ストレス、飲酒、喫煙などです。 具体的には、糖尿病、高血圧症、脂質異常症、心臓病、脳卒中などが生活習慣病に当たります。日本人の死亡原因は、脳卒中や虚血性心疾患(心筋梗塞など)の循環器病とがんの割合が多くなっています。乱れた生活習慣を若い時から続けていると、命に関わるような病気になる可能性もあるということです。 例えば、糖尿病になると血管に障害が生じやすくなり、その結果、狭心症や最悪の場合は心筋梗塞などの重篤の病気に発展してしまいます。生活習慣病の怖いところは、単一の疾患ではなく、一つの疾患から連鎖的に命に関わる病気に進展していく点です。 「基本の食」を意識して生活する 特定非営利活動法人「地域循環研究所」が行った「大学生の食を変える!食事変革プログラム」が、大学生が摂るべき「基本の食」というものを紹介しています。ご飯・味噌汁・おひたし・焼き魚の4種類です。基本の食は脂質が少なく、野菜もたっぷり摂れ、日本人にとって理想的な食事になります。それぞれに生活習慣病を予防する意味があり、調理が簡単なのでオススメです。 テレビなどでは、生活習慣病予防に効果があるとして、さまざまな食品が伝えられていますが、どれも実践しようとすると混乱してしまい、一つに絞っても飽きてしまうということが、しばしば起きているようです。これらの情報は売上増のための企業戦略でもあります。大切なのは、健康食品を摂取することではなく、食事を改善することです。基本の食を意識して、食生活を少しずつ改善していきましょう。 早めのライフスタイルの改善を 生活習慣病は、これまで病気を早期に発見・治療することに重きが置かれていましたが、現在では、生活の質を向上させて、予防をすることこそが重要だと考えられています。今が健康だと、将来自分が病気になることなんて考えられないと思いますが、不規則な生活は少しずつあなたの体をむしばんでいます。健康診断を定期的に受けることも大切ですが、そもそもの要因を取り除くことをしていくようにしましょう。 「日本人の食事摂取基準2015年版」では高血圧予防の観点から男性 8.0g/日未満、女性 7.0g/日未満が目安とされています。高血圧予防は、生活習慣病予防の基本です。まずは、塩分摂取量を気にして、食事を摂ってみてはいかがでしょうか? 公開日:2016/10/3

生活習慣病と呼ばれるものには、高血圧、脂質異常症、糖尿病、高尿酸血症などがあります。これらは自身の生活習慣の偏りによって引き起こされますが、そのなかから、生活習慣病と関連する「酸化ストレス」についてご紹介します。 目次 生活習慣病と関連する、酸化ストレスについて 生活習慣病の主体は動脈硬化 肥満によって酸化ストレスが高まる 日々の生活習慣を見直す 生活習慣病と関連する、酸化ストレスについて 生活習慣病は、現代に流行している疾患のひとつです。生活習慣病と呼ばれる代表的なものには、高血圧、脂質異常症、糖尿病、高尿酸血症などがあります。これらは自身の生活習慣の偏りによって引き起こされる疾患です。偏食や運動不足、喫煙や飲酒の習慣、日々のストレスなどのさまざまな要因が関与しています。 そのなかでも生活習慣病に大きく関与しているものに、酸化ストレスというものがあります。生活習慣病と関連する、酸化ストレスとは一体どんなものなのでしょうか。 生活習慣病の主体は動脈硬化 生活習慣病の主な病態は、実は動脈硬化です。動脈硬化を発症する危険因子は、高血圧や糖尿病、脂質異常症のような疾患なのです。これらの疾患は一般的に「生活習慣病」と呼ばれている疾患です。 生活習慣病は日々の生活のなかにさまざまな要因があります。生活習慣だけでなく、遺伝によって発症しやすい人もいます。ですが、生活習慣病の大きな要因として考えられるのはやはり肥満なのです。 動脈硬化の発症には、酸化ストレスと呼ばれる活性酵素による脂質過酸化が主な機序とされています。そこで、この酸化ストレスが生活習慣病の発症に大きく関与している肥満と、何か関係があるのではないかという研究がなされました。 肥満によって酸化ストレスが高まる 研究の結果から、肥満によって活性酵素による脂質過酸化が増加しているということがわかりました。これは、酸化ストレスの高まりを示しているということになります。 また、この研究結果ではBMIのほかにも血圧、血糖、尿酸に関しても酸化ストレスに関与していることがわかりました。すなわち、肥満は血圧、血糖、尿酸のような要因とともに酸化ストレスを高めることで、動脈硬化の発症に大きく影響している可能性があるという結果が得られたのでした。 日々の生活習慣を見直す 生活習慣病と呼ばれている疾患は、初期の自覚症状が気付きにくいものが多いです。症状に気付いたときには、すでにかなり進行していることも珍しくはありません。 食生活の偏りや運動不足に心当たりがある人は、今日から少しずつでも自身の体のことを考えてみるとよいでしょう。また、禁煙や禁酒を希望している人は思い切って病院に相談してみることで、生活習慣の見直しに一歩近づけるかも知れません。 公開日:2016/05/16

私たちは食事からプリン体を体内に取り入れており、過剰にプリン体を摂取して体内の尿酸が増えると、高尿酸血症になってしまいます。プリン体を多く含む食品とうまく付き合うことで、高尿酸血症を予防していきましょう。 目次 過剰にプリン体を摂ると高尿酸血症に 高尿酸血症はほかの病気を併せ持っている可能性が高い 高プリン食を控えめにする 栄養バランスにも配慮を プリン体とうまく付き合って生活習慣病を予防しよう 過剰にプリン体を摂ると高尿酸血症に 私たちは食事からプリン体を体内に取り入れています。プリン体はあらゆる動植物の細胞の中にあるため、ほぼすべての食品に含まれているものです。 このプリン体が体内に入ると、肝臓で分解、廃棄物の尿酸が作られます。私たちの体の中では、常に尿酸が作られ、尿として排出されていますが、過剰にプリン体を摂取して体内の尿酸が増えると、高尿酸血症になってしまいます。 高尿酸血症はほかの病気を併せ持っている可能性が高い 高尿酸血症が続くと、尿酸が血液中に溶けきれなくなり、尿酸の結晶が関節などに蓄積します。それが激しい痛みとなって現れるのが「痛風」です。 高尿酸血症自体に症状があるわけではありません。そのまま放置しておくと、痛風や腎臓の病気、動脈硬化などの別の病気を引き起こしてしまう可能性があるということです。 また高尿酸血症の方は、高血圧、糖尿病など、別の生活習慣病を併発していることが多いそうです。 高プリン食を控えめにする 食品100gあたりプリン体が200mg以上含んでいるものを「高プリン食」と呼んでいます。高プリン食には、動物の内臓や魚の干物、乾物などが多くあります。日本痛風・核酸代謝学会などが作成した「高尿酸血症・痛風の治療ガイドライン」に掲載されているプリン体の多い食品と少ない食品を紹介します。 ■極めて多い(300mg~) 鶏レバー、マイワシの干物、イサキの白子、アンコウの肝の酒蒸し、カツオ節、煮干し、干し椎茸 ■多い(200~300mg) 豚レバー、牛レバー、カツオ、マイワシ、大正エビ、マアジの干物、サンマの干物 ■少ない(50~100mg) ウナギ、ワカサギ、豚ロース、豚バラ、牛肩ロース、牛方バラ、牛タン、マトン、ボンレスハム、プレスハム、ベーコン、ツミレ、ほうれんそう、カリフラワー ■極めて少ない(~50mg) コンビーフ、魚肉ソーセージ、かまぼこ、焼きちくわ、さつま揚げ、カズノコ、スジコ、ウインナーソーセージ、豆腐、牛乳、チーズ、バター、鶏卵、とうもろこし、じゃがいも、さつまいも、米飯、パン、うどん、そば、果物、キャベツ、トマト、にんじん、大根、白菜、ひじき、わかめ、こんぶ 栄養バランスにも配慮を 高尿酸血症を予防するためには、これらを摂り過ぎないように心がけることになります。ただし、プリン体はほぼ全ての食品に含まれており、また、上記の食品を全く摂らないのも、栄養バランスを損ねることになり、体によくありません。偏った食事で過剰にプリン体を摂取しないことが大切となります。 また、アルコール類にもプリン体は含まれていますが、仮にプリン体の極めて少ないお酒を飲んだとしても、アルコールには、尿酸を過剰に作り出したり、その排出を抑制したりする作用があります。したがって、1日のアルコールの量を控え、週に2日ほどの禁酒日を設けるとよいでしょう。 プリン体とうまく付き合って生活習慣病を予防しよう 前述のように、プリン体も適度に摂れば問題ありません。また、プリン体を多く摂ってしまったとしても、野菜や海藻類などのビタミン・ミネラルを多く含む食品を摂ることで、尿酸の排出を促すことができます。 尿酸値が気になる場合は、高プリン体食に気をつけ、アルコールを取り過ぎないようにして、適度な運動を行いましょう。どうしても高プリン食を摂ってしまう人は、バランスよく野菜や海藻類を摂っていきましょう。 プリン体とうまく付き合あうことで、生活習慣病を予防していきましょう。 公開日:2016/07/19

肥満や高血圧、高血糖のような状態は生活習慣によって起きることが多く、生活習慣によって起きる病気を生活習慣病と呼んでいます。メタボリックシンドロームは、既に何らかの生活習慣病を発症しているか、その予備軍なのかもしれません。 目次 毎日の習慣によって起きる生活習慣病 野菜を多くして満腹まで食べない ブロッコリースプラウトのスルフォラファン 血糖値を下げる玄米のγ-オリザノール ウコンの成分クルクミンも糖尿病リスク軽減に 青じそでいつも若々しく 毎日の習慣によって起きる生活習慣病 メタボという言葉をよく目にします。メタボはメタボリックシンドロームの略で、内臓脂肪が増え、高血圧や高血糖、脂質代謝異常などがあり、動脈硬化性疾患から心臓病や脳卒中などに至りやすい状態を指します。 こういった肥満や高血圧、高血糖のような状態は生活習慣によって起きることが多く、生活習慣によって起きる病気を生活習慣病と呼んでいます。メタボリックシンドロームは、既に何らかの生活習慣病を発症しているか、その予備軍なのかもしれません。 野菜を多くして満腹まで食べない 日々の生活習慣から発症する生活習慣病は、食生活からも大きな影響を受けます。私たちは年齢とともに、基礎代謝という生きていくために欠かせないエネルギーの量が減っていきます。 それに気付かず、若い頃と同じように食べていると、食べ過ぎの状態になってしまいます。それを防ぐためには、満腹になるまで食べないという心掛けが必要になります。 また、食事の内容も重要です。野菜を多めにして、食物繊維を積極的に摂れば、大腸がんのリスクを下げることができます。また、野菜には抗酸化作用があり、生活習慣病の予防に効果的だとされているポリフェノールが含まれていることが多く、動脈硬化対策として期待できます。 ブロッコリースプラウトのスルフォラファン そのほか、近年、スルフォラファンが注目されています。スルフォラファンはブロッコリーやカリフラワー、キャベツなどに含まれ、特にブロッコリーの新芽、スプラウトに多いとされています。 スルフォラファンが期待されているのは、発がん物質に対する解毒作用、抗酸化作用、肝機能の改善などで、高血糖の人は血管が損傷しやすくなりますが、その改善も期待されています。 血糖値を下げる玄米のγ-オリザノール 糖尿病についてはγ-オリザノールが血糖値に好影響を与えるのではないかと考えられています。 γ-オリザノールは玄米に多く含まれていて、古くから日本人は経験的に玄米が体に良いと考えてきましたが、沖縄では今でも玄米ドリンクなどの形でも親しまれています。玄米をよく食べる人ほど、体重が増えにくく、血管の健康状態も改善されるかもしれません。 ウコンの成分クルクミンも糖尿病リスク軽減に クルクミンはウコンに含まれています。カレーのスパイスとしては、ターメリックという名前のほうが馴染み深く、カレーの黄色の色素でもあります。ウコンは古くから生薬として使用されていて、現在、糖尿病のリスク軽減の可能性が考えられています。 そして、トウガラシの辛味成分であるカプサイシンは代謝を上昇させるとされています。代謝が上がることで、体重上昇が抑制、また、カプサイシンが胃の神経を刺激することで、食べ過ぎることを防ぐ可能性も指摘されています。 青じそでいつも若々しく 老化は誰しも逆らえないものですが、その緩和に期待されているのがビタミンCやE、各種ポリフェノールです。青じそはこれらビタミンが多く、それに加えて、細胞や組織を酸化から守る作用がある抗酸化因子を活性化させるポリフェノールDDCも含まれていて、積極的に摂ると良いでしょう。 このような食材を意識的に摂取すれば、生活習慣病のリスクを軽減できるかもしれません。これらの中にはサプリメントで摂取することが可能なものもあるため、食事から摂れないときにはサプリメントもおすすめです。 公開日:2016/04/11

糖尿病や高血圧、脂質異常症などの生活習慣病の治療のひとつ、運動療法について、その効果と運動の仕方について解説します。 目次 生活習慣病の改善の基本である運動療法とは 運動療法のメリット 運動療法を始める前に気をつけること 生活習慣病の改善の基本である運動療法とは 成人病としてもよく知られている生活習慣病は、ご存知の方も多いことでしょう。糖尿病や高血圧、脂質異常症や虚血性心疾患などの生活習慣病を改善する基本には、「運動療法」があげられます。 運動療法とは、疾患や障害の改善のために運動を活用する方法です。運動療法は、すでに生活習慣病にかかっている方の改善だけではなく、生活習慣病の予防にもつながります。 では、運動療法は続けると具体的にどのようなメリットをもたらすのかをみていきましょう。 運動療法のメリット 運動療法の主なメリットとして、下記のようなメリットがあげられます。 (1)高血圧の予防・改善 国内の研究結果によると、適切な運動療法を10週間続けることで、10mmHg~20mmHgの血圧の低下がみられる例が報告されています。また、運動療法は血圧が上がることを抑えてくれるため、糖尿病の予防や改善にもつながります。 (2)ストレス解消 運動を取り入れることで、日頃溜まったストレスが発散されやすくなります。気分がすっきりして、気持ちがよくなることで、生活習慣病の大敵であるストレスとうまくつきあうことができるでしょう。 (3)肥満解消 運動によって体のエネルギーを使うことにより、体に蓄えられた余分な脂肪燃焼を促すはたらきがあります。 (4)脂質異常症の予防・改善 トリグリセライド(中性脂肪)を減らし、HDL(善玉)コレステロールを上昇させます。これは、運動によりリポ蛋白代謝に関わる酵素の活性が増加することによってみられます。 (5)癌の予防・改善 血液の循環がよくなり、心肺機能の強化や代謝を促進し、免疫力が高まることから癌予防や改善につながります。 運動療法を始める前に気をつけること このようなメリットが期待できる運動療法は、日常生活に取り入れやすいことから始めると長続きします。 日常生活に取り入れやすい運動方法としては、ウォーキングやジョギングなどの有酸素運動があります。そのほかにも、スイミングやストレッチなどもおすすめ。 運動療法は長く続けることによって改善がみられます。しかし運動療法は、やり方を間違えると体への負担を強くしてしまい、病気が悪化する場合もあります。特に、癌などの病気の場合は、激しい運動は避けたほうがよいでしょう。 運動療法は、必ず無理をせずにご自身の体調と相談しながら、自分にあった無理のないやり方を続けることが望ましいでしょう。また、すでに生活習慣病にかかっている方は、医師に相談の上、医師の指導のもとで運動療法を取り入れてみてはいかがでしょうか。 公開日:2016/04/04

栄養バランスの偏った食事や運動不足、喫煙、過度な飲酒、ストレスといった生活習慣が原因とされる病気を総称して生活習慣病と呼んでいます。国が推進する「健康日本21」をはじめ、国の生活習慣病対策について、解説します。 目次 生活習慣が病気の原因 国が推進する「健康日本21」 数値目標と生活の指針 平均寿命よりも健康寿命を重視 指針を生活の目安に 生活習慣が病気の原因 人間はさまざまな要因で病気になります。その原因のうち、栄養バランスの偏った食事や運動不足、喫煙、過度な飲酒、ストレスといった生活習慣が原因とされる病気を総称して生活習慣病と呼んでいます。 生活習慣病には高血圧、脂質異常症、糖尿病、脳血管疾患などがあり、肥満はこれらのリスクを上昇させます。かつて、これらは成人病と呼ばれました。しかし、これら疾患のリスクが加齢により増加する傾向はあるものの、必ずしも加齢が原因ではないために、現在は生活習慣病と呼ばれています。 国が推進する「健康日本21」 1978年、国は「国民健康づくり対策」を策定、生涯を通じての健康づくりの推進や、栄養と運動、休養を健康づくりの3要素として、健康増進事業を推進することとしました。そして、この「国民健康づくり対策」は2000年、「21世紀における国民健康づくり運動」となり、これは通称「健康日本21」と呼ばれています。 健康日本21の主な目的は、生活習慣病の予防と、生活の質の向上を実現することです。そのために、健康課題の優先順位の決定、食生活、運動、心の健康、喫煙、飲酒、歯の健康、糖尿病、循環器病、がんの合計9つの分野において、具体的な数値目標を設定しました。 数値目標と生活の指針 健康日本21では、1日に摂るべき野菜の量など、生活習慣病予防のための指針となる個人目標が設定されました。また、国や地方自治体だけでなく、企業や団体による特定健診・特定保健指導制度も実施、40歳以上の国民には検診などが義務づけられています。 そして、2000年から12年間続いた健康日本21は、2013年度から第二次ともいえる新たな健康日本21が開始しました。この第二次健康日本21では、「健康寿命の延伸」とともに「健康格差の縮小」も基本方針に掲げられました。 その中では、疾病予防と健康増進、介護予防などによって、平均寿命と健康寿命の差を短縮することができれば、個人の生活の質の低下を防ぐとともに、社会保障負担の軽減も期待できる。と謳っています。 平均寿命よりも健康寿命を重視 これら、国民一人ひとりに対する方針のほかに、国はさまざまな生活習慣病の診断技術、治療技術確立のための取り組みも行っています。また、臨床のための医療関係者を育成すると同時に、研究のための人材育成も図ります。 日本は世界でも有数の長寿国となっています。平均寿命はトップクラスで、高度な医療制度も備えています。しかし、認知症や寝たきりになってしまうといったケースが目立つ今、平均寿命よりも、日常的に介護を必要とせず、自立した生活を送ることが出来る健康寿命が重視されてきています。 指針を生活の目安に 国としても、国民の健康のためにさまざまな取り組みを行い、現在もその対策などが政策課題として議論され続けています。生活における国の指針は、国民に対して一定の生活習慣を押しつけるものではありませんが、生活習慣病の予防のための目安とすることは可能なのではないでしょうか。 公開日:2016/03/14

日本人の死亡原因の3分の2を占めるといわれている生活習慣病ですが、認知症にも影響があることをご存知でしょうか。脳血管性認知症とアルツハイマー型認知症、それぞれに生活習慣病がどのように影響しているのかをご紹介しましょう。 目次 認知症のリスクが増加する生活習慣病 脳血管性認知症と生活習慣病 アルツハイマー型認知症と生活習慣病 生活習慣病による認知症を予防するには 認知症のリスクが増加する生活習慣病 日本人の死亡原因の3分の2を占めるといわれている生活習慣病ですが、認知症にも影響があることをご存知でしょうか。生活習慣病は、認知症のなかでも脳血管性認知症、アルツハイマー型認知症の発症に関与しているという論文も発表され、このなかでは生活習慣病への対策は認知症の予防だけではなく、発症後の進行抑制にもつながるとまとめられています。 それでは、脳血管性認知症とアルツハイマー型認知症、それぞれに生活習慣病がどのように影響しているのかをご紹介しましょう。 脳血管性認知症と生活習慣病 脳血管性認知症は、脳の血管が詰まったり出血したりして脳の細胞に酸素が送られない状態となり、神経細胞が死んでしまうことによって起こります。症状には、めまい、しびれ、言語障害、麻痺、感情失禁(涙もろくなる)、知的能力の低下、判断力の低下などがあり、脳がダメージを受けた部位によって異なります。 このような脳の血管に影響を及ぼすのが、糖尿病や脂質異常症、高血圧といった生活習慣病です。生活習慣によって引き起こされるII型糖尿病で、血糖値が高いままになると脳血管や脳神経に障害が起こりやすくなるといわれています。 また、脂質異常症や高血圧の場合は、動脈硬化を起こしやすく、これにより血流が悪くなり、脳梗塞や脳出血などが起きやすくなって、脳血管性認知症につながる場合もあります。 アルツハイマー型認知症と生活習慣病 アルツハイマー型認知症は、脳にアミロイドβやタウなどの特殊なたんぱく質がたまり、神経細胞が壊され減少するために起こります。症状としては、記憶障害、判断力の低下、日付がわからない、自分のいる場所がわからないなどの見当識障害が見られます。 アルツハイマー型認知症になる原因は、はっきりと解明されていません。しかし、高血圧によりアミロイドβの産生が促進され、病状が加速されるのではないか、という見方もあります。また、糖尿病についても高い相対危険度が報告されています。 生活習慣病による認知症を予防するには これまでご紹介したように、認知症のなかには生活習慣病が原因となっているものがあります。反対にいえば、生活習慣病を防げば認知症の予防にもなる、ということです。認知症の予防、というと難しいもののように感じる方もいらっしゃるかもしれません。でも、生活習慣病の予防ならば、禁煙をする、アルコールの飲み過ぎを控える、適度な運動を続けるなど、日常生活でもできることがたくさんあります。 また、このようなことを実行していても生活習慣病が心配、という方は病院に行って医師に相談をするのもよいですね。 公開日:2016/02/29

カロリーが高いから、と控える人も多いアーモンドですが、美容や健康にうれしい栄養がたくさん詰まっています。「若返りのビタミン」とさえ言われるビタミンEを豊富に含んだアーモンドの正体に迫ります! 目次 「若返りのビタミン」ビタミンEの量が抜群!肌や血管を若く保つ抗酸化パワー 悪玉コレステロールを撃退し、動脈硬化や高血圧、心臓の病気を防ぐオレイン酸 ごぼう、りんご、レタスなどより食物繊維が豊富!便秘解消や生活習慣病の予防に 「若返りのビタミン」ビタミンEの量が抜群!肌や血管を若く保つ抗酸化パワー 香ばしさとカリッとした食感を楽しめるアーモンドは、お菓子の材料やおつまみとして大人気です。おいしいだけでなく、その小さな見た目からは想像できないほど、美容や健康にうれしい栄養が詰まっています。 アーモンドに多く含まれるビタミンEの別名は「若返りのビタミン」。細胞の老化を抑える抗酸化作用があるので、肌のハリやうるおいをたもち、動脈硬化などの生活習慣病を起こしにくくしてくれます。 あらゆる食品の中でアーモンドよりもビタミンEが多いのは、せん茶とひまわり油だけ。野菜やほかのナッツ類と比べても、アーモンドのビタミンE含有量は抜群です。 ビタミンEの含有量 悪玉コレステロールを撃退し、動脈硬化や高血圧、心臓の病気を防ぐオレイン酸 ビタミンE以外にも、動脈硬化や高血圧、心臓の病気が気になる方にとってうれしい栄養が、アーモンドには多く含まれています。アーモンドの主成分であるオレイン酸は、善玉コレステロール(HDLコレステロール)は減らさず悪玉コレステロール(LDLコレステロール)だけを減らすはたらきがあります。酸化しにくいというのも、オレイン酸の特長の一つです。ひまわり油やオリーブオイル、肉の脂身などとともにナッツ類にも豊富で、その中でもマカダミアナッツやヘーゼルナッツなどに次いで、アーモンドには多く含まれています。 オレイン酸の含有量 ごぼう、りんご、レタスなどより食物繊維が豊富!便秘解消や生活習慣病の予防に 海藻類やきのこ類には及ばないまでも、アーモンドは食物繊維も豊富です。食物繊維が豊富というイメージの強い野菜や果物よりもアーモンドのほうが多いのは、意外に思われるかもしれません。十分な量の食物繊維を摂ることで、便秘の解消や生活習慣病の予防効果が期待できます。 食物繊維の含有量 ほかにもミネラルやポリフェノールなど、うれしい栄養が多く含まれている反面、アーモンドには高カロリー食品という側面もあります。食べすぎは肥満につながる恐れがあるため、1日23~25粒までを限度にすると良いでしょう。「間食として食べれば、甘いお菓子を食べるのを防げる」「食事前に食べれば空腹感がやわらぎ、食べすぎを抑えられる」といった効果が期待できるので、アーモンドは何度かに分けて食べるのがおすすめです。 また、塩分の摂りすぎにならないようにできるだけ無塩(素焼き)のものを選び、塩で味付けされたアーモンドを食べる場合は、食事に使う塩やしょう油の量を減らして塩分量を調節しましょう。 手軽で健康的、しかもおいしいアーモンド生活を、今日から始めてみませんか? 公開日:2016/01/12

大麦に多く含まれる、水溶性食物繊維をご存じですか?野菜や豆類に含まれる食物繊維とは違い、水に溶けやすく血糖値の急激な上昇を防ぐ効果が期待されています。 目次 野菜や豆類だけでは十分に摂れない食物繊維がある!? 2種類の食物繊維の違い 「大麦β(ベータ)-グルカン」で期待できる、生活習慣病の予防&ダイエット効果 忙しい朝は、クラッカーやスープで手軽に大麦を!「セカンドミール効果」に期待 野菜や豆類だけでは十分に摂れない食物繊維がある!? 食物繊維が健康の維持に欠かせないことは、常識と言ってもよいほど広く知られています。そのため健康に気をつけている方は、食物繊維の摂取を目的の一つとして、普段から意識的に野菜や豆類を食べているかもしれません。野菜や豆類が、食物繊維が豊富だということは確かです。しかし、実はそれらを食べるだけでは、食物繊維の摂取が十分ではないことをご存じでしょうか? ほとんどの野菜や豆類に多く含まれているのは、2種類ある食物繊維のうちの1種類「不溶性食物繊維」(水に溶けにくいタイプ)です。もう1種類の「水溶性食物繊維」(水に溶けやすいタイプ)は、あまり含まれていません。水溶性食物繊維には、生活習慣病の予防やダイエットをサポートするはたらきがありますが、野菜や豆類だけでは水溶性食物繊維を十分に摂取できません。そこでおすすめの食品が、水溶性食物繊維が豊富な大麦です。 2種類の食物繊維の違い ●不溶性食物繊維 水に溶けにくいタイプで、野菜や豆類などに多く含まれます。 胃の中で水分を吸うと膨張して、満腹感が持続させます。 また、便の量を増やしたり、便を正常な硬さにしたりするはたらきもあります。 ●水溶性食物繊維 水に溶けやすいタイプで、大麦に多く含まれます。 胃の中で水分を吸うと粘り気が増して、消化・吸収を遅らせて食後血糖値が急激に上がるのを抑えます。 また、余分な塩分やコレステロールを体外に排出するはたらきもあります。 大麦は、古くは紀元前6000年頃のメソポタミア文明を発祥とするイネ科の植物で、麦ごはんや麦茶などに用いられる六条大麦や、ビール・焼酎・ウイスキーなどに用いられる二条大麦といった種類があります。日本では稲作が始まった弥生時代に中国から伝わり、昭和の頃は家庭でよく食べられていました。野菜や豆類とともに、市販の麦ごはんや大麦入りの雑穀ごはんなどを食べることで、2種類の食物繊維をバランスよく摂ることができます。 「大麦β(ベータ)-グルカン」で期待できる、生活習慣病の予防&ダイエット効果 By Craig Nagy (originally posted to Flickr as Barley) [CC BY-SA 2.0], via Wikimedia Commons 大麦に含まれる水溶性食物繊維「大麦β(ベータ)-グルカン」には、食後に血糖値が急上昇するのを抑えるはたらきがあります。血糖値が急激に上がると、血糖値を下げるインスリンというホルモンが分泌されます。インスリンは、糖や脂肪を内臓脂肪としてためこむはたらきがあるので、食後の血糖値の上昇を抑えることで、内臓脂肪がつきにくくなります。さらに、大麦β-グルカンには内臓脂肪を減らす作用もあり、ダイエット効果が期待できます。そのため大麦は、肥満や動脈硬化、糖尿病、脂質異常症(高脂血症)などの生活習慣病が気になる方やその家族、ダイエットを考えている方にうれしい食品だと言えるでしょう。 食べてうれしい大麦パワー! ●食後の血糖値の上昇を抑える ●心臓病のリスクを下げる ●コレステロール値を低下させる ●内臓脂肪を減らす ●腸のはたらきを正常に保つ ●便秘を改善させる …など 忙しい朝は、クラッカーやスープで手軽に大麦を!「セカンドミール効果」に期待 食物繊維を1日の最初の食事(ファーストミール)で摂ると、次にとった食事(セカンドミール)の後の血糖値の上昇を抑えることは、「セカンドミール効果」として知られています。食後の血糖値の上昇を抑える大麦のはたらきをより効果的に生かすには、セカンドミール効果を期待して、できれば朝食として食べるのがおすすめです。それにより昼食、さらには夕食後の血糖値の上昇をやわらげることができます。大麦を含んだクラッカーやスープ、グラノーラなどを利用すれば、忙しい朝でも手軽に大麦を食事に取り入れることができます。毎日の朝食に、香ばしくておいしい大麦を、ぜひ取り入れてみましょう。 公開日:2015/09/14

国際的に見ても、日本はトップクラスの平均寿命で、長寿大国といえます。しかし、年齢を重ねれば重ねるほど、病気にかかりやすくなります。その病気の原因の多くは食生活や睡眠、運動といった生活習慣が関わっていて、それを予防することが健康寿命を延ばすことにつながります。 目次 生活習慣病を防いで健康寿命を延ばそう 高齢者では肥満だけでなく低栄養にも気をつける 鈍くなる味覚 脳梗塞や心筋梗塞の原因となる動脈硬化 生活習慣病予防には運動も大切 生活習慣病を防いで健康寿命を延ばそう 国際的に見ても、日本はトップクラスの平均寿命で、長寿大国といえます。しかし、年齢を重ねれば重ねるほど、病気にかかりやすくなります。その病気の原因の多くは食生活や睡眠、運動といった生活習慣が関わっていて、それを予防することが健康寿命を延ばすことにつながります。 高齢者では肥満だけでなく低栄養にも気をつける 年齢を問わず、よりよい食生活を送ることは生活習慣病の予防には欠かせません。肥満は生活習慣病の原因となります。ただ、高齢者層では肥満のリスクもある一方で、低栄養からの生活習慣病が発生することがあります。つまり、高齢者では、肥満の予防に加え、低栄養状態にならないための対策も必要になります。 食べ物で注意すべき点は総カロリー量だけではありません。その食事に含まれている栄養素も重要です。高齢者の場合、長年の食習慣が身についていて、その改善が必要な場合もあります。たとえば、ご飯ばかりを食べてしまう人。ご飯を食べるのは良いとしても、そればかりでは、肉や魚、乳製品などによるタンパク質などが不足しがちです。 鈍くなる味覚 また、年齢が高くなると、感覚機能が鈍くなることが知られていて、これは味覚においても同様で、同じ塩分でもこれまでと同じ塩辛さを感じられなくなったり、物足りなくなったりしてしまいます。 このために、無意識により多くの塩分や糖分を摂取してしまい、それが生活習慣病につながっていくことになります。高齢になれば、意識的に塩分や糖分を控えるなどの対策を行い、栄養バランスには、それまで以上に気をつけなければならないでしょう。 脳梗塞や心筋梗塞の原因となる動脈硬化 動脈硬化とは、動脈が硬くなり弾力性がなくなってしまうことをいいます。動脈硬化により、血管壁が硬くなり、血流を悪化させ、血流が血栓により遮られると、脳梗塞や心筋梗塞といった命に関わる病気になってしまうため注意が必要になります。 それを防ぐため、悪化させないためには、食べ過ぎないことはもちろん、コレステロールや脂肪を摂り過ぎないようにすること、アルコールを摂り過ぎないようにすること、そして、意識して水分を摂ること、血清コレステロールを下げる効果があるとされる大豆製品を食べると良いでしょう。 生活習慣病予防には運動も大切 生活習慣病は、運動不足でもかかりやすくなります。人間の体は使う器官は強くなり、使わない器官は弱くなる傾向があります。運動しなくなると、心肺機能が低下してしまいます。 さらに、運動しないと、筋力に加えて、骨も弱ってしまうのです。これには食生活も密接に関わっていますが、高齢者の骨折は寝たきりになってしまう可能性があることを知っておかねばなりません。 老いることは宿命ですが、生活習慣病などにかからず、いつまでも元気に暮らしたいというのは全ての人の願いです。そのためには、常日頃からどのようなことに気をつけるべきかなど、知ろうとする姿勢が必要になるでしょう。 公開日:2016/02/15
厚生労働省は、2008年4月から生活習慣病の原因となるメタボリックシンドロームを予防・改善するための新しい健診「特定健康診断」を始めることにしました。この特定健康診断は、これまでと何が違うのかをご紹介します。 目次 メタボ健診って何? これまでと、どう違うの? 自分の健康は、自分でまもる時代 メタボ健診って何? 私たちの健康をおびやかす高血圧、高脂血症などの生活習慣病。いまや国民医療費にも大きな負担を与えるようになっています。 そこで厚生労働省は、2008年4月から医療保険者のうち40歳から74歳までの被保険者および被扶養者を対象に、生活習慣病の原因となるメタボリックシンドローム(内臓脂肪症候群)を予防・改善するための新しい健診と保健指導を始めることにしました。 これを特定健康診断(特定健診、メタボ健診)、特定保健指導といっています。 これまでと、どう違うの? これまでは、市町村が「病気を早く発見して、早く治療する」ことを目的に健診をおこなっていました。そして健診結果で精密検査や治療が必要な人に対し、病院受診をすすめたり一般的な保健指導をしたりしていましたが、これに対し、今回のメタボ健診と保健指導には【表】のような違いがあります。 表:これまでの健康診断との違い これまでの健診・保健指導 特定健診・特定保健指導 目的 病気の早期発見・早期治療 メタボリックシンドロームの該当者と、その危険性のある者を見つけ出し、指導をして減少させる 指導対象者 健診の結果、精密検査や病気の治療が必要で、健康に関する教育をうけるための事業などに参加した人 健診を受診した人全員 指導内容 1. 健診結果の報告 2. 医療機関の受診を勧める 3. 病気や生活に対する一般的な情報提供と指導 1. 健診結果の報告 2. 生活習慣病になる危険性のレベルに合わせた、メタボリックシンドロームを予防・改善するための情報提供と指導 検査項目 老人保健事業・基本健康検査の項目 老人保健事業・基本健康診査の項目より 追加:腹囲測定、LDLコレステロール 廃止:総コレステロール定量、尿潜血、血清クレアチニン 変更:空腹時血糖またはヘモグロビンA1Cの、どちらかをすればよい 出典:厚生労働省 健康局 標準的な健診・保健指導プログラム(確定版) まず、実施主体が医療保険者に変わります。また、「メタボリックシンドロームを予防・改善する」ことが目的に加わったため、メタボリックシンドロームを判定する腹囲測定が追加されるなど、検査項目の一部も変わりました。 さらに、保険指導の内容が生活習慣病になる危険性によって、3つのレベルに分けられていて、受診した全ての人が、そのレベルにあわせた指導をうけられるようになります(図)。 さて、あなたはどのレベルに分類されるのでしょうか。 図:特定健康診断と特定保健指導の流れ 出典:厚生労働省 健康局 標準的な健診・保健指導プログラム(確定版) 自分の健康は、自分でまもる時代 厚生労働省はこの制度を実施することで、生活習慣病の該当者とその危険性のある人を、これから7年かけて25%減少させ、医療費を削減しようとしています。これに対し、本当に成果が得られるのだろうかという疑問の声もでてきています。 しかし、健康的に暮らしたいと願う人にとっては、日頃の生活習慣を見直して、健康を自己管理していくためのいいきっかけになるのではないでしょうか。 4月という新しい年度をむかえるにあたり、いちど気持ちもお腹も引き締めてみてはいかがでしょうか。 公開日:2008/03/31

メタボリック・シンドロームの行き着く先として、その恐ろしさが知られ始めている「動脈硬化」。心臓や脳の病気を引き起こす原因ですが、じつは足の病気にも関連していることをご存知ですか?今回は、足のメタボとも言うべき「PAD」についてご紹介します。 目次 手足の動脈硬化が引き起こすPAD どうやって見つける?PAD PADの治療法 手足の動脈硬化が引き起こすPAD 最近、なにかと話題のメタボリック・シンドローム。 メタボリック・シンドロームが怖いのは、高血圧、高血糖、高脂血症、肥満といった症状が、それ自体は重症にはいたらないものの、放置すると血管の内側が狭くなって動脈硬化を引き起こします。そして動脈硬化は、脳卒中や心筋梗塞といった死に至る病気を発症することがあるからです。 動脈硬化になるとどんな病気に? ●心臓に症状が出ると…心筋梗塞、狭心症 ●脳に症状が出ると…脳出血、脳梗塞 ●足に出ると…PAD PADの進行度合い I度 足が冷たい、足がしびれる、足の皮膚が青白い II度 少し歩くと足が痛くなって歩けなくなる。しばらく休憩するとまた歩けるようになる III度 じっとした状態でも足が痛むようになる IV度 足の皮膚がただれる、壊死する ※日本では「閉塞性動脈硬化症」と呼ばれることが多いのですが、海外では一般にPADと呼ばれます。 どうやって見つける?PAD 足に動脈硬化の出る病気、PAD。症状が進行して足の皮膚がただれたり、壊死する前に発見する方法はあるのでしょうか? 足の動脈硬化を調べるには、まずは脈拍を調べる方法があります。というのも、足の動脈に詰まったりしている部分があると脈が弱くなるのです。このほか、血管から雑音が聞こえることもあります。 そこで血管にトラブルが起きていることがわかったら、次は血流を調べます。ドップラー血流計や脈波計といった機器を使って、腕と足首の血圧を測定します。健康な人では腕と足の血圧はほぼ同じですが、足の動脈が狭くなっていると、その部分の血圧が下がるからです。腕に比べて足の血圧が低ければ低いほど、PADの症状が重症であることがわかります。 さらに、超音波検、CTスキャン、MRIなどの検査をすることによって、血管の狭くなっているところや詰まっている部分、また全身の血管や血流の状態を調べていきます。 PADの治療法 PADと診断されたら、最も基本的な治療法となるのは薬物療法です。動脈の詰まりの原因となる血小板のはたらきを防ぎ、血流を良くしてくれる抗血小板薬や、血液が固まってしまうのを防ぐ抗凝固薬がおもに使用されます。 ほかにも医師の監視のもと、ウォーキングやジョギングなどを実践するのも効果があるとされています。これらは筋肉を使う運動であるため、運動により血流を迂回させる別の道を発達させ、足への血流を増加させることが可能といいます。PADはいわば生活習慣病のひとつでもあるだけに、日常生活に運動を取り入れることは意義があります。 さらに、狭くなった血管に風船のついたカテーテルを入れて膨らませ、血管を広げる治療法など、PADを治すための最新治療法が次々に開発されています。 足にPADがあると、壊死などの恐ろしい結末の危険性があるほか、心筋梗塞や脳梗塞など、ほかの動脈硬化性疾患を発症する恐れがあります。PADを発見したら、全身の健康に危険信号が出ているサイン。たかが足の動脈硬化と見過ごすことなく、早めに治療を行いましょう。 公開日:2008/01/21

メタボリックシンドロームとは? 最近話題になっている用語なので、健康に関心が高い人の中には、聞いたことがある人もいるのでは?ヘルスクリックでは、以前から糖尿病や高脂血症、高血圧症などの生活習慣病を予防しよう、と伝えてきた。これらの病気は、単独でもやっかい。それなのにこれらの病気は、単独で発症するというより、肥満に伴いそれぞれが重なり合って発症することが分かってきた。その一連の症候群を、「メタボリックシンドローム」と呼ぶのである。 困ったことに、これらの病気はほとんど自覚症状がないうちに進行する。しかも、一つ一つの異常値はさほど高くなくても、複数の要因が複合的に作用することで、血液がドロドロになる動脈硬化を促進し、やがては心筋梗塞、脳梗塞といった死に直結する病を招いてしまうコワイ症候群なのだ。果たして自分は大丈夫なのだろうか?気になる人に、メタボリックシンドロームの目安をお伝えしたい。 お腹の脂肪が黄色信号! 現在、WHO(世界保健機関)やNCEP(米国コレステロール教育プログラム)が、動脈硬化予防を目的に定めた、「メタボリックシンドローム」の診断基準が、ほぼ世界基準となっている。日本でも、これらの基準を元に2005年4月、日本内科学会総会において、日本独自の診断基準が発表された。それが以下の表である。 メタボリックシンドローム診断基準 ウエスト周囲径 男性 ≧ 85cm 女性 ≧ 90cm (内臓脂肪の面積は、男女とも100cm2に相当する) これに加え、以下のうち2項目以上が当てはまること ●中性脂肪≧ 150mg/dL かつ/または HDLコレステロール<40mg/dL ●収縮期血圧(最大値)≧ 130mmHg かつ/または 拡張期血圧(最小値)≧85mmHg ●空腹時血糖値≧ 110mg/dL この診断基準では、特に内臓の周りに脂肪が蓄積された内臓脂肪型肥満(隠れ肥満のこと)が、メタボリックシンドロームの鍵と位置づけている。この基準の分かりやすさは、病院などで検査を受けなくても、家庭や職場で簡単に測定できるウエストの長さを目安にしたことだ。これが男性は85cm以上、女性なら90cm以上の人は、隠れ肥満を疑ってみたほうがよいだろう。ちなみに、日本では1000万人以上、つまり国民の約1割近くがこの診断基準に当てはまると推定されている。 まずは予防!動脈硬化への道のりを断とう 最近太ってきたなあ、と気になるあなた!まずは自分でウエストを測ってみよう。男性なら85cm以上、女性は90cm以上だったら、できるだけ早く病院に行って検査を受けることをお勧めする。そこまで行かなくても、あるいは検査を受けて、糖尿病や高脂血症などの病気にはまだ至っていなかったとしても、油断をしていたらいつ脳卒中などへの道を歩みださないとも限らない。 幸い、メタボリックシンドロームから動脈硬化性疾患と診断されるに至るまでは、比較的緩やかで長い道のりを辿る。例えば糖尿病の場合、最初は食後の血糖値だけが急上昇して元に戻りにくい食後高血糖から始まることが多い。その状態から、糖尿病を発症しても動脈硬化が進むまでは、5~10年はかかる。ただし、この間自覚症状のないまま症状が進行するケースもある。会社の健康診断などの検査で異常値が出ている人は、今のうちに手を打とう。 油の多い食品を摂り過ぎない、野菜をしっかり摂るなどバランスの取れた食生活を心がける。たばこをやめる。酒を控える。しっかり睡眠などの休養をとりストレスをためないようにする。歩けるところはできるだけ歩いて運動不足解消につとめる。こういった健康管理は、普段からきちんとできているだろうか。 生活習慣病は、いったんかかってしまえば長い付き合いとなる。治療費もバカにならないことを思えば、少しぐらい面倒でも予防するほうがオトク。生活習慣病予防は国の政策の大きな流れでもある。今日からでも、できることから確実に実行し、メタボリックシンドローム予防を心がけよう! ■関連記事 BMIチェック 糖尿病を放置しないで!セルフチェックのコツ 公開日:2006年2月27日

肥満に気をつけ、たばこやお酒はほどほどにし、定期的に運動を――などと言われても、「もう、耳にタコ!」と感じてしまう人が多いのでは?しかし、生活習慣病の芽は若いうちから生じるもの。「年をとってから気をつければいいや」とばかり、好き勝手に暮らしていると、寿命はどんどん縮まってしまう。2/1~2/7は生活習慣病予防週間。これを機に自分の生活を見直してみよう。 目次 平均余命とは?おもな年齢別平均余命 寿命を8年も縮めている三大疾病! 生活習慣から余命がわかる!? 平均余命とは?おもな年齢別平均余命 平均余命とは、現在の死亡状況が今後も変化しないと仮定したときに、各年齢の人が、その後生存できると期待される年数のこと。ちなみに、「平均寿命」(生まれてから死ぬまでの期間)とは、0歳における平均余命のことをいう。 日本人の平均寿命は、世界でもトップクラスだ。厚生労働省の調査によると、平成15年は、男性が78.36歳、女性が85.33歳。女性は19年間連続世界1位となった。戦後まもなくの昭和22年では、男性が50.06歳、女性が53.96歳だったのに比べ、飛躍的に延びていることがわかる。理由として考えられているのは、淡白な和食文化や、戦後の経済成長とともに食糧事情が向上したことなど。 下は平成15年における、おもな年齢別の平均余命だ。さて、あなたの余命はあと何年!? おもな年齢別平均余命 年齢平均余命 男性女性 0歳78.36年85.33年 10歳68.72年75.69年 20歳58.89年65.79年 30歳49.23年55.97年 40歳39.67年46.22年 50歳30.47年36.68年 60歳21.98年27.49年 寿命を8年も縮めている三大疾病! だが、はたして日本人は今後も世界のトップレベルを維持できるのだろうか。肉食を中心とする、食の欧米化は進んでいる。喫煙率も男性が48.3%、女性が13.6%と、欧米に比べるとかなり高い(2003年JT調べ)。このままでは、せっかく延びた寿命はまた縮んでしまうかもしれない。 日本人の死因として最もよく知られているのが、三大死因。すなわち「がん」「心疾患」「脳卒中」などの「生活習慣病」だ。平成15年の厚生労働省調査によると、将来予想される各死因での死亡確率は、0歳、65歳、80歳のどの場合でも、この三大死因が男女とも全体の半分を超えている。 これらの疾病が死因にならないとしたときに、どのくらい命が延びるのかを計算したデータがある。三大死因すべてを合計すると、なんと男性で8.71年、女性7.9年も寿命が延びるのだ。つまり、これらの病気にかからないよう気をつければ、男女ともにかなり長生きすることができるはず、というわけだ。 ●特定疾病で死亡しなかった場合の平均寿命の延び 【男性 8.71歳】【女性 7.90歳】 ※平成15年厚生労働省「簡易生命表」による 生活習慣から余命がわかる!? では、がんや心疾患、脳卒中をはじめとする生活習慣病を防ぐにはどうすればよいのだろう?予防法として、最も有名なのが、カリフォルニア大学のブレスロー博士による「7つの健康習慣」。日常生活において、気をつけるべき点を謳ったものだ。 ブレスロー博士による「7つの健康習慣」 1. 適正な睡眠時間をとる(7~8時間) 2. 喫煙をしない 3. 適正体重を維持する 4. 過度の飲酒をしない 5. 定期的に運動をする 6. 朝食を毎日摂る 7. 間食をしない あなたは何個当てはまっただろうか。いずれもとくに目新しさのない、簡単なものばかりだが、侮ってはいけない。下は該当する習慣の数による、年齢別の平均余命。年齢が若いほど、生活習慣によって余命に差が出やすいことがわかる。 該当する習慣の数による年齢別の平均余命 もしあなたが男性で45歳だった場合、○が0~3つだと66.6歳までしか生きられないかもしれない。これでは、生まれたばかりの可愛い孫を残してこの世を去ることになってもおかしくない。何より、これからの時代、66歳と言えばまだまだ現役だ。おおいに活躍しようというときに、志半ばで急逝――なんてことにも…。女性の場合でも73.6歳と、亡くなるにはちょっと早すぎる。 ところが、同じく男性45歳で、○が6~7つという場合は、78.1歳までは生きられそうだ。女性なら80.8歳。孫も無事成長し、子どもたちも親として落ち着きを見せている頃かもしれない。男性が75歳で、○が6~7つなら86.2歳、女性なら87.5歳まで生きられる計算となる。これならまず、大往生というところだ。 「生活習慣なんて、年をとったら気をつければすむこと」なんてタカをくくっているあなた。45歳にして、その差は歴然だ!死神が忍び寄ってくる前に、日ごろの生活を振り返ってみよう。 公開日:2005年2月7日

肥満や高血糖、高中性脂肪、高コレステロール、高血圧…。これらの危険因子が重なった状態が「メタボリックシンドローム」です。危険度が高まるとさまざまな生活習慣病が発症し、場合によっては死につながることもあります。恐ろしいシンドロームの真相に迫ってみましょう。 目次 数倍にはね上がる生活習慣病リスク メタボリックの診断基準 肥満が生み出す負のスパイラル! タル型肥満の人はご注意を! ライフスタイルを見直そう!メタボリックシンドローム予防の10か条 数倍にはね上がる生活習慣病リスク 高血糖症、高血圧症、脂質異常症――いずれも中高年がかかりやすい生活習慣病です。ところで、これら3つの病気は、共通の根っこから発症すると考えられています。すなわち、脂質代謝異常、糖代謝異常、血圧異常、内臓肥満などです。 こうした根っこがひとつならまだしも、複数持ち合わせている場合は、病気のリスクは高くなります。最悪の場合は、いくつかの病気が同時多発する可能性もあります。メタボリックシンドローム、すなわち「代謝異常症候群」は、まさにこうした複数の危険因子を抱えている状態を指します。 WHO(世界保健機構)によれば、このシンドロームにかかっている人は、現在、世界的に増え続けているといいます。米国では、実に成人の4人に1人が該当するほどとか。食事が欧米化している日本人も、けして無縁ではありません。 診断のめやすは、次のようになります。 メタボリックの診断基準 ■必須項目 ウエスト周り 男性85cm以上、女性90cm以上 ■選択項目 ※次の3項目のうち2項目以上該当 (1)中性脂肪:150mg/dL以上 または HDL(善玉)コレステロール:40mg/dL以下 (2)最高血圧:130mmHg以上 または 最低血圧:85mmHg以上 (3)空腹時血糖:110mg/dL以上 もし該当する場合、糖尿病を発症するリスクは通常の9倍。心筋梗塞や脳卒中を発症するリスクは3倍です。また、それぞれの異常度はさほど高くない、という人も含まれるので警戒が必要です。 肥満が生み出す負のスパイラル! それでは、メタボリックシンドロームはどうして起こるのでしょうか。はっきりとはわかっていませんが、大きな要因は主にふたつあります。体質と生活習慣です。 体質については不明な点が多いようです。今のところ有力とされているのは、すい臓から分泌されるインスリンというホルモンの抵抗性や、脂肪細胞の機能異常が関わっているのでは、という説です。 では、肥満がメタボリックシンドロームの原因となるしくみを説明しましょう。まず、肥満になると、脂肪組織や筋組織における糖の取り込み能力が低下してしまいます。このため、糖を代謝するときに必要なインスリンがうまくはたらかなくなるのです。さらに、肥満は筋肉や肝臓でのグリコーゲン合成酵素の活性も低下させます。結果的に、血糖値が高くなり、ますますインスリンのはたらきが阻害されてしまいます。インスリンがうまく機能しないと、糖尿病や高血圧、脂質異常症の危険が高まります。動脈硬化が促進され、冠動脈疾患にかかる可能性も出てきます。 ごく最近まで、人類は太古の昔からずっと飢餓の歴史に耐えてきました。おかげで、エネルギーが枯渇した場合の身体システムは発達しましたが、近代の飽食により、エネルギーがあふれた状態を解消する仕組みができていないのです。 タル型肥満の人はご注意を! 肥満には大きく分けてふたつのタイプがあります。女性に多い洋ナシ型と、男性に多いタル型です。洋ナシ型は、おしりや下腹部など皮下に脂肪がつきますが、タル型では、内臓周りに脂肪が蓄積されます。メタボリックシンドロームになりやすいのは後者のほうです。自分の危険度を知るには、体重やお腹の周りをチェックするとよいでしょう。 ■肥満度チェック BMI (体格指数:body mass index)の算定方法 体重(kg) ÷ {身長(m)}2=25以上 BMI計算ツール ■腹囲チェック 腹囲=男性…85cm以上、女性…90cm以上 ※日本肥満学会1999年ガイドラインによる ライフスタイルを見直そう!メタボリックシンドローム予防の10ヵ条 メタボリックシンドロームの原因は、高カロリー・高脂肪食の摂り過ぎと、運動不足に尽きます。日ごろから規則正しい食事と適切なカロリー摂取を心がけ、こまめに体を動かすようにしたいもの。外食やファーストフードはほどほどに、できれば出勤前にジョギングするなどして、肥満防止に努めましょう。 メタボリックシンドローム予防の10ヵ条 適正体重を維持する 野菜や乳製品や豆類などをしっかり食べ、バランスのとれた食事を 規則正しく食事をし、朝食を抜いたり、寝る直前に夜食を食べたりしない 脂肪の摂り過ぎに気をつける 塩辛い味つけは避ける ジュースやお菓子など、糖分の多い食品を食べ過ぎない ウォーキングやジョギング、水泳など、毎日適度な運動を 睡眠、休養は十分に たばこは百害あって一利なし。思い切って禁煙を お酒はほどほどに。週に2回は休肝日をもうけて 公開日:2004年10月25日

ライフスタイルが変化してきたことにより、成人社会に新たな病気がうまれました。それが、生活習慣病です。でも大人だけがかかると思われていた病気に、子供たちもむしばまれ始めています。今回は、子供たちの健康について考えてみましょう。 目次 増えつつある「肥満の子供たち」 子供の肥満度の出し方 小児肥満はどんな病気を招く? 増えつつある「肥満の子供たち」 ひと昔前までは、子供といえば外で暗くなるまで遊んでいたもの。でも、今は子供の遊びといえば、テレビゲームなどが主流になり、運動不足が問題となっている。その結果、肥満に悩む子供の数が増えているのだ。 文部科学省の発表によると、小中学生の肥満児はこの30年で約3倍になったと言われている! 小中学生の肥満児の出現率の推移 資料:文部科学省「学校保健統計調査報告書」 子供の肥満度の出し方 肥満度(%)=(子供の体重―標準体重)/標準体重 20%未満なら正常、20%以上で肥満、50%以上だと高度肥満と判定される。 ※標準体重は、年齢、身長、性別によって算出されています。 ちなみに、大人の肥満度は、BMI法[体重(kg)÷(身長×身長(m))]25以上なら肥満と判定される。 小児肥満はどんな病気を招く? 肥満傾向にある子供は、大人とおなじように、血圧が高くなったり、コレステロールが高くなるなど、いわゆる生活習慣病の症状が出やすい。「生活習慣病って大人だけじゃないの?」なんて思っていると、大マチガイ。肝臓に障害が出たり、動脈硬化が進行したりするのだ。 また、子供のころの肥満を放っておくと、約60~80%は大人になっても肥満のままだと言われている。 ちなみに、肥満した大人は肥満していない大人と比べ、どんな病気で死亡しているのかを調べたものが下のグラフ。第1位は糖尿病で、普通の人の約4倍だ。 「子供のころはちょっと太っているほうが健康的」というのも限度があるかも!? 肥満だと、どのくらい死亡率が高まる? 出典:「子供の生活習慣病」大国真彦 芽ばえ社

必要な量と摂ってる量のバランスはOK? 第1部でメタボリック・シンドロームを正しく理解したところで、第2部はメタボ予防の実践編。 メタボの改善&予防策として、一番よく行われる食事療法にフォーカスして実践のポイントとアンチメタボレシピを紹介した。 アンチメタボな食生活のポイント1つ目は、自分の適正エネルギーと標準体重を知ること。メタボになったり、メタボ予備群の人は1日の摂取エネルギーが必要以上にオーバーしている。 そこで、参加者に実際に自分にとっての1日の適正なエネルギー量を計算してもらった。 もし、減量が必要な場合も、急激にカロリー制限するのではなく、適正エネルギーからマイナス200~300キロカロリーを目安に。体重も1ヶ月1~2キロ程度にゆっくり落としていくのがポイントだという。 食べたい!を叶える魔法のテク“change” カロリーは制限されている。それでも、食べたい。そんな要望に応えるために、ご家庭実践編では、5つのレシピを紹介。 酢豚、パスタ、カレー、ステーキ丼、クレープと、食事制限とは一見かけはなれた人気メニューを実現した工夫とは――。 キーワードは“change” 酢豚 → お肉の種類、部位を変える パスタ → パスタの形状を変える カレー → 盛り付けを変える ステーキ丼 → お肉の種類を変える。具材を変える クレープ → ソースやクリームを変える 食事は毎日のことなので、面倒と感じてしまいがちだが、こうしたちょっとした工夫で簡単&たのしい食生活にしていくことができる、と鶴田管理栄養士。 素材と発想を変えることで、カロリーカットを実現したレシピは女性の参加者から「今晩から早速やってみたい」と好評だった。 どうしても、揚げ物が食べたい時はどうしたらいい? ただ、どうしても好物のから揚げが食べたい。そんな日もある。そんな時は?の質問に「高カロリーの揚げ物は、なるべく避けていただきたいものですが、どうしても食べたいときもありますよね。そんなときはカロリーを抑えるのには、使うパン粉を細かいものにする、などの工夫が考えられます」と鶴田管理栄養士。 会場の熱気ある雰囲気から、健康に関心のある人が多いことをあらためて実感。ヘルスクリックとして今後も情報提供していくことの意義を感じとった。

メタボの本当の意味と怖さって? 講師:板倉弘重先生 メタボリック・シンドローム――。 その言葉はよく耳にするし、実際、気にもなっている。でも、そもそもどんな病気なの? そんな方のために、第1部ではまず、易しくメタボを解説することからスタート。 テレビでもおなじみ、栄養・代謝がご専門の板倉弘重先生が、メタボリック・シンドロームの本当の意味、恐ろしさを教えてくれた。 皆さんは、「メタボリック症候群」イコール「太っている人」「ウエストが太い人」「ビール腹の人」と思っていないだろうか? 残念。実はそれはどれも正しくない。 そもそも、メタボリックとは日本語で「代謝」、シンドロームとは「症候群」。「メタボリック・シンドロームとは、内臓脂肪が増えることで血液中の糖や脂肪を分解するはたらきが正常に行われず、肥満、高血圧、高脂血症、高血糖といった様々な症状が重なって出現する病気なのです」と板倉先生。 内臓脂肪に含まれる脂肪細胞が分泌する悪玉ホルモンが、血圧を上げる、血糖値を上げる、血液をドロドロにするなど、全身で様々な悪さをはたらき、それによって様々な症状が引き起こされるという。 メタボリック・シンドロームの診断基準はこの通り。 よく、メタボ=おなかがポッコリのイメージをもたれるが、単純にウエストが太いかどうかが大事なのではなく、そこから内臓脂肪の蓄積量をチェックすることができるためにウエストが重視されている。 どうしてメタボは危険性と言われるのだろう。 それは、1つ1つの症状が軽くても重なって起こることで、脳血管障害や心疾患など命に関わる大きな病気の発生率が格段に高くなるといわれているから。 「肥満、高血圧、高血糖、高中性脂肪のうち危険因子が3つ以上重なると、心筋梗塞の発症危険度が36倍以上になることが分かっています」(板倉先生) 打つ手はあるの? メタボリック・シンドロームに該当する人は約960万人。 予備群をあわせると、約1940万人にのぼると推定されている。 「男性の2人に1人、女性の5人に1人がメタボリック・シンドロームを強く疑われる、または予備群と考えられています」と板倉先生。 防ぐ手立てはまず、日々の生活習慣を見直すこと。特に、運動と食事の2点が大事であると強調された。 ただし、やせすぎの妊婦や妊娠中のダイエットなどにより胎児への栄養が不十分だと、生まれた子どもはメタボになりやすいといわれている。 メタボは遺伝する!? 講演後の板倉先生への質問タイムでは、こんな気になる質問が寄せられた。 「確かに、メタボリック・シンドロームになりやすい体質というのはありますし、以前は遺伝が大きくかかわっているといわれていました。ただ、最近の研究では、遺伝的要素以上に環境的な要因のほうが大きいといわれています」と板倉先生。 例えば同じ遺伝子を持つ双子でも、どういう生活を送るかで、糖尿病になる、ならないに差が現れる場合もあるという。 「過剰に塩分を摂取しない、適度な運動をするなど、自分で守れることをやっていくことで『なりやすい体質』という負の遺産もカバーできると言えます」
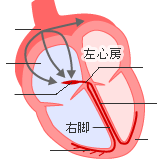
心臓は産まれてから死ぬまで休むことなく動きつづける大切な臓器です。しかし、案外知らないことも多いのではないでしょうか。基本的な心臓の病気について紹介します。 目次 なぜ増えている?心臓病 心臓病で亡くなる人の約半数が「虚血性心疾患」!? 「狭心症」はどんな病気? 「心筋梗塞」はどんな病気? 知っておきたい主な心臓病 心臓からの危険信号「不整脈」を見逃すな! なぜ増えている?心臓病 近年、心臓病の患者が増えているのをご存知ですか?現在、日本人の死因の1位はがん、続いて2位は心臓病(心疾患)、3位は脳血管疾患となっています。しかし、数年前までは、心臓病よりも脳血管疾患で亡くなる人のほうが多かったのです。ここ数年、脳血管疾患での死亡者数は減少してきているのに対し、心臓病で亡くなる人は増加傾向にあります。 ■心疾患の死亡者数と死亡率 出典:厚生労働省「人口動態統計」 なぜ、心臓病は増えているのでしょうか?その一因としてライフスタイルの欧米化が指摘されています。心臓病のなかでも、心筋梗塞や狭心症といった虚血性心疾患は、長年にわたる不適切な食生活や運動不足、ストレスなどの生活習慣が大きく関わっています。多くの欧米諸国で死因の第1位が心臓病であることを考えると、日本人も動物性脂肪をたくさん摂るなど食生活が欧米化していることが、心臓病患者が増加したことの大きな要因であると考えられているのです。 さらに、以前は心臓病といえば、50代、60代の高齢者がなる病気というイメージがありましたが、最近では30代、40代でも虚血性心疾患になる人が増えています。また、食生活の欧米化の影響などを考えると、現代の子供たちが成人するころには心臓病の患者数はますます増加するだろうと危惧されているのです。近い将来、10代20代でも虚血性心疾患が日本人の死因上位になるかもしれません。 心臓病で亡くなる人の約半数が「虚血性心疾患」!? 心臓がポンプのようなはたらきをするために、心臓の筋肉(心筋)に栄養や酸素を運んでいる血管に動脈硬化が起こり、血流が悪くなって起こる障害を「虚血性心疾患」といいます。心臓病で亡くなる人の約半数がこの虚血性心疾患です。虚血性心疾患には、「狭心症」と「心筋梗塞」があります。 狭心症と心筋梗塞の違いは、狭心症は酸素不足の状態が一時的で回復するのに対し、心筋梗塞は血栓などで心臓のまわりに巻きついている冠状動脈が完全に閉塞し、その先の血流が途絶えて心筋が壊死を起こしてしまいます。一度死んでしまった心筋は回復しないため、心臓に大ダメージを残してしまうのです。 「狭心症」はどんな病気? ■どんな病気? 冠状動脈のどこかが狭くなり、心筋に血液が十分流れなくなると心臓に必要な血液を得ることが難しくなる箇所ができます。その部分が酸素不足に陥り、胸痛、圧迫痛、動悸、息切れなどの症状を起こす病気です。昼間、何かの動作によって起こる場合を労作性狭心症といい、夜間、ことに早朝の安静時によく起こる場合を異型狭心症といいます。 ■狭心症の主な症状 労作性狭心症は、階段を駆け上がるなど何かの動作に伴って痛みが起こります。一般的には胸の中央が痛みますが、人によってはのどや下顎、歯、耳などが痛むこともあります。痛みは「ぎゅっと締めつけられるような」「圧迫するような」「焼き火箸で胸をかき回されるような」などと表現されることも。発作は1~10分程度でおさまることが多いようです。また、異型狭心症の場合は、1日のうちで決まった時間帯に発作が起こる傾向があります。 ■狭心症の発作が起きたら? 発作が起きたらまずニトログリセリンやニトロールなどを舌下頓服すると、1分くらいで効き目が現れます。 ■狭心症の治療法 労作性狭心症の場合は、心臓の仕事量を減らしたり、心臓の筋肉への酸素供給量を減少させるような内科的治療や、大動脈ー冠動脈バイパス術、冠動脈形成術のような、冠動脈を流れる血液量を増やすための外科的治療が行われます。大動脈ー冠動脈バイパス術では、開胸する必要がありますが、冠動脈形成術は胸を開けることなく皮膚の上から血管を突いて行えるため、患者に与える負担は少なくなります。 心筋梗塞はどんな病気? ■どんな病気? 心臓をとりまく冠状動脈のどこかが極端に狭くなったり完全に詰まってしまった場合に起こる病気です。そこから先の部分には、血液が行かなくなり、心臓の筋肉が死んでしまいます。冠状動脈が閉塞する原因は、血管壁に付着したアテローム(粥状硬化)によって狭くなったり、アテロームの破裂による血栓の形成などです。 ■心筋梗塞の主な症状 何の前ぶれもなく急に発作が起きます。胸が焼けるような激しい痛みに襲われ、その痛みは30分以上と狭心症より長く続きます。あぶら汗、呼吸困難、冷や汗が出て、死ぬかもしれないという恐怖感を伴うことも少なくありません。痛みの程度も一般的に狭心症より強いです。 ■心筋梗塞の発作が起きたら? ニトログリセリンやニトロールは無効か、効果があっても不十分です。激しい胸の痛みを感じたら、一刻も早く救急車を呼び、医師の診察を受けること。 ■心筋梗塞の治療法 狭心症の場合と同様に、冠動脈の閉塞・狭窄した部分をカテーテルを使って拡張する血管内の手術(経皮的冠動脈形成術)や冠動脈バイパス術などの外科的治療が行われます。冠動脈形成術では、風船やステントと呼ばれる金属などを使って血管の内腔を広げます。 知っておきたい主な心臓病 虚血性心疾患は心臓病の代表のようなものですが、そのほかにもさまざまな心臓病があります。その主だったものを紹介します。 心筋炎 心臓に風邪などのウィルスが付着して、炎症や過度の反応を起こす病気です。風邪の症状が起こってから1~2週間後に発病することが多く、軽ければ自覚症状はありません。多くの場合は、発熱、咳、頭痛、だるさなど、風邪のような症状が先行するため、気がつかず見過ごしていると心筋の細胞破壊がどんどん進んでしまい、不整脈や心不全の原因をつくることになります。 心臓弁膜症 心臓がポンプのような役割を果たす時に、血液の逆流を防ぐために心臓についている弁の開きが悪くなって、血液が心臓の部屋から出て行きにくくなったり(弁狭窄症)、弁の閉じ方が悪くなって血液が逆流してしまう(弁閉鎖不全症)病気です。 心膜炎 心臓を包み込んでいる心膜が炎症を起こす病気。心膜が急性に炎症を起こしたものを急性心膜炎、急性心膜炎や心筋梗塞の心破裂、外傷により心膜に急激に心膜液や血液が溜まってしまうものを心タンポナーデ、心膜炎が原因で心膜が固くなり、慢性の心臓拡張不全を起こすものを慢性収縮性心膜炎といます。 心内膜炎 細菌が血流によって心臓に入り、異常のある部分や弁に付着して繁殖し、発熱を引き起こす、たちの悪い病気になる可能性があります。心臓弁膜症の患者は、かかりやすいようです。 心臓からの危険信号「不整脈」を見逃すな! 心臓はポンプのように膨らんだり縮んだり(これを拍動と言う)して全身に血液を送っています。その回数はなんと1日10万回にもなります。そのリズムは、右心房の上部にある「洞結節」という特殊な心筋細胞の集まりから心臓に出される電気刺激によって作られています。洞結節で発生した電気的興奮は、洞結節→心房→房室結節→ヒス束→右脚・左脚に分かれる→プルキンエ線維→作業心筋 という順に伝わり、作業心筋に伝わると電気的興奮が起こって収縮という現象を起こします。洞結節から出される刺激は1分間に約60~100回です。これが、正常な順序で伝わっていくメカニズムを正常同調律といいます。その正常同調律以外の心臓のリズムすべてを不整脈というのです。 主な不整脈の種類は次の通りです。 期外収縮 心房や心室など、洞結節以外で命令が起き、早めのタイミングで収縮するために脈が余分に打ったり、心臓が十分に収縮できず脈がとんだように感じるもの。不整脈のなかで最も多くみられます。 頻脈性不整脈 1分間に100回以上の電気的興奮が起こるもの。主な原因としては、電気的興奮が一定の同じ場所をぐるぐる旋回する(リエントリー)と考えられています。代表的なものとして、洞性頻脈、心房頻拍、発作性上室性頻拍、心室性期外収縮、心室細動などがあります。 徐脈性不整脈 1分間に60回以下の電気的興奮しか起こらないもの。電気的興奮が起こらなかったり、電気的興奮が通らない場合に起こります。代表的なものとして、洞不全症候群、房室ブロックなどがあります。 不整脈のすべてが悪いのかというと、実はそうとも言えません。不整脈の多くは気にしなくていいものですが、血圧の低下、冷や汗、胸の違和感や苦しさ、目の前が暗くなるなどの症状を感じる時には注意が必要です。ひどい場合には、意識がなくなり、失神を起こすこともあり、生命に関わる危険性もあるからです。 自覚症状を感じたり、健康診断などでとった心電図によって不整脈が発覚したら、一度は専門医の診察を受けましょう。 公開日:2003年4月28日

生活習慣病を引き起こさないためには、毎日の生活習慣を改善することが、まずは一次予防策なのです。くどいようですが、見なおすべき生活習慣はまず食事と運動。これらは急に改善したからといって、効果が出るわけではありません。毎日の積み重ねが肝心です。 目次 予防の基本は「食事」「運動」「禁煙」 こうやって予防しよう~食事のポイント こうやって予防しよう~運動のポイント 予防の基本は「食事」「運動」「禁煙」 「生活習慣病」というからには生活習慣の乱れが病気に影響するというもの。特に、食事と運動が大きく関与している。軽度の肥満や高血圧、糖尿病、脂質異常症などの場合、治療として「食事療法」「運動療法」が取り入れられており、それらの療法は普段から行っていれば、生活習慣病の予防になります。 もちろん、そのどちらかだけを実行していてもダメ。食事も運動もセットで行うことが肝心です。 また、死の四重奏に喫煙を加えると「死の五重奏」とも言われるほど、喫煙は悪影響を与えています。生活習慣病を予防するためには、禁煙も欠かせないひとつなのです。 こうやって予防しよう~食事のポイント 食事で気をつけることは、「回数」「時間」「内容」。 基本は、「1日三度、決まった時間にバランスのとれた食事をすること」です。ちなみに、「今日は朝食を摂らなかったから、夕食はたくさん食べても過食にはならないだろう」という考えは間違いです。なぜなら、いくら1日の摂取量をオーバーしなくても、間隔を空けるほど飢餓状態が長くなり、一度にたくさん食べるまとめ食いの傾向が強くなるから。まとめ食いは食事量が多い分だけブドウ糖もたくさん作られ、それに伴いインスリンも多量に分泌され、皮下脂肪がつきやすくなる、という悪循環に陥ってしまいます。このような食生活の乱れは、生活習慣病への第一歩。とはいえ、仕事が忙しいビジネスマンは、なかなか決まった時間に野菜たっぷりのバランスのとれた食事が摂れない、というケースも多いでしょう。 そこで、「最低限、これだけは守って!」というポイントを初級・上級別にまとめました。現在、食生活が乱れている人はまず初級から始めてみましょう。 食事ポイント~初級編 ■外食では単品より定食メニューを選んで ラーメンやチャーハン、カツ丼といった単品メニューは高カロリー。しかも、使われている食材の数が少ないため、食べるならできるだけ定食メニューを選びましょう。特に、野菜が1~2品ついているものがおすすめです。 ■ファーストフードやコンビニ弁当には必ず野菜をプラス ファーストフードやコンビニ弁当には脂質や炭水化物が多く、栄養面から見るとバランスが悪い食事です。その分、野菜か豆製品を追加するように心がけましょう。ほうれん草のおひたしやきんぴらごぼう、ひじきや五目豆などがおすすめです。 食事ポイント~上級編 ■1日30品目を目標に バランスのとれた食事を、と言われても、どうすればいいか分からない時には、「1日30品目」食べるようにしましょう。マヨネーズやからしなどの調味料は除き、食材で30品目食べるようにすれば、おのずとバランスのとれた食事になります。 ■毎食の量を決めよう 食事の量が多いとどうしても肥満を招きやすくなります。1日の摂取量は1,800kcal程度がベスト。とはいえ、毎回カロリー計算をするのは大変なので、だいたい毎食の量を決めておくと分かりやすくなります。 ■週に3~4回は魚メニューを 肉ばかり食べているのはダメ。魚、特に青魚は血液をサラサラにしてくれる作用があります。サバ、イワシ、アジ、サンマなどの背の青い魚を積極的に食べましょう。 ■食物繊維の多い野菜を食べよう 野菜にはビタミンやミネラルがいっぱいです。これらの栄養素は血管の老化を防ぎ、動脈硬化の予防にもつながります。また、食物繊維は腸のお掃除屋さんとも言われるほど、腸内の余分な中性脂肪や糖質を吸着して一緒に排泄してくれます。1日に約300gの野菜(緑黄色野菜、淡色野菜、食物繊維が多い野菜など)を摂るようにしましょう。 こうやって予防しよう~運動のポイント 食事だけでは予防不足。運動も併せて行う必要がある。「日頃から運動不足で、何かやったほうがいいことは分かっているんだけど…、忙しくてなかなかできない」という方、ぜひ運動することをおすすめします。なぜなら、継続してやらなければ効果はないからです。 そのためには、ハードな運動プログラムを組むより、無理なく続けられる運動を見つけるのが得策です。 何といってもウォーキング!1日30分を目標に 手軽にできる有酸素運動といえば、やっぱりウォーキング。1日30分のウォーキングが生活習慣病予防には効果的。通勤の時、買物の時などに意識的に「はや歩き」を心がけましょう。いつもより歩幅を広く、腕を振って歩くと効果大です。早歩きを30分行うと、約100kcal消費されます。 公開日:2003年2月3日
せっかく始めた食生活や運動、喫煙など日々の予防策。きちんと効果が出ているかどうか、こまめにチェックしましょう。数値などで改善効果が実感できれば途中で挫折することも防げるはず。年に1回の定期健診や、家庭でできるセルフチェック法をご紹介します。 目次 健康診断を受けよう 家庭でこまめに体重チェック オシッコで自己管理 健康診断を受けよう 健康診断の受診率 平成10年「厚生省・国民生活基礎調査」 生活習慣病は、初期のころは自覚症状がないものが多く、自覚症状が出るころにはかなり重篤な病気に進行していることもあります。つまり、自覚症状を待っていては手遅れということも。 そこで、最も手軽に受けられるのが健康診断です。サラリーマンなら職場や健康保険組合で実施している定期健診がおすすめです。また、自営業の人や家庭の主婦でも40歳以上の国民はすべて年に1回、無料で健診が受けられます。ただし、検査項目は必要最小限に限られているため、40代からはできれば人間ドックなどを利用したほうが安心です。 「忙しくて、そんなもの受けられないよ!」と言っていては、「短い人生だったね」なんてことになりかねません。 家庭でこまめに体重チェック 年に1回の健診以外にも、もっとこまめにチェックして欲しいのが体重です。おそらく、どの家庭にも1台くらいは体重計があるとは思いますが、できれば生理的な老化がはじまる30代になったら、体重計と体脂肪計を備えるようにしましょう。 肥満は生活習慣病の入り口とも言える病気です。しかし、肥満そのものは「ちょっと体が重くなったかな」「ベルトの穴が外側になったかな」程度の自覚症状しかないため、何の対策も立てずにそのまま放っておく人が少なくありません。肥満を予防するということは、自分の体重や体脂肪、肥満度をきちんと把握することから始まります。 BMIによる肥満の測定 1. まず、体重を身長の2乗で割ってBMIを求めます 2. BMIの値をもとに肥満度を測定します BMIチェックはこちら あなたはりんご型?洋なし型? W/H 比 = ウエスト ÷ ヒップ = cm ÷ cm 男性…1.0以上、女性…0.8以上が上半身肥満 例:ウエスト(w)74cm、ヒップ(H)91cmの女性の場合、W/H比は70cm÷91cm=0.81となり、0.8以上…上半身肥満(りんご型)と判定されます。 オシッコで自己管理 人間の生理現象のひとつである尿は、体のさまざまな状態を教えてくれるスグレモノ。これも自分でチェックしやすいもののひとつです。 チェックするポイントは、「色」「ニオイ」「量」「回数」など。いつもとちがうオシッコだと感じたら、病院へ行きましょう。 尿のチェックポイント ■尿の色 健康な人の尿は淡黄色で透明です。黄色の程度は、水分を多くとれば薄くなり、汗をかいたり水分が不足すれば濃くなります。血液、膿、塩類、細菌、精液、便などが混じった場合には、赤くなったりにごったりするので要注意です。 ■尿のニオイ 健康な人はわずかにアンモニア臭がします。ただ、食事の内容によっても変化します。また、糖尿病を患っている場合、尿が果実のような甘酸っぱいニオイになります。 ■尿の量 1日1,500cc前後の尿量があります。水分を多くとれば多くなり、汗をかいたり下痢をすれば少なくなります。ただし、1日の量が100cc以下だと無尿、100~400ccの場合は乏尿といって腎臓になんらかの異常が起こっている場合があります。また、2,500cc以上の場合は多尿といってやはり腎不全などの疑いがあります。 ■尿の回数 健康な人は日中に4~5回、夜間に0~1回排尿します。この回数が異常に多くなったものを頻尿、少ないものを稀尿といいます。頻尿は膀胱炎、腎盂腎炎、尿道炎、尿路結石などの疑いがあります。 また、家庭用の尿検査試験紙も普及しています。尿を紙コップに取り、尿試験紙を浸します。その色の変化を色調表と比べて最も近い色を結果とする方法です。 さらに、最近ではトイレで尿糖値が測定できるものもあります。紙コップで尿を取る必要がなく、普通に用を足せば、その場で約1分間で測定が可能です。尿糖値が気になる人は、利用してみるのもいいでしょう。 公開日:2003年2月3日
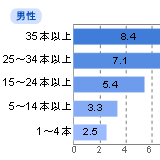
生活習慣病の一次予防策としてもうひとつ鍵を握るのが喫煙。たばこは百害あって一利なし。禁煙が成功しづらいのは、意志が弱いからではなく、ニコチン中毒症だからなのです。そんなあなたの意志を助けるために、禁煙補助薬を利用してみてはいかがでしょうか。 目次 喫煙は「死の五重奏」のひとつ たばこは依存症の一種 禁煙補助薬を利用しよう 禁煙補助薬の種類と使い方 たばこは依存症の一種 たばこは百害あって一利なし。生活習慣病の「死の四重奏」に「喫煙」を加えると、「死の五重奏」とも言われるほど、喫煙は体に悪い。 なかでも肺がんは最もたばことの関係が深い。2002年に厚生科学審議会が示した資料によると、1日に35本以上喫煙している人は非喫煙者と比較すると約8.4倍肺がんになるリスクがある。また、NIPPON DATAの「1980-90年の循環器疾患基礎調査」によると、心疾患や脳卒中で死亡する危険度は、喫煙者は非喫煙者の1.7倍だという。 生活習慣病予防に禁煙は欠かせないのだ。 喫煙本数と肺がん死亡についての相対危険度(日本) (非喫煙者を1とした場合の喫煙者の相対危険度) 出典:「今後のたばこ対策の基本的考え方について」 平成14年12月25日厚生科学審議会 たばこは依存症の一種 やめたい、やめたいと思ってもなかなかやめられないのがたばこ。なぜやめにくいのかというと、それはニコチンに強い習慣性があるからだ。ニコチンは非常に依存度が強く、身体的な依存だけではなく、精神的依存がある。 喫煙は立派な病気である。つまり、禁煙はその病気の治療なのである。その治療を精神的にだけ乗り越えようと思っても、ちょっとツライ。そんなときには、禁煙グッズを上手に利用してみるのも手。 禁煙補助薬を利用しよう 依存度の強い喫煙から抜け出すために注目を浴びている禁煙方法が、ニコチン代替療法。主なものはニコチンパッチとニコチンガムだ。禁煙にチャレンジしてみた人はご存知だろうが、禁煙でツライのはニコチンの攻撃による離脱症状と、生活習慣化した精神的依存から抜け出すこと。このニコチンパッチやニコチンガムは、とりあえず離脱症状を和らげてくれる禁煙お助けグッズなのだ。 これらのグッズを使用してまず喫煙という動作から離れることを可能にし、その後で精神的依存の治療をする、という禁煙プログラムにすれば、成功率もぐんとアップする! 禁煙補助薬の種類と使い方 禁煙補助薬には大きく分けて2つある。 ニコチンパッチ 禁煙中、「あ~、たばこが吸いたい」と思った時に使用するもの。たばこをやめた時の禁断症状を防いだり、和らげたりしてくれる。貼るサイズを変更することで、体内に入るニコチンの量を調節できる。 一般の薬のように薬局・薬店では売っていない。必ず医師の診断を受け、処方箋を書いてもらうこと。どの科で受診してもいいが、ニコチンパッチを出してもらえるかどうか、事前に電話で問い合わせてから診察を受けるといい。医療品だが、健康保険は適用されず、実費がかかる。 ニコチンガム ニコチンパッチと同様に、ニコチンを含んだガム。タールや一酸化炭素などの有毒成分は含まれておらず、ニコチンだけを含んでいる。やはり、禁煙中、たばこを吸いたいと思った時に使用するもの。 以前はニコチンパッチと同様に、処方してもらうには、医師の診断を受けていたが、平成13年9月から医師の処方箋がなくても、薬局・薬店で買えることになった。ただし、使用する際には、薬剤師の説明をしっかり聞こう。 公開日:2003年2月3日
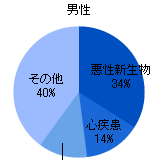
三大生活習慣病とは、「がん」「脳卒中」「心臓病」のこと。この3つの病気が日本人の死因の約6割を占めています。死の四重奏を奏で続けていると、三大生活習慣病を引き起こしてしまうかも…?ここでは、それぞれの病気の原因や症状、また発見方法をまとめてみました。 目次 三大生活習慣病とは? ほかにもある!見逃せない生活習慣病 三大生活習慣病とは? 数ある生活習慣病の中でも、「がん」「脳卒中」「心臓病」は三大生活習慣病と言われている。生活習慣病のなかでも生死に関わるこれらの病気は見逃せない。 がん なんらかの原因によって、人間の正常な細胞が突然変異してがん細胞になり、際限なく急激に増えていく(腫瘍になる)病気。悪性新生物とも言う。 ●原因は? 正常な細胞を突然がん細胞に豹変させてしまう原因には、発がん性物質の存在が確認されている。これらの物質を作り出す原因は、食生活や喫煙などの生活習慣に深く関係している。 ●主な症状は? がんは体のどの部分にも発生する厄介な病気。でも、最近では無症状のうちに定期健診で発見されているものが多い。みぞおちあたりの痛み、吐気なら胃がん、血便、便潜血なら大腸がん、咳、血痰なら肺がん、不正性器出血、ピンクのおりものなら子宮がん、などの疑いがある。 ●どうやって発見される? がんが発生する部位によって異なるが、乳がんの場合は胸のしこりに気がついたり、肺がんの場合は痰の中に血液が混じるようになって気がつくことも。いずれにせよ、早期発見のためには定期健診を欠かさないこと。 心疾患 心臓そのものに栄養・酸素を送る冠状動脈がふさがり、酸素不足になっておこる病気。一部が詰まった場合は狭心症と言われるが、完全に冠動脈の内腔がふさがってしまうと血液が遮断され、そこから先の細胞が壊死してしまう。これが心筋梗塞。 ●原因は? 食生活の乱れ、運動不足、喫煙、ストレスなどによって血管が硬化して塞がりやすくなる。 ●主な症状は? 心臓に激痛が走る。狭心症の発作は体を動かさずじっとしていれば長くても2~3分ほどで痛みが治まってくるが、心筋梗塞の発作の場合は心筋の部分的壊死が起こっているため胸痛が激しく長時間続く。すぐに救急車を呼ぶ必要がある。 ●どうやって発見される? 胸、特に左前胸部やその奥に痛みや圧迫感、締めつけられるような感じがする。さらに、左肩や首筋、顎、のどなども痛み出したら要注意。また、めまいや動悸、息切れが起こることも。 脳血管疾患 最も多い脳疾患は脳卒中。原因により大きく2つに分かれる。脳の動脈が詰まって血液の流れが妨げられる脳梗塞と、脳の動脈が破裂して出血する脳出血である。 ●原因は? 動脈が破裂し、出血してしまう最大の原因は高血圧。血圧が高いと血管にいつも負担がかかるため、傷んでしまうのだ。また、脳梗塞は動脈硬化を湯床に引き起こされることが多い病気である。 ●主な症状は? 重症の場合は、意識不明の昏睡状態、吐気、高熱が続く。また、脳卒中の場合、意識障害や手足の運動機能の障害があるのが特徴。 ●どうやって発見される? 脳梗塞の場合、目の焦点が合わない、手足のしびれ、めまい、ろれつが回らないなどの前ぶれが見られる。また、脳出血の場合、頭が重い、吐気がする、頭が激しく痛むなどの前ぶれが見られる。 ほかにもある!見逃せない生活習慣病 三大生活習慣病は死因の上位になっている重要な病気。その手前段階でなりやすい生活習慣病が、高血圧や高脂血症(脂質異常症)、糖尿病などの病気。自覚症状があまりないだけに、気がつかないうちに症状が進行してしまうことも。 糖尿病 すい臓で作られるインスリンというホルモンのはたらきが慢性的に不十分になる病気。インスリンは、血液中のブドウ糖をエネルギーとして利用する時にはたらくもので、不足すると血糖値が上がり、高血糖と呼ばれる状態になる。 ●原因は? 糖尿病は遺伝的に受け継いでいる人も少なくない。また、暴飲暴食、動物性たんぱく質の摂り過ぎも影響している。 ●主な症状は? やたらのどが渇く、空腹感、やせてきた、目がかすむ、疲れやすいなどの症状があるが、これらはかなり病気が進行してから出るもの。初期段階では自覚症状はほとんどない。 ●どうやって発見される? 定期健診で発見されることも多い。空腹時の血糖値を測定し、126mg/dl以上なら糖尿病型。正常型は70~110mg/dl未満。また、糖尿病世代と言われる40代に入ったら、尿に糖が出ていないかどうかを調べる習慣を持つことが大切。尿検査で尿糖値が陽性と出たら、一度糖尿病の検査を受けよう。 ●合併症は? 「糖尿病性網膜症」「糖尿病性腎症」「糖尿病性神経障害」が糖尿病の三大合併症。 高血圧 文字どおり、血管内の圧力がなんらかの原因によって高くなってしまった病気。そのため、血管に負担がかかり、ある日突然血管が破れたり、詰まったりしてしまう結果を招く。 ●原因は? 二次性高血圧と本態性高血圧の2種類があるが、前者は心臓病や腎臓病などの疾患からくるもの。日本人の高血圧は、後者が圧倒的に多く、その主な原因は塩分の摂り過ぎ。また、本態性高血圧は、その体質が遺伝しやすいため、身内に高血圧患者がいる場合には要注意。 ●主な症状は? 高血圧そのものは、自覚症状はほとんどない。ただ、放置すると脳卒中、心臓病、腎臓病などの危険因子になる。収縮期血圧が180mmHg、拡張期血圧が110mmHg以上の高血圧になると、頭痛やめまい、倦怠感、耳鳴り、肩こりなどの症状が出ることもある。 ●どうやって発見される? 医療機関での検査や健診で、収縮期血圧が140mmHg以上または拡張期血圧が90mmHg以上の場合は高血圧。ただし、病院や健診の時だと緊張してしまい、普段の血圧より10~20mmHg高くなることもある。 ●合併症は? 高血圧はさまざまな病気のもと。全身を網羅する血管を傷めるため、動脈硬化を引き起こし、脳卒中、心臓病、腎臓病などを招く。 高脂血症(脂質異常症) 血液中の脂質が何らかの原因によって増え過ぎてしまう病気。血管内腔に脂質が付着し、その結果内腔が狭くなってしまって血液が流れにくくなってしまう。 ●原因は? コレステロールそのものは体に必要な物質だが、過剰摂取することによって血管を詰まらせてしまう原因になる。脂質の多い食品の摂り過ぎ、運動不足などが、コレステロールや中性脂肪の過剰摂取を招く。 ●主な症状は? 糖尿病、高血圧などと同様に、高脂血症だけでは自覚症状はほとんどない。 ●どうやって発見される? 定期健診の血液検査で発見される。 (「リスク指標が刷新!脂質異常を再確認」参照)。 ●合併症は? 高脂血症は、動脈硬化、さらに心臓病、脳梗塞への導火線。 ■関連記事 BMIチェック 糖尿病を放置しないで!セルフチェックのコツ 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意 更新日:2003年2月3日

「肥満」「高血圧」「脂質異常症」「糖尿病」は、生活習慣病のなかでも「死の四重奏」と言われています。それは、これらの病気が互いに合併することが多く、脳卒中や心筋梗塞などの危険率を著しく高めるから。やっかいなことに、自覚症状がないまま進行してしまうのです…。 目次 生活習慣病って? 「死の四重奏」を奏でていませんか? こんな生活習慣がアブナイ! 生活習慣病って? いまやすっかり定着してきた「生活習慣病」という言葉。もともとは、「成人病」と言われていたことはご存知の方も多いかもしれません。どんな病気かと言えばその名の通り、体の負担になるような生活習慣を続けることによって、引き起こされる病気の総称です。 以前は、成人がかかりやすかったのですが、食生活や生活習慣の変化によって、病気の低年齢化が進み、いまや子供でもかかるほどになりました。 これらの生活習慣病は、初期段階では自覚症状が出にくいものもあり、気がつかずに放っておくと心筋梗塞や脳梗塞などを引き起こし、死につながることもあります。 生活習慣病の進行 出典:「2002生活習慣病のしおり」生活習慣病予防研究会編 「死の四重奏」を奏でていませんか? 生活習慣病のなかでも、特に「肥満」「高血圧」「脂質異常症」「糖尿病」は『死の四重奏』と呼ばれています。それは、これらの病気が互いに合併しやすく、しかも合併することでより加速度的に動脈硬化や心筋梗塞などを引き起こしかねないから。 また、これらの病気は「サイレントキラー」とも呼ばれ、自覚症状がないまま密かに病状が進行し、心疾患や脳血管疾患などの重大な病気を引き起こしてしまう可能性も大きいのです。 そうならないためにも、生活習慣病の初期症状とも言える『死の四重奏』を奏でないようにすることが重要となります。 こんな生活習慣がアブナイ! 体に悪影響を与える生活習慣といえば、たいてい想像はつくかもしれませんが、いま一度自分の生活が以下のような項目にいくつ当てはまるか、見直してみましょう。当てはまる項目が多いほど、生活習慣病への道は近くなります。 生活習慣のなかでも特に、食事、運動、休養、喫煙、飲酒の習慣が病気の鍵を握っています。あなたはどうですか? こんな生活が危険を招く! 仕事が忙しく、外食が多い 朝食を抜くことが多い 夜遅く食事をしたり、夜食をとることが多い ジュースや甘いものをよく口にする 1日1時間以上、歩かない。自分でも運動不足だと思っている 「ストレスが溜まっているなあ」と自分で感じる 毎日、日本酒2合以上(ビールなら大ビン1本以上)飲んでいる たばこを吸う

すでに健康保険は破綻の始まりを呈し、巨額な赤字が続いている。負担率はますます高くなり、病気になってもおちおち病院にも行けなくなった。このままでは国民皆保険のシステムそのものが崩壊しかねない。 目次 医療費はうなぎ登り! 医療費はうなぎ登り! 医療は年々高度化し、かかる医療コストも高くなっていく。それは治せる病気が増えるという事なのだからまだ喜ばしい。しかし一方で予防できるはずの生活習慣病の増加は喜ばしくない。 しかも国民医療費における生活習慣病費の割合は、高齢化とともに急増する事が考えられる。こうした健康保険の崩壊につながる状況をなんとかするには、結局、一人ひとりが健康でいる・病気にならないために生活習慣を改善していくしかない!それにより国民医療費を少なくする事が確実にできるのである。そうすれば、結果として、個人の病院窓口での負担だって少なくできる。

確実にやってくる高齢化社会。年々運動不足や食生活の乱れが進む日本は、このままでは、そのうち生活習慣病患者であふれかえるかもしれない。 目次 超・高齢化社会と疾病 高齢化社会での所得と医療費 超・高齢化社会と疾病 現在、次のグラフのように、やはり65歳以上の病気といえば、高血圧・動脈硬化・狭心症・心筋梗塞などの循環器系の疾患が際立って多くなっている。若い時からの生活習慣の積み重ねがハッキリと現われているのだ。 確実にやってくる超・高齢化社会。年々運動不足や食生活の乱れが進む日本は、このままでは、そのうち生活習慣病患者であふれかえる?現在14.5%の老年人口比も2025年には27.4%、2050年には32.3%となる。約3人に1人が老年だ。活力あるイキイキとした日本になるためには、一人ひとりの生活習慣改善が、社会的にも大変重要な事なのだ! 高齢化社会での所得と医療費 次のグラフの推計が示す通り、日本は急激な高齢化を迎え、所得に占める医療費の割合も増え続けることが考えられる。 同じカラダ長くを使っていると、多少の傷みが出てくるものである。しかし生活習慣改善は、その傷みを減らし、発病を防ぎ、病気の進行を遅らせる事ができる。結果として医療費の割合を減らす事ができる。 せっかく稼いだ所得なら、もっと楽しい老後に使いたい!逆に何の改善もないまま進めば、医療費のために働き続けるという矛盾した事にもなりかねない?

日本人の死因トップ3のがん・心臓病・脳卒中も心配だが、他にも生活習慣病はある。肩こり・腰痛、アレルギー、肝疾患、歯周病などについて紹介する。 目次 認知症 うつ病 歯周病 骨粗しょう症 肩こり・腰痛 アレルギー 慢性気管支炎 肝疾患 腎疾患 認知症 認知症も現在、さまざまな原因研究がされている。かつては加齢により仕方ないものという考えもあったが、コレも生活習慣の積み重ねによるのではないか?と言われてきている。 その予防・改善には脳への刺激と、体への適度な刺激が大切。適度な運動は血流を良くし、脳へ酸素を送る。神経からは運動刺激が伝わる。例えば軽度の認知症であれば、毎日1時間のウォーキングで治すことができる。反対に1日中家にいて、運動や刺激が極端に少ない状態を続けていると認知症の発症、進行が起きる。 うつ病 本人の心の問題ととらえられがちなうつ病。しかしうつ病はむしろ責任感もあり、真面目で仕事熱心な人が陥りやすい病気である。少々手を抜いて自分に甘い人より、仕事などが中心で自分の日常生活が追い詰められ体にも心にもストレスが蓄積した人が発症しやすくなる。 食事や運動・睡眠・生活リズムの乱れが原因のベースとなっている。 また自殺者の多くがうつ病である。そういう意味では日本人の死因第6位となる自殺も生活習慣病と言う事ができるかもしれない。 歯周病 歯を支えている組織の病気=歯周病は口の中の病気だから、食べかすをとる歯みがきが原因と思っていないだろうか? それだけではなく、不規則な飲食や体力の低下・疲労の蓄積も原因となる。細菌を増殖させないためには自分の体力や免疫力が重要なのだ。 骨粗しょう症 骨がスカスカになる骨粗しょう症。しかし年をとれば骨が軽くなるのは仕方ない?骨そしょう症はむしろ、骨を作る時の材料となるカルシウムやビタミン・ミネラルの不足した食生活や運動不足から起こる病気である。特に筋肉・骨を刺激する運動がなくては、しっかりした骨作りはできない。 肩こり・腰痛 パソコンの普及などにより、ますます増える肩こりや腰痛。筋肉が硬くなり、ひどい時には骨も変形し、神経を圧迫する。 原因は主に運動不足。他に内臓疾患や便秘などからも起こる。毎日の適度な全身運動があれば血液循環も良い体になり、疲労箇所に酸素が送られ解消されやすくなる。 健康な血液を作る食生活や、疲れのたまった筋肉・全身の休養も大切である。たばこは血流を悪くするので良くない。 アレルギー アレルギー発症のカギとなるのは、アレルギー原因物質と、本人の免疫機能である。まだ研究中ではあるが、近年アトピーや花粉症などのアレルギーが増えた原因として、生活習慣の乱れによる体力・免疫力の低下があげられている。 慢性気管支炎 たばこの煙や大気汚染・ほこり・刺激性の化学物資が入ってくることによって起こるアレルギー性の疾患。やはり生活習慣の乱れによる体力・免疫力の低下が発症、促進に関係する。 肝疾患 肝臓には肝炎などウイルス性による病気もあるが、アルコールによる肝障害・乱れた食生活による脂肪肝なども多い。 肝臓は良くない生活習慣にもじっと耐えていてくれる臓器だ。しかしそこにはやはり悪いものが蓄積していき、ついにはがんなどが発症してしまう。 腎疾患 腎臓はいったん傷むと元には戻れない。糖尿病は一般化してしまい軽視しやすいが、失明などさまざまな合併症を引き起こす怖い病気である。しかし正しい食事や運動・十分な休養など生活習慣により予防できる病気なのだ。

生活習慣によっては死に至る病気を引き起こし、寿命は縮んでしまいます!7つの生活習慣と死亡率の関係についての調査結果を紹介します。 目次 生活習慣で寿命が変わる! 作ろう!良い生活習慣 生活習慣で寿命が変わる! 生活習慣によっては死に至る病気を引き起こし、寿命は縮んでしまいます! 米国での調査で、下記の7つの生活習慣と死亡率の関係を検討したところ、45才の時点で ●6項目以上守っている人の平均余命 →33年 ●3項目しか守っていない人の平均余命→21年 と寿命が12年も短くなったそうです。12年といえば、第2、第3の人生でゆっくり好きなことができるのに十分な時間。それを味わえないままでは、つまらないのではないでしょうか? 作ろう!良い生活習慣 1日7~8時間の睡眠をとる 朝食をきちんと食べる 過剰な間食をしない 適正な体重を維持する 毎日適度な運動をする たばこを吸わない 過度の飲酒はしない

日本人の60%以上のかたが3大生活習慣病〔3大疾病:がん・心臓病・脳卒中(脳血管疾患)〕で亡くなっています。 目次 現代日本人の死因トップ3=生活習慣病 3大生活習慣病とは? 現代日本人の死因トップ3=生活習慣病 日本は平均寿命80歳という世界有数の長寿国!でも、誰もが健康的な長寿をまっとうできているわけではありません。健康長寿の最大の敵は、がん・心臓病・脳卒中・肝臓病・腎臓病・糖尿病などの「生活習慣病」たちです。しかもこれらは長期間、患うことが多い病気です。 3大生活習慣病(3大疾病)とは? 3大生活習慣病(3大疾病)とは、先に述べた通り「がん・脳卒中(脳血管疾患)・心臓病」です。それらはどんな原因からくる病気なのか簡単に説明します。 がん(悪性新生物) がんの原因については、いまださまざまな説が考えられています。DNA異常、細胞分裂異常、免疫機能の低下などのほか、運動不足により血液循環が悪化し体の中で酸素不足が起きるためとも考えられています。 心臓病(虚血性心疾患) 狭心症と心筋梗塞が主な病気です。心臓そのものに栄養・酸素を送る冠状動脈が塞がり、酸素不足となり起こります。喫煙や食生活の乱れ・運動不足・ストレスなどによって血管が硬化し塞がりやすくなったところに、さらに無理がかかると心臓を激痛が襲うことになります。 脳卒中(脳血管疾患) 脳に血液を送る動脈が詰まる・破裂するなどにより脳細胞の死滅が起こります。血管を詰まらせる食生活や、たばこ・ストレス・運動不足などによる高血圧が危険です。 ■関連記事 BMIチェック 糖尿病を放置しないで!セルフチェックのコツ 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意 更新日:2020/09/17

1996年、「成人病」という名称から「生活習慣病」に改められることになりました。それは何故なのでしょうか? 目次 名称は病気の原因を表わすもの 生活習慣とは何だろう? 名称は病気の原因を表わすもの 「成人病」と言えば、糖尿病や高血圧などがパッと思い浮かぶほど一般化した病名で、約40年に渡り使用されていました。 しかし1996年、その慣れ親しんだ「成人病」という名称から、ちょっと語呂が悪くて読みにくい「生活習慣病」に改められることとなりました。それは何故なのでしょうか? 「最近では子どもが糖尿病にかかるケースが多くなったというのニュースも多いから、大人だけがかかる病気というイメージの「成人病」という名称をやめたのかもしれない…」 漠然とそんなふうに思ってはいませんか? では何故「生活習慣病」という名称が選ばれたのでしょうか?その理由は、かつて「成人病」と呼ばれていたものの原因がはっきりしてきたことにありました。 成人病 40歳前後から急に死亡率が高くなり、しかも全死因に占める割合が高い疾病のことをさしていました。「中高年になれば、かかってしまうもの」というように、主に加齢が原因と考えられていました。 生活習慣病 成人病は、ときには子どもの頃からの生活習慣の積み重ねが発症や病状の進行に深く関与していることが明らかになりました。つまり年齢を超えて毎日の生活習慣が問題ということです。生活習慣を改善できれば、疾病の発症や進行を防ぐことができます。これを広く意識してもらうため、厚生労働省は「生活習慣病」という名称に変えることにしました。 生活習慣とは何だろう? 生活習慣病の発症や進行の原因となる生活習慣。しかしそれは具体的にどんなもので、病気にどう関わっているのでしょうか?まず病気の原因となる3つの要素について見てみましょう。 病気を作る3つの原因 ●生活習慣要因 食生活・運動・休養・睡眠・精神活動・飲酒・喫煙など。それらにより、自分の体に無意識に無理をさせることとなる。 ●外部環境要因 病原体、有害物質、事故、ストレッサーなど。本人の意思に関わらず外からやってくるもの。 ●遺伝的要因 遺伝子異常、加齢など。 生活習慣要因は自分自身で改善するしかありません。 しかも生活習慣要因は全要因の60%を占めています。禁煙や節酒・禁酒、休養、適度な有酸素運動、バランスのとれた食生活などがあなたのがんの予防につながるかもしれないのです。 ■関連記事 BMIチェック 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意

生活習慣病とひと言で言うけれど、具体的にはどんな病気のことなの?もしも生活習慣病にかかってしまったらどうなるのか、まとめてみました。 目次 肥満が招く代表的な生活習慣病 そのほかの生活習慣病 肥満が招く代表的な生活習慣病 生活習慣病にはいろいろあるが、なかでも肥満が招く生活習慣病は数多い。脂質異常症、高血圧、糖尿病がその代表例だ。この3つの病気は、最初の数年間はまったく自覚症状がないのが特徴。しかし、そのままにしておくと、下の図のように体が不自由になったり、最悪死んでしまう可能性もある病気なのだ。 内因:遺伝的要因 外因:生活スタイル 運動不足 不規則な生活時間 脂肪や糖分過多の食生活 喫煙による活性酸素の増加 ▼ 肥満 ▼ ●脂質異常症 血液中のコレステロール・中性脂肪の量が多い状態 ●高血圧症 血圧が高い状態 ●糖尿病 血液中のブドウ糖(血糖)の量が多い状態 ▼ 動脈硬化 動脈の壁にコレステロール(悪玉)や死んだ細胞などがへばりついて、血管が細くなったりもろくなったりする状態 ▼ 虚血状態または破裂 虚血 動脈硬化が起こる位置により異なるが、各臓器への血流が不十分になり、その部分が機能しなくなる。 つまる・破裂 血管が完全につまると、血液が行かなくなった臓器などは壊死してしまう。 弱くなった血管が破裂してしまい、体内で大出血を起こす。 心臓や脳などでこれが起こると死亡することが多い。 ▼ 体内の老化が進み寿命も短くなる 脳 脳血管性認知症=脳卒中などが原因で、脳細胞の一部が死滅し、認知症が起こるケースが多いが、脳のあちこちの比較的細い血管に動脈硬化がある場合、脳卒中の目立った症状がないまま認知症を起こすこともある。 眼 網膜症=糖尿病の合併症。網膜の毛細血管が障害され、失明することもある。 心臓 狭心症=心臓をとりまく冠動脈が動脈硬化を起こすと、心筋に血液や酸素が届かなくなり機能低下を起こしてしまう。 下肢動脈など 間歇性跛行(かんけつせいはこう)=下半身の動脈硬化によって、歩くと下肢の痛みやしびれを生じる。50~70歳の男性に多い。 そのほかの生活習慣病 高尿酸血症(痛風) 体内の細胞が古くなって分解される時にできる尿酸という物質が、血液中に増加する病気。長い間この状態が続くと、関節(特に足の親指の付け根)が痛む、痛風の症状が現れる。肉類をよく食べ、飲酒量が多い中年以降の男性が痛風になるケースが多い。 骨粗鬆症(こつそしょうしょう) 日ごろカルシウムをとる量が少ないと、骨の中のカルシウムが流れ出して骨がもろくなり、骨折などを起こしやすくる。 脂肪肝 肝臓の肝細胞の中に脂肪が蓄積した状態。長い間放置すると、肝硬変などの危険な病気になることが多い。アルコールの飲み過ぎや糖尿病などが原因で起こることがある。 胆石症 体内には、コレステロールが多くなると胆汁酸に作り変えて排出するはたらきがあるのだが、胆汁の通り道である胆道(胆のう、胆管など)に、コレステロールや胆汁成分などが固まって、石のようになってたまる病気。突然、激しい上腹部痛にみまわれて発覚することが多い。しかし、ほとんど無症状で本人が気づかない場合も少なくない。 急性膵炎 膵臓で作られる膵液という消化液のはたらきが活発になり過ぎ、膵臓の組織が消化され(溶けてしまう)て起こる病気。胆石症に続いて起こるケースが多い。 がん 日本人の食生活が肉中心に変わって、大腸がん、膵がん、乳がんなどが増加しているため、がんも生活習慣病と位置付けられる。胆石症同様、コレステロールを排出するために過剰に作られ、腸内に排出された胆汁酸が、腸内細菌の作用で発がん物質に変わるのではないかと考えられている。ただし、詳しいメカニズムについてはまだ分かっていないことが多い。 公開日:2002年1月28日

あなたの現在の生活は健康的?それとも、生活習慣病の一歩手前?自分の現状を把握して、安全度(または危険度)を確かめてみましょう。 目次 生活習慣病への近道「肥満度チェック」 生活習慣病になりやすい体質か? 生活習慣病危険度チェック 生活習慣病への近道「肥満度チェック」 皆さんご存知の通り、肥満は、糖尿病や動脈硬化、胆石、脂肪肝、乳がん、子宮がんなどなど、多くの生活習慣病を招いてしまう深刻な状態だ。まずは、自分の肥満度を確かめてみよう。肥満度を知るのに、よく使われるのが「BMI方式」だ。さっそくチェックしてみよう。 簡単にできる肥満度チェック(BMI方式) 体重(kg)÷{身長(m)×身長(m)}=肥満度指数 参考:日本肥満学会(1999.10~) BMI計算ツールはこちら もっと正確に知りたいなら体脂肪率をチェック ところで、見た目はやせていても筋肉の代わりに脂肪がいっぱいという 「隠れ肥満」も増えている。そこで、正確を期したい人は「体脂肪率」チェックをおすすめ。 体脂肪率による肥満度の判定基準は次の通り(判定基準は体脂肪計のメーカーにより異なります)。 肥満度 男性(%) 女性(%) やせ~ 9.9~ 19.9 標準10.0 ~ 19.920.0 ~ 29.9 軽肥満20.0 ~ 24.930.0 ~ 34.9 肥満25.0 ~35.0 ~ 参考:「ナショナル体脂肪体重計」取り扱い説明書 生活習慣病になりやすい体質か? 最近、肥満をはじめ、糖尿病や動脈硬化など、生活習慣病になりやすい体質が遺伝することが分かってきた。あなたの祖父母や両親、おじさんおばさんなどに、このような病気にかかった人がいるのなら、あなたもかかる可能性大というわけ。 しかし、この体質が遺伝していたとしても、心がけ次第で病気を避けることができる。一方、近親に生活習慣病にかかった人がいないとしても油断はできない。その人たちの生活がよかったために、遺伝的な要因があっても病気にかかっていないだけかもしれないのだ。 生活習慣病危険度チェック 生活習慣病は40歳以降に発症するケースが多い。以下の項目の中に、半分以上心当たりがある 人は、現在は大丈夫でも将来病気に悩まされてしまう可能性が高いのだ。特に、すでに肥満している人は病気の発症も早くなる危険性が。これを機に少しずつでも生活を見直すことをおすすめしたい。 生活習慣病危険度チェック 1. 仕事が忙しく、外食が多い 2. 毎日、ジュースを1缶(350ml)以上飲んでいる。または、おやつに甘いものは欠かせないタイプ 3. 毎日、日本酒2合以上(ビールなら大ビン1本以上)飲んでいる 4. 朝食を抜きにすることが多い 5. 夜のおやつ、または夜食をとるのが習慣になっている 6.「最近ストレスがたまっているなあ」と感じる 7. 1日1時間以上歩かない。自分でも運動不足だと思っている 8. たばこを吸う ●チェック1~3の解説 外食は脂肪を多く含む高カロリーのものが多いため、肥満を招きやすい。特にハンバーガー類、揚げ物などに注意しよう。糖分やアルコールもとり過ぎると肥満のもと。また、血液中に糖分がたまり過ぎる「糖尿病」の原因にも。砂糖は1日20gくらいまでが適当とされているが、缶ジュースによっては、 1缶でそれ以上というものもある。甘いお菓子なども同様に注意。アルコールは、チェック欄にある通り、1日に日本酒で2合くらいまでが健康な飲酒の限界だ。 ●チェック4、5の解説 「肥満解消には食べなければいいだろう」なんて、朝食を抜いたりするのは厳禁。夜食として食べた甘いものは寝ているうちに脂肪に変わってしまうのに対し、朝食を抜いても脂肪が減ることはないようだ。これは実験などでも証明されている。 ●チェック6~8の解説 普段は脂肪細胞内に貯えられている中性脂肪は、ストレスを感じて心拍数が上がることにより、血液中に放出される。この繰り返しによって血液中の中性脂肪の量が増え、動脈硬化などを引き起こす可能性があるのだ。適度な運動は肥満解消だけでなく、ストレス解消にも効果がある。最後のたばこも動脈硬化などを引き起こす危険因子だ。肥満していて血液中に中性脂肪が多い人が喫煙すると、さらに危険が増すという説もある。 公開日:2002年1月28日
肥満、糖尿病、高血圧など、生活習慣病に効くといわれる温泉もあります。全国各地の温泉をご紹介します。 目次 温泉に行くときは医師に相談を 肥満、糖尿病に効果があるといわれる温泉 高血圧に効果があるといわれる温泉 温泉に行くときは医師に相談を 高血圧や動脈硬化、糖尿病など、生活習慣病気味の人は、どんな温泉に行く前にも、必ず主治医に相談しておきましょう。温泉に入ると、一時血圧が上がることがあるため、逆に体を害することもあるからです。 また、生活習慣病に効くといわれる温泉は数多く存在しますが、1日か2日くらいつかっただけでは効果はありません。温泉療法で本当に治そうと思うのなら、温泉療法医や温泉療法認定専門医など、専門知識のある医師に指導してもらいながら、長期間かけて湯治を行う必要があります。 湯治の間も温泉につかるだけでなく、食事療法、運動療法を並行して行うことになります。 肥満、糖尿病に効果があるといわれる温泉 全国各地の肥満、糖尿病に効果ありといわれる温泉をご紹介します。ナトリウム炭酸水素塩泉(重曹泉)や硫酸塩泉の温泉の飲用が、糖尿病に効果があるといわれています。もちろんこれと並行して、水中などでの運動や食事療法、規則的な生活習慣をつけるなどを行う必要があります。このような総合的な指導をしてくれる温泉病院もあります。 温泉名 泉質 備考 元湯温泉(栃木県那須塩原市) 硫黄泉 アトピー・胃腸病などにも効果があります。「塩原十一湯」のひとつです。 増富ラジウム温泉(山梨県北杜市) 放射能泉 動脈硬化、高血圧、婦人病、便秘、痛風などにも効果。国民保養温泉地です。 上牧温泉(群馬県利根郡みなかみ町) 硫酸塩泉 肥満(飲用)、神経痛、リウマチ、胃腸病などにも効果。近くには診療施設のあるホテル、温泉病院もあります。 そのほか肥満、糖尿病に効果がある温泉 酸ヶ湯温泉(青森県青森市)・松川温泉(岩手県松尾村)・天童温泉(山形県天童市)・三朝温泉(鳥取県三朝町)・天ヶ瀬温泉(大分県天瀬町)・長湯温泉(大分県直入町)・林田温泉(鹿児島県国分市) 高血圧に効果があるといわれる温泉 熱いお湯につかると、その刺激で体の血管が収縮し、心臓にどっと血液が流れ込んで血圧が急激に上がってしまいます。このため、湯温の高い温泉や刺激の強い温泉などには、高血圧の人が入れない温泉もあります。温泉旅行に行くときに、あらかじめ確認しましょう。 また、温泉に入るときの注意事項を守ることも大切です。 温泉名 泉質 備考 板室温泉(栃木県黒磯市) 単純温泉 痛風、リウマチにも効く。国民保養温泉地です。 鹿教湯温泉(長野県丸子町) 単純温泉 胃腸病などにも効きます。 畑毛温泉(静岡県函南町) 単純温泉 神経痛、リウマチにもおすすめです。 そのほか高血圧に効果がある温泉 カルルス温泉(北海道登別市)・玉川温泉(秋田県田沢湖町)・湯岐温泉(福島県塙町)・湯屋温泉(岐阜県小坂町)・長湯温泉(大分県直入町)・林田温泉(鹿児島県国分市)

活性酸素は、生活習慣病の発病にも関連しています。特に関係が深いと考えられている動脈硬化、糖尿病との関係を探りました。 目次 動脈硬化と活性酸素 糖尿病と活性酸素 動脈硬化と活性酸素 動脈硬化とは、血管の内側の壁面に脂質、繊維、カルシウムなどが蓄積して、血管が硬くなってしまう状態をいいます。これが進むと、さまざまな成分が付着することで血管の壁面が盛り上がり、血管が細く、もろくなってしまいます。 最終的には、血液の流れが悪くなったり、血管が破裂したりします。その場所によっては命にかかわる深刻な事態にもなります。 動脈硬化には、アテローム硬化(粥状硬化)、中膜硬化、細動脈硬化の3つのタイプがあるが、このなかでも最も危険なアテローム硬化の進行に、活性酸素が関係しています。 活性酸素がアテローム硬化を悪化させる 1. 血液中の脂質の中には、コレステロールを多く含むLDL(低比重リポたんぱく)が存在します。このLDLのコレステロールが「悪玉コレステロール」で、LDLコレステロールは増えすぎると、血管の内側に入り込みます。 2. LDLは活性酸素によって酸化されると、変性LDLになります。変性LDLを異物とみなし、マクロファージ(免疫システム)がはたらきます。マクロファージは変性LDLを取り込んで活性酸素を放射し、活性酸素がさらに増えます。 3. 変性LDLを取り込んだマクロファージは脂肪分たっぷりの泡沫細胞となり、血管壁の内側にたまります。このため、血管が狭くなってしまいます。 糖尿病と活性酸素 炭水化物や糖類が消化吸収されると、血液中でブドウ糖(血糖)となります。血糖はすい臓から分泌されるインスリンというホルモンのはたらきでエネルギーに変わり、人間の活動を支えています。また、インスリンは不要なブドウ糖を中性脂肪に変えたり、細胞組織に送り込んだりするはたらきも担っています。 インスリンのはたらきが悪くなると、血糖をコントロールすることができなくなり、高血糖の状態になります。これが「糖尿病(インスリン依存型)」で、次のように、活性酸素は糖尿病の発病から合併症の進展にまで関わっています。 活性酸素は糖尿病に深い関わりを持っている 細胞内のミトコンドリアでブドウ糖からエネルギー(ATP)を産出しますが、 この過程で発生した活性酸素がミトコンドリアを変質させることがあります。 ▼ エネルギーが作られず、ブドウ糖も使われません。 ▼ インスリンを産出する、すい臓のランゲルハンス島にあるβ細胞は活性酸素の攻撃に弱いです。 ▼ 活性酸素に攻撃されてダメージを受け、インスリンの産出が減ってしまいます。 ▼ 血液中のブドウ糖の量が増えるのが「糖尿病」です。 増加したブドウ糖は全身の多くの組織や臓器でタンパク質などと反応を起こします(グリケーション)。 ▼ この反応で活性酸素が発生し、組織や臓器を攻撃すします。 ▼ 合併症の発生に関与します。 ⇒網膜症(失明することもある)・腎不全・心筋梗塞・脳血管障害・神経障害など

生活習慣病予備軍から脱するには、食生活だけでなく「動かない生活」の改善も不可欠です。日ごろ運動をしていない家族がいるなら、さっそく声をかけてみましょう。散歩したり、公園で子どもと遊んだりするだけで、十分運動になります。家族の絆も深まり、一緒に取り組む人がいれば長続きもして、一石二鳥です。 目次 生活改善1:家族で取り組む 「1日1万歩競争」 生活改善2:あと30分、早寝早起き 生活改善3:休日ゴロ寝をやめる 生活改善4:ホタル族のすすめ 親世代も気軽にできるスポーツ 生活改善1:家族で取り組む 「1日1万歩競争」 最低限の生活活動しかしない場合、1日に摂るカロリー量と実際に消費するカロリー量の差は100~300kcalぐらいになります。これが脂肪として体に貯め込まれ、肥満につながります。体重60kgの人の場合、1分間100歩のペースで歩くと30分(3,000歩)で100kcal消費すると言われています。300kcalなら、90分(9000歩)歩く必要があるわけです。 そこで提案。家族みんなが「歩数計」を持って、1日に歩いた量を競ってはいかがでしょうか?たくさん歩くとキャラクターが成長するという商品もあり、楽しく歩くことも可能です。 目標は、きりのいいところで「1日100分・1万歩」。もちろん、最初は半分くらいからでもOKです。少しずつでも、みんなで長続きさせることが大切です。 生活改善2:あと30分、早寝早起き 夜更かしの子どもが増えています。帰宅が遅いお父さんとのコミュニケーションを大切にしたいといいますが、これは、百害あって一利なしです。 夜更かしすると、つい夜食をとってしまい、肥満につながります。胃もたれして朝食が食べられないということにもなりがちです。 そこで提案。夜食の害は大人も同じです。帰宅が遅くなるときは、「ごはん・みそ汁・ 魚の煮付け・野菜の煮物・冷やっこ」など、脂肪の少ないものをさっと食べ、早く寝るようにしましょう。その分、朝早く起きて子どもとコミュニケーションをします。着替えを手伝い、15分ほど一緒に散歩。そして、夕食を控えた分ボリュームをつけた朝食を家族で囲む…。一緒に体も動かせるから、一石二鳥です。 生活改善3:休日ゴロ寝をやめる 普段なかなか休めないから休日に寝だめをしてしまいます。子供達は家の中でバタバタ。奥さんのいらだたしい怒鳴り声。そんななかで寝ていてもストレスはたまるばかりです。 提案は、休日に家族で体を動かすこと。バードウォッチングなどがおすすめです。鳥を見つける目的があるので、小さい子でも意外と歩くことができます。ハイキングなども、「落ち葉や木の実拾い」などを目的にしてやると、楽しめるようです。毎週遠出ができないなら、1~2時間、子どもと散歩してみてはどうでしょうか。のんびり歩きと早足歩きを組み合わせたり、途中、公園などで遊んだりすれば、お互いにいい運動になります。 生活改善4:ホタル族のすすめ たばこの煙は、家族の健康をもむしばんでいきます。 また、親が喫煙者だと、子供も喫煙を始める確率も高いようです。子供の目の前でたばこを吸うのは控えましょう。 親世代も気軽にできる運動 我々の親の世代も、運動不足の人が多いようです。健康で長生きしてもらうためにも、日ごろ体を動かす習慣をつけてもらう必要があるでしょう。そこで、親世代でもできるお手軽な運動をご紹介します。 人を動かすにはまず自分から。自分で運動を始めて、楽しくなってきたら手紙や電話でそのことを親に伝えてみましょう。「運動を始めようかな」と思うきっかけをつくってあげることが大切です。 ウォーキング 1分間に100歩ぐらいのペースで歩くだけ。いつでもどこでもできる気軽な運動です。タウンウォッチングやハイキングなど、プラスの目的を持つと長続きするようです。ケガのないよう、くつは底厚の専用シューズがおすすめ。安いものなら2,000円前後で買えるようです。 スイミング 自分のペースでできる全身運動です。最近は、50代以上を対象にした健康維持のためのスイミングスクールも多く、腰痛や変形性ひざ関節症などで、歩くのが大変な人でも楽しめます。 サイクリング 変形性ひざ関節症などの人に、もうひとつおすすめの運動がサイクリングです。ペダルをこぐ動作ならひざへの負担が少ないし、ひざを伸ばす筋力をつけることもできます。ゆっくりでもある程度の距離を走るのが効果的です。

1997年の11月、厚生労働省が1~5歳の幼児向けの「肥満とやせの判定表」を作成しました。この背景には、小学生の肥満、高コレステロールが増えていることが挙げられます。生活習慣病は、子供が歩き始めたころから対策することが必要な時代になったのです。 目次 あなたの子供、肥満の心配は? 糖尿病、動脈硬化などが心配される子供たち 生活習慣病の恐怖が現実になる親世代 あなたの子供、肥満の心配は? これは、厚生労働省が作成した「1~5歳の肥満とやせの判定表」です。子供のいる方は、チェックを。ただし、1~5歳は個人差が大きく成長も早いので、ここで「肥満」と出ただけで心配することはありません。 「うちの子ちょっと太りすぎかな」と思ったら、毎月1回身長と体重をはかってグラフに記入します。 半年ぐらい様子を見て、体重が身長の伸びより急激に増えているようなら、肥満の可能性が高いので、具体的な対処法を考えたほうがいいでしょう。 ただし、肥満に結びつくような生活は、早急に改善が必要です。 糖尿病、動脈硬化などが心配される子供たち 子供の症例が報告されている生活習慣病として、糖尿病と動脈硬化があります。簡単にいうと、糖分の摂りすぎと脂肪分の摂りすぎで起こる病気です。 血液中のコレステロール値という言葉は、健康診断などでおなじみですが、小学生で高コレステロールだった子供は11%ぐらいいるという報告もされています。 だからといって、いますぐ病気になったり死んだりするわけではありませんが、20代、30代で発病してしまう可能性が高いようです。 一生懸命に育てた子供が、これからというときに、大病を患ったり、最悪亡くなってしまう危険性があるのです。 お母さんが栄養バランスを考えた食事を作っても、お菓子を袋ごと与えたり(スナック菓子の脂肪分、塩分は摂りすぎると危険ですが、子供にはその調節ができません)、子供の要求に負けてジュースなどを与えているようなら(ジュース2杯ぐらいで、1日に必要な砂糖の量を軽く超えてしまうことがあります)、生活習慣病は防げません。 生活習慣病の恐怖が現実になる親世代 平成9年の統計では、生活習慣病が原因で死亡された方が、全体の63.8%もいるとされています。 ベスト3は、がん(30.1%)心臓病(15.3%)脳卒中(15.2%)。 そして、これらの病気に侵される危険性がもっとも高いのが50歳代~60歳代です。 つまり、我々の親世代では、それぞれかかる危険性が高い病気に合った、より具体的な予防対策が必要になります。また、自分のからだの異常を早期に発見して、医師に相談することも必要です。生活習慣病にかかってしまうと、本人のみならず周りの人の苦労も並みではありません。 ご両親が健康なときから、まめに顔を見せたり電話や手紙で連絡をとるなどして、生活の様子を気にかけていくことが、お互いのためになります。

生活習慣病は、文字どおり「生活習慣」が原因で起こる病気。では一体、どんな「生活習慣」が、どのように危ないのでしょうか。さっそくチェックしてみましょう。同じ家に暮らしていれば、生活習慣も自然と似てくるもの。あなたが危なければ家族も危険!ぜひ家族全員でチェックしましょう。 目次 1日にジュースをコップ2杯以上(または350ml缶1本以上)飲む… 夕飯には、肉料理を食べることが多い(1日に必要な摂取量は… 休日の食事はインスタント食品を食べることが多い。または、… 食卓には、いつも十分な量の野菜がならぶ(量の目安は1日300g… よく家族で散歩に出かけたり、スポーツをしたりする。子供… 家族の中にたばこを吸う人がいる。また、冷蔵庫の中には… 1日にジュースをコップ2杯以上(または350ml缶1本以上)飲む。また、冷蔵庫の中には、いつも必ずジュースがある。 ジュースの飲みすぎは、糖分の摂りすぎをまねく 子供も大人も、1日あたりの砂糖などの摂取量は20gが適量だと言われています(2歳~6歳、80歳以上は15g)。一方、ジュース類に含まれる糖分の量は、1本あたり20gを超えているものが少なくありません。ジュースだけでなく、甘いお菓子類も注意が必要です。小さい箱菓子でも、1日の摂取量を軽く超えてしまいます。 ■糖分の摂りすぎが原因の生活習慣病と問題症状 糖尿病、肥満、カルシウムの不足、集中力がなくボンヤリするなど神経の異常。 1日に必要な動物性たんぱく質の摂取量は男性120g、女性100g(18歳以下は下表の量) 年齢 12~345678 910111213~151617~18 摂取量(g) 5060708090100110 120130140150160140130 肉料理などの食べすぎは、脂肪の摂りすぎをまねく 「男性120g、女性100g」という数字は、普通の生活の人が1日に必要な動物性たんぱく質(肉や魚)の量になります。卵は幼児から大人まで1日50g(1個程度)です。このほか、植物性たんぱく質(豆腐、納豆などの豆製品)を1日80g(成人の場合)摂る必要があります。 たんぱく質の摂取を、肉だけに頼るのは危険です。肉の食べすぎは脂肪の摂りすぎをまねきますし、肉の脂肪に含まれる飽和脂肪酸も生活習慣病のもとになります。 ただし、運動部に所属している学生、肉体労働が多い人は別と考えましょう。 15歳~19歳の男子の場合、肉や魚は210g、成人男子で180gぐらいが必要です。また、個人差が大きい幼児期も、よく動く子で特に太ってもいないのなら、厳密に摂取量を守る必要はありません。もちろん、肉だけでなく魚や豆製品もバランスよく食べることが大切です。 ■肉の食べすぎが原因の生活習慣病と問題症状 脂肪の摂りすぎによるもの…肥満、心臓や肝臓に脂肪がたまります。 脂肪心や脂肪肝など飽和脂肪酸の摂りすぎによるもの…高血圧、動脈硬化、心臓病。 また、結腸がん、肺がん、乳がんなどにもなりやすいといわれています。 休日の食事はインスタント食品を食べることが多い。または、いつも戸棚の中にスナック菓子(ポテトチップスなど辛い系)がある。1日に摂る塩分の量は10g程度を目安にしたい 日本人の約4割は、塩分を摂ると血圧があがってしまう体質(食塩感受性)だと言われています。 このため、厚生労働省では1日6g未満にとどめるよう勧めています。普段の食事も、なるべく薄味にすることが大切です。 ところが、インスタント食品の場合、塩分の調整がなかなかできません。 例えば、インスタントラーメンに含まれる食塩の量は約5g。1日の半分の食塩を1食で摂ることになってしまいます。 また、インスタント食品やスナック菓子などには、不飽和脂肪酸や、カルシウムの吸収を阻害するリン(リン酸塩)も多く含まれています。 ■塩分の摂りすぎが原因の生活習慣病と問題症状 高血圧…動脈硬化、虚血性心疾患(狭心症、心筋梗塞など)、脳卒中(脳梗塞、脳出血、くも膜下出血など)。 食卓には、いつも十分な量の野菜が並ぶ(量の目安は1日300g以上、9歳以下は下の表の量)。 年齢 1~23~56~8 摂取量 120g150g210g 野菜は生活習慣病を駆逐する いろいろな野菜に含まれるビタミンやミネラル。これらは、体組織の成長や保持、機能調節の役割を果たしているだけでなく、生活習慣病を防ぐはたらきをしていることも明らかになっています。 9歳以上が、1日に摂りたい野菜類の量は、野菜300g(そのうち3分の1以上は、ほうれんそうやにんじんなどの緑黄色野菜からとる)、芋類100g、果物200g。 あなたの家庭では、ちゃんと摂取できているでしょうか。 ■生活習慣病を防ぐと言われている栄養素などとそれを多く含む食品 ビタミンAベータカロチン がん予防緑黄色野菜、海藻類、レバー ビタミンC がん、脳卒中予防野菜、果物、芋類 ビタミンE 動脈硬化、高血圧予防緑黄色野菜、植物油、魚、卵 食物繊維 大腸がん、虚血性心疾患、動脈硬化など納豆、おから、ごぼう、野菜類 よく家族で散歩に出かけたり、スポーツをしたりする。子供は、家の中よりも外で遊ぶことが多い。 運動不足は肥満のもと 最低限の活動しかしなかった場合、1日に消費されるカロリーは大体1,900~2,100kcalぐらいとなります。日本人が1日に摂るカロリーは平均2,200kcal(厚生労働省による)ですから、1日あたり100~300kcal余り、脂肪として体に貯えられることになります。100kcal分の脂肪は11gと少量ですが、毎日体に貯め続ければ、3年で約12kg。馬鹿にできない数字です。 子供の場合、簡単には計算できませんが、太り気味で外遊びがキライというなら、運動不足が原因のひとつと考えていいでしょう。 ■肥満が原因の生活習慣病 高血圧、心臓病、脂肪肝、糖尿病など。 家族の中にたばこを吸う人がいる。また、冷蔵庫の中にはいつもビールが冷えている。 たばこ&お酒 夫だけがたばこを吸っている家庭なのに、妻が肺がんで死亡してしまう…。その危険性は、夫婦ともに吸わない家庭に比べて約1.5倍高くなるといいます。また、子供の肺炎や気管支炎の発生率も、喫煙家庭は2倍に高まるそうです。たばこは自分だけでなく、周りの家族も「生活習慣病予備軍」に巻き込んでしまうのです。 お酒については、一般的に1日に飲む量が日本酒で3合を超えると、急に心身の障害が増えてくることが確認されています。 したがって、日本人の飲酒量の限界はだいたい1日2合以下と考えたほうがよいでしょう(ビールなら大ビン1本、ウイスキーならダブル1杯半)。 また、週に2回はお酒を飲まない「休肝日」を設けるとよいでしょう。 ■たばこやお酒が原因といわれる生活習慣病 たばこ…がん(特に肺がん)、虚血性疾患(狭心症、心筋梗塞)、胃潰瘍など。 アルコール…アルコール性脂肪肝、肥満(おつまみが原因)など。 ■関連記事 BMIチェック 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意
ある日、家族の誰かが病気にかかったら…。どんな症状、痛みや苦しみがあるのでしょうか。金銭的苦痛、精神的苦痛などは、どうなっているのでしょうか。しっかり考えてみましょう。 ここでは、もう一度3大生活習慣病と呼ばれるがん、虚血性心疾患(心臓病)、脳卒中などを中心におさらいします。 なお、治療費は個人差が大きいのであくまでも目安と考えてください。また、医療保険が摘用されるので実際の負担はサラリーマンで3割になります(高額療養費については別途返還される制度もあります)。 目次 がん 虚血性心疾患 脳卒中 そのほかの病気 がん ウイルスや細菌、放射線や紫外線、たばこ、遺伝子などが原因で、体の中の正常な細胞が悪性なものに突然変異を起こしてしまう病気です。 悪性の細胞はどんどん増殖し、体をむしばんでいきます。日本人の死亡原因の第1位です。 手術などで治すことのできる「早期がん」の段階では無症状のことが多いようです。 つまり、自覚症状が出たときには、ある程度進行していることが少なくありません。定期検診が必要と言われるゆえんです。 種類によって症状はいろいろありますが、代表的なのは、しこりや腫れ、出血、痛みなどです。以下、生活習慣が大きな原因と言われている「胃がん」「肺がん」「大腸がん」について、ご紹介します。 胃がん 早期には症状はありません。進行するに従って、胃の痛み、胸やけ、吐き気などがあります。 治療はがんの切除が基本となります。早期なら、開腹はせず、内視鏡(胃カメラ)を使います。これができない場合は開腹して、がんができている場所を切除することになります。場合によっては胃を全部摘出することもあります。 進行がんの場合は、抗がん剤を併用することが多いです。 胃がん 肺がん 早期には症状がないことが多いようです。ただ、風邪のほかの症状はないのに、咳だけがしつこく続いたり、咳と一緒に出た痰に、血が混じるなどの症状があるケースもあるようです。 治療法は手術が最も効果的なようです。場所によっては、胸を開かずに、胸腔鏡下内視鏡手術で病巣を取り出すことも可能です。 肺がん 大腸がん いちばん多い症状は、便に血が混じることです。血液といっても目に見えないものもあり、便潜血反応を調べる検便が重要になります。このほか、便が細い、便秘と下痢を繰り返すなどのときも注意が必要です。 治療は胃がんと同様、早期であれば大腸内視鏡で開腹せずに診療が可能です。 大腸がん ■治療費の例 早期胃がんを手術して治療(入院)…約80万円(入院中の食事は除く) 虚血性心疾患 狭心症、心筋梗塞など血管や心臓の病気です。 心臓を取り囲むように走っている冠動脈が油がたまり、細くなったり血管が固くなったりするのが冠動脈硬化。そのために血流が不足したときに起こるのが狭心症です。 血流が完全に途絶え、その先の心筋が壊死してしまうことによって起こるのが心筋梗塞です。心筋梗塞になると、心筋がはたらかなくなるポンプ不全(急性心不全)と不整脈により死亡することが多いようです。高血圧、脂質異常症(高脂血症)などが原因で起こります。 検査などで冠状動脈硬化がみつかれば、その治療を行うことになります。治療法としては、血管の中に細長い風船のようなものを入れて膨らまし、つまったところを直す方法(PTCA)がまず考えられます。これでは治療が難しい場合は、俗に「バイパス手術」と呼ばれる手術が行われます。 運動などをすると胸が重苦しくなったり、締め付けられるように痛んだりということが起こる場合、一度病院で検査をしてもらった方がいいでしょう。 ■治療費の例 心筋梗塞の緊急治療で、PTCAが行われた(入院)…約150万円 バイパス手術が行われる場合(入院)…約240万円 脳卒中 脳にある動脈がつまったり(脳梗塞)、出血したり(脳出血)、動脈のこぶ(動脈瘤)が破裂したりして(くも膜下出血)、脳に障害を与える病気です。いったん発病すると、死をまぬがれたとしても、からだのマヒ、言語障害、意識障害などの後遺症を残すことが多いようです。高血圧、脂質異常症(高脂血症)、糖尿症などが原因に挙げられます。 脳卒中はどれも発症したらすぐに病院で治療を受けないと危険です。 症状は、急激に出るものが多く、起こった部位によって異なります。意識障害、運動麻痺、言語障害などの明らかに脳の症状と思われるものだけでなく、頭痛、嘔吐、フラフラ感といった症状のみの場合もあるので、注意が必要です。 くも膜下出血は基本的に手術を行います。脳梗塞、脳出血は部位によるが手術が行われることもあります。一般的には内科による治療を行います。 しばらくは入院が必要となり、半数近くの人が後遺症によるハンディキャップを負っています。 ■治療費の例 脳卒中の救急救命処置にかかる費用(1日目)…約8万円(検査料も含む) 手術の費用(脳動脈瘤入血管クリッピング) …約56万円(麻酔料も含む) 手術後のリハビリ入院費用(20日分)…約40万円(食費は除く) ※手術前後の入院費用は省略しています。また、手術後、後遺症があった場合のリハビリ入院は、3ヵ月ぐらいかかるようです。 そのほかの病気 糖尿病 体内で栄養分としてのブドウ糖を細胞に送り込むとき、必要なインスリンというホルモンの作用が低下してしまうと糖が吸収されません。そのために血液中の糖分濃度が高くなって尿にあふれてしまう病気を糖尿病と呼びます。この状態をそのままにしておくと、血管や神経、腎臓、目など、全身のいたるところに障害が出てきます。 治療法は食事、運動療法が基本ですが、それでも血糖が高いときは血糖降下剤やインスリンなどの薬物療法を行います。 ■治療費の例 週1回通院して、飲み薬による治療を行う場合…1ヵ月約1万5000円 糖尿病 骨粗鬆症(こつそしょうしょう) 人の骨組織には骨を作る細胞と、骨を破壊する細胞があります。歳を重ねると、骨を作る細胞の機能低下や破壊細胞の活動が盛んになって、骨の硬い部分がもろくなり、骨折しやすくなるのがこの病気です。女性ホルモンが関係し、閉経後の女性に多くみられます。 治療法は、骨折しない限りは、カルシウムの多い食品を摂り、カルシウムの吸収を促進させるビタミンDを増やすために日光の下で体をよく動かすことが基本となります。 骨粗鬆症(こつそしょうしょう)

大人も子供も、生活習慣病の予防には食生活の改善から。ここで紹介するメニューはみんな簡単なものばかりです。休日は、コンビニも使った健康メニューで家族を驚かせてみてはいかがでしょうか? 目次 コンビニ弁当でバランスをとる 簡単、手作りの野菜料理をプラス コンビニ弁当でバランスをとる 肉メイン弁当は2人で分ける 「ハンバーグ弁当」「カツ弁当」などの肉の量は測ってみると120g~130gあります。成人男性の1日に必要な肉や魚の摂取量と同じです。1食分と考えれば、半分ぐらいに押さえたほうがよいでしょう。 ごはんは、男性にちょうどいいぐらいの量ですので、もう1人分はおにぎりか白飯をプラス。3人以上の家族なら、肉メイン弁当1品、「幕の内弁当」など魚メイン弁当1品といった選び方をするとよいでしょう。 豆製品メニューを追加 肉を控えた分、豆腐、納豆などの豆製品をプラス。朝、昼に豆製品を食べていなくても、納豆なら40g(1パック弱)、豆腐なら140g弱(2分の1丁弱)をとれば十分です。 市販の五目豆や枝豆などを選んでもいいですが、糖分や塩分量が多いので注意しましょう。 野菜の1品メニューを追加 定食弁当だけでは、野菜不足はまぬがれません。「ホウレンソウのおひし」「ヒジキの煮物」「きんぴらごぼう」「サラダ」などお惣菜のうち、大人1人あたり1品程度選ぶようにしましょう。 夕食で摂りたい野菜の量は120g~150g(1日に必要な量の4~5割で計算)です。コンビニのお惣菜1パックは大体130g前後となります。 2人で選ぶなら、野菜サラダ+ホウレンソウなど緑黄色野菜がおすすめです。ただし、マカロニサラダやポテトサラダなどは、油脂分が多い割に野菜は少ないので避けた方がよいでしょう。サラダのドレッシングも半分くらいに押さえておきましょう。 デザートに果物かヨーグルト デザートもプラスするなら、カルシウムが摂れる無糖のヨーグルトがイチオシです。果物などが入っているのもおいしいですが、買うときに糖分のチェックをお忘れなく。 みかんやりんごなどの果物が売っているのなら、それを選ぶようにしましょう。 簡単、手作りの野菜料理をプラス 上で紹介したように、コツさえ押さえればコンビニ弁当でもバランスは十分とれます。ただ、心配なのが塩分と糖分です。 そこで、お惣菜などの代わりに手作りの1品を加えてみましょう。料理の経験ゼロでも大丈夫!簡単メニューです。 かぼちゃとミニトマトのさっとサラダ かぼちゃ8分の1切れ(150g程度)をひとくち大(2cm×1cmぐらい)に切り、水をさっとかけた後、耐熱容器に入れてふたをする(ラップをかけてもよい)。これを、3分間レンジで加熱。 やわらかくなったら、マヨネーズ大さじ半分くらいとヨーグルト大さじ1杯ぐらいかけて混ぜる(ヨーグルトはなくてもよい)。塩味が足りないときは、ほんのちょっと塩を加えてもよい。 ミニトマト4~5個(50g)程度を添えてできあがり。 (1cm角ぐらいに切ったチーズ゛や、はんぺんなどを一緒にまぜてもおいしい) 大根のふりかけ漬け 大根100g(3cmぐらい)を5mmぐらいの厚さに切って、4つ割する(いちょう切り)。 これに、ふりかけをご飯1膳分ぐらいかけて混ぜる。 10分ぐらいおいたらできあがり(きゅうりなどでも同じようにできる)。 さつま芋のオレンジジュース煮 さつま芋半分ぐらいを1cmの厚さに切る(太いときはさらに2分の1ぐらいに切る)。 10分ぐらい水に浸けた後、芋をなべに入れて、芋の頭がちょっと見えるくらいまで、オレンジジュースを入れて煮る。 芋がやわらかくなったらできあがり。

「みかんが色づくと医者が青ざめる」 ことわざにもある通り、果物をたくさん食べると、がんや高血圧、心臓病などの生活習慣病を防ぎ、健康を増進して、医者要らずになることが最近の研究で分かってきました。 果物に含まれるビタミン類、カリウム、鉄、たんぱく質、食物繊維など栄養素のほか、ポリフェノール化合物、多糖類などの微量元素が、複雑に相互作用して、さまざまな生理作用を発揮するというのです。 米国立がん研究所(NCI)などは、野菜や果物の多いメニューを置く店を「優良店」に認定するキャンペーンを始めています 日本人一人の年間消費量は42.8kg 英国の全国心臓フォーラムは、果物と野菜の一人当たりの1日平均消費量が現在の約250gから400gになれば、心臓病による死者が20%減少すると推測しています。 日本人一人当たりの果物の消費量は、少ないといわれる英国よりさらに少なく、年間で42.8kg、1日約120gです。果物を食事の「デザート」と考えず、欧米人のように「最後の一皿」として、もっと取る必要がありそうです。 食べ方は「生のまま」がおすすめ。ビタミンCは調理によって減少し、食物繊維はジュースに加工する過程で捨てられてしまうからです。 一人当たりの果物の消費量(kg/年) オランダ 146.0 イタリア 129.5 スペイン 107.2 カナダ 86.1 フランス 83.0 オーストラリア 77.3 デンマーク 66.1 米国 62.8 英国 61.7 日本 42.8 インド 28.4 中国 14.9 出典:国際農林水産統計(1996年)から

遺伝情報は体の設計図 遺伝子は46本の染色体の中にすべて収められており、さまざまなたんぱく質を作って組織を再生したり、生命活動を支えます。ホルモンなどの情報伝達物質、酵素、抗体、その他細胞の活動を行うたんぱく物質は、すべて遺伝子によるものです。 親から子に伝えられた遺伝情報は、いわば体の設計図です。ところが、そこにエラーがあると病気を引き起こします。これが遺伝病です。 遺伝病は、メンデルの法則により出現する「メンデル式遺伝病」、複雑な遺伝をする「多因子性遺伝病」、染色体そのものの異常で現れる「染色体異常」に分類されます。 生活習慣病は、かかりやすい体質が遺伝する こうした遺伝病とは違って、ある特定の病気になりやすい体質が遺伝するケースがあります。例えば、生活習慣病です。 従来成人病と呼ばれ、食生活やライフスタイルが誘因になりますが、遺伝も関係しています。がん、虚血性心疾患、脳血管障害、糖尿病、高血圧などは、病気そのものが遺伝するのではありません。病気になりやすい素地が遺伝することがあるわけです。 また、がんについては現在、20種類程度の「がん遺伝子」が存在することが明らかになっています。その遺伝子のタンパク質の配列ミスが、細胞をがん化させるとされています。

自己効力感:self-efficacy 行動科学のお勉強シリーズ第三弾は、自己効力感:self-efficacyについて。 self-efficacy:自己効力感とは、実際にその行動を生起することができると自信を持つこと。 つまり、行動変容するテーマに対して、どれだけ「できる」と思っているのか、自信があるのかということである。 これは日常生活の中で、実は何気なく誰もが経験しているものである。 「できる」と思えば行動も起こるが、自信がなければなかなか行動も起こらない。 あまり例えが適切ではないかもしれないが、最近のコマーシャルにあったと記憶する言葉を引用すると、「世の中を変えられる」と思った人が「世の中を変えてきた」のである。 さて、健康について。 あなたはどんな自己効力感が高いですか?低いですか? 自己効力感はそれぞれの健康行動に特異なものである。 自尊心のように全般的な傾向としての自分の能力や存在価値についての認知とは異なる。 運動について高い自己効力感を持っている人が、ほかの行動、例えば低脂肪食への変さらについては低い自己効力感を持っていることもあり得るのである。 そう言えば、運動の後に飲むビールのうまいこと、うまいこと。 消費したエネルギーがお釣りつきで返ってきたりする。 さらに、同じ行動領域についても、状況に応じて自己効力感のレベルが異なることもある。 通常の勤務形態の時には一日30分間のウォーキングについて高い自己効力感を持っているが、出張中は同じ行動についてそれほど高い自己効力感は持てないといった例である。 自己効力感は健康行動変容の成功への重要な鍵をにぎっている では、目的とする行動変容に関しての自己効力感をどう高めるか? 自己効力感は高めることはできるのか? 答えは、「できる」。 実際、健康学習者の自己効力感を上げるような健康教育介入が試みられており、その成功例が、運動、禁煙、栄養、ストレスマネジメントと幅広い領域で報告されている(e.g.、DeBuskら、1994; Taylorら、1996)。 次回の行動科学のお勉強シリーズは自己効力感を高める方法を考えてみたい。

マンガを読んでいるサラリーマンが減った? 本日は、行動科学のお勉強シリーズ第二弾。 行動変容のための2つの鍵が、outcome expectancy(結果期待感)とself-efficacy(自己効力感)であることは先にお勉強した。 そのうちのoutcome expectancy:結果期待感について。 簡単に考えていただいてわかるが、得られるものの期待が大きければ、当然それを得ようという意欲は大きくなる。行動だって変わる。 かわいい「○○さん」、かっこいい「XXさん」に良く思われようと行動を変えた記憶は誰にでもあるはず。 最近はマンガ週刊誌が伸び悩みとか。 そういえば電車の中でマンガを読んでいるサラリーマンの数が少し減ったような気がする。 なんでも彼女に「かっこわるいからやめてくれ」と言われたのが原因のひとつとか。 彼女に良く思われる(outcome)ためなら、マンガだって捨てるのだ。 健康は究極の目的か? 健康のため、行動変容を起こしてもらうためには、やはりこの結果期待感を高めてもらう必要がある。 しかし、健康であることの結果期待は、単に疾病回避や健康維持が、もたらされる唯一の成果であろうか? 健康のためと唱うことによって、誰もが人生におけるほかの競合するプライオリティをすべて投げ捨てて健康行動変容に努力するだろう、という仮説は現代の多忙な日常を考えると、かなり無理がある。 人生における価値観は人によってさまざまである。 ビジネスの成功が健康を上回ると考えている人もいるかもしれない。 健康には悪いと思っても、残業もすれば、徹夜だってする。 健康を究極の目的として捉えるのではなく、ほかの目的達成のための手段として捉えていくことも必要と思われる。 実際のところ、体をこわしちゃ、仕事もできない。デートもできない。 何を目的に健康行動変容に取り組むのか興味深いところである。

行動変容って何? 「行動変容」ってなんだか聞き慣れない日本語ですが,これこそパーソナルヘルスケアネットワークの重要なテーマ。 「行動変容」とは、生まれてこのかた、培われてきた行動のパターンを,望ましいものに変えていこうということ。 健康というテーマで言えば,適度な身体活動やバランスのとれた栄養摂取習慣、smoke-freeのライフスタイルの確立など、一生にわたって日常的に維持されていかなければならない行動を獲得しようということである。 そうは言っても,わかっちゃいるけど…なかなか、行動を変えるのは難しい。 では,どうしたら行動は変えられるのか。 outcome expectancy:結果期待感とself-efficacy:自己効力感 「どうしたら行動は変えられるのか」そのようなことを行動科学の先生たちは研究しておられる。 その数ある理論やモデルの中でも社会的認知理論は、特に示唆に富んでいる。 Banduraという学者によれば、ある人が行動変容に成功するための鍵は2つ。 行動変容の対象となっている行動がその人にとって望ましい成果をもたらすだろうと考えること(outcome expectancy belief:結果期待感) その人自身が実際にその行動を起こすことができると自信を持つこと(self-efficacy belief:自己効力感) 例えば「禁煙」。 ある人が禁煙に挑戦しないのは、禁煙することは自分の健康のためによいと思っている(高い結果期待感)にもかかわらず、禁煙する自信がない(低い自己効力感)からかもしれない。 あるいは、自信をもって禁煙することができる(高い自己効力感)と思っていても、禁煙することに何の意義も見い出していない(低い結果期待感)からかもしれない。 禁煙することによって自分の望む成果が得られると確信し、禁煙のプロセスの中でさまざまな障害に出くわしても、「たばこを吸わずにそのような状況に対処していける」という自信を身につけることによって、「smoke-freeのライフスタイルを築き上げる」という課題に成功するというのである。 あなたの「わかっちゃいるけど…」は、outcome expectancyが低い?それともself-efficacyが低い?
余った栄養分で高血圧に 運動不足と食べ過ぎが続くと、栄養過多になります。余った栄養分は、血液中に入り、高血糖・高脂血状態になります。このように血液中に流れ込んだ脂肪(血中脂肪)は、長い間に血管内壁に堆積して、血管のアテローム変性(動脈の内膜やその下の脂質が巣状になって滞留すること)を起こします。アテローム変性を起こした血管は柔軟性を失い、動脈硬化となります。このような血管は、内径が細くなっていますので血液の流れがスムーズにいかなくなり、心臓は充分な血液を送ろうと血圧を上げ、その結果、高血圧状態となってしまいます。 高血圧は脳血管疾患に 脳動脈にアテローム変性が起こることによって発病するのが脳出血、脳の表層部の毛細血管に脂肪が詰まって記憶機能の低下する脳軟化症などがあります。 高血圧とコレステロールで心臓病 一方、心臓を取り巻く冠動脈が硬化して起こるのが心筋梗塞ですが、その原因で一番多いのが高血圧です。そして、高血圧が悪玉コレステロールと結びつくと、たちの悪い動脈硬化の原因となります。善玉コレステロールが減って悪玉コレステロールが多い症状を、高脂血症といいます。 このように運動不足は、高血圧→動脈内部の障害→コレステロールの付着→動脈硬化→動脈の狭窄→高血圧……と、悪循環の元凶となるわけです。

社会的な視点から健康を考える すでにプラトンの時代(紀元前3世紀)から「肉体的健康に影響する精神、精神的健康に対する肉体」が考慮され、健康を保つうえで肉体と精神のバランスが重要であるということがいわれてきました。 しかし、それは健康に対する個体からの視点でした。長い人間の歴史のなかでは、健康を社会的な視点からも考えることは十分に行われてきませんでした。 WHOの定義とその反響 近年になってようやくWHO(世界保健機関)が「健康とは、何事に対しても前向きの姿勢で取り組めるような、精神および肉体、さらに社会的にも適応している状態をいう」と定義しました。 しかしその一方で、この定義は一様に高齢社会を迎えつつある文化的世界各国にとっては理想的すぎ、かつ静的な概念だという意見もあります。 このような指摘をする医学者たちの間では「現代社会では健康を絶対的なメジャーで測るのではなく、相対的なものとして捕らえ、かつ受動的な面よりも能動的な面が強調され、生きることの目標との調和において築かれるものと考えるほうがより自然である」といった考えが広まり、「健康と生活習慣との結び付き」を重視する時代になってきています。

良い習慣が2個以下の人は30歳を過ぎると平均以下の健康度 日常の生活習慣と健康に関する先駆的な研究に、カリフォルニア大学のブレスロー博士らが行ったものがあります。 1973年(昭和48年)、ブレスロー博士は、住民7000人を対象に様々な生活習慣と、主として身体的健康度(障害、疾病、症状やバイタリティーの有無など)とのかかわりを調査したところ、7つの健康習慣が健康度と有意に関連していることを発見しました。 適正な睡眠時間(7~8時間) 喫煙をしない 適正体重を維持する 過度の飲酒をしない 定期的にかなり激しい運動をする 朝食を毎日取る 間食をしない これら7つの健康習慣を守っている人は、約60歳くらいまで平均以上の健康度を保っていることに対し、良い習慣が2個以下の人では、30歳を過ぎると既に健康度は平均以下になっていました。

平成8年の具申により「成人病」から「生活習慣病」へ 1996年(平成8年)、厚生大臣の諮問機関である公衆衛生審議会「成人病難病対策部会」は、従来の「成人病」に代わる名称として「生活習慣病」を導入することを具申しました。これにより「成人病」から「生活習慣病」へと名称変更が決定されました。 この背景には、これまでの成人病対策が期待どおりにいかなかったという問題があります。 習慣の改善によって病気の予防や治療を行う もともと「成人病」という名称は医学用語ではなく、脳卒中や心臓病などの予防対策を行うにあたって厚生労働省が便宜的につくった行政的な用語です。 これに対し、日野原重明氏(財団法人聖ルカ・ライフサイエンス研究所理事長)は「大人の慢性病は、ある日突然病気になるのではなく、若いころからの日常生活のあり方やよくない習慣を繰り返すなかで病気の根がだんだん広がっていき、ある年齢に達すると症状が出てくることが多い」ということに着目し、1977年から「習慣病」という名称を提唱してきました。 このような意見が取り入れられて「生活習慣病」という新しい呼び方が誕生したわけです。 この名称に変更することで「習慣の改善によって病気の予防や治療を行う」という考え方が広がっていくことが期待されています。 「生活習慣病」に相当する欧米の言葉 米国 「chronic disease」(慢性疾患) イギリス 「life-style related disease 」(生活習慣病) 「chronic degenerative disease 」(慢性退行性疾患) フランス 「maladie de comportement 」(生活習慣病) ドイツ 「Zivilisationskrankheit 」(文明病)