疾患・特集
骨粗鬆症(骨粗しょう症)
骨粗鬆症(骨粗しょう症)に関する記事をご紹介します。骨粗鬆症(骨粗しょう症)の正しい知識を身につけることで、予防や改善にお役立てください。
骨粗鬆症(骨粗しょう症)に関する記事をご紹介します。骨粗鬆症(骨粗しょう症)の正しい知識を身につけることで、予防や改善にお役立てください。

骨粗しょう症(こつそしょうしょう)という病名を聞いたことがありますか。高齢の女性に多い病気で、世界保健機関(WHO)は骨粗しょう症について「骨の量が減るとともに微細な構造に異常を来し、骨が脆弱となり骨折の危険度が増す病気」と定義しています。この病気の一番の問題は、健康寿命短縮の要因の1つとされている骨折を起こしやすくなることです。ここでは身体バランス、筋力、骨密度に対する運動の効果についての比較的新しい研究を紹介します。 目次 独自の装置を使って高齢女性の腹筋力と転倒リスクの関係を研究 簡単な運動でも身体バランスが改善し筋力がアップ 強度の高い運動で骨密度をアップ 板倉先生ワンポイントアドバイス 独自の装置を使って高齢女性の腹筋力と転倒リスクの関係を研究 骨粗しょう症(こつそしょうしょう)という病名を聞いたことがありますか。高齢の女性に多い病気で、世界保健機関(WHO)は骨粗しょう症について「骨の量が減るとともに微細な構造に異常を来し、骨が脆弱となり骨折の危険度が増す病気」と定義しています*1。そして、骨粗しょう症の予防と治療ガイドライン2015年版*2では、有病率を2005年の人口に当てはめて計算した場合、日本の骨粗しょう症患者数は男性300万人、女性980万人と推定されるとしています。この病気の一番の問題は、健康寿命短縮の要因の1つとされている骨折を起こしやすくなることです*3。そして、骨折を予防するためには転倒を防ぐための身体バランスの改善と筋力アップ、仮に転倒しても骨折しないだけの骨密度を保持することが重要とされ、そのための有効な方法の1つに運動が挙げられています。 日本で行われた研究では、大きな血圧計のような装置でカフを胴に捲いて測った腹筋力と転倒リスクとの関係が検討されています。 研究に参加したのは慢性腰痛、膝/股関節炎、骨粗しょう症の治療中の70代から80代の独立歩行が可能な女性38人です。腰痛が3ヵ月以上続いている21人を腰痛グループ、残りの17人を非腰痛グループとして腹筋力を比べています。 その結果として、腰痛グループの腹筋力は非腰痛グループよりも明らかに弱いことがわかりました。また、腹筋力の弱さが転倒リスクを高める要因であることも報告されました*4。 簡単な運動でも身体バランスが改善し筋力がアップ では、本当に運動でバランス力や筋力がアップするのでしょうか。 スペインで行われた閉経後骨粗しょう症患者さん65人を対象とした研究では、6ヵ月間の基本的な軽い運動(ウォームアップ10分、バランス運動20分、筋力運動20分、クールダウン10分)を行うグループと、特別な運動プログラムを行うことなく通常通りに過ごすグループにおけるバランス力と筋力の変化が比較されました。 6ヵ月後の両グループの静的なバランス力、動的なバランス力、上下肢筋力の変化から、基本的な軽い運動であってもこれらの改善に繋がることが明らかになったと報告されています*5。 強度の高い運動で骨密度をアップ 運動で骨密度を高められないかという研究も行われています。 研究に参加したのは閉経後1-5年の骨減少症または骨粗しょう症患者さん54人(平均年齢54歳)です。参加者は、27人ずつ、強度の高い運動を行うグループと比較的低強度の運動を行うグループに分けられました。強度の高い運動は、エアロビックダンス、トレッドミル、ジャンプ、腕立て伏せ、スクワット、ダンベル運動などで構成され、一方の低強度の運動は歩行15分とストレッチ20分でクールダウン10分という内容です。当初の計画ではそれぞれの運動プログラムを18ヵ月続け、2つのグループの結果を比較することになっていたのですが、新型コロナウイルス感染症のパンデミックのために13ヵ月で打ち切ることになったそうです。それでも、高強度運動グループの腰椎の骨密度は低強度運動グループよりも明らかに高くなっていたことがわかりました*6。この研究では筋肉の伸展度や力についても検討していて、やはり高強度の運動を行ったグループの方が臀部や下肢の伸展度が高く、ジャンプする高さで見た筋力も低強度運動グループに比べて明らかに優れていたと報告されています。 この研究で行われた高強度の運動を実行するのは大変そうですし、転んでも骨折しないことを示したわけではありませんが、骨密度や筋力を上げる効果は期待できそうです。 重力のもとで体を動かすことが骨を丈夫にするために大切だということは、無重力下で宇宙飛行士が生活し、地上に帰還してきた時は、骨も筋肉も弱くなってくることで良く分かります。骨を丈夫にして、ふらつきや転倒を予防するためには運動を欠かすことはできません。運動に合わせて骨や筋肉に必要な栄養素を摂取することも忘れてはいけません。 ■参考文献 *1:Report of a WHO study group. WHO technical report series 1994; 843: 1-129 *2:骨粗しょう症の予防と治療ガイドライン2015年版. http://www.josteo.com/ja/guideline/doc/15_1.pdf *3:内閣府. 平成30年版高齢社会白書(全体版) https://www8.cao.go.jp/kourei/whitepaper/w-2018/html/zenbun/s1_2_2.html *4:Kato S, et al. BMC Musculoskeletal Disorders 2019; 20: 273 *5:Otero M, t al. Clinical Interventions in Aging 2017:12 505–513 *6:Hettchen M, et al. Clinical Interventions in Aging 2021; 16: 83–96 公開日:2021/05/26 監修:板倉弘重先生

思うように体を動かせなくなり、外出がおっくうに。その状態は、ロコモティブシンドローム(以下、ロコモ)かもしれません。日本整形外科学会は、骨折や転倒、寝たきり、要介護にならないためにロコモ度をチェックして、生活習慣や運動習慣の見直し、医療機関への受診をすすめています(2019年9月5日の記者会見から本記事を作成しました)。 目次 ロコモティブシンドローム(ロコモ)とは? 「自分はロコモ?」、そのときは7つのロコチェック 立ち上がりテスト、2ステップテスト、ロコモ25でロコモ度を測定! ロコモ度1は体を動かす機能が低下、ロコモ度2は医療機関受診 ロコモティブシンドローム(ロコモ)とは? 毎年10月8日は「運動器の健康・骨と関節の日」、10月20日は「世界骨粗鬆症デー」です。さらに、日本整形外科学会は10月を「骨と関節の啓発月間」としています。 そこで、同学会は2019年9月に記者会見を開き、松本守雄先生(同学会理事長、慶応義塾大学)、澤口毅先生(金沢大学、富山市民病院)は骨粗鬆症で足の付け根(大腿骨といいます)の骨折に注意すること、ロコモ予防について講演しました。 講演によると、骨・関節の病気や筋力の衰えなどにより骨、関節、軟骨、椎間板、筋肉など運動に関わる部位(運動器といいます)に障害が起こり、立つ、歩くといった体を動かす機能が低下してしまう状態をロコモといいます。 運動習慣のない生活、肥満もしくはやせすぎ、スポーツのやりすぎや事故によるケガ、「腰が痛い」、「ひざが痛い」といって放置していると、ロコモ状態がひどくなって寝たきりや要介護を招きます。家族や介護者への負担や社会経済的な負担も大きくなります(参考記事:骨粗鬆症やロコモを予防して人生100年時代を満喫しよう!)。 ロコモティブシンドロームの概念 出典:ロコモパンフレット2015年版、公益社団法人日本整形外科学会/ロコモチャレンジ!推進協議会 公式HP「ロコモONLINE」(https://locomo-joa.jp/) 「自分はロコモ?」、そのときは7つのロコチェック 「自分はロコモかも?」。そのときは、7つの「ロコチェック」で調べましょう。以下の7つの項目はすべて、骨や関節、筋肉などの運動器が衰えているサインです。1つでもチェック項目が当てはまればロコモの可能性があります。 ■7つのロコチェック 出典:ロコモパンフレット2015年版、公益社団法人日本整形外科学会/ロコモチャレンジ!推進協議会 公式HP「ロコモONLINE」(https://locomo-joa.jp/) 立ち上がりテスト、2ステップテスト、ロコモ25でロコモ度を測定! ロコモ度を知りたい。そんなときは、簡単な3つのテスト「立ち上がりテスト」、「2ステップテスト」、「ロコモ25」(25項目の質問票)でわかります。 ■ロコモ度テスト 立ち上がりテスト:10cm、20cm、30cm、40cmの台*を用意して、片脚または両脚で反動なく立ち上がれるかどうかによってロコモ度を判定します。足(下肢)の筋力は弱まると移動機能が低下するのでロコモの可能性があります。 立ち上がりテストの方法はこちら 2ステップテスト:できる限り大股で2歩歩いたときの歩幅を調べることで下肢の筋力・バランス能力・柔軟性などを含めた歩行能力を総合的に評価するものです。 2ステップテストの方法はこちら ロコモ25:体の状態、生活状況に関する25項目の質問に答えてロコモ度を測定するものです。 ロコモ25の方法はこちら ■ロコモ度判定方法 上記3つのテストでいずれか1つでも当てはまる場合は「ロコモ度1」あるいは「ロコモ度2」と判定されます。 ロコモ度テストの出典:ロコモON LINEパンフレット2015年版、日本整形外科学会公式ロコモティブシンドローム予防啓発公式サイト、公益社団法人日本整形外科学会/ロコモチャレンジ!推進協議会 公式HP「ロコモONLINE」(https://locomo-joa.jp/) ロコモ度1は体を動かす機能が低下、ロコモ度2は医療機関受診 ロコモは、骨や関節、筋肉など運動器の機能が低下して体を動かせなくなる介護が必要な状態、または前段階なので、ロコモ度をチェックして生活習慣や運動習慣を見直しましょう。 運動習慣を改善する方法の1つに、ロコモーショントレーニング(ロコトレ)があります。簡単なロコトレとして、バランス能力をつける片脚立ちや、足の筋力をつけるスクワットなどがあります。骨に負荷をかけて骨密度の低下を防いで筋力を鍛えることで、骨折や転倒の予防につながります(ロコトレについて詳しくはこちら)。 何歳になっても思うように体を動かせることが重要です。ロコモ予防の対策をして、人生100年時代、エイジフリー社会、1億総活躍社会を実現しましょう。 ■参考 公益社団法人日本整形外科学会(一般のかたへ) https://www.joa.or.jp/public/index.html ロコモチャレンジ!推進協議会 公式HP「ロコモONLINE」 https://locomo-joa.jp/ ■関連記事 ロコモティブシンドローム 骨粗鬆症(骨粗しょう症) 関節リウマチ 公開日:2019/10/16 監修:日本整形外科学会理事長 松本守雄先生(慶応義塾大学整形外科学教授)、富山市民病院副院長/整形外科部長 澤口毅先生(金沢大学整形外科臨床教授)

人生100年時代、エイジフリー社会、1億総活躍社会といわれるなか、骨粗鬆症(骨粗しょう症)や変形性関節症、筋肉の衰えなどにより体を動かす機能が低下する「ロコモティブシンドローム」(以下、ロコモ)の予防が重要です。というのは、ロコモは転倒や骨折、寝たきりや要介護の原因になるからです。毎年10月8日は「運動器の健康・骨と関節の日」、10月20日は「世界骨粗鬆症デー」です。そこで、骨粗鬆症と骨折、ロコモに関する最近の話題を紹介します(2019年9月5日の日本整形外科学会の記者会見をもとに本記事を作成しました)。 目次 10月8日は「運動器の健康・骨と関節の日」、10月20日は「世界骨粗鬆症デー」 足の付け根の骨折は20万人以上、骨折、転倒、寝たきり、死亡のリスク 骨折は患者さんだけでなく介護する家族への負担が大きいので予防が重要 体を動かさないと1日あたり筋力が1~3%低下 退院後の患者さんをフォローする骨粗鬆症リエゾンサービスや骨折リエゾンサービス 10月8日は「運動器の健康・骨と関節の日」、10月20日は「世界骨粗鬆症デー」 毎年10月8日は「運動器の健康・骨と関節の日」、10月20日は「世界骨粗鬆症デー」です。日本整形外科学会は10月を「骨と関節の啓発月間」としています。 そこで同学会は2019年9月に記者会見を開き、松本守雄先生(同学会理事長、慶応義塾大学)、澤口毅先生(金沢大学、富山市民病院)は、骨粗鬆症で頻度が高い骨折の1つ、足の付け根(太ももの付け根の大腿骨です)の骨折の現状とロコモ予防について講演しました。 講演によると、令和元年版の高齢社会白書では日本の65歳以上は3558万人、高齢化率は28.1%といわれています。将来も高齢化が進むことが想定されています。 それとともに、骨粗鬆症や変形性関節症などの骨、関節、軟骨、椎間板の病気の人、筋肉が衰える(サルコペニアといいます)人、体を動かす機能が低下して外出も難しくなるようなロコモの人、骨折や転倒、寝たきり、要介護の人も増えることが問題になっています。 足の付け根の骨折は20万人以上、骨折、転倒、寝たきり、死亡のリスク 骨粗鬆症に関しては、国内の調査結果からは腰椎の骨粗鬆症の有病者数は640万人、足(太もも)の付け根<正確には大腿骨の近位部(頚部、転子部など)>の骨粗鬆症は1,070万人との指摘があり*1、骨粗鬆症の患者さんでは大腿骨の骨折が多いといわれます。 大腿骨の近位部の骨折に関しては、同学会の全国調査によると、2017年時点で約20万人、10年後は25万人と推測されています。40歳以降から見られはじめ、70歳以降に多いのが特徴です*2。 問題は、大腿骨の骨折を経験した人は再び骨折しやすく、再骨折の確率は一般人口における大腿骨の骨折が起こる確率より高いとの指摘があることです*3。以下は最近の報告です。 日本整形外科学会が2017年に1,693施設の大腿骨の骨折9万人を調べた結果によると、骨折が発生した場所は屋内が7割、原因としては立った高さからの転倒が8割でした。 海外では、大腿骨の骨折を起こした人では骨折がない人に比べて5年生存率が低いとの指摘*4、大腿骨の骨折後1年における死亡率は20%、歩行不能40%、日常生活の動作が1つでも自立不能は80%との指摘*5があります。 70歳で骨粗鬆症を発症し、80歳で大腿骨の骨折を起こした患者さんが寝たきりになった場合と、寝たきりにならず元気に回復して介護不要になった場合で85歳までにかかる医療費を見てみました。その結果、寝たきりの要介護3で施設に入所した場合の5年間の介護費用は1,540万円で、介護不要な人に比べて医療費が6.7倍との指摘があります*6。 骨折は患者さんだけでなく介護する家族への負担が大きいので予防が重要 骨折は、患者さんのみならず、介護をする家族にも負担がかかり問題視されています。 2019年に報告されたアステラス・アムジェン・バイオファーマ社の調査結果があります。骨粗鬆症が原因で骨折した50歳以上の患者さんを介護する家族を対象にしたものです。 それによると、骨折患者さんの介護をする以前に働いていたのは2,639人で、そのうち介護者になってから離職または転職となったのが25%、復職希望は半数ですが復職の実現は難しいと考えている人が大半でした。なお、離職した人では現在も無職の割合が約6割でした。 体を動かさないと1日あたり筋力が1~3%低下 体を動かさず寝たままの状態だと、1日あたり筋力が1~3%低下するといわれています。骨折してから入院、手術までは寝たままの状態になりますが、骨折後に手術に至るまでの日数は全国平均で4.2日と長いのが現状です。 手術前の待機期間が長く、寝たままの状態が長く続くと、患者さんは筋力や体力が損なわれて免疫力が低下するなど、骨・関節以外の内科系の病気も発症しやすくなります。 退院後の患者さんをフォローする骨粗鬆症リエゾンサービスや骨折リエゾンサービス また、国内の大腿骨近位部を骨折した骨粗鬆症患者さん2,328人を対象に、骨折後の骨粗鬆症の治療状況を聞いた結果、1年後に治療を継続していた割合は約36%と、3人に1人しか骨粗鬆症の治療を受けていないことが推測されるとの報告があります*3。 退院後も骨粗鬆症の治療などを継続できるようにすることや、骨折や転倒を予防することが重要です。患者さんをサポートする骨粗鬆症リエゾンサービスや骨折リエゾンサービスがあるので活用しましょう。 図:骨粗鬆症リエゾンサービスと骨折リエゾンサービス 出典:日本整形外科学会令和元年度記者説明会(2019年9月5日)講演資料 年を重ねて高齢になっても、自由に動けることが理想です。そのために、自分がロコモの状態かどうかをチェックして生活習慣や運動習慣を見直すことが重要です。次の記事で、ロコチェックやロコモ度測定の意義について紹介します。 *1:J Bone Miner Metab 2009;27:620-8 https://www.ncbi.nlm.nih.gov/pubmed/19568689 *2:日本整形外科学会 骨粗鬆症委員会 大腿骨近位部骨折 全国調査結果 *3:Calcif Tissue Int 2012;90:14-21 https://www.ncbi.nlm.nih.gov/pubmed/22076525 *4:BMC Musculoskeletal Disord 2014;15:151-158 https://www.ncbi.nlm.nih.gov/pubmed/24886144 *5:Am J Med 1997;103(2A):12S-19S https://www.ncbi.nlm.nih.gov/pubmed/9302893 *6:厚生労働科学研究費補助金長寿科学総合事業(主任研究者:萩野浩先生)「大腿骨頸部骨折の発生頻度および受傷状況に関する全国調査2003」、 MEDICAL REHABILITATION 2006;65:1-9 ■参考 公益社団法人日本整形外科学会(一般のかたへ) https://www.joa.or.jp/public/index.html ロコモチャレンジ!推進協議会 公式HP「ロコモONLINE」 https://locomo-joa.jp/ ■関連記事 ロコモティブシンドローム 骨粗鬆症(骨粗しょう症) 関節リウマチ 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2019/10/16 監修:日本整形外科学会理事長 松本守雄先生(慶応義塾大学整形外科学教授)、富山市民病院副院長/整形外科部長 澤口毅先生(金沢大学整形外科臨床教授)

脊椎圧迫骨折とは、背骨の椎体が押しつぶされるように扁平に変形し骨折することです。20年程前までは若い人が高いところから落ち、臀部を強打した時に生じる症状が主でした。最近の高齢化社会においては、骨粗しょう症が原因となり生じる症状も増加しています。 目次 脊椎圧迫骨折とは? 素人判断で無理をしないよう注意 骨折の治療方法 脊椎圧迫骨折とは? 脊椎圧迫骨折とは、背骨(脊椎:せきつい)が押しつぶされるように骨折してしまうことを言います。 一般社団法人日本骨折治療学会によると、20年ほど前までは若い人が高いところから落ち、臀部を強打した時に骨折し生じる症状が主だったそうですが、最近の高齢化社会においては、骨粗しょう症が原因となり生じる症状も増加しています。骨粗しょう症が原因の場合は尻もちをつく、くしゃみをする、重い物を持ち上げる、体をひねるという日常のちょっとした動作でも骨折することが多いです。 診断は、診察時に背中の動きや背中の骨を軽く叩いて痛みを調べ、レントゲン検査を行い骨折しているかどうかを調べます。より精密な診断が必要な場合には、CTやMRI検査を追加で行います。 素人判断で無理をしないよう注意 骨折したときには、起き上がるときや立ち上がるときに腰に激しい痛みを感じます。一度立ち上がれば、あまり痛みもなく歩くこともできます。 時間がたてば痛みは軽くなっていきますが、骨折が治っていないのにたくさん動いてしまうと悪化してしまうので、素人判断で無理をしないよう注意しましょう。必ず医師の指示を守ってください。 また、骨折後しばらくして徐々に両脚がしびれて、動かしにくくなるような神経の麻痺症状が現れることもあるので、注意が必要です。 骨折の治療方法 骨折の治療は保存治療が主です。硬めのコルセットを使用し、骨折の程度によっては体にギプスを巻いて痛みを和らげ、背骨の変形の進行をできるだけ防ぎます。 痛みが強い時には痛み止めの薬を服用します。骨粗しょう症が原因の場合は、その薬も服用します。症状が重い場合は入院も必要になってきます。 骨が元通りにくっつきさえすれば痛みは消えますが、完治後、重度の腰曲がりや痛みを伴う後遺症を残す場合があるので注意が必要です。また、コルセットやギプスを外した後は筋力が落ちていますので筋力を鍛えるトレーニングも重要となってきます。 2015年版骨粗鬆症の予防と治療ガイドラインによると、閉経後10年ほどの間に骨量は著しく減少するそうです。もちろん、若い女性も骨粗しょう症に十分注意しましょう。極端なダイエットや、喫煙、過度の飲酒、偏食、運動習慣なども骨量減少の原因となり得ます。 加齢によって骨の強度が低下してしまうのは自然なことですが、日常生活に気をつけることが大切です。そして、医療機関で骨の強度の検査を受けることも、予防する上で大切なことです。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2016/07/19

骨粗しょう症に使用される治療薬は主に、「骨の吸収を抑える薬」「骨の生成を助ける薬」「骨の代謝を助ける薬」「骨の痛みを和らげる薬」の4種類があります。それぞれの治療薬について、詳しく解説します。 目次 骨粗しょう症に使用される治療薬の分類 骨の吸収を抑える薬 骨の生成を助ける薬 骨の代謝を助ける薬 骨の痛みを和らげる薬 用法・用量を守り、正しい服用を 骨粗しょう症に使用される治療薬の分類 骨粗しょう症に使用される治療薬にはさまざまな種類があります。今回は、骨粗しょう症に使用される治療薬の種類について詳しくご紹介します。 骨粗しょう症に使用される治療薬は主に、「骨の吸収を抑える薬」「骨の生成を助ける薬」「骨の代謝を助ける薬」「骨の痛みを和らげる薬」の4種類があります。 骨の吸収を抑える薬 骨の吸収を抑える薬として、ビスフォスフォネート製剤という薬が挙げられます。ビスフォスフォネート製剤は、腸で吸収された後、破骨細胞のはたらきを抑え骨密度を上げる薬です。骨の破壊を抑え、骨の形成が追いついてくると骨密度の高い骨へとつながります。 ビスフォスフォネート製剤には、服用する薬と注射薬があります。 またそのほかに、選択的エストロゲン受容体モジュレーター製剤という薬があります。この薬は、女性ホルモンの一種であるエストロゲンを補う役割をすることによって、骨の吸収を抑えて骨密度を上げる薬です。 選択的エストロゲン受容体モジュレーター製剤は、服用する薬です。 骨の生成を助ける薬 骨の生成を助ける薬には、副甲状腺ホルモン製剤(テリパラチド)が挙げられます。副甲状腺ホルモン製剤は、骨の形成を助けることによって骨折を減らす薬です。病院や診療所で注射する薬と、キットなどを使用し自己注射する薬があります。これらの薬は、それぞれ投与期間の制限が異なります。 骨の代謝を助ける薬 骨の代謝を助ける薬としては、カルシウムやリンなどを腸管から吸収するはたらきを高める作用のある、活性型ビタミンD製剤(アルファカルシドール、カルシトリオール)が挙げられます。活性型ビタミンD製剤は、骨の形成と骨吸収のバランスを調整する役割も担ってくれます。 そのほかに、骨のタンパク質のはたらきを高め、骨折の予防にもつながるとされるビタミンK製剤などの薬も挙げられます。 骨の痛みを和らげる薬 骨の痛みを和らげる薬には、カルシトニン製剤が挙げられます。強い鎮痛作用のほか、手足の血流を良くする作用があります。カルシトニン製剤は、注射薬として使用されます。 用法・用量を守り、正しい服用を 今回ご紹介したように、骨粗しょう症の薬には症状に応じたさまざまな種類の薬があります。また、近年はお年寄りでも飲みやすいように工夫がされた薬の開発も進み、経口ゼリー製剤などの飲みやすい薬も登場しているようです。 薬を使用する際は、決められた用法・用量をしっかりと確認し、適切な使用をするように心がけましょう。 公開日:2016/06/13

骨粗しょう症になると、それまではなんともなかった転倒や咳、くしゃみなどでも骨が折れてしまう可能性があります。骨粗しょう症の治療方法にはどんなものがあるのでしょうか。 目次 気がつかないうちに骨折してしまうことも 骨吸収を抑制し骨形成を促進する薬物療法 女性に対しては女性ホルモン製剤も 生活習慣の改善も大切 生活の質を低下させない 気がつかないうちに骨折してしまうことも 近年、骨粗しょう症の人が増えています。骨粗しょう症になると、それまではなんともなかった転倒や咳、くしゃみなどでも骨が折れてしまう可能性があります。 また、自覚症状がない骨折の場合、背中や腰に痛みが出る、背中が曲がる、身長が低下するなどといった変化として症状が現れている場合もあります。 骨吸収を抑制し骨形成を促進する薬物療法 骨の丈夫さ、脆さを表す骨密度が低下することで骨粗しょう症となってしまいます。具体的には、骨密度の若年成人平均値の70%以下だと、骨粗しょう症だと診断されます。 骨折した場合には、外科的手術も行われますが、骨粗しょう症そのものの治療の方法は主に薬物療法になります。骨粗しょう症の薬物療法では、骨が壊される骨吸収の速度を遅くし、新しい骨組織が作られる骨形成の量を増やします。 女性に対しては女性ホルモン製剤も 具体的には、骨吸収を抑制する治療薬として、骨を壊す破骨細胞の活動を阻害するビスフォスフォネート、塩酸ラロキシフェン(SERM)、カルシトニン製剤が使用されます。そして、女性の場合女性ホルモンであるエストロゲンが減ると、骨が壊される速度が速くなるため、女性ホルモン製剤も使用されます。 また、新しい骨を増やすために、カルシウム製剤のほかに、カルシウムの吸収を促進する活性型ビタミンD3製剤、骨が作られる速度を上げるビタミンK2製剤が用いられます。そのほか、副甲状腺ホルモンであるテリパラチドは、重傷の骨粗しょう症患者にも使用され、これは患者自身による皮下注射を行う場合もあります。 生活習慣の改善も大切 そして、生活習慣と大きく関係がある骨粗しょう症の治療では、薬だけでなく、食事の内容も重要となります。牛乳や乳製品、小魚、大豆製品といったカルシウムが豊富な食品を摂取すると同時に、ビタミンDの補給にサケやウナギ、サンマ、シイタケなども積極的に摂ることが推奨されます。 また、ビタミンK摂取のために納豆、ホウレン草、ブロッコリーなどを食べることになります。加えて、骨密度を低下させる運動不足を解消するために、適度で日常的な運動も求められます。これらは、骨粗しょう症ではない人の予防目的としても推奨されています。 生活の質を低下させない 日本骨粗しょう症学会と日本骨代謝学会、骨粗しょう症財団が定めた「骨粗しょう症の予防と治療ガイドライン2015年版」ではその予防と治療の目的を「骨折を予防し骨格の健康を保って、生活機能とQOLを維持すること」だとしています。QOLとは(Quality Of Life)の略で、生活の質、人生の質のことをいいます。 骨粗しょう症で、脊椎や大腿骨頚部を骨折してしまうと、歩けなくなり、寝たきりになってしまうなど、生活の質が大きく低下します。骨粗しょう症は、近年、警鐘が鳴らされているロコモティブ・シンドロームの主な原因のひとつなのです。 現在、骨粗しょう症ではない人は、予防のためにカルシウムやビタミンDを積極的に摂取し、適度な運動を心がけてください。そして、自分の骨の健康に不安がある場合は、医療機関を受診して、検査、治療を受けて、QOLを低下させないように努めましょう。 公開日:2016/04/25

骨粗しょう症になると、自分で歩けなくなったり、立ち上がれなくなったりするなど、生活に大きな影響を与えますので、骨の健康状態には気をつけなければなりません。 目次 咳ひとつでも骨折してしまう骨粗しょう症 2種類のエックス線で行うDEXA法 人体に無害な超音波法 骨の健康状態を表す「YAM」 咳ひとつでも骨折してしまう骨粗しょう症 骨が弱くなって、骨折しやすくなる病気を骨粗しょう症と呼びます。骨粗しょう症になると、それまで何ともなかったような転倒や、咳、荷物を持った時などに骨折してしまうかもしれません。 骨粗しょう症になると、自分で歩けなくなったり、立ち上がれなくなったりするなど、生活に大きな影響を与えますので、骨の健康状態には気をつけなければなりません。 2種類のエックス線で行うDEXA法 自分が骨粗しょう症であるかどうかを確認するためには、骨の健康状態を表す骨密度の検査を行います。骨密度の測定方法は主にエックス線や超音波を使用して行う方法が一般的です。 民間の医療機関でも広く行われているのが、2種類の異なる強さのエックス線によるDEXA(デキサ)法と呼ばれるもの。このDEXA法が優れているのは、誤差が少ないという点です。そして、測定機器も比較的安価で、医療機関が導入しやすいという事情もあります。 このDEXA法では、前腕(肘から手首まで)や腰椎、大腿骨近位部(太もものつけ根)の骨密度を測定します。ただ、医療機関により、前腕しか測定できない場合もあり、骨粗しょう症かどうかは全身の骨の状態が問題となるため、1箇所のみの測定では不安が残ります。 人体に無害な超音波法 超音波を使用して骨密度測定する超音波法は、古くから行われています。超音波法では、かかとやすねに超音波を流します。骨密度の低下傾向がある場合、早期からこれらの部位にその兆候が現れるため、初期診断から使用され、超音波自体、人体には影響を与えないという長所があります。 そのほか、通常のエックス線画像から脊椎が曲がっていないかなども確認します。また、血液や尿から新しく骨が作られる速度、骨が破壊される速度を知る骨代謝マーカーという検査も行われます。この値が異常値であれば、その時点では骨粗しょう症でなくても、骨折の危険性が高いと考えられます。 そして、DEXA法のような検査では、立体である人体を平面に写し取るため、骨の状態を正しく認識できない場合があります。そこで、多方向からエックス線を照射するCTと呼ばれるコンピューター断層撮影装置を使用して、立体的に全身の骨の状態を見る方法もあります。 骨の健康状態を表す「YAM」 このようにさまざまな方法で骨の健康状態を確認するわけですが、それを表すひとつの目安にYAMと呼ばれる基準があります。YAMは「Young Adult Mean」の略で、20~44歳の健康な人の平均骨密度と比較して、90%の骨密度なら「YAM90%」というように表されます。 このYAMは80%以上で正常、70~79%で注意が必要、70%未満になると、骨粗しょう症、あるいは、ほかの病気だということになります。また、正常値であっても、骨が脆くなって起きる脆弱性骨折があれば、これも骨粗しょう症だと診断されます。 2016年現在、多くの自治体で骨粗しょう症の検診が行われています。自治体が行う検診であれば、費用も無料か割安になりますので、居住している自治体に問い合わせてください。また、医療機関ごとの独自の骨検診は、健康保険の対象外となる項目も多いため、詳しい料金は各医療機関で確認しましょう。 公開日:2016/04/18

自分でも気づかないうちに骨折する症状をご存じですか?その主な原因は、骨粗しょう症です。 目次 気づかないうちに骨折している恐怖 このような骨折が日常生活に及ぼす影響 このような骨折が発生するタイミング 無自覚に骨折しているかもしれないと思ったら 気づかないうちに骨折している恐怖 自分でも気づかないうちに骨折する症状をご存じですか?その主な原因は、骨粗しょう症です。 骨粗しょう症は、閉経を迎える50歳からの女性に多くみられる病気で、骨の形成速度よりも骨の吸収速度が高まることによって、骨に小さな穴がたくさんできる症状により、骨密度がすかすかになる病気です。 これは、女性ホルモンが骨の新陳代謝に大きく関わっていることに関係しています。骨がすかすかになることによって、自分の体重を背骨が支えきれなくなり、気づかないうちに背骨がつぶれて骨折をしてしまっている危険性があります。 このような骨折が日常生活に及ぼす影響 自分でも気づかぬうちに骨折をしてしまった場合、どんな症状がみられるのでしょうか。 (1)背中が曲がる 背骨がつぶれたときに痛みで気づく方もいますが、気づかない場合は、知らないうちに背中が曲がるという症状が現れる場合もあります。また、背筋が伸ばせないことや仰向けに寝ることができない円背といわれる症状が起こる場合もあるでしょう。 (2)身長の低下 背骨が骨折している場合、身長が2cm以上縮むことがあります。 (3)内臓の機能不全 円背になった場合、二次的症状として起こりやすいのが、背中や腰が極端に丸くなることによる内臓のはたらきの低下です。主な症状として、逆流性食道炎や食欲不振、血流の悪化などがみられる場合があるでしょう。 このような骨折が発生するタイミング では、自分でも気づかないうちに骨折していたという現象は、一体どういったタイミングで起きるのでしょうか。 無自覚の骨折は、瞬間的に強い圧力が背骨にかかったタイミングで起きやすいといわれています。風邪や花粉症など、日常でも起きやすいくしゃみや咳は、原因になることが多いとみられます。くしゃみや咳の際に一瞬お腹に力が入ることによって、背骨の圧迫につながり、無自覚の骨折が起きるのです。 転倒などの明らかな要因や、腰や背骨の痛みを伴う場合の骨折は、比較的気がつきやすいですが、このようなくしゃみや咳などの要因による圧迫骨折の場合は、自分が骨折していることになかなか気がつかないケースが多いです。 無自覚に骨折しているかもしれないと思ったら 自身で気づかぬうちに骨折が起きた場合の症状は、人によって個人差がありさまざまです。腰や背骨の痛みや、背筋を伸ばそうと思ってもうまく伸ばせないといった症状をはじめ、今回ご紹介したような兆候がみられたら、そのまま放置せずに医療機関での受診をすることが望ましいでしょう。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2016/04/11

私たちは見た目に痩せていると美しいと感じてしまいがちで、過度なダイエットをしてしまう傾向があります。しかし、無理なダイエットの結果、痩せすぎの体にはさまざまな病気の危険性をはらみます。自分のBMIを把握して、外見だけでなく内面的にも美しい体作りを心掛けましょう。 目次 無理なダイエットを繰り返していると、かえって太りやすくなることも… 70歳以上の痩せすぎの人は、骨粗しょう症に注意!さらに、がんも死亡も高リスク BMIを基準にした標準体形(BMI:23.0~24.9)とやせ体形(BMI:14.0~18.9)を比較!そのリスクは? 健康的に体重を増やすには、バランスのとれた三度の食事と適度な運動を 無理なダイエットを繰り返していると、かえって太りやすくなることも… いつの頃からか一般的に、痩せていると健康的で、太っていると健康管理ができていないというイメージが定着してきました。さらに、痩せた俳優やモデルを美しいと感じる人が多いため、それに憧れてダイエットに励む人は、年齢や性別を問わず多くいます。しかし、生活習慣病を引き起こしやすい肥満ほど注目が集まりませんが、痩せすぎも健康上よくない状態だと言えます。 若い世代で多くみられるのが、減量の必要がないにもかかわらずダイエットを続けた結果の痩せすぎです。成長期であれば、発育が妨げられることは言うまでもありませんが、そのほかに摂食障害(拒食症、過食症)が引き起こされる恐れもあります。場合によっては、入院が勧められることもあります。無理なダイエットを繰り返していると、筋肉の減少に伴い基礎代謝量が落ちて、かえって太りやすくなることも心配されます。 痩せているのか、標準的なのか、肥満なのか、自分の体形を知るには、まずは自分のBMIを把握しましょう。BMIが分かれば、日本肥満学会の定めた下記の基準から、体形を知ることができます。 BMIチェックはこちら 肥満度の判定基準 BMI 肥満度判定 18.5未満低体重(やせ) 18.5~25未満普通体重 25~30未満肥満(1度) 30~35未満肥満(2度) 35~40未満肥満(3度) 40以上肥満(4度) 70歳以上の痩せすぎの人は、骨粗しょう症に注意!さらに、がんも死亡も高リスク 中高年の方が生活習慣病にならないように、肥満の予防あるいは改善に取り組むのは、とても大切なことです。しかし、その意識のまま70代を迎えると痩せすぎて、特に女性は骨がもろくなる骨粗しょう症になる恐れがあります。骨がつくられるのに関わる、エストロゲンという女性ホルモンに似た働きをもつ物質は、脂肪細胞によって分泌が促されます。痩せて脂肪が減ると脂肪細胞も減るため、骨がつくられにくくなってしまうのです。また、丈夫な骨がつくられるには骨に対してある程度の負荷が必要となりますが、痩せすぎると体重が減って骨に十分な負荷がかからず、骨量の減少へとつながってしまいます。 がんや死亡のリスクの観点からも、やはり痩せすぎはよくないと言えます。以下の研究結果によると、標準的な体形と比べてやせ体形のリスクは高くなることが分かっています。男性の死亡リスクに至っては、肥満体形が標準的な体形の2.0倍なのに対して、やせ体形はそれよりも高い2.3倍という結果になっています。 BMIを基準にした標準体形(BMI:23.0~24.9)とやせ体形(BMI:14.0~18.9)を比較!そのリスクは? 男性女性 総死亡……2.3倍がん全体… 1.2倍腎がん……1.9倍がん死亡…2.0倍 総死亡……1.9倍がん死亡…1.4倍 出典:国立がん研究センター『多目的コホート研究の成果2014年12月』 健康的に体重を増やすには、バランスのとれた三度の食事と適度な運動を 痩せすぎのリスクは理解できても、何を食べても太らない体質の人や、ダイエットをしていなくても自然と痩せてしまう人もいることでしょう。そのような人も含めて、健康的に体重を増やすためにまず心掛けたいのが、三食をしっかりととることです。一食でも抜くと摂取カロリーが不足しがちで、栄養バランスも崩れやすくなります。肥満を恐れて肉や卵などの食品を控えたり、健康によいとされる粗食を毎日続けたりするようなことはせず、バランスのとれた食事を心掛けましょう。 適度な運動も、特に骨粗しょう症の恐れがある高齢の女性は必要です。筋肉は年齢とともに落ちていくものですが、脂肪よりも重い筋肉の減少は、そのまま体重の減少に直結します。筋肉量を維持するための運動は、定期的なウォーキングなどで十分です。激しい運動は、食事から摂取した以上のカロリーを消費する恐れがあるほか、ケガにつながる危険性もあるので、控えるようにしましょう。 無理をして痩せようとしている人は、スリムであれば美しいという考えにとらわれず、病気のリスクの低い健康美を目指してみてはいかがでしょうか。食事や運動に気をつけても体重が減る場合は、胃腸の不具合の可能性などが考えられます。心配なときは、一度内科で診てもらうとよいでしょう。 公開日:2016/03/28

骨粗しょう症は原因別に、原発性(一次性)骨粗しょう症と続発性(二次性)骨粗しょう症に分けられます。それぞれの原因と治療について解説します。 目次 推定患者数は1300万人といわれる骨粗しょう症 変形や骨折の危険性 原発性骨粗しょう症とは 続発性骨粗しょう症とは QOLを大きく低下させる骨粗しょう症 推定患者数は1300万人といわれる骨粗しょう症 私たちの体を支えている骨。骨は姿勢の維持や保護のほか、栄養の貯蔵の役割も担っています。そして、血液の主成分の血球を作り出しているのも骨です。 そんな骨の病気である骨粗しょう症の人が増えていることが問題となっていて、2011年、日本におけるその数は1300万人と推定。全国民の10人に1人以上の人が、この骨粗しょう症にかかっている計算になります。 変形や骨折の危険性 骨粗しょう症は、骨の強度である骨密度が低下し、弱くなる病気です。脆くなった骨は変形しやすくなったり、骨折しやすくなったりします。 私たちのあらゆる組織では、常に古い細胞が壊され、新しい細胞に置き換わっていますが、骨のような硬い組織でも、骨代謝と呼ばれる新陳代謝が行われています。骨粗しょう症は、骨組織が壊されるよりも、新しく作られる速度のほうが遅いときに発生します。 原発性骨粗しょう症とは 骨粗しょう症は原因別に大きく2つの種類に分けられます。ひとつは原発性(一次性)骨粗しょう症と呼ばれる老化のような、原因となるほかの病気がないもので、この原発性骨粗しょう症に閉経後骨粗しょう症が含まれるように、女性の患者が多い傾向があります。 女性は閉経により、エストロゲン分泌量が低下、エストロゲンが減ると、骨が壊される速度が速くなり、骨密度が低下してしまいます。また、加齢により腎臓の機能が低下すると、ビタミンDを作る能力も低下します。ビタミンDにはカルシウムの吸収を高めるはたらきがあるため、その量が少なくなると、骨は脆くなってしまいます。 この体内のビタミンDが少なくなることによる骨粗しょう症は男女ともにかかる可能性があり、特に男性の場合は男性骨粗しょう症と呼ばれることもあります。骨粗しょう症の治療では、主にカルシウム製剤やビタミンD、骨吸収抑制薬などの投与が行われますが、閉経後の女性の場合、エストロゲンが投与されることもあります。 続発性骨粗しょう症とは ほかの病気を原因としないものを原発性骨粗しょう症と呼ぶのに対し、糖尿病や関節リウマチなどほかのホルモン異常、また、先天性疾患などの病気、薬物の影響による骨粗しょう症を続発性(二次性)骨粗しょう症と呼んでいます。 続発性骨粗しょう症の場合、その原因となる病気を治療することが基本となります。薬剤が骨組織に悪影響を与えている場合は、ほかの薬剤に変更するなどの対処が行われることになります。 QOLを大きく低下させる骨粗しょう症 一般に、骨が脆くなる傾向には、遺伝的要素も関わっているとされ、近親者が骨粗しょう症の場合、注意が必要になります。原発性骨粗しょう症では、特に閉経後の女性の患者が多数となりますが、骨粗しょう症自体は男性でも、年齢を問わずかかる可能性があります。 1300万人と推定されるその患者数のうち、治療しているのはその2割程度だと考えられています。骨粗しょう症は、寝たきりの原因になるなど、QOL(Quality of Life)と呼ばれる生活の質を大きく低下させてしまう可能性があります。 カルシウムやビタミンD摂取などの日々の食生活、喫煙、多量の飲酒を控え、運動を心がけるようにしましょう。そして、背中が丸くなった、身長が縮んだような気がする、原因不明の腰痛などに心当たりがある人は、早めに医療機関を受診してください。 公開日:2016/03/22

骨粗しょう症がおこる大きな要因に、加齢がありますが、遺伝的なものもあると言われています。骨粗しょう症と遺伝のメカニズムについて解説します。 目次 遺伝的な要素が影響する場合も 骨粗しょう症と遺伝のメカニズム 家族に骨粗しょう症の人がいる場合は要注意 遺伝的な要素が影響する場合も 近年、平均寿命が延び高齢者が多くなっているなかで、骨粗しょう症の患者さんも非常に多くなっています。骨粗しょう症の特徴として、骨折を起こしやすいことが挙げられます。例えば、少し重いものを持ち上げたり、しりもちをついてしまったときなど、簡単なことで骨折してしまう場合もあります。また、圧迫骨折による身長の低下、背中が丸くなる、背中や腰の痛みが出る、といった症状も出てきます。 この骨粗しょう症がおこる大きな要因に、加齢があります。また、閉経、カルシウム不足、運動不足、喫煙や過度の飲酒といった原因も挙げられます。そして、骨粗しょう症の原因には遺伝的なものもあると言われています。 骨粗しょう症と遺伝のメカニズム 骨粗しょう症の遺伝を引き起こす要因はさまざま存在すると考えられています。その要因のひとつはコラーゲンです。私たちの体をつくっているコラーゲンには19種類の型が存在するのですが、体内の大部分を占めるのがI型コラーゲンというタンパク成分です。このI型コラーゲンは骨や歯、皮膚、靱帯、腱などに存在していて、骨粗しょう症の遺伝子疾患のカギを握っています。 I型コラーゲン量の減少や変異などの異常は、骨形成不全症や若年性骨粗しょう症などと関連性があることが報告されています。 もうひとつの要因はカルシウムです。骨粗しょう症を持つ人の中には、生まれつき骨にカルシウムがつきにくい人がいます。カルシウムが不足すると、骨量や骨密度が減少します。このような特徴は遺伝する可能性もあります。骨密度、骨量が低いと骨粗しょう症を引き起こしやすくなるため、家族に骨粗しょう症を持つ人がいるのであれば早めに骨量を測定し、自分の骨の状態を知る必要があるでしょう。 家族に骨粗しょう症の人がいる場合は要注意 骨粗しょう症は、遺伝的な要素が多少なりとも影響し、体質的に骨粗しょう症になりやすい人もいます。大腿骨頸部(太もものでっぱりの部分)を骨折した人が親の場合、その子供や孫に遺伝することもあります。 遺伝と骨粗しょう症の関係については、いまだはっきりと分かっていないこともあります。しかし両親や親せきに骨粗しょう症の人がいる人は、可能性として自分も骨粗しょう症にかかるリスクがあるということを考えておいたほうがいいかもしれません。 65歳以上の女性、80歳以上の男性の約半数がかかっていると考えられている骨粗しょう症。近年では、骨粗しょう症になる可能性があるかどうか検査することのできる遺伝子検査サービスや、遺伝子検査キットなども現れています。骨が折れてしまってからでは、治療が大変になってしまいます。大変な症状が出る前に、予防的に病院を受診したり、キットで検査してみるのもよいかもしれませんね。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2016/03/07

骨粗しょう症は、一般には女性、そして高齢者に多いという認識がなされているかと思います。しかし、現実にはまだ思春期のような若い人でも、この骨粗しょう症になってしまう可能があるのです。 目次 骨がスカスカになる骨粗しょう症 10人に1人よりも多い骨粗しょう症 成長期に健康な骨を育てる 将来の寝たきり予防のためにも 無理なダイエットは禁物 健康な骨には運動も欠かせない 骨がスカスカになる骨粗しょう症 骨粗しょう症は骨の病気です。骨粗しょう症の「しょう」は「鬆」と書き、これは大根などに出来る隙間、「す」のことを指しています。骨の場合、中に隙間ができてスカスカになると、骨折しやすくなってしまいます。 この骨粗しょう症は、一般には女性、そして高齢者に多いという認識がなされているかと思います。しかし、現実にはまだ思春期のような若い人でも、この骨粗しょう症になってしまう可能性があるのです。 10人に1人よりも多い骨粗しょう症 骨では、常に新しい骨細胞が生まれ、古い骨細胞が壊されています。骨が丈夫で、私たちの体や運動を支え続けるためには、この骨代謝と呼ばれる新陳代謝が必要なのですが、新しい骨細胞が作られるよりも古い骨細胞が壊される速度のほうが速いと、骨はどんどん脆くなってしまいます。 現在、日本で骨粗しょう症と推定される人の数は、1300万人といわれています。これは10人に1人よりも多い割合です。骨粗しょう症は若い人にとっても他人事ではなく、全ての人が考えておかなくてはならない病気なのです。 成長期に健康な骨を育てる その人が骨粗しょう症かどうかの基準となるのが骨密度で、この骨密度の数値が大きく増えるのが成長期です。幼児期と18歳の人の数値を比べると、骨密度は約2倍高くなります。成長期は健康な骨を育てるために、とても大切な時期なのです。 骨密度は20歳代で最高の値になり、以後は徐々に減少していきます。つまり、成長期に充分な骨密度があれば、その後骨密度が減少しても、丈夫な骨でいられるのです。 逆にこの時期に健康で丈夫な骨ができていないと、その時に骨粗しょう症と診断されなかったとしても、将来なんでもない転倒で骨折しやすくなってしまうかもしれません。 将来の寝たきり予防のためにも 現在、社会問題となっている高齢化社会の問題では、盛んに寝たきりの予防が叫ばれています。その寝たきりになってしまう要因の一つが骨折です。特に大腿骨頚部(太ももの骨上端近くのくびれ)を骨折してしまうと、立ち上がることも困難になってしまいます。大腿骨頚部骨折の原因で最も多いのは、この骨粗しょう症なのです。 無理なダイエットは禁物 骨は常に新しく生まれ変わっています。若い時にこそ、健康な骨のためにできることをしましょう。そのためには、まずカルシウムの摂取が必要になります。そのほか、カルシウムの吸収を助けるビタミンD、ビタミンKも骨粗しょう症予防には必要とされています。 逆に、健康な骨を作る上でしてはいけないのが、偏った食事です。特にダイエットでは、特定の食べ物だけを食べ続けるといった不健康な食事が行われることがありますが、これが健康な骨づくりの大敵とされています。 健康な骨には運動も欠かせない そして、強い骨に欠かせないのが運動です。骨は負荷をかけることで成長が促されるという性質があり、適切な運動は健康な骨を作る上で欠かせません。 成長期は骨密度を増やす時期です。骨密度が減少していく未来に備える期間でもあります。10代でも20代でも骨粗しょう症になってしまう人もいます。自分は若いからと他人事だと決めつけず、適切な食事と運動を心掛け、健康な骨のために今からできることを自ら考え、実践してみてください。 ■関連記事 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2016/02/29

ロコモティブシンドロームを引き起こす骨粗鬆症(骨粗しょう症)などの病気は、閉経を迎えた高齢の女性で多くみられます。そのため、若い頃から健康な骨づくりをこころがけることが大切です。それぞれの年代に合った骨粗鬆症(骨粗しょう症)の予防法を紹介します。 目次 女性ホルモンは骨にも関係がある!? 年代別の骨粗しょう症対策 かかりつけの婦人科で診てもらうことも可能 女性ホルモンは骨にも関係がある!? エストロゲン(卵胞ホルモン)という女性ホルモンは、女性らしい体つきにしたり、排卵をコントロールしたりすることで知られています。ほかにも、古い骨が破骨細胞に壊されるのを抑えるはたらきがあり、エストロゲンの分泌量が低下する閉経後は骨量も低下してしまいます。 このような背景から、起立や歩行が困難なロコモティブシンドローム(運動器症候群:通称ロコモ)を引き起こす骨粗鬆症(骨粗しょう症)などの病気は、高齢の女性で多くみられます。 年代別の骨粗しょう症対策 骨粗鬆症を予防するには、若い頃から健康な骨づくりをこころがけることです。また、年齢とともに、意識的に骨に良い生活を送ることも重要となります。それぞれの年代に合った対策で、強い骨を目指しましょう。 ●10代~20代の骨粗しょう症対策 骨が形成されるこの時期は、無理なダイエットは避け、栄養バランスのとれた食事をこころがけます。強い骨づくりには、骨にある程度の負荷をかけることが欠かせないので、部活動などを通して定期的に運動をしましょう。 ●30代~40代前半の骨粗しょう症対策 家事や仕事に追われ、栄養の偏った食事が続く、十分な睡眠時間がとれないなど、生活が不規則になりがちなのがこの年代です。乳製品でカルシウムを、魚でビタミンDを、緑黄色野菜でビタミンKを摂るなど、骨づくりに必要な栄養を意識して食事をするようにしたいもの。特に妊娠・授乳中は、カルシウムが不足しないように気をつけましょう。 ●40代後半~50代の骨粗しょう症対策 骨量が低下し始めるこの時期は、将来に向けて、バランスのよい食事と適度な運動を続ける習慣をもつようにします。この年代に多くみられる、高血圧や糖尿病、脂質異常症(高脂血症)などは骨量の低下にもつながるため、これらの生活習慣病を予防するためにも、日頃の生活を見直しましょう。早期発見のために、この時期から骨密度測定を定期的に受けることができれば理想的だと言えます。 ●60代以上の骨粗しょう症対策 もっとも発症しやすいこの年代は、予防の基本となる栄養バランスのとれた食事、定期的な運動、体内でビタミンDをつくるのに欠かせない日光浴を習慣にしましょう。すでに骨量が低下していることが考えられるため、早期発見・早期治療のために、定期的な検査も続けます。また、転倒による骨折を防ぐために、つまずかないように床に物を置かない、夜中にトイレに向かう通路に照明を設置する、可能であればトイレや浴室に手すりを設置するなど、家の中の環境にも気を配るようにしましょう。 骨粗鬆症(骨粗しょう症)による骨折は、要支援・要介護が必要となる原因の上位を占めます。本人が気をつけるのはもちろんのこと、両親が高齢の場合などは、家族などまわりの人のサポートも重要となります。 かかりつけの婦人科で診てもらうことも可能 骨粗鬆症(骨粗しょう症)は、主に整形外科や内科、外科にかかる人が多い病気ですが、女性に多いという特性上、婦人科で診てもらうこともできます。痛みがある場合は整形外科を受診することがすすめられますが、痛みの自覚はないが骨について相談したいという場合は、かかりつけの婦人科を受診しても良いでしょう。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2013/10/28

ロコモ予防に必要な、歩行や起立に関わるバランス能力や筋肉は、習慣的なトレーニングによって鍛えられます。今は問題なくても運動機能は年齢とともに低下してしまいます。ここでは40代から始めるロコモ予防のための運動方法を紹介します。 目次 歩けなくなる前に!ロコモ予防は40代から ロコモ予防の第一歩は、運動習慣を身に付けること 手軽に始められる「ロコトレ」がオススメ 歩けなくなる前に!ロコモ予防は40代から ロコモティブシンドローム(運動器症候群:通称ロコモ)を予防するには、歩行や起立に関わるバランス能力や、筋肉の維持が必要となります。それらは、習慣的にトレーニングを行うことによって鍛えられます。すでに足腰に痛みを抱えている人にとっては、悪化の防止になるでしょう。たとえ今は問題なく歩行や起立ができていても、運動機能は年齢とともに低下してしまいます。年齢に応じた運動機能を保てるように、骨量や筋肉量の低下が始まる40代から予防を始めましょう。 ロコモ予防の第一歩は、運動習慣を身に付けること ロコモを予防するには、運動習慣を身に付けることが欠かせません。ウォーキングやジョギング、水泳、太極拳、ストレッチなどの手軽に始められるものでも、バランス能力や筋力を維持する効果が期待できます。基礎体力や足腰の状態、好みは一人ひとり異なるので、無理のない範囲内で長く続けられそうな、自分に合った運動を選びましょう。 食事の内容も、ロコモ予防に大きく関わります。筋力の維持に必要なたんぱく質を多く含む肉や大豆製品のほか、骨づくりに欠かせないカルシウムが豊富な乳製品、ビタミンDが豊富な魚、ビタミンKが豊富な緑黄色野菜などを積極的に食べるようにします。太りすぎ、あるいはやせすぎにならないよう注意して、適量をバランス良く食べましょう。 手軽に始められる「ロコトレ」がオススメ 日本整形外科学会はロコモ予防のために、「開眼片足立ち」と「スクワット」の2つを「ロコトレ」(ロコモーショントレーニング)として推奨しています。ただし、無理をすると転倒しかねないので、腰や関節の痛みでこれらを行うのが難しい場合などは、まずは医師に相談を。 「開眼片足立ち」とは? 目を開けたまま、片足が床につかないように浮かせた姿勢を1分間保ち続けます。これを1セットとして、左右の足それぞれで1日3セット行います。 転ばないようにつかまるものがある場所で、支えが必要であれば机や壁などに、手をついて行います。途中で足が床についてもかまわないので、1分間続けます。 バランス能力が養われ、安定した歩行ができるようになることが期待できます。 「ロコトレ」だけでは物足りない場合は… 日常生活に取り入れやすい「爪先立ち」がおすすめです。 やり方は簡単で、必要に応じて壁に手をつき、両足で立った状態でかかとを上げ、ゆっくりと下ろすのを10~20回繰り返します。 これを1セットとして、1日2~3回繰り返します。 これにより、ふくらはぎの筋肉がつくことが期待できます。 起立した状態を保つのが難しい人は、机などに手をつくとやりやすくなります。 反対に、より高い効果を求める人は、壁に手をついた状態での片足の爪先立ちに挑戦しても良いでしょう。自分の状態に応じて行いましょう。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2013/10/15

ロコモティブシンドローム(運動器症候群:通称ロコモ)は、骨や関節、筋肉などの運動器の障害によって、自力での歩行などが難しくなり、要支援・要介護の状態になっている、あるいはそうなる危険性が高い状態を指します。ここではロコモの原因、予防法について詳しく解説します。 目次 メタボの次はロコモティブシンドロームに注意を! ロコモを引き起こす3大要因 ズバリ!ロコモ予防のポイントは運動と食事! メタボの次はロコモティブシンドロームに注意を! 生活習慣病を引き起こすメタボリックシンドローム(内臓脂肪症候群:通称メタボ)に気をつけるべきだという認識は、すっかり定着した感があります。働きざかりにとってのメタボに対して、特に高齢者が気をつけるように呼びかけられているものとして、整形外科の領域におけるロコモティブシンドローム(運動器症候群:通称ロコモ)があります。これは、骨や関節、筋肉などの運動器の障害によって、自力での歩行などが難しくなり、要支援・要介護の状態になっている、あるいはそうなる危険性が高い状態を指します。 ロコモを引き起こす3大要因 ロコモを引き起こす要因は、主に以下の3つに分類されます。 ロコモの主な要因 ●バランス能力の低下 視覚や足の裏の感覚、内耳の三半規管が司る平衡感覚など、さまざまな機能からの情報が脳で処理され、そこからの命令が筋肉に伝わることで、姿勢は保たれます。これらの機能が衰えるとバランス能力は低下し、転びやすくなります。 ●筋力の低下 筋力が低下すると、上記のバランス能力の低下による転倒を招くだけではなく、関節への負担も大きくなります。それによって、ひざに痛みが生じ、歩くのを避けるようになると、結果として骨量が低下して骨折リスクが高まってしまいます。 ●骨・関節の病気 以下のような病気に1つでもかかると、運動器の障害が起こりやすくなります。痛みの症状があると歩くのを避けるようになるため、上記の筋力の低下にもつながります。 変形性膝関節症 変形性股関節症 骨粗鬆症(骨粗しょう症) 関節リウマチ 変形性脊椎症 脊柱管狭窄症 変形性腰椎症 ズバリ!ロコモ予防のポイントは運動と食事! 運動器の障害が起きるのは、主に加齢によるところが大きいようです。若いうちから気をつけておかないと、年齢とともに運動器のはたらきが衰え、やがて座る、立つ、歩くといった動作ができなくなる恐れがあります。そうならないために重要なのが、骨や関節、筋肉などを健康に保てるように、普段から意識をすること。日常生活では、運動と食事がその柱となります。 ロコモ予防のための運動として、スクワットや、つかまるものがある場所での開眼片足立ちなどがおすすめですが、ストレッチやウォーキングなどでも良いでしょう。無理せず、長く続けられるものを選びましょう。 食事で大切なのは、なんと言っても栄養の偏りなく、バランスよく三食きちんととることです。特に高齢になると食欲が低下し、食べる量が減ってしまうため、栄養不足にならないよう気をつけます。 公開日:2013/09/17
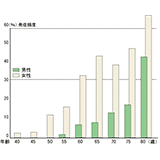
骨粗しょう症(こつそしょうしょう)はカルシウム不足によって骨がスカスカになる病気です。高齢者ではちょっと転んだだけでも骨折する場合があり、怖いのは、その結果「寝たきり」になってしまうこと。リスクの高い人は予防を心がけましょう。 目次 「骨粗しょう症」ってどんな病気? どうして「骨粗しょう症」になるの? 「骨粗しょう症」になりやすいのはどんな人? 「骨粗しょう症」ってどんな病気? ご存知の方も多いと思いますが、骨粗しょう症(こつそしょうしょう)はカルシウム不足によって骨がスカスカになる病気です。骨の中が粗くなるので、当然骨が弱くなり、骨折しやすくなります。 加齢とともにその発生率は高くなり、高齢者ではちょっと転んだだけでも骨折する場合があるくらいです。特に怖いのは、大腿骨頸部(骨盤にいちばん近い部分の足の骨)を骨折し、その結果「寝たきり」になってしまいます。 年齢別にみた骨粗しょう症の発症頻度 出典:「貯骨でふせぐ骨粗鬆症」家庭栄養研究会編集食べもの通信社 どうして「骨粗しょう症」になるの? カルシウム不足が招く病気だけど、原因はそれだけではありません。 骨粗しょう症になる原因は? ●加齢 普通の健康な人でも、骨量は45歳くらいから減り始めます。 ●遺伝・体質による 家族に骨粗しょう症の人がいる場合、なりやすいともいわれています。また、体重の多い人ほど骨の量が多いといわれます(小柄な人より大柄な人のほうがなりにくいようです)。 ●女性ホルモンの不足による 閉経後の女性がなりやすいようです。女性ホルモン「エストロゲン」が減少すると骨量が減少すると考えられています。 ●カルシウム代謝調節ホルモンによる 人の体のはたらきを調節するカルシウム代謝調節ホルモンのはたらきにより、骨の吸収と形成が調節されていますが、これがなんらかの原因でバランスが崩れ、吸収が形成を上回ると骨粗しょう症になります。 ●栄養不足による カルシウムの摂取が不可欠ですが、その吸収率を高めるのに必要なのがビタミンDやビタミンKなどです。これらが不足していては、カルシウムが吸収されにくくなります。 ●運動不足による 骨にはある程度負荷をかけたほうが強くなります。激しい運動でなく、ウォーキングでもOKです。また、太陽光を浴びるのも必要です。 ●喫煙・飲酒による たばこの吸いすぎは胃腸を荒らし、カルシウム吸収率を悪くします。また、過度の喫煙や飲酒は、体のバランスを崩してホルモンの異常をきたすので注意しましょう。 「骨粗しょう症」になりやすいのはどんな人? 次のような条件に当てはまる人は要注意です。とくに骨粗しょう症は、知らない間に骨のスカスカ度が進行していて、気がついたときには骨折!ということになりかねません。 こんな人は骨粗しょう症が迫っているかも!? 女性 高齢者 やせた人 運動をあまりしない人 牛乳を飲まない人 日光にあまり当たらない人(北国の人) 公開日:2000年12月25日

骨格筋は自分の意志で動かせる随意筋 体は筋肉のはたらきによって動きます。筋肉には横紋筋、平滑筋、心筋の3種類があります。 上肢、下肢、体幹などの骨格に付いていて、それを動かす筋肉が骨格筋(横紋筋)です。骨格筋の総数は約400個で、重さにすると体重の約50%を占めます。 横紋筋は横紋を持っていて、自分の意志で収縮と緊張を起こさせることができるので随意筋と呼ばれます。 これに対して、平滑筋と心筋は意志によって動かせない不随意筋です。平滑筋は主に血管、気管、腸管、尿管など管状の臓器、胃、ぼうこうなど袋状の臓器の壁を形づくっています。また、心筋は心臓を形づくっている筋肉です。これらは自律神経やホルモンによってコントロールされています。 骨と骨格筋の共同作業で体が動く 私たちの体は、骨と骨格筋の共同作業によって姿勢を保ったり移動したりできます。特に上肢や下肢の筋肉は、関節をはさんで骨と骨をつないでいます。その筋肉の収縮によって関節が動き、複雑で多彩な運動が可能になります。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨折、寝たきりを予防するために「ロコチェック」!

骨の健康には活性型ビタミンDの助けが必要 骨そしょう症とは、骨からカルシウムが溶け出し、骨がすかすかになって軽石状態となり、日常生活に支障をきたすほどもろくなった状態をいいます。 骨そしょう症の治療薬としては、ビタミンDや女性ホルモンなどの薬が用いられますが、日本では、ビタミンDの有効性をより高めた活性型ビタミンD剤がよく使われています。体内でも、腎臓などでビタミンDは活性型に変えられます。 体内の活性型ビタミンDは、カルシウムを吸収する小腸のはたらきを助けたり、骨の新陳代謝をつかさどるなど、重要な役目をしています。 つまり、骨の健康のためには、カルシウムの摂取とともに活性型ビタミンDの助けが不可欠なのです。 普段からカルシウムやビタミンDを多く取る 加齢に伴う肝臓や腎臓の機能の低下などにより、体内でビタミンDを活性型ビタミンDに変える能力が低下すると、カルシウムの腸管での吸収が悪くなり、骨が弱くなります。 このように、体内でビタミンDを活性型ビタミンDに変える力が弱くなった人には、活性型ビタミンD剤が最も有効な治療薬なのです。 普段からカルシウムやビタミンDを多く含む食品を取ることを心掛け、軽い運動を行うことが骨そしょう症の予防になるといわれます。 カルシウムを大人は1日に600mg、骨そしょう症患者や妊婦、子供は800~1000mg摂取するようにします。 日焼けする程の日光浴は皮膚がん発生の危険性がありますが、1日30分くらい日光浴をすると皮膚内のプロビタミンDからビタミンDが形成され、腎臓や肝臓で活性型に変わり、カルシウムの腸管での吸収を促進したり、骨の形成を高めます。

カルシウム吸収を助けるCPP 骨そしょう症予防には骨の原料になるカルシウムの摂取が大切です。しかし、カルシウムをいくらたくさん摂っても体に吸収されなくては骨をつくることはできません。この吸収を助けるのがCPP(カゼインホスホペプチド)です。 CPPは腸管内でリン酸カルシウムが沈殿するのを防ぎ、カルシウムの吸収が促進されます。 最適の食品は牛乳 CPPが多く含まれているのが牛乳です。しかもカルシウムも多く含まれていますから、牛乳は骨そしょう症予防には最適の食品といえます。