疾患・特集
COPD(慢性閉塞性肺疾患)
COPD(慢性閉塞性肺疾患)に関する記事をご紹介します。COPD(慢性閉塞性肺疾患)の正しい知識を身につけることで、予防や改善にお役立てください。
COPD(慢性閉塞性肺疾患)に関する記事をご紹介します。COPD(慢性閉塞性肺疾患)の正しい知識を身につけることで、予防や改善にお役立てください。

咳や痰、息切れに悩むかたが少しでも快適な生活を送るためには、どのようにすればよいのでしょうか。呼吸器疾患の患者会J-Breath (日本呼吸器障害者情報センター)の機関紙「J-BREATHよりよい呼吸のために」の連載講座「慢性呼吸疾患とうまくつきあうために」(関東学院大学看護部・若林律子先生ご執筆)に、慢性閉塞性肺疾患(COPD)の患者さんのアンケート結果から息切れに対する対処する工夫が紹介されているので参考にしましょう。 目次 COPDなど慢性呼吸器疾患の患者さんは積極的に運動に取り組む 運動を毎日している人は時々運動している人に比べて息切れが少ない 口すぼめ呼吸や腹式呼吸、息切れが起こるときの状況を知ることも重要 COPDなど慢性呼吸器疾患の患者さんは積極的に運動に取り組む 若林先生の連載講座「慢性呼吸疾患とうまくつきあうために」は、病気による症状の悪化を予防して、より健康的に生活の質を向上してもらうのに役立つ情報提供を目的に、J-BREATH機関紙に1年間にわたって6回シリーズで掲載されました*1。 連載シリーズの第6回(機関紙2019年12月17日発行号)では、呼吸器疾患の患者さん92人(平均年齢72歳。COPD患者さんが大半で、次に多いのは間質性肺炎でした)に回答していただいた「よりよい生活のための工夫」が紹介されています。 その内容から、息切れへの対処方法に関するアンケート結果を見ると、回答した多くのかたが運動をがんばっていました(「毎日運動」、「時々運動」の回答が7割を占めていました)。 患者さんが実践している運動を見ると、ウォーキング、ストレッチ、エアロバイクなど、有酸素運動と筋力トレーニングをあわせて実施しているかたが多いようでした。また、日本特有のラジオ体操をしているかたが多いことがわかりました。 運動を毎日している人は時々運動している人に比べて息切れが少ない 患者さんのなかには、息切れがあるので「動かないほうがいい」と思っているかたがいました。しかし、運動しないと悪循環に陥って息切れを悪化させてしまいます。連載講座のなかで若林先生は、運動をすることによって以下のような効果が期待されるとしています。 ■運動の効果 息切れを軽減する 筋肉量が増し、骨量維持に役立つ 機能的な運動と持久力を改善 気分を改善して、抑うつになるリスクを軽減 睡眠と生活の質を改善 出典:第6回「よりよい生活のために」の表1「運動の効果」 また、アンケート結果では運動を毎日している人は、時々運動している人に比べて息切れが少ないことがわかりました。 つまり、運動することによって息切れが軽減していくという結果のあらわれです。若林先生によると、運動していない人はできるところからやっていくこと、運動しているかたは継続することが重要とのことでした。 口すぼめ呼吸や腹式呼吸、息切れが起こるときの状況を知ることも重要 息切れに対処する工夫に関しては、口すぼめ呼吸や腹式呼吸をしているかたが多く、息切れがあるときには無理をせずに休憩していることがわかりました。 連載講座のなかで若林先生は、ひどい息切れを一度体験すると、運動が嫌になることや外出が不安になることがあるので、ふだんからどのような時に、どのような運動によって息切れが起きるのかを自分自身で知っておくことも大切だとしています。 また、インフルエンザ予防をしている人は9割で、予防接種をして無理な外出は避け、外出したあとはマスク・手洗い・うがいの3点セットが重要なことがわかりました。 食事に関しては8割のかたが気を付けており、肉、魚、野菜をバランスよく食べることや、食事の回数を増やすといった工夫をしているかたが多くいました。 より快適な療養生活を送るための情報が満載のJ-BREATH機関紙の連載講座の詳細(下記連載テーマを参照)や、機関紙を購読希望のかた、また息切れを減らしたいと考えているかた、息切れや疲労により食事がとれないときの対処法を知りたいかたは、下記のJ-Breath(日本呼吸器障害者情報センター)のホームページから連絡してください。有益な情報を提供してくれます。 J-Breath(日本呼吸器障害者情報センター) ホームページ http://www.j-breath.jp/ *1:若林先生の連載講座「慢性呼吸器疾患とうまくつきあうために」は2019年に6回にわたってシリーズ連載されました。以下が各号のテーマとおもな内容です。 ・第1回:機関紙第100号(2019年1月29日発行)、テーマは「慢性呼吸器疾患とうまくつきあうために」、おもな内容は快適かつ健康的な療養生活の重要性、症状悪化の要因とその要因を避ける方法 ・第2回:機関紙第101号(2019年3月31日発行)、テーマは「息切れの対処方法(運動編)」、おもな内容は口すぼめ呼吸の活用法、急な息切れの対処方法など ・第3回:機関紙第102号(2019年6月19日発行)、テーマは「息切れの対処方法(お薬編)」、おもな内容は吸入薬の使用法や副作用、増悪を予防する薬など ・第4回:機関紙第103号(2019年8月15日発行)、テーマは「増悪を予防するために」、おもな内容は日々の呼吸器症状を知る重要性、呼吸器感染症、悪化要因など ・第5回:機関紙第104号(2019年10月20日発行)、テーマは「ストレスと不安をコントロールする」、おもな内容は不安と息切れの悪循環を断ち切るリラクゼーションのコツなど ・第6回:機関紙第105号(2019年12月17日発行)、テーマは「よりよい生活のために」、おもな内容は患者さんのアンケート結果をふまえた息切れに対する工夫、インフルエンザ予防、食事の工夫など ■関連記事 カロリーアップしたレシピで息切れ対策 呼吸リハビリテーションでよりよい呼吸(4) COPD(慢性閉塞性肺疾患) 公開日:2020/02/12 監修:J-Breath(日本呼吸器障害者情報センター)

息切れで呼吸が苦しいと、普通の人よりも筋力、体力、エネルギーを多く使います。そうすると、体重が減少して低栄養状態に陥りやすくなります。第23回J-BREATH(日本呼吸器障害者情報センター)講演会「~よりよい呼吸のために~」(2018年10月28日)では、関東学院大学の田中弥生先生が「呼吸リハビリと栄養」のテーマで講演し、効率よくカロリーアップして栄養をとるコツについて解説しました。 目次 自分のカロリー量を計算しよう 食材やメニューに油脂を加えて少量でカロリーアップ 一般的な家庭料理を工夫したレシピ集 自分のカロリー量を計算しよう 田中先生は講演のなかで、カロリーアップするためのコツについて紹介しました。まず、自分のカロリー量を知ることが重要です。最近3ヵ月間で体重が7kg減少した人を例として、体重1kgを増やすために必要なカロリー量を計算する方法について以下の順に紹介しました。 ●最近3ヵ月間で体重が7kg減少 ↓ ・体重1kg当たり約7,000kcalに相当するので、3ヵ月で不足するカロリー量は7000kcal×7kg=4万9000kcal ↓ ・1日に不足するカロリー量は、4万9000kcal÷90日(3ヵ月)=544kcal ●5ヵ月で体重を元に戻す!そのためには ↓ ・1日の食事に追加すべきカロリー量は、4万9000kcal÷150日(5ヵ月)=327kcal(1食当たり100~120kcal) 食材やメニューに油脂を加えて少量でカロリーアップ 自分のカロリー量がわかったら、追加すべきカロリー量を摂取したいところですが、食事の量を多くは増やせません。 そこで、田中先生は食材やメニューに油脂を加えることにより、少量でエネルギー高めの食事や食材を積極的に食べるようにすることをアドバイスしました。 食事:コーンスープ、ポタージュなど 食材:卵、チーズ、バターなどの乳製品、ベーコン、ゴマ、ピーナッツ、アボガド、脂身の多い魚など 調味料や栄養補助食品:マヨネーズ、ドレッシング、胡麻油、胡麻醤油、MCTオイルなど 1回の食事の量を増やすのが難しい場合があります。 そのときは、油を使った調理法を取り入れることや、MCTオイルなどを活用して見た目を変えず手軽にカロリーアップすること、食事の回数を増やすこと、間食としてアイス、クッキー、ケーキなど高脂質のおやつを食べるのも効果的です。 一般的な家庭料理を工夫したレシピ集 J-BREATHは、株式会社フィリップス・ジャパンの協力を得て、レシピ集「COPD患者さんのおうちごはん」を作成しました。普段の料理にひと工夫を加えることで、1回の食事をカロリーアップできるアイデアが紹介されています。レシピの一例は以下です。 ■基本献立(通常メニュー) ■変化献立例(基本献立をアレンジしたもの) (1)ごはん →MCTオイル入りごはん 45kcal UP ごはんと一緒にMCTオイルを炊き込むだけ (2)ほうれん草のお浸し →ほうれん草とさつま揚げのバター醤油炒め 42lcal UP さつま揚げ入りのバター醤油炒めにして、コクをプラス (3)厚焼き卵 →焼き鶏入り厚焼き卵 56kcal UP マヨネーズを加えることでふっくらとした仕上がりに (4)白菜と麩のみそ汁 →MCTオイル入りみそ汁 90kcal UP みそ汁にMCTオイルを加えるだけ (5)卯の花 →卯の花の巾着焼き 219kcal UP 卯の花を小揚げに詰めて、多めの油で焼き上げ生姜醤油で 出典:フィリップス社プレスリリース「フィリップスとJ-BREATH,「世界COPDデー」に合わせた啓発活動を開始 エネルギーUPで患者さんを“食”からケアするレシピ集を発表」 http://www.innervision.co.jp/products/release/20171217 最後になりますが、呼吸が苦しくなる人では、筋力や体力が落ちてくるうえ、栄養不足になりがちです。高脂肪食と食事のカロリーアップの工夫による栄養摂取、さらに筋力や体力をつけることが重要です。 J-BREATHよりイベント情報:5月に講演会、10月にウォーキングイベント 2019年5月に患者さんや家族のかたに役立つ講演会、10月はウォーキングイベント(参考記事:「呼吸に大切な肺を守るために」ウォーキングイベントが開催)を予定しています。詳細は、J-BREATHホームページのイベント・講演会欄をご参照ください。 ■関連記事 息切れ対策は口をすぼめて腹で呼吸!呼吸リハビリテーションでよりよい呼吸(1) 息切れ対策は日常生活の工夫で効果的 呼吸リハビリテーションでよりよい呼吸(2) 息切れ対策は高脂肪食を食べよう!呼吸リハビリテーションでよりよい呼吸(3) 「呼吸に大切な肺を守るために」ウォーキングイベントが開催 呼吸器疾患の患者会「日本呼吸器障害者情報センター(J-BREATH)」 公開日:2019/03/08 監修:関東学院大学 田中弥生先生

息切れを起こしやすい人、慢性閉塞性肺疾患(COPD)の患者さんは「痩せ型」が多いといわれています。呼吸するのに筋力・体力を多く使い、エネルギーを消耗しやすいので栄養不足になりがちだからです。第23回J-BREATH(日本呼吸器障害者情報センター)講演会「~よりよい呼吸のために~」(2018年10月28日)で行われた関東学院大学の田中弥生先生が「呼吸リハビリと栄養」をテーマに講演した内容から、上手に栄養をとるコツを紹介します。 目次 息苦しい人は痩せ型が多い? 呼吸に重要な栄養素は脂肪 筋力、体力がおとろえて転倒骨折の原因になるサルコペニアに注意 息苦しい人は痩せ型が多い? 息切れを起こしやすいCOPDの患者さんは痩せ型が多いのは、どうしてでしょうか。 田中先生によると、体重が減少する理由は、呼吸をするのに健康の人の10倍もエネルギーを使うからとのことです。 健康な人が1日の呼吸で消費するエネルギー量はバナナに換算すると1本の半分くらいです。それに対し、COPDの患者さんでは呼吸のためにバナナ5本分のエネルギーを消費していることになります。 栄養が不足して痩せると筋力が低下します。筋力が低下すると、息切れや倦怠感も増加するので体を動かすことが少なくなります。体を動かさないと、さらに筋力も低下しますし、食欲も減退していきます。こうなると、ますます「痩せ」が進みます。 さらに、COPDの患者さんは嚥下筋(のみ込むための筋肉)が弱くなって飲み込みが難しくなるケースや、誤嚥(ごえん)を起こすケースが多くみられます。 栄養不足と筋力・体力低下の悪循環が起こると、病気がますます重症化してしまいます。そこで、痩せと低栄養の悪循環を断ち切る第一歩は、食べやすい食事でしっかりと栄養をとりながら、運動で筋力をつけて食力をあげることが大切です。 呼吸に重要な栄養素は脂肪 呼吸のためにより多くの栄養をとらないといけません。基本的には3大栄養素をとりましょう。3大栄養素とは脂質(脂肪)、糖質(糖)、タンパク質です。 糖は、エネルギーとして消費されますが、副産物として水と二酸化炭素が産生されるので、COPDなど呼吸不全の患者さんでは二酸化炭素が体内に溜まることに注意が必要です。 3大栄養素のなかでCOPDの患者さんに最も摂取を心がけて欲しいのは脂肪です。 脂肪(脂質)は、3大栄養素のなかでもっとも高エネルギーかつ効率的なエネルギー源です。さらに、高脂肪食は二酸化炭素の産生と貯留を抑制する効果もあるので、栄養状態の改善に最適の栄養素と言えます。筋肉を保つためには高タンパク質も不可欠の栄養素です。 良質の脂肪をとることが重要です。脂肪が分解されて得られるケトン体という物質は脳のエネルギー源になります。良質な脂肪としてココナッツオイルや中鎖脂肪酸(MCT)オイルには、ケトン体が多く含まれています。 筋力、体力がおとろえて転倒骨折の原因になるサルコペニアに注意 咳や息切れなど呼吸が苦しい状態が頻繁になると、食事を摂りにくくなりますし、呼吸するのに筋力、体力、エネルギーを多く使うので、筋力や体力が落ちてきますし、低栄養状態に陥りやすくなります。 高齢になると、筋肉量の減少にともない身体機能も低下するので、日常生活で動かなくなり、転倒骨折が多くなる病気のサルコペニアになりやすいことが問題です。 栄養を十分に摂取して体重を維持しながら、筋力や体力がおとろえにようにしないといけません。次回は、家庭の料理をカロリーアップさせるレシピの工夫について紹介します。 ■関連記事 息切れ対策は口をすぼめて腹で呼吸!呼吸リハビリテーションでよりよい呼吸(1) 息切れ対策は日常生活の工夫で効果的 呼吸リハビリテーションでよりよい呼吸(2) 「呼吸に大切な肺を守るために」ウォーキングイベントが開催 呼吸器疾患の患者会「日本呼吸器障害者情報センター(J-BREATH)」 公開日:2019/03/06 監修:関東学院大学 田中弥生先生

「咳や痰が多い」、「息切れがする」、「階段を昇ると息があがる」といった症状で悩んでいる人、慢性閉塞性肺疾患(COPD)の患者さんは、呼吸リハビリテーション(以下、呼吸リハ)をふだんの生活を取り入れるだけで効果があります。第23回J-BREATH(日本呼吸器障害者情報センター)講演会「~よりよい呼吸のために~(2018年10月28日)では、結核予防会複十字病院の千住秀明先生が「息切れと仲良く暮らそう」をテーマに講演しました。 目次 ふだんの生活を過ごすときに呼吸リハを活用 洗顔、トイレ、入浴、掃除の際における呼吸リハの実際 呼吸リハで体調を整えて体力を回復 ふだんの生活を過ごすときに呼吸リハを活用 千住先生の講演によると、息切れなどを起こさないためには、呼吸リハをすることによって呼吸法を活用して酸素を多く取り込む、体のコンディションを整える、体を動かして体力や筋力をつけることが重要になります。 呼吸方法の工夫に関しては、ふだんの生活に口すぼめ呼吸や腹式呼吸を意識して取り入れるだけで、十分な効果があります。 そこで、ふだんの生活の過ごし方として家事や着替えなどをする際に呼吸リハを活用してどのように工夫するのかについて紹介します。 洗顔、トイレ、入浴、掃除の際における呼吸リハの実際 ふだんの生活で洗顔、トイレ、入浴、掃除の動作を行うときに、呼吸法の口すぼめ呼吸や腹式呼吸などの呼吸法を意識して取り入れること、動作はゆっくりと、また次の動作に移る前にひと休みして呼吸を整えることがポイントです。 ■洗顔 椅子に座って行う 洗顔は、蒸しタオルで拭く(濡らしたタオルをレンジで1分温めて) 歯磨きは、電動歯ブラシを使って肘をついて行う ■トイレ 時間(タイミング)を決めてトイレに行く 便秘薬を活用する(主治医にご相談ください) 洋式トイレで座って行う ■着替え 椅子に座って行う ゆるめの服、前開きの服を着る 上着は、手を肩よりも高く上げないで着替える ズボンも靴下も、椅子に座ったままではく、脱ぐ ■入浴 入る前に浴室を温める 湯船の中に椅子など入れて、半身浴をする 上半身にはシャワーを後ろからあてる 体を洗う時は椅子に座ったまま、長めのタオルを用いて、手は肩より上げないで洗う 足を洗う時椅子に座ったまま、片足ずつ膝にのせて洗う ■掃除 掃除機は、柄の長いワイパーを使い、吸引力の一番軽いモードを選択 姿勢はかがまず、動作と呼吸を合わせ、ゆっくりと柄を動かす 呼吸リハで体調を整えて体力を回復 息切れを起こしやすい人やCOPDの患者さんでは、呼吸動作のために健康な人よりも多くの努力とエネルギーを使いますし、体力や筋力が落ちてくると呼吸する機能が低下して、ますます呼吸に苦しむことになってしまいます。 そこで、歯磨き、入浴、家事といったふだんの生活の過ごし方を少し工夫するだけで呼吸機能を高めることができる呼吸リハをやってみましょう。動かすことと休憩することを考えて、できる範囲で継続的に実施することが重要です。 ■関連記事 息切れ対策は口をすぼめて腹で呼吸!呼吸リハビリテーションでよりよい呼吸(1) 「呼吸に大切な肺を守るために」ウォーキングイベントが開催 呼吸器疾患の患者会「日本呼吸器障害者情報センター(J-BREATH)」 公開日:2019/02/22 監修:結核予防会複十字病院 千住秀明先生

咳や痰、息切れに悩んでいる人、慢性閉塞性肺疾患(COPD)の患者さんには、呼吸機能を回復あるいは維持するために、呼吸リハビリテーション(以下、呼吸リハ)が役に立ちます。第23回J-BREATH(日本呼吸器障害者情報センター)講演会「~よりよい呼吸のために~」(2018年10月28日)では、結核予防会複十字病院の千住秀明先生が「息切れと仲良く暮らそう」のテーマで講演し、呼吸リハをふだんの生活に取りいれるコツについて解説しました。 目次 体を動かさないと筋力が落ちる、呼吸するために多くの酸素が必要になる 呼吸リハで体力や筋力をつける、呼吸方法を工夫して体のコンディションを整える ふだんの生活で息切れを減らすコツは口すぼめ呼吸と腹式呼吸 体を動かさないと筋力が落ちる、呼吸するために多くの酸素が必要になる 千住先生の講演によると、「咳や痰が多い」「階段を昇ると息切れがする」「息が苦しい」「胸が締めつけられる」などがおこるのは、エネルギーをつくるために必要となる酸素を吸い込み、不要になった二酸化炭素を体の外に排出するという呼吸がうまくできないからです。 代表的な病気のCOPD患者さんでは、呼吸動作のために健康な人よりも多くの努力とエネルギーを使います。年をとると筋力が落ちてきますが、体を動かさないと筋力が低下するので息切れも強くなり、動いたり歩いたりするのが負担になるなど、悪循環に陥ります。 呼吸リハで体力や筋力をつける、呼吸方法を工夫して体のコンディションを整える オリンピックのマラソンメダリストの有森裕子さんは、肺活量は普通の人と大きくは変わりません。トレーニングにより、少ない酸素で走れる筋力つけたからこそフルマラソンを走れるのです。 そこで、息切れを起こしやすい人やCOPD患者さんは呼吸リハをすることにより、呼吸法を活用して酸素を多く取り込むこと、体のコンディションを整えること、体を動かして体力や筋力をつけることなどが重要になります。 ふだんの生活で息切れを減らすコツは口すぼめ呼吸と腹式呼吸 呼吸リハは難しくありません。自宅でセルフケアとして取り入れるだけで効果があります。 ふだんの生活で息切れを減らすために口すぼめ呼吸や腹式呼吸などの呼吸法を意識して取り入れることがポイントです。 ●口すぼめ呼吸 鼻から空気を吸ったあと、ほほをふくらませて口をすぼめましょう。そうすることで、胸のあたりの気道が広がって息が吐きやすくなります。 ●腹式呼吸 胸と腹の境にある横隔膜を上下に動かすだけで、胸呼吸のように横隔膜を広げなくてもいいので、少ない酸素で呼吸ができます。 簡単!腹式呼吸法にチャレンジ 千住先生によると、口すぼめ呼吸や腹式呼吸により肺の気道が広がるので、薬剤の気管支拡張薬のような効果があるとのことです。 ふだんの生活に口すぼめ呼吸や腹式呼吸を意識して取り入れるだけで、十分な効果があります。呼吸リハは運動することと休憩することを考えるなど、できる範囲で継続的に実施することが重要です。 次回は、家事や着替えなどを日常生活で呼吸リハを取り入れる工夫について紹介します。 ■関連記事 「呼吸に大切な肺を守るために」ウォーキングイベントが開催 呼吸器疾患の患者会「日本呼吸器障害者情報センター(J-BREATH)」 公開日:2019/02/20 監修:結核予防会複十字病院 千住秀明先生

COPD(慢性閉塞性肺疾患)は別名「たばこ病」とも呼ばれます。たとえ喫煙していなくても受動喫煙でCOPDを発症することもあります。COPD発症リスクをここでチェックしましょう。 目次 COPD患者の9割が喫煙者! あなたのCOPDリスクをチェック! COPD患者の9割が喫煙者! 別名「たばこ病」とも呼ばれるCOPD(慢性閉塞性肺疾患)。このように呼ばれる理由は、COPDの最大の原因が「たばこの煙」であり、患者の9割以上に喫煙経験があるからです。 肺の機能は、たとえ健康であっても、年齢を重ねるに従って低下します。たばこの煙に含まれる有害物質は、この肺機能をより早く低下させてしまうので、できるだけ早く禁煙しましょう。 あなたのCOPDリスクをチェック! たとえ喫煙していなくても、受動喫煙(たばこの煙を吸ってしまうこと)によってCOPDを発症することがあります。また、汚染された大気のなかで長年暮らす、粉じんなどを吸い込むことが多い環境での勤務経験なども、COPDを発症する原因のひとつです。次のような人は、今すぐCOPDのリスクをチェックしてみましょう。 ● 喫煙歴がある ● 咳払いや痰がからむことが多い ● 少し動いただけでも息切れがする ● 長年喫煙している家族と同居している ● 汚染された大気のなかで長年暮らした経験がある ● 粉じんなどを吸い込むことが多い環境で勤務した経験がある など 質問 あなたの回答 ポイント あなたの年齢は? 49歳まで 0 50~59歳 4 60~69歳 8 70歳以上 10 1日に吸うタバコの本数(禁煙者は以前吸っていた本数)は? 本…A 喫煙年数は? 年…B A÷20本(1箱のタバコの本数)×B= 0~14なら…0 15~24なら…2 25~49なら…3 50以上なら…7 あなたの体重は? kg…C あなたの身長は何m?(例)175cmの人なら1.75と記入 m …D C÷(D×D)= 25.4未満なら…5 25.4~29.7なら…1 29.8以上なら…0 天候により咳がひどくなる? はい 3 いいえ 天候とは関係ない 0 咳は出ない 0 風邪ではないのに痰がからむ? はい 3 いいえ 0 朝起きてすぐによく痰がからむ? はい 0 いいえ 3 息をするときに喘鳴(ぜんめい:ゼイゼイ、ヒューヒュー音がすること)がよくある? いいえ 0 時々もしくはよくある 4 現在アレルギー症状が出ている?または、これまでにアレルギー症状が出た? はい 0 いいえ 3 合計 ポイント 17ポイント以上:COPDが疑わしい 19ポイント以上:COPDの危険性が高い ※COPD診断と治療のためのガイドライン 第3版 COPD質問表より作成 公開日:2010/12/27

COPD(慢性閉塞性肺疾患)とはどんな病気なのでしょうか。肺年齢に注目してあなたの肺の健康を知りましょう。 目次 健康のために気になる「○○年齢」 肺年齢で何がわかるの? COPDはこうしてチェック 健康のために気になる「○○年齢」 近年、雑誌やテレビなどで、「見た目年齢、肌年齢、血管年齢」といった実年齢とは必ずしも一致しない年齢を見聞きすることが多くなりました。こうした「○○年齢」は、いつまでも若々しく健康でありたいと願う人にとって、どれも気になるところです。 たとえば、血管の老化状態を表す血管年齢が高いと、動脈硬化や高血圧などの病気になりやすいと考えられています。そのため、血管年齢が実年齢を上回れば、そのまま放っておくわけにはいきません。このように「○○年齢」の中には、わたしたちが健康的に過ごすために重要なものがあり、そのひとつに「肺年齢」があります。 肺年齢で何が分かるの? 「肺年齢」とは、実年齢を踏まえた肺の健康状態の目安として使われている言葉のことです。COPD(慢性閉塞性肺疾患)という病気の患者さんを見つけ出すときに役立ちます。 COPD(慢性閉塞性肺疾患)とはこんな病気 長期にわたり、タバコの煙や大気汚染などの有害物質を吸うことで肺が炎症を引き起こし、毎日のように「咳が出る・痰がからむ」「少し動くと息切れがする」といった症状が現れる病気です。 2020年には全世界における死亡原因の第3位になり、日本には530万人以上の患者さんがいると推測されています。しかし、病名の認知度や病気の理解度が低いために、9割以上の人が適切な診断や治療をされていないと言われています。 COPDはこうしてチェック 肺年齢は、スパイロメトリー※で調べた1秒量と、年齢・性別・身長から算出することができ、肺年齢が実年齢を上回れば、COPDの可能性が考えられます。つまり、肺年齢の測定は、COPDを早期発見・早期治療する手段のひとつというわけです。 ※スパイロメトリー:空気を吸ったり吐いたりする肺の機能を調べることができる検査 スパイロメトリーが測定できる医療施設は限られていますが、 COPD の啓発活動の一環として、一般の人を対象に肺年齢を測定するイベントが開催されていることがあります。機会があれば参加して、自分の肺年齢を調べてみてはどうでしょうか。 公開日:2010/05/31

パッケージにみる禁煙対策 たばこは健康に良くない。それはいまどき子供でも知っている常識だ。たばこは人体にさまざまな健康被害をもたらし、医療財政を逼迫するとして社会的にも問題となっている。しかし、国によって禁煙対策にも温度差があるのをご存じだろうか? それは各国で販売されているたばこのパッケージにも現れている。例えばEU諸国で販売されているたばこのパッケージには、喫煙によってボロボロになった醜い口腔の写真が貼られていたり、「smoking kills:喫煙はあなたを殺す」といった恐ろしげな注意書きが記されている。一方、わが国で義務づけられている警告表示の例は「人により程度は異なりますが、ニコチンにより喫煙への依存が生じます」程度で、警告というには程遠い。 どれくらい禁煙は進んでいるのか? こうした中途半端な警告表示のせいもあってか、日本は先進国の中では喫煙率が最も高く、「喫煙大国」と呼ばれることもある。昔に比べて全体的な喫煙率は減少傾向にあるものの、20代女性を中心にスモーカーが増えつつあり、啓発の甘さが「たばこ=おしゃれ」という間違った意識づけの一因となっていることも否めない。 また、行政が実施する禁煙対策事例を示すと、海外では州をあげて、国をあげて広範囲での規制を行っているのに比べ、わが国は「区」単位と狭い範囲での規制に留まっているケースが多い。 つまりわが国においては、一部の地域をのぞいて路上で歩きたばこをしても注意されることなく、飲食店に入ってもたいていはたばこを吸うことができるという状況なわけだ。 海外/日本のおもな禁煙対策事例 国名 実施時期 内容 アイルランド2004/3屋内の職場および公共施設での喫煙を禁止 スウェーデン2005/6飲食店、バー、ナイトクラブでの喫煙を禁止 ハワイ州2006/11レストラン、ショッピングセンター、ホテルのロビー等、州が定める公共場所での喫煙を禁止(罰金最大50ドル) スペイン2006/1屋内の公共場所での喫煙を禁止 フランス2007/2屋内の公共場所での喫煙を禁止 日本2002/10千代田区が路上喫煙禁止条例スタート 2007/4JR東日本が新幹線を全面禁煙 肺がんだけじゃない!たばこの健康被害 たばこによる健康被害としてよく知られているのは肺がん、そして循環器系の疾患だろうか。たばこの煙に含まれる活性酸素は、血管内皮細胞を障害する。そのため、動脈硬化が促進され、狭心症、心筋梗塞、脳血栓などのリスクが増加することが統計的に示されている。 そして最近わかってきているのは、長年の喫煙がCOPDという病気を発症させることだ。COPDとは慢性閉塞性肺疾患(Chronic Obstructive Pulmonary Disease)の略で、別名「たばこ病」と呼ばれ、90%が喫煙者。長年の喫煙により肺胞が破壊され、肺機能が低下して最終的には呼吸不全などで死亡する。世界の死亡原因の第4位とされ、日本での推定患者数も約530万と、増加の一途を辿っている。しかも受動喫煙でも発症する人が多いため、家族など身近な人を巻き込む恐れもある。 なかなか進まない禁煙の一方で、このような恐ろしい病気が増えている現実を十分認識する必要があるだろう。 公開日:2007年5月28日
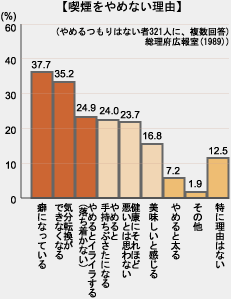
禁煙したいと思っている人は多いことでしょう。でも、禁煙をガマンしなければいけないもの、と考えてトライするとなかなか成功しません。それは、禁煙を精神論だけで乗り越えようとするから。喫煙は立派な病気であり依存症であることを認識してから、禁煙に取り組みましょう。 目次 経験者はたばこのこと、どう語る? 禁煙は難しくない! 自分の喫煙習慣を知ること 経験者はたばこのこと、どう語る? 大抵の人が喫煙は体に悪いことが分かっている。さらに、「できれば禁煙したい」と思っている人が多いのも事実だ。 実際、禁煙に成功した人たちに喫煙を止めた理由をアンケートしたところ、やはり第一位は「健康に悪いと思うから」。健康状態が悪いが故に止めたという人も多い。 それでも喫煙を止めない理由として上位にあるのが、「癖になっている」「気分転換ができなくなる」など。 止めるつもりはない人たちの心の中には、どこか「禁煙するとつらくって…」という大前提があるらしい。そんなつらいものなら、やりたくないと言うことのようだ。 でも、決して禁煙は難しいものではない! 禁煙は難しくない! 禁煙したほうがいいと分かっていても、なぜか止められないたばこ。禁煙するときに「とにかく吸いたい気持ちをガマン、ガマン」と、思い込んでいないだろうか。 ハッキリ言って、喫煙は「依存症」という立派な病気である。それを、精神力だけで乗り越えようと思っても所詮無理な話なのだ。 「禁煙すること」=「ガマンすること」と思っていると、ちょっとしたことでもすべて「禁煙のせい」にしてしまいがち。いつもだったらイライラしなかったことに対しても、「なにせ、たばこを止めているからこんなにイライラするんだ」と自分に甘く考えてしまうようになるのだ。 喫煙を「すばらしくいいもの」、禁煙を「ガマンすること」と考えているようでは、禁煙はつらいだけのものになってしまい、それを精神論だけで乗り越えるのは、限りなく不可能なことなのだ。 つまり、胃の痛みや歯の痛みがあるときに治療してもらうのと同様に、禁煙も「治療」だと考えればいい。繰り返しになるが、「喫煙は依存症」であり、その依存症から抜け出すための治療をする、と考えれば、禁煙は難しくないのだ! 自分の喫煙習慣を知ること いくら禁煙を精神論だけで成功させようと思っても難しい、とは言っても「やっぱり意志が弱くて禁煙できない」と言う方もいるはず。 そこで、まず自分のたばこに対する習慣を分析してみよう。どんなとき、どんな精神状態でたばこを吸っているのか、冷静に分析してみれば、禁煙成功率も高くなるというものだ。 喫煙にあこがれ!タイプ ●こんな人が当てはまる! たばこに対して大人びたあこがれを抱いていて、なんとなく吸い始めてしまった人に多いタイプ。友達のマネをして吸い始めてしまった人も。 ●禁煙成功のためのアドバイス 喫煙は決してかっこいいことではなく、国際化社会ではむしろ吸わないことのほうが大人としてのマナー。このタイプは禁煙に成功しやすい! イライラして喫煙!タイプ ●こんな人が当てはまる! 緊張したとき、イライラしたときに喫煙することで気持ちを落ち着かせるタイプ。几帳面な人、神経質な人に多い ●禁煙成功のためのアドバイス イライラしてたばこに手が出そうになったら、その前に深呼吸や軽い運動を。楽しいことを考えてイライラを抑えるのも手。 ひまつぶしタイプ ●こんな人が当てはまる! 特別たばこが吸いたいわけではないのに、なんとなく火をつけてしまうタイプ。たばこの感触を手や口で楽しむことが好きな人に多く、たばこへの心理的依存症が大きい。 ●禁煙成功のためのアドバイス まずはたばこを目に入らない所に片付けて。普段持ち歩かず、なんとなく火をつける習慣を止めよう。ひまつぶしをしたいときには、ガムや昆布、仁丹など糖分の少ないものを代用するように。 食後の一服タイプ ●こんな人が当てはまる! 食後やちょっと休憩のとき、仕事が一段落した時などにゆっくり吸う人。仕事に集中しているときは、しばらく吸わなくてもいられる。 ●禁煙成功のためのアドバイス 仕事が一段落したら、軽い運動をし、食後はすぐ歯みがきをするようにしよう。まずは休憩のときの一服を避けるように。 とにかくたばこを!タイプ ●こんな人が当てはまる! とにかくいつでもたばこを吸っていないと落ち着かないタイプ。眠っているとき以外はたばこを手にしているというほど、ニコチン依存症が強い。前のたばこを吸っているうちに次のたばこに火をつけてしまうほど、チェーンスモーカーな場合もある。 ●禁煙成功のためのアドバイス 起床後の1本を吸う前に、洗顔や運動、食事など、朝の生活をはじめよう。どうしてもたばこが吸いたくなったら水やお茶を口に含んで。最初は禁断症状が出てつらいが、その数日間を乗り越えれば楽になる。 たばこってすばらしい!タイプ ●こんな人が当てはまる! たばこを吸っているほうが、仕事もはかどり気分を高めてくれるものだと思い込んでいるタイプ。一般的に喫煙本数がいちばん多くなり、深く吸い込みがち。 ●禁煙成功のためのアドバイス 禁煙するのにちょっと困難なタイプ。ひとりで禁煙しようと思っても難しいので、専門医に相談し、指導にしたがって禁煙を進めるのが得策。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因 公開日:2002年5月27日

たばこは喫煙者の健康を損ねるのはもちろんのことですが、それよりたちが悪いのが副流煙です。副流煙は主流煙よりアルカリ性が強く有毒な成分が含まれています。妊娠中の女性や子供が副流煙を吸うと、胎児に影響が出たり、ぜんそくの原因になったりします。 目次 吸っていないのに害があるなんて! 妊婦の喫煙は厳禁! 子供のぜんそくもたばこのせい? 吸っていないのに害があるなんて! 職場や公共の場での 禁煙・分煙化 がさかんに言われ、喫煙者は肩身の狭い思いをしている。 それは、たばこから出る 副流煙(たばこの先から立ち上る煙)には、喫煙者が吸う「主流煙」や吐き出す煙よりも強い毒性がある と言われているからだ。 主流煙がpH5前後の酸性であるのに対し、副流煙はpH9前後のアルカリ性で刺激の強い煙。喫煙者の近くにいると 目がチカチカしたり鼻が痛くなる のはそのせいだ。 出典:「たばこ病読本」渡辺文学著 緑風出版 妊婦の喫煙は厳禁! 最近、増えているのが女性の喫煙。平成16年の厚生労働省の調査では、女性の喫煙率は12%だが、20代では18%を超えている。女性の喫煙は男性よりも依存性が早く発生するといわれ、女性特有の問題点が現れてくる。それは、生理不順や皮膚のシワなどだ。さらに、不妊症にも悩まされやすい。 そして、もっと恐ろしいのは、妊婦の喫煙だ。 出典:「たばこで他殺、たばこで自殺」宮崎恭一著 胎児は、母親がたばこを1本吸うたびに息を止めている。そのため、早産、死産、流産が増えたり、先天異常の子供が生まれる危険度が高くなる。また、生まれてくる赤ちゃんも身長、体重ともに小さめだ。 もちろん、妊婦が吸わなくても、受動喫煙があるだけで胎児に影響がある。グラフによれば、妊婦の前で夫が喫煙すれば、非喫煙者に比べて約5倍もニコチンを摂取していることになる。 胎児にとっては母親のお腹の中は密室。生まれた子供にとって、また両親にとっても一生取り返しのつかない悲劇を生まないよう、女性の喫煙や妊婦の前での喫煙は避けたい。 子供のぜんそくもたばこのせい? ぜんそくは患者本人だけでなく、見ている家族もつらくなるほど苦しい病気。特に、小児ぜんそくの最大の原因は両親、家族のたばこが原因であると言われている。 アメリカのメイヨークリニックの調査によると、2~16歳のぜんそく患者400人のうち、家庭内受動喫煙がある場合は67%、ない場合は26%だったとか。 また、幼児期に副流煙を吸い込むと、肺炎や気管支炎など呼吸器疾患にかかる率が高くなる。その割合は、両親とも喫煙する場合、両親とも非喫煙の場合の約2倍以上高くなっているそうだ。 子供をぜんそくにしないためには、少なくとも子供の前では絶対に吸わない、一緒にいる部屋や車の中、寝室などでは絶対に吸わないことが必要だ。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因 公開日:2002年5月20日
日常生活のコツで、体力消耗をおさえる 私たちが日ごろ何気なく行っている、物を持ち上げる、着替える、トイレ、入浴といった動作も、COPD患者の場合コツが必要となる。たとえば、普段力を入れて物を持ち上げるときには呼吸を止めてしまうものだが、COPDの患者にとってこれはNG。口つぼめストレッチの呼吸法をすべての動作に取り入れよう。 また、肺が圧迫されてしまうような姿勢も避けたい。洋服を着替えるときも、かがまないようにイスに腰掛け、ゆっくり呼吸しながら行うと楽にできる。1日のなかで体調のいいとき、悪いときがあるので、できるだけ体調のいいときに必要な作業は済ませてしまおう。 日常生活のこんな場面にコツがある! イスに腰掛けて、かがむ動作をできるだけ避ける。また、腕を高くあげる動作を繰り返し行うと息苦しさが増すので、洋服はイスの高さより少し高めで、楽に手が届く場所にそろえてもらうなどの工夫を。 湯船には肩まで深くつからない。浴槽が深い場合は浴槽内イスやすのこを入れる。体を洗うときは手を脇から出して無理なく背中を洗えるように柄の長いブラシを使う。洗い場にもイスを置き、なるべく前かがみにならないようにする。 深く沈み込まなくても済むように、和式便座は洋式にする。現在使っているのが和式の場合は、改装工事を必要とせず、簡単に装着できる洋式便座を置くなどの工夫を。長く座っていたり、いきんでしまうと呼吸が苦しくなることがあるので、適度に食物繊維を取り、お腹の調子を整えよう。 体調変化のサインを見逃さない! COPDは、軽症のうちでもインフルエンザや風邪などをきっかけに深刻な呼吸不全を起こす「急性増悪」に陥ることが少なくない。だからこそ処方された薬をきちんと飲むことはもちろん、日ごろの体調管理を徹底し、感染症の予防にもつとめたい。急性増悪には個人差があるものの、次のようなサインが現れることがあるので、もしやと感じたときにはすぐにかかりつけ医を受診しよう。 こんな症状が出たら…「急性増悪」のサイン 食欲・意欲の低下 いつもより呼吸が苦しく感じる、息苦しくて歩けない、話ができない 頭痛がしたり、頭がボーっとする 唇や爪が紫色や白っぽく血の気がない(チアノーゼが起こっている場合がある) たんが切れにくい、色がいつもと違う 眠気が強く、冷や汗が出る 呼吸数が増えたり、脈が速くなっている 足のむくみがある また、いざというときに備えて、あらかじめかかりつけ医に日中の連絡先、夜間の対応をどうすればよいかなど確認しよう。自分の病状、服用している薬も合わせてメモ書きしたものを常に携帯しておけば、仕事場や外出先での急変に対してもすばやい処置が可能になる。 止まらないせきはどう対処する? COPD患者は、一度せきこみ出すと止まらなくなることもしばしば。せきこむ時間が長くなると苦しいだけでなく、体力も消耗してしまうので、常にぬるま湯などの水分を用意し、のどがいがらっぽくなったとき、ムズムズしだしたときに飲むようにしよう。 水分不足になると、たんの粘り気が増え、気道にからまりやすくなってしまう。普段から水分補給をまめに行うことで、たんの粘り気を防いだり、切れやすくしておこう。たんをせきで切るときは、1度内側にこもるようにしてから、気管内に響かせて、からんだたんをのどからはがし、2度目のせきで外に出すと切れやすくなる。たんはティッシュなどに出し、色がいつもと違わないか確認することも忘れずに。 ■関連記事 「呼吸に大切な肺を守るために」ウォーキングイベントが開催 患者さんの息切れ対策、運動をするとよりよい呼吸につながる J-Breath(日本呼吸器障害者情報センター) 息切れ対策は口をすぼめて腹で呼吸!呼吸リハビリテーションでよりよい呼吸(1)

適度な運動で呼吸機能を保とう COPDで呼吸が苦しくなってくると、つい動くのを制限しがちになる。しかし、適度な運動はQOLの向上にもつながるのだ。なかには「運動したらますます息が苦しくなる」と思う人もいるだろう。しかし呼吸に必要な筋力がなければ、ますます体は弱まり、寝たきりになってしまいかねない。息切れしないよう、薬物療法で正しいコントロールを行いながら、医師の指示に従って少しでも体を動かすように心がけよう。 呼吸筋の簡単ストレッチ 息切れがあると、肩をすくめてしまうことが多いため、肩こりを起こす人が多い。 肩こりを解消する首回し運動や、胸の筋肉を伸ばす体側ストレッチを取り入れてみよう。 首を前後左右にゆっくり倒す イスに座って片方の手を上にあげ、耳につける。そのまま横にゆっくり倒す。左右行う。 手を前で組み、ゆっくり頭の上へ伸ばす また、COPDの場合、積極的に取り入れたいのがウォーキングだ。症状が軽い人なら1日1万歩を目安に、その日の体調に合わせて行おう。ただし、食後すぐやだるさ、むくみがあるときなど、「体調がいつもと違うな」と思ったときは無理をしないこと。 口つぼめストレッチが効果的! COPDの人が取り入れたい呼吸法は、ずばり腹式呼吸。肺を使うだけでなく、腹式呼吸によって肺の下にある横隔膜の上げ下げをすることで、肺の動きを助ける効果もある。ポイントは、息を吸うときには鼻から、吐くときはゆっくりと吐ききることだ。次に紹介する口つぼめストレッチを実践してみよう。 口つぼめストレッチの方法 軽く口を閉じ、鼻から息を吸う 口笛を吹く要領で、口をつぼめてゆっくりと息を吐く(吐く時間は吸うときの2倍をめどに) ※吐き出すときには、口元から30cmほど離したところに手をかざし、そこに息を当てるようにゆっくり吐く 腹式呼吸のポイント お腹に手をあてて、口つぼめストレッチの要領で、ゆっくり大きく息を吐ききる 息を吸ったときにお腹がふくらむように意識しながら、鼻から息を吸う。 横隔膜が下がって肺に空気が入りやすくなる。 ※呼吸のときに、胸が膨らまないよう注意して 体調に大きく影響する「栄養管理」のポイント 呼吸機能が低下してくると、自然とそれを補うような呼吸をするようになるため、1回の呼吸に大きなエネルギーを使うことになる。そのため、安静にしていても、消費エネルギーが増え、体重が減ってしまう人が多い。急激に体重が減少すると、脂肪や筋肉量が減ってしまうため、体力・免疫力が低下しやすく、さらに体調管理が難しくなってくる。標準体重を基準に、それよりも体重が少ないという人は、主食の炭水化物やタンパク質を積極的に摂るように心がけよう。 一方、肥満の状態にある人は、体脂肪によって胸部が圧迫されることで、ますます呼吸しにくくなってしまう。さらに動いたときに息切れするので、運動するのもつらくなり、筋力が低下、息切れがひどくなるという悪循環を起こしやすい。栄養バランスの取れた高タンパク低カロリーの食事を心がけ、体重減少を目指して。 COPD患者の食事ポイント ●腹八分目を目指そう 満腹になるまで食べてしまうと、横隔膜が圧迫されて息苦しくなるので、腹八分目でとどめておくのが良い ●ガスがたまりやすい食材は避ける イモ、マメ類、ビールなどの炭酸飲料、リンゴ、キャベツなどの食材はお腹にガスがたまりやすい。 これも横隔膜の圧迫につながるので、なるべく避けよう ●汁ものに注意! 汁ものなどの水分は、むせやすくせきこみやすいので、注意する。 食事も急いで食べるとむせるもとになるので、ゆっくり、時間をかけて楽しく食べよう

自宅で自分らしい生活を送るために COPDの治療を続けても、次第に肺に酸素を取り込むことが難しくなり、血液に酸素が行き届かなくなる低酸素血症が起こってくる。室内での通常の呼吸で動脈血酸素分圧が55mmHg以下や、動脈血酸素分圧が60mmHg以下になった場合には、歩行や運動時、睡眠時に顕著な低酸素状態になることがあるため、人工的に酸素を肺に取り込む在宅酸素療法が導入される。 また、COPDは介護保険の第2号被保険者に適用される特定疾患に指定されているため、65歳以上の人はもちろん40歳以上の被保険者であれば、介護保険を使うことも可能だ。1985年に保険適用となったこの療法は、自分で管理ができたり、介護者がいるなどの条件があるものの、自宅にいながらにして受けられるというのが、大きなメリットだ。 こんなときは…医師の指示を受けよう (1)熱があるとき (2)いつもより息切れがひどいとき (3)せきの回数が増えたとき (4)たんが増えたり、切れにくい、色が変わったなど (5)たんに血が混ざったとき (6)くるぶしやひざの下の硬いところを押して、いつもより大きくへこんだとき(むくみ) (7)1~2日の短期間で急に体重が増えたとき (8)いつもよりお腹のハリが気になるとき (9)安静にしていても脈が早くなっていると感じるとき (10)眠気や頭痛があり、いつもより落ち着かないとき (11)食欲がないとき (12)尿が急に出なくなったとき (13)急に胸が痛くなったとき 目立たない在宅酸素療法機器が人気! 在宅酸素療法は、鼻に通したカニューラという細いチューブを通して、酸素を送り続けることで、低下した呼吸機能を補う。チューブから酸素が供給されると聞くと何やら大掛かりな気がするが、最近では仕事や趣味を持ちながら、在宅で治療を行う人も増えており、ニーズに合わせてさまざまな在宅酸素療法機器が開発されている。 自宅では、高濃度の酸素をつくる酸素濃縮器を使い、外出時はチューブがめがねのフレームに沿って固定されているものや、外出時に持ち運びできるものを利用するなど、用途に合わせて選べるようになってきた。 知っておきたい!在宅酸素は火気厳禁 在宅酸素は酸素濃縮器を使うため、機器によっても異なるが、その周囲2~3mは火気厳禁だ。同じ室内では石油ストーブも使わないように気をつけよう。当然ながら、在宅酸素をしながらのタバコなんてもってのほかだ。実際に引火して火事を起こしたケースもある。 さらに進行すると…「在宅人工呼吸器」の併用・導入へ COPDは、さまざまな治療法によって、症状の進行をゆるやかにすることが可能だが、根本的な治療方法はない。そのため在宅酸素療法を行っても酸素が不足し、血液中の二酸化炭素濃度が上昇してしまう場合には、在宅人工呼吸療法が導入される。最近では鼻だけを被う小型で軽量なマスクをつけるNIPPV療法(マスク式陽圧人工呼吸)も登場しているため、利用者が増えているという。 COPDが進行し、こうした段階になると、呼吸不全によって睡眠が妨げられることが多くなる。しかし、このような状況を在宅酸素療法だけで改善することは難しい。そのため、日中は在宅酸素療法、夜間は在宅人工呼吸器というように、双方の利点をうまく活かしながら併用するケースも増加しているという。 ■関連記事 「呼吸に大切な肺を守るために」ウォーキングイベントが開催 患者さんの息切れ対策、運動をするとよりよい呼吸につながる J-Breath(日本呼吸器障害者情報センター) 息切れ対策は口をすぼめて腹で呼吸!呼吸リハビリテーションでよりよい呼吸(1)

healthクリックでは「COPD」に関するアンケートを実施し、多くの方から回答を頂きました。その結果を報告いたします。回答にご協力いただいた皆様、大変ありがとうございました。「healthクリックユーザーの認知率は39%」はこちらから。 次の病名を知っていますか?(複数回答可) COPD152人 肺結核316人 気管支喘息316人 肺気腫301人 慢性気管支炎292人 肺水腫197人 中皮腫155人 COPDと同じ呼吸器系の疾患についての認知率を調べたところ、 1位「肺結核(316人)「気管支喘息(316人)」、2位「肺気腫(301人)」、3位「慢性気管支炎(292人)、4位「肺水腫(197人)」、5位「中皮腫(155人)」という結果となった。 前出の結果を重ね合わせると、呼吸器系の疾患の中ではCOPDの認知率がもっとも低いことが分かる。 知らない病名を聞いて、どう思いますか?(複数回答可) 原因が気になる262人 治療法(薬剤)があるか気になる230人 自分が将来、かかるかどうか気になる177人 死亡率が気になる122人 友人や家族と話をする49人 自分が関係なければ、特に気にならない39人 知らない病名を聞いてどう思うかたずねたところ、1位「原因が気になる(262人)」、2位「治療法(薬剤)があるか気になる(230人)」、3位「自分が将来、かかるかどうか気になる(177人)」、4位「死亡率が気になる(122人)」、5位「友人や家族と話をする(49人)」、5位「自分が関係なければ、特に気にならない(39人)」という結果となった。 昨今の健康ブームもあってか、はじめて聞く病名についても関心が高く、具体的な情報が求められていることが分かる。 現在処方されているのはどんな薬ですか? COPDは最近名前をよく聞くし、新聞などでも大きな見出しとして見たことがあり、気にしていた。原因や治療法などを詳しく知りたいと思います。 たばこは1箱1,000円に値上げし、値上げ分を健康保険料に回すと良いと思います。 現在、うつ病の治療中です。たばこが精神安定剤のような感じもするので、うつ病が治れば自然とたばこも止められると思っています。 もっといろんなところでCOPDを取り上げて欲しい。なぜならば、勤務先の病院にきたCOPD患者が「ちょっと風邪」くらいにしか思っていなかったからです。 癌、脳卒中など知れ渡っている病気以外にも、本当にたくさんの病気が世の中にはあると思います。その病気にかかった人だけが病気の知識を持つのではなく、広くみんなが自分の体やいろいろな病気について関心を持つことが大切だと思います。そんな意味でもCOPDのキャンペーンにすごく共感しています。さまざまな病気のキャンペーンを通じて、幅広く健康について考えていけたらいいなぁと思っています。 愛煙家としては気にかかる病気です。これまでに知らない病名だったのでキャンペーンで知ることができて良かった。「=禁煙」とはならないが、正しい知識は身につけておきたい。 知識は最良の行動選択の最低条件です。これからもよろしくお願いします。 自由回答では、本当に多くの方からご意見を頂きました。 たばこを吸う、吸わないに関係なく、みなさんCOPDという聞きなれない病気に関する関心が高く、くわしい情報が求められていることが分かりました。そしてこのキャンペーンに賛同するというご意見、頑張って欲しいという声もたくさん頂戴しました。healthクリックスタッフ一同、皆さまのご協力と励ましにあらためてお礼を申し述べます。
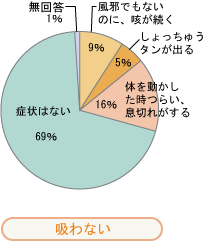
healthクリックでは「COPD」に関するアンケートを実施し、多くの方から回答を頂きました。その結果を報告いたします。回答にご協力いただいた皆様、大変ありがとうございました。「COPDのこと、もっと広めよう!」はこちらから。 あなたはたばこを吸いますか? 回答者における喫煙率は392人中220人で、56%という結果となった。 男女別では男性58%、女性47%で、厚生労働省の国民栄養調査結果における喫煙率(男性43%、女性12%)にくらべ高い傾向にある。年代別では20代62%、30代55%、40代52%、50代51%、60代39%、70代33%、80代0%と、若い世代ほど高い喫煙率となっている。 COPDが疑われる、次のような症状がありますか? COPDでは、「風邪でもないのに咳が続く」「しょっちゅうタンが出る」「体を動かしたときにつらい、息切れがする」などの症状が見られる。「非喫煙者」でこうした症状が見られるのは29%、「家族が吸う、または職場が分煙になっていない非喫煙者」では37%、「喫煙者」では65%。たばこの害が体に影響を及ぼすことをうかがわせる結果となった。 COPDという病名を知っていますか? COPDの認知率は、「病名を聞いたことがある」程度を含めて392人中152人、39%という結果となった。「非喫煙者」では49%、「家族が吸う、または職場が分煙になっていない非喫煙者」では49%、「喫煙者」では31%と、たばこを吸わない人の方が吸う人よりも、たばこが関係する病気について関心が高いことが分かる。 COPDの病名はどこで知りましたか? COPDという病名を知っている人に対し、情報の入手経路を聞いたところ、1位が「インターネットの健康サイト(39%)」、2位「TVや新聞などマスコミ(37%)」、3位「医療機関(11%)」という結果となった。「非喫煙者」「家族が吸う、または職場が分煙になっていない非喫煙者」「喫煙者」間での大きな差は見られず、医学・健康情報の普及にインターネットが大きな役割を果たしていることが分かる。

COPDの治療は「1に禁煙、2に禁煙!」 人は誰でも加齢に伴い、体のさまざまな機能が低下していく。もちろんそれは呼吸機能も同じだ。COPD患者の場合、その症状は治療によって進行がゆるやかになるものの、根本的な治療法がない現状では、加齢に伴う機能低下による重症化を避けることができない。そのため今以上に悪化させないことが治療の第一歩であり、まず取り組まなくてはならないのが「禁煙」だ。 そのほか薬物療法で症状を抑えたり、リハビリテーションや栄養管理、運動を行うことで、QOLを保ちながら生活を送ることができる。COPD患者のなかには「今さら禁煙しても治るわけじゃないのだから意味がない」という人もいるが、さまざまなアプローチによって症状の進行をゆるやかにすることが可能なのだ。 COPDの薬物療法とは? 薬物療法は、「症状をやわらげる、悪化を予防する、QOLを改善する」などを目的に行う。薬物療法の柱となるのは、空気の通り道である気道の内腔を広げる「気管支拡張薬」だが、そのほかステロイドや喀痰調整薬など、患者の重症度や生活パターンによって選択される。 安定期に使用する気管支拡張薬の種類 薬剤の種類 剤型 特徴 抗コリン薬 吸入 気管支拡張効果がもっとも高い。副作用が少ないのが特徴だが、緑内障の患者には禁忌。24時間効果が続くものと、運動・入浴時など短時間だけ効果が続く2つのタイプがある。 β2刺激薬 吸入/経口/貼付/注射 抗コリン薬より効果発現までの時間が速い。さまざまな剤型があるため、患者の生活パターンに合わせて選択できる。 メチルキサンチン 経口/注射 気管支拡張効果に加え、抗炎症効果もある。 COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン第3版を参考に作成 呼吸機能低下を起こす「急性増悪」や合併症の予防も忘れずに! COPDでは、急に呼吸不全の状態になる「急性増悪」が起こると、命に危険がおよぶことがある。 急性増悪のきっかけの約3分の2は、インフルエンザや風邪といった呼吸器感染症だ。そのため、インフルエンザの予防接種や、日ごろの手洗い、うがいといった感染予防を欠かさず行おう。 また、ひとたび呼吸不全に陥ると全身の臓器に影響が現れるので、合併症への配慮も忘れずに。 主なCOPDによる合併症 脳血管の動脈硬化による脳卒中 慢性呼吸不全・細菌性やウイルス性の肺炎 肺性心肺・高血圧症・冠動脈硬化 息切れによる体力消耗 肺がん 治りにくい胃潰瘍 骨粗鬆症による大腿骨頸部骨折 など

まずは予防が肝心です! COPDは、一度発症すると完全に治すことができないため、予防が最も大切になる。 まずは、COPDの原因となる有害物質にさらされないようにしよう。とくに喫煙している人は、禁煙することが重要。なぜなら、たばこの煙はCOPDの最大の原因であり、禁煙によって肺の機能低下を遅らせることができるからだ(グラフ参照)。 次は検査で早期発見! 続いて大切なのが、早期発見。 COPDは、咳・痰・息切れなどの症状が続いていても、「風邪や加齢のせいだ」などと思い込んで受診をせず、見逃されやすい病気なのだ。 COPDでは、問診や視診、聴診、触診、打診といった診察のほか、胸部レントゲン撮影や血液検査などを行う。また、よく行われているのが、スパイロメトリーという肺のはたらきを調べる検査だ。 スパイロメトリーの検査方法 呼吸機能検査機器であるスパイロメーターにつながったマウスピースを口にくわえる。指示に従って最大限に息を吸ったあと、力いっぱい速く吐き出す。(5分~10分の簡単な検査) こんな肺のはたらきが分かる 1秒量(FEV1)=1秒間に吐き出せる息の量 努力性肺活量(FVC)=最大限まで吸ったあと、力いっぱい吐き出した息の量 1秒率(FEV1/ FVC)=1秒量(FEV1)÷努力性肺活量(FVC)×100 気管支拡張薬*の投与後に行ったスパイロメトリーの「1秒率」が70%未満であれば、気管支の内腔が狭くなり呼吸が障害される閉塞性換気障害があると判定され、COPDを診断する目安のひとつとなる。 *気管拡張薬:空気の通り道となる気管支の内腔を広げる薬 また、「1秒量」を同姓・同年代の健康な人と比較して算出した「%1秒量(% FEV1)」では、COPDの病期を知ることもできる。 COPDの病期分類 病期 気流閉塞の程度 検査値 Ⅰ期 軽度 FEV1/ FVC<70% %FEV1≧80% Ⅱ期 中等度 FEV1/ FVC<70% 50%≦%FEV1<80% Ⅲ期 高度 FEV1/FVC<70% 30%≦%FEV1<50% Ⅳ期 極めて高度 FEV1/ FVC<70% FEV1<30% あるいは、FEV1<50%で慢性呼吸不全を合併している COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン第3版を参考に作成

せき・たん、すぐに息が切れる…こんな症状ありませんか? せき・たん、すぐに息が切れる…こんな症状ありませんか?40年以上毎日20本以上たばこを吸い続けている68歳の男性、Aさん。定年後は年に1度の地域の健康診断を欠かさず受けており、とくに異常はみられない。しかし、ここ数年、急に息切れがひどくなり、家の階段の上り下りもつらくなってきた。「元気なつもりでも、もう70歳手前。健康診断では何ともないのだし、年のせいだろう…」と思っていた。しかし息切れだけでなく、徐々にせきやたんが出るようになって…。 こんな症状を持つ人が今増えている。とくに40年という長い喫煙歴を持つAさんのような人に息切れ、せき、たんといった症状が出る場合には、単なる年のせいではなく、COPD(慢性閉塞性肺疾患)という病気の可能性が高い。こうした症状をくり返す場合には、すぐにかかりつけの病院で詳しい検査をしよう。 肺の生活習慣病!?COPD(慢性閉塞性肺疾患) COPD(慢性閉塞性肺疾患)とは、「慢性に経過する(Chronic)、気道の内腔が狭くなる(Obstructive)、肺の病気(Pulmonary Disease)」の略。気管支やその先にある細気管支、肺胞などの慢性的な炎症によって、肺への空気の出入りがうまくいかなくなる「気流制限」が起こり、息切れや呼吸困難が現れる病気のことだ。たばこが原因となるため、「肺の生活習慣病」ともいわれているが、一部排気ガスなどの大気汚染物質を吸い続けた人にも発症する。従来、「慢性気管支炎」「肺気腫」といわれてきた病気がこれに含まれる。 COPDのタイプ COPDは、この2つの病気の原因や特徴、症状が重なり合って起こる。 慢性気管支炎タイプ 気管支が炎症を起こし、粘膜の分泌が増え、たんを伴うせきが連続して2年以上、毎年3カ月以上続くもの 肺気腫タイプ 肺胞壁が破壊され、のう胞ができることによって弾力性が失われ、肺が膨張。横隔膜が平らになって、呼吸困難となる ゆっくり進行し、呼吸不全に陥る怖い病気 この病気の怖さは、風邪や喘息などほかの病気と思い込んだり、よくある症状だからと放置してしまうこと。病状は静かに進行していくが、重症化してしまうと、体に必要な酸素を十分に取り込めなくなったり、逆に二酸化炭素を体外に排出できなくなってしまう。慢性的なせきやたんがある人が、風邪などの感染症でかかりつけ医の診察を受けた直後、急に呼吸困難を起こし、救急車で運ばれてくる…そんなケースも少なくないのだ。 こうした風邪などの直後に起こる急激な症状悪化を「急性増悪」と呼ぶ。これはCOPDの大きな特徴で、ひとたび起きてしまうと、呼吸機能が低下してしまい、病状は進行してしまう。それによって体力が低下すれば、体調の変化も起こりやすくなり、急性増悪のリスクはさらに高まる…という悪循環に陥ってしまうのだ。 COPDは、「肺のなかにいっぱいに息をためて息を止めた後、さらに息を吸おうとしてもほとんど吸えないような状態」と例えられることがある。それだけの苦痛を伴うにも関わらず、急性気管支炎のような一時的な症状ではなく、ひとたび進行してしまうと、元の状態に戻すことはできないのだ。
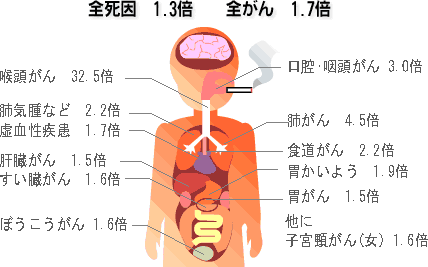
たばこは吸い続けると、肺がん以外にもさまざまな病気のリスクを恐ろしく高めるものです。きちんと知っておきましょう。たばこのもたらす病気のリスクをまとめました。 目次 ちょっと怖くなる数値 ほかにもこんな怖いこと ちょっと怖くなる数値 「たばこは健康に良くないって言うけど、肺がんになるかもっていうくらいでしょ?」と思っているあなた! たばこは吸い続けると、肺がん以外にもさまざまな病気のリスクを恐ろしく高めるものです。きちんと知っておきましょう。 非喫煙者と比較した喫煙者の死亡率(男) 平山 雄 1990 ほかにもこんな怖いこと 1本吸うと、寿命が5分30秒短くなります。 妊娠中の喫煙は障害児の原因となりえます。早産、出生率低下の原因ともなりえます。乳幼児突然死症候群にも関与しています。 喫煙すると多くのビタミンを破壊してしまいます。わずか2本のたばこで1日に必要なビタミンが失われてしまいます。 がんで死亡した人のうち、30%は喫煙が原因でした。 喫煙者は非喫煙者に比べて、若死の危険性が70%も高くなります。 全般的に病気にかかる危険性は、たばこを吸う人の方が2倍高くなります。 たばこの煙には約4,000種類もの化学物質が含まれ、現在有害物質と確認されているものが約200種類、発がん物質は約4種類もあります。 夫が1日20本以上吸う場合、非喫煙者の妻の肺がん発生率は2倍となります。 同室の人が1日50本吸うと、非喫煙者も10年で心筋梗塞、狭心症の発生率が9倍以上になります。 一服するたびに、ヒトは軽い一酸化炭素中毒を起こしています。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因

やめたい人が80%。しかし成功するのは10%程度。みんなたばこをやめたいと思っているのに、できないのは果たして「意志が弱い」「情けないヤツ」だからでしょうか?禁煙を阻むたばこの依存症についてまとめました。 目次 喫煙は「病気」からくる!? たばこの依存症:ニコチン依存症 たばこの依存症:心理的依存症 喫煙は「病気」からくる!? たばこをやめたい人が80%。しかし成功するのは10%程度。みんなたばこをやめたいと思っているのに、できないのは果たして「意志が弱い」「情けないヤツ」だからでしょうか?禁煙に成功するなんて、とても強い意志の持ち主でないとムリなのでしょうか? 答えは「NO!」です。禁煙できないのは「ニコチン依存症(中毒)」と「心理的依存」という2つの依存症の病気がジャマをしているせいで、意志の強さとは関係ありません。 たばこの依存症:ニコチン依存症 肺から血液中に入ったニコチンは、6秒で脳に達し、心臓の鼓動は早まり、アドレナリン分泌の増加、脳が覚醒状態になります。しかし、この効果はたった30分。すると物足りなくなり、またニコチンによる脳の覚醒作用を求めて吸いたくなります。 ニコチンは体に対し、血液中のニコチン濃度を常に一定に保つようしむけます。やめようとすると「離脱症状」と呼ばれる「ニコチン切れ」が苦しい・イライラする・手がしびれるなどの状態を引き起こし、吸わせようとするのです。 ニコチンの依存性の強さはヘロインやコカイン並と言われます。「気持ちや意志の問題」で片付くほど生易しいものではありません。 たばこの依存症:心理的依存症 喫煙年数が長く、もはや喫煙が生活習慣になってしまっているために起こります。ずっと一緒に住んでいた人が突然出て行ってしまったら、誰だってショックを受けます。たまらなく寂しくなるはずです。それと同様の無意識の心理的依存がたばこにもあります。 たばこがストレス解消になっている人の場合、その人がたばこを吸わないでいたら身についていたはずの別のストレス解消方法が必ずあったはずです。しかし、その代わりに喫煙となってしまい、たばこへの心の依存を作ってしまいました。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因

たばこを手に「禁煙したいんですけどね」と苦笑している人、周りにいませんか。あなたはどうでしょうか?今回は、やめる手順を「たばこ」を例にアドバイスします。お酒や甘いものなど、ほかの悩みに応用できることもあるので、「自分には関係ない」と思わずに、知っておきましょう。 目次 やめるためには準備が必要 イライラ解消リラックス法 やめるためには準備が必要 今までしみついた習慣をやめるためには、あらかじめその習慣に対する自分の傾向と対策を把握しておく必要があります。 下の手順にそって、さっそく分析開始! 1. 禁煙する理由の確認 禁煙する個人的な理由を3つほど書き出し、見えるところに貼っておきます。 例:体調が悪いため。将来の健康によくないから。 (息切れがするから。口臭がひどいから。子どもがたばこの煙で咳き込むからなど、なるべく具体的にします。) 2. 喫煙行動の観察 ある1日、喫煙をするたびに、「どんな状況で、○○をしながら吸った。そのとき、おいしかったか?たばこを吸ったことによる気持ちの変化」などを書き出します。 例: 7:00 起き抜けに新聞を読みながら → 頭がスッキリした 9:00 出社後、コーヒーを飲みながら→特に感じず。やっぱ習慣かな 10:00 仕事中、考えをまとめるため→考えはまとまらなかった。でも落ち着く 24:00 寝る前の一服→特に感じず。寝る前の儀式だよな 3. 傾向の分析と対策づくり 「2」で作ったメモを見ながら対策を考え、メモの横に具体的に書きだします。「イライラ解消法」を参考に、代用できるところは代用します。 例: 7:00 起き抜けに新聞を読みながら → 起き抜けはまず、洗顔、歯磨きをする 9:00 出社後、コーヒーを飲みながら→コーヒーはやめて、持参のこぶ茶にする 10:00 仕事中、考えをまとめるため→イライラしたら、キシリトール入りのガムを噛んでみる 24:00 寝る前の一服→水を味わいながら飲む 4. 禁煙日の設定 たばこは悪習慣、体に悪いと言っても、喫煙者にとってストレス解消になっていることも事実です。そのため、仕事などが忙しくてストレスがたまりやすいときに、無理をして始めると失敗することが多いようです。 全面禁煙は、仕事にゆとりのあるとき、正月休みなどに行うことにして、当面は銘柄を軽いものに変える、本数を半分にするなどの目標にした方が成功することもあります。 ただし、一度決めた禁煙開始日はちゃんと守ること。 イライラ解消リラックス法 たばこに含まれるニコチンは習慣性のある物質です。このため、禁煙するとさまざまな離脱症状が出現します。そこで、その間のイライラなどと戦う手段を紹介しましょう。離脱症状は、通常禁煙3日目がピークとなるようですが、おおむね1週間、長くても2~3週間で消えてしまいます。リラックスして我慢です。 深呼吸をする お腹に空気を送り込む腹式呼吸をしてみます。胸に手をあてて、深く息を吸ったり吐いたりしてみましょう。胸が動かないようならOKです。 呼吸法~鼻とお腹で、ゆったり深~く 水やお茶を飲む ニコチンの離脱症状のひとつとして、やたらとのどが渇くことがあります。そんなときは水やお茶を飲んでしのぎましょう。 なお、禁煙中はコーヒーやアルコールなど、刺激のある飲み物は避けましょう。 代用品を口に 吸いたくなったときに、まずは3分我慢。それでも気持ちがおさまらないときは、糖分の少ないガムや仁丹、干し昆布をかみます。 歯みがき 食後の一服願望を抑えるため、3食後に歯をみがき、口の中を清潔に保ちます。 時計を見る 「吸いたい」衝動が襲ってきたら、時計をにらみます。衝動がおさまるまでの秒数を数えます。 歩きまわる 気分転換の一服願望を抑えるために、仕事が一段落ついたときなどは、軽い体操や散歩をします。会社内の階段を一往復してみては? 1日にたまったイライラを解消する 自宅でのひとときを、ゆっくり楽しくすごせるような手段を見つけましょう。 音楽でもいいし、香りなどにこだわってみてもいいでしょう。 自宅でも、コーヒーやアルコールなどは避けます。代わりに、ホットレモネードやこぶ茶など、手製の飲み物にこってみるのもいいでしょう。 このほか、ネット上で禁煙仲間を探してみるのも、ひとつの手です。アルコールなどの依存症では、同じ悩みを持つ人たちが集まってお互いを励まし合う、グループ治療がよく行われています。禁煙についても、お互いにアドバイスし、励まし合う仲間の存在は大きいはずです。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因

保険診療分の患者負担額が一定額を超えた時 健康保険で診療を受けた時の保険診療分の患者負担が、一定の額を超えた時に「高額療養費」が支給されます。 これは、同一医療機関で1ヵ月(1日~月末)に健康保険本人および家族が支払った一部負担金が3万円(非課税世帯は2万1000円)以上のものだけを合算して合計が6万3000円(非課税世帯は3万5400円)を超えた時に、それを超えた分が還付される制度です。2ヵ月にまたがる場合には各月ごとに計算します。 また、この制度を過去12ヵ月間に3回以上受けている場合は、4回目から3万7200円(非課税世帯は2万4600円)を超えた分が戻ってきます。 差額ベッド代や食事代は対象外 高額療養費は、病院、診療所、老人保健施設、訪問看護ステーションの窓口で支払った保険の一部負担金が対象になります。従って、室料差額代や食事代は対象になりません。 さらに同じ病院であっても歯科と医科、医科でも診療科が違う場合は合算できませんし、外来と入院も合算できません。 この制度を受けたい場合には、支給申請書を社会保険事務所、健康保険組合または国民健康保険課に提出します。 なお、高額療養費が戻ってくるまでの間、医療費相当分を借りることができる「高額療養費貸付制度」(無利息)があります。社会保険事務所などに備えてある「高額療養費貸付金貸付申込書」を提出して手続きを行います。

控除の最高額は200万円 税金の医療費控除は本人または本人と一緒に生活している配偶者や親族のための医療費を支払った時に控除されます。また、財産を相続した人が、亡くなった人の医療費を負担する場合も控除されます。 控除できる額は、医療費から10万円(総所得額が200万円未満の場合は、その5%相当額)を差し引いた額となっています。ただし、控除の最高額は200万円です。 申告の仕方は、税務署に「医療費控除の申告書」と電話で申し出れば、すぐに送ってくれます。これに記入して控除を受ける医療費の明細書と領収証を添えて郵送すれば、還付金が自分の郵便局や銀行口座に振り込まれてきます。 領収書は添付・提示することが要件になっていますが、ない場合は医療を受けた人の氏名、支払い年月日、支払い先、支払い金額が分かる書類があれば認められます。 なお、申告の年に実際に支払った金額であることが必要で、未払いのものや年が明けてから支払った医療費は控除対象にはなりません。 医療費控除の対象となる主な項目 診療費または治療費 医療施設、老人保健施設の入院・入所費 あんま・マッサージなどの施術費 付添い看護料、訪問看護料、訪問リハビリ料 分べん介助料 通院費、医師等の送迎費 入院の部屋代、食事代 義手、義足、入れ歯などの購入費 おむつの費用 温泉利用型健康増進施設の利用料金(医師の指示によるもの)等
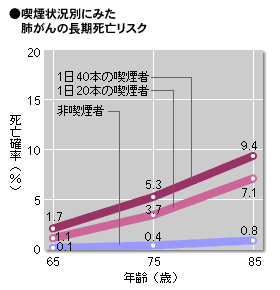
喫煙は、肺がんはもちろん、こんな病気にも関係が? 健康で長生きするには、がんのほかに脳卒中や心疾患なども心配…。 それらの病気も喫煙との関係が指摘されています。それは、どの程度なのでしょうか? 85歳の時点で、肺がんでは、非喫煙者0.8%に対し1日40本の喫煙者では9.4%と約11.8倍も死亡リスクが高くなり、虚血性心疾患でも3.8%と14.3%と約3.8倍、脳卒中では12.5%と16.5%と約1.3倍と、いずれの病気においてもたばこによって、かなり死亡リスクが高くなってしまうことが下のグラフで解ります。 中村正和 1997

たばこは単に「好きだから吸っている」のではない! 「ホントは、たばこをやめたいんだよなあ」そう思っている人は、実は大勢います。たばこが色々な面で良くない事も充分に知っています。何度も禁煙しては失敗している人もいます。 1988年米国公衆衛生長官の報告書によると、喫煙者の70%が、たばこをやめたいと思っているのに、禁煙できない。または禁煙しても、50~75%が1年以内にまた吸ってしまうという事です。 では、何故やめられないのでしょう? 実は、2つの依存に禁煙をジャマをされているのです! 「意志が弱いから…」と言われてしまう人もいます。しかし、これは個人の意志の問題というより「ニコチン依存症」という「病気」にかかっているからなのです。 たばこの中のニコチンは、麻薬やアルコールと同じ依存性薬物です。急性ではありませんが、依存性の高さは、ヘロイン並と言われています。また、たばこは毎日吸う事で、心理的にも依存してしまいます。 1988年 米国公衆衛生長官の報告書の結論 紙巻たばこや、そのほかのたばこは依存性がある ニコチンは、依存の原因となるたばこ煙中の薬物である たばこ依存となる薬理学的および行動学的なプロセスは、ヘロインやコカインの場合と同様である 私はニコチン依存症? では具体的には、どんな人が依存症なのでしょうか? 以下は、1994年米国精神医学会による分類です。 まず、自分にあてはまる項目を、数えてみてください。 著名な耐性があり、反復使用により使用量が増加する 特徴的な離脱症状があり、離脱症状の緩和または回避のために使用する 本人の意図以上に多量、長期間使用する 禁煙または節煙に対して、持続的な欲求がある。 あるいは努力するが失敗する 薬物の入手および使用、その影響からの回復に長時間を費やす 使用により社会的、職業的、娯楽的活動が不可能となったり制限される 使用による身体的、心理的問題の発生・悪化を知りながらも使用する 12か月間に、このうち3つ以上みられると薬物依存症と診断される。 上の分類の項目 2.でいうニコチン離脱症とは、少なくとも数週間以上、毎日たばこを吸っていた人が突然、禁煙や減煙をしている時、24時間以内に、下の4つ以上の兆候が起こることとされています。 不快または抑うつ的な気分 不眠 易刺激性, 欲求不満または怒り 不安 集中困難 落ち着きのなさ 徐脈 食欲増加または体重増加

ストレス対処法 長く喫煙を続けているとニコチン依存症になっているので、禁煙には、さまざまな離脱症状(禁断症状)を伴うことが普通です。これは、体内からニコチンが排出されるために起こるものです。 通常、禁煙後3日位がピークで、その後徐々に軽快してゆき、1週間から長くても2~3週間で消失します。 離脱症状に打ち勝つには、次のような方法が考えられます。 ストレスを上手に解消する方法です。マスターすると、禁煙以外にもさまざまな場面で役立ちます。 代償行動法(たばこ代替物のヒント) 喫煙の代わりに何か別の行動を起こして、吸いたいという気持ちを切り替える方法です。たばこを吸いたいという欲求は、普通数分間で収まります。この間を乗り切れば無理なく吸いたい欲求を抑えて、禁煙を続けられます。この間、たばこの代わりになるものを見付けたり、気分を切り替えるなどの方法があります。自分に合った方法を見つけて、トレーニングしておきます。 行動パターン変更法 喫煙は生活習慣化しているので、毎日の習慣行動と深く結びついています。 生活行動を変えることで、喫煙との結びつきを断ち切り、吸いたいという気持ちに陥らないようにします。 環境改善法 何とはなし、という半ば無意識の喫煙を防ぐため、身の回りを整理して、喫煙のきっかけを減らす方法です。

ニコチン代替療法に用いる 常習喫煙によってニコチンへの薬物依存症に陥っている場合は、禁煙を試みても失敗する例が少なくありません。 そこで考案されたのがニコチン代替療法です。 ニコチンをたばこ以外の方法で摂取し、その摂取量を徐々に減らし、同時に禁煙指導も行いながら禁煙を成功させようというものです。この代替療法に用いられるものがニコチンガムです。 ニコチンガムは1973年にスウェーデンのレオ社(現ファルマシアレオ社)で開発されたもので、ニコチン以外に何も含まれていないガム状の薬剤です。 禁煙の過程では、つい口さみしいことからたばこに手を伸ばしてしまうことがよくあります。ニコチンガムをかむとニコチンが溶け出して粘膜から吸収され、血液中のニコチン濃度を上げることになり、ある程度離脱症状(禁断症状)を和らげることができます。 すでに50カ国以上で有効性を確認 欧米では臨床使用の蓄積によって、6ヵ月禁煙継続率が高まるなど有効性と安全性が確認されています。使用が認められている国は、世界50カ国以上に上ります。 最近では、日本でもニコチンガムが薬局・薬店などで販売されるようになりました。 ただし、妊娠中や授乳期にある女性、重度の虚血性心疾患がある人、アルコール依存症の人などは使用できません。 また、ニコチン代替療法には、ニコチンを皮膚から吸収するニコチンパッチもしばしば用いられます。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因

有害物質は 200種以上 たばこの煙からは、現在分かっているだけでも4000種以上の化学物質が発見されています。そのうち、有害であると確認されている物質は 200種を超え、発がん性物質は40種近くあります。 たばこの煙はたばこ自体を透過して喫煙者が吸い込む主流煙と、たばこの点火部から立ち昇る副流煙に分かれます。 いわゆる「紫煙」は後者です。 有害成分の量は副流煙の方が多く、喫煙者の周囲の人が煙を吸い込んでしまう受動喫煙が問題視されるようになったのはこのためです。 3大有害物質の外、ホルムアルデヒド、窒素酸化物などなじみの名前も… また、有害物質は、気相(気体)として、あるいは粒子相(細かい粒子の状態)として吸い込まれます。 3大有害物質と言えるのがニコチン、タール、一酸化炭素です。気相物質の代表格が一酸化炭素、粒子相物質の代表が、ニコチン、タールです。 この3者の人体に対する影響は別項を参照していただくとして、そのほかの有害物質から、紙巻たばこ1本当たりに含まれる量が多く、名前をよく知られているものをあげると、ホルムアルデヒド、窒素酸化物(NOx)、シアン化水素、ヒ素、フェノールなどがあります。 さらに、合成樹脂の原料などに使われ、シックハウス症候群の原因の一つともされるホルムアルデヒド、その水溶液が殺虫剤などにも使われるシアン化水素、軽い知覚まひ作用を持つフェノールは繊毛傷害物質として知られています。気管粘膜などに波打つようにそろってはえている繊毛が、こうした有害物質によってぬけ落ちたり、数が減少したり、短くなるなどの損傷を受け、がんなどが起こりやすくなります。また、ホルムアルデヒドは、発がん物質の作用を強める物質でもあります。 経口、吸入、接触いずれによっても強い毒性を持つヒ素は、がん原物質として知られています。 このほかにも、自動車や工場の排ガスに含まれ大気汚染の元凶とされる窒素酸化物は、毒性物質としてのはたらきが確認されています。

1日当たりの喫煙量×喫煙年数 喫煙が人体に与える影響は、それまでに吸い込んだたばこの煙の総量と密接に関係します。 総量を割り出すには、 a…1日当たりの平均喫煙量(本数) b…喫煙をしていた年数 の双方を考慮する必要があります。 ふかすだけなのか、肺まで深く吸い込むかなど、さまざまな条件の違いはありますが、吸入量の目安としては一般に、aとbをかけ合わせた喫煙指数(ブリンクマン指数)が用いられます。 例えば、1日1箱(20本)のペースで、20年吸い続けた場合の喫煙指数は、 20(本)×20(年)=400 となります。 400以上は肺がんに対する注意が必要 過去の研究から日本人について出されている数字を見ると、喫煙指数1200以上は、こう頭がんにかかる危険性が極めて高くなっています。これは、非喫煙者と比べると女性で約6倍、男性は約8倍という数値です(相対危険度は肺がんが女性2.34、男性4.45。こう頭がんは女性3.29、男性32.50)。 男性のこう頭がん患者の大多数はこのレベルに達しており、男性の肺がんについては 400が要注意の数値と考えられています。ご自分でも試しに計算してみてください。 ■関連記事 ファストフードやタバコは老けやすい?悪玉のAGEsが原因
姿勢を正しく伸び伸びと せっかくウォーキングに励んでも、正しい姿勢で行われていなくては効果も薄いのです。骨や筋肉に負担をかけるので疲れやすく、歩くのがいやになってしまいます。 どうせ歩くなら、格好よくスマートに歩きましょう。そのポイントをいくつかあげてみます。 立っている姿勢からまず直していきます。背筋をピンと伸ばし上体は真っすぐ、腹部を引き締めてあごを引き、目は前方を見つめます。腰の位置を高くして、地面を押し出す際はひざや足首を十分に伸ばすようにします。 このような高い姿勢で伸び伸びと歩けるようになると、歩幅も最高に伸びて快調な歩行スピードが得られます。 さあ、さっそうと歩いてください。 かかとからつま先へ 次に正しい足の運びを意識してみます。着地はかかとから柔らかく入り、足の裏全体に体重を乗せてつま先をけり出すように地面から離すのです。この地面から足を離す時に、足の指で地面をつかむような感じを意識しましょう。親指と親指のつけ根部分で地面をキックし、足首全体で支え、かかとで着地するということです。 かかとからつま先まで足部全体を十分に使えるように歩くことは、足を鍛えるだけでなく、全身の健康・体力づくりにも大いに役立ちます。 効果的な腕振りをする ふだんの歩行では、荷物やバッグを持って歩くので腕振りが十分できませんが、トレーニングの歩きではできるだけ両手をフリーにして効果的な腕振りを心掛けましょう。 あまり大きく振る必要はありません。腕は自然に伸ばして前後にテンポよく振ってください。腕を振ることによって歩幅も大きくなり、足の踏み出しのリズムもつかみやすくなります。 バランスよくリズミカルに ウォーキングを気持ちよく続けるには、リズムに乗ることが大切です。 部分的な動作は少々悪くても、全体的にバランスが取れて、リズムを感じさせるフォームを目指しましょう。 だんだん腕の振りと足の運びがスムーズになってきたらしめたもの、速度をアップし、歩幅も広げ、一定のペースでウォーキング!
ウォーミングアップとクールダウン 歩くというのは、極めて日常的な動作ですから特別にウォーミングアップの必要はありません。しかし、トレーニングとしてのウォーキングであれば、ランニングと同様にウォーキングの前のウォーミングアップ、終わった後のクールダウンのストレッチングを取り入れましょう。 ウォーミングアップはこれから始める運動に対して、筋肉や内臓にその準備をさせるためのもので、クールダウンは運動後の興奮状態にある機能を徐々に鎮めるためのものです。体の筋肉や筋を十分に伸ばしてあげるのがストレッチングです。 ストレッチングで筋肉を暖め、ひざや足首の関節も柔軟にすると、アキレスけん切断などの事故を防ぎ、スピードアップにも無理なくついていけるようになります。また、ウォーキングで収縮した筋肉は、そのままにしておくと固くなって痛みを誘う原因になるので、ストレッチングでほぐすようにします。 ストレッチングの基本 ストレッチングは体の大きな筋肉から、反動をつけずにゆっくり行うのが基本です。どの方法でも20秒ほど、リラックスし、呼吸を止めずに、どこを伸ばしているか意識して行います。痛みを感じるほど無理に伸ばしてはいけません。できるだけ全身の筋肉をまんべんなく行いましょう。

始めに食欲が増すものを 食事というのは、栄養のバランスだけを考えればいいということではありません。おいしい食事であることが大切であり、そのためには食べる順序があります。 まず最初は、食欲を増すものを食べることです。色付きの良いもの、見た目においしそうで食べたい気持ちを起こさせるものです。少量ずつ何種類かを取り合わせたオードブルがその好例です。食前酒も良いでしょう。 胃壁を守ってからたんぱく質や脂肪を 食欲が出たところで、次は、胃の壁を守ることです。いきなりステーキなどたくさんのたんぱく質を取ると、胃酸が多量に分泌され、胃壁を傷めてしまいます。ですから、野菜などを食べたり、牛乳を飲んで、胃壁を守ることが必要です。 そして胃壁をガードしたら、たんぱく質や脂肪も大丈夫です。ただし、食べ過ぎは胃腸に負担を掛けるし、肥満につながるので注意が必要です。 最後は、ビタミンやミネラルを多く含む果物類をデザートとして食べると消化が促進されます。パイナップルやマンゴー、アボガドがおすすめですが、果物には果糖があることを忘れてはなりません。

健康を維持するためには「1日30品目」の食品を取ることが基本といわれています。できるだけ数多くの食品をバランス良く取ることが生活習慣病の予防対策になるからです。 6つの食品群から選ぶ もっとも、1日に30種類の食品を食べるのは、そう簡単ではありません。種類が多ければそれで良いということでもありません。主食と副食の割合、さらには副食の内容についても吟味が必要です。おおよその目安として、次の6つの食品群から意識的に食材を選ぶようにします。 1群…魚、肉、大豆製品[主として、良質のたんぱく質の供給源] 2群…牛乳、乳製品、骨ごと食べられる魚[カルシウムの供給源] 3群…緑黄色野菜[カロチンの供給源] 4群…その他の野菜、果物など[ビタミンCとミネラルの供給源] 5群…米、パン、めん、芋[糖質系エネルギーの供給源] 6群…油脂など[脂肪系エネルギーの供給源] 主食のご飯(パン)と副食の割合には色々な考え方がありますが、半々が妥当です。副食5の内容は、動物性食品1、豆類・種子類1、野菜・海草・芋類3の配分になるよう心掛けます。

毎年5月9日は「呼吸の日」です。呼吸の日を記念したイベントが各地で開催されています。 東京都文京区では2018年4月21日、呼吸器の病気について知ってもらい、健康の大切さ、呼吸の大切さ、環境の大切さについてウォーキングを通じて未来に伝えるイベント「2018COPD啓発 ラング・ウォーク in 文の京(以下、ラング・ウォーク2018)」が患者会の日本呼吸器障害者情報センター(J BREATH:http://www.j-breath.jp/)の主催で開催されました。 目次 新緑あふれる史跡をウォーキング健康な呼吸を感じてもらいたい 自分の「肺年齢」を知ることでCOPDを早期に発見 新緑あふれる史跡をウォーキング健康な呼吸を感じてもらいたい 5月9日「呼吸の日」は2007年に日本呼吸器学会から制定されました。また、8月1日「肺の日」は1999年に制定されました。 そこで、「呼吸の日」と「肺の日」を記念して全国各地でイベントが開催されています。 2018年4月21日、東京都文京区で喘息、COPD(慢性閉塞性肺疾患)、肺炎、肺がんといった呼吸器疾患の理解と予防の啓発、さらに禁煙を推進することを目的とした「ラング・ウォーク2018」がJ BREATHの主催(共催:文京区、日本医師会)により開催されました。 当日のイベントには、300人以上の参加者が集まりました(写真1)。 写真1:イベントの開会式の様子 開会式ではウォーキングの前にストレッチ体操。 当日は禁煙啓発キャラクター「すわん君」もイベントに参加。 ウォーキングに関しては2kmコース、5kmコース、10kmコースのなかで、参加者は自分が歩くことができるコースを選び、文京区の新緑あふれる史跡を巡りながら健康に呼吸をする大切さを学んでいました(写真2)。 ウォーキングの参加者のなかには、車椅子で参加している方もいました。 写真2:ウォーキング(2kmコース)の様子 水戸光圀(水戸黄門)ゆかりの名所で新緑が美しい小石川後楽園をウォーキング 得仁堂(写真)や円月鏡など小石川後楽園の史跡を訪ねる ウォーキング参加者にオリジナルT-シャツが進呈。TシャツはJ BREATHの患者がデザイン。 自分の「肺年齢」を知ることでCOPDを早期に発見 当日はウォーキング以外に、参加者自身の肺の状態を呼吸検査の機器で測定できるブースが設けられていました。 ブースでは、呼吸検査機器のスパイロメトリーで自身の「肺年齢」*を測定することができます。 肺年齢が実際の年齢を上回っているかどうかによって、自身の呼吸機能の状態が把握できるので、COPDの可能性については早期の段階から気付くことができます。当日、肺年齢を測定したのは224人でした。そのうち、ウォーキングも実施していたのは116人でした。 COPDの患者数は、平成26年度厚生労働省患者調査では26万1,000人との報告があります。高齢社会の進展に伴い、COPDの患者数は今後ますます増加していくと言われています。 そこで、「呼吸の日」にちなんで、新緑が美しい小石川後楽園などの文京区の史跡を訪ねて、季節を味わいながら歩くことで健康な呼吸と肺の大切さを感じてもらうために、COPDのリスクとなる禁煙の予防などを啓発するために、J BREATHはウォーキングイベントを2000年代から毎年開催しています。 *肺年齢:自身の呼吸機能を同性・同世代と比較して確認するものです。呼吸機能検査のスパイロメトリーで調べた1秒量と(FEV1)と努力肺活量(FVC)、年齢、性別、身長から算出します。肺年齢が実際の年齢を上回ると、COPDの可能性があります。 写真3:肺年齢の測定ブース 肺年齢の測定ブースでは呼吸検査機器のスパイロメトリーを3台設置 検査技師がスパイロメトリーの使い方を参加者にアドバイス 公開日:2018/06/04