疾患・特集
尿失禁・尿もれ
尿もれのことを医学用語で「尿失禁」と言い、健康な成人女性でも25~30%が経験しています。つまり4人に1人が経験者という、女性にとって実に身近な問題といえます。尿失禁のタイプはさまざま。切迫性尿失禁、腹圧性尿失禁、溢流性尿失禁、全尿失禁、尿道外尿失禁、機能性尿失禁などがあります。
尿もれのことを医学用語で「尿失禁」と言い、健康な成人女性でも25~30%が経験しています。つまり4人に1人が経験者という、女性にとって実に身近な問題といえます。尿失禁のタイプはさまざま。切迫性尿失禁、腹圧性尿失禁、溢流性尿失禁、全尿失禁、尿道外尿失禁、機能性尿失禁などがあります。

頻尿や尿もれなどの排尿障害やデリケートゾーンのかゆみ、においなどに悩んでいるものの、医師に相談しづらく受診しない女性が多いようです。症状をそのままにして年を重ねても、生活の質はますます損なわれていきます。本当にこれでよいのでしょうか。GSM(閉経関連泌尿生殖器症候群)という疾患名を提唱し、セルフケアと医療機関の受診を推進する藤田医科大学/山王メディカルセンターの太田博明先生が日本抗加齢医学会セミナー*1で講演した内容を紹介します。 目次 尿もれや失禁の悩み、デリケートゾーンの悩み、GSMセルフチェックをしよう 尿漏れや頻尿などのGSM症状が「気になる」人の大半は医療機関に相談せず セルフケアでもGSM症状は軽減 排尿障害やデリケートゾーンの問題を放置しないで 尿もれや失禁の悩み、デリケートゾーンの悩み、GSMセルフチェックをしよう 女性は40歳をこえた時期からホルモンのエストロゲンの分泌が低下します。そうすると、排尿障害(尿路症状)やデリケートゾーン(性器)の問題に悩まされることがあります。 最近、GSM(閉経関連泌尿生殖器症候群、GSMはGenitourinary Syndrome Menopauseの略)という疾患概念が世界に遅れること4年にて、産婦人科関連の学会(日本産科婦人科学会・女性医学学会)で提唱されています。 ■GSM(閉経関連泌尿生殖器症候群)の外陰・膣・尿路における主な症状 乾燥(下着が張り付く感じ、潤い感がない、ぴったりとしたズボンをはけないことなど) かゆみ 灼熱感(下着が擦れてひりひりする) 性交痛 におい ゆるみ(膣内にお湯や空気が入る感じ) 頻尿〔頻繁にトイレに行きたくなる(1時間毎ぐらい)など〕 尿もれ(くしゃみや咳などで尿が漏れる、トイレが間に合わないなど) 出典:Climacteric. published online 28 Jul 2020など*2 尿漏れや頻尿などのGSM症状が「気になる」人の大半は医療機関に相談せず GSMの悩みの実態について、太田先生らは一般女性にアンケートを実施しました。 調査に関しては、医師に相談しづらいデリケートな問題なので、医療機関に受診した人を対象に限定せず、より実際の悩みを聞き出すために、顔の見えないウェブアンケート形式で40歳以上の1万人を対象に予備調査、うち約1000人に詳細な調査が実施されました。 その結果から、症状について見ると、以下のような特徴がわかりました。 排尿障害(尿路症状)や性器症状があると答えたのは約45% 症状は、尿漏れと頻尿が多く、性器症状も排尿障害もある人が多い また、GSM症状ありと答えた人のうち、8割が「気になる」としていましたが、対処法がわからず医療機関に受診していない人が大半だったのです。 セルフケアでもGSM症状は軽減 アンケートで医療機関に受診していると回答した人について見ると、診療科は婦人科が5割程度で最も多く、次いで泌尿器科が3割弱などでした。 治療については、軟膏やクリームの外用療法や全身・局所のホルモン療法を受けていた人がほとんどでしたが、満足度は十分とはいえない回答が少なくありませんでした。 太田先生によると、デリケートゾーン(フェミニンゾーンともいいます)の治療にはホルモン治療やレーザー治療などがありますが、治療に先立って尿や体液による皮膚・粘膜への刺激を避けるようにして、清潔に保つことが重要です。 清潔にするには排尿の仕方、尿のふき取り、皮膚・粘膜を守る洗いかたなど、基本的な日常のケアを励行するだけでも、GSMの症状は軽減できるとのことでした。 排尿障害やデリケートゾーンの問題を放置しないで 排尿障害(尿路の症状)やデリケートゾーンの悩み(外陰、膣の症状)は、人には相談しにくいものです。年齢だからといって、あきらめて放置すると生活の質が悪化します。 人生100年時代といわれています。しかし、生活の質を損ねたままで長い人生を送るというのは、果たして幸せでしょうか。 また、性器症状の病名が外陰・膣萎縮症、一方で排尿障害は頻尿や切迫性尿失禁といった過活動膀胱が用語なので、それぞれ用語に限定したケアにとどまりやすいのが課題です。そこで、さまざまな症状をケアするための包括的な疾患名として「GSM」が提唱されました。 女性にとってはGSMのデリケートな症状を相談しにくく、その悩みは潜在化しがちです。 人生100年時代を謳歌するためにも、GSM症状に気付いたら、医療機関に相談することや適切なセルフケアなどに努めることが重要です。 *1:日本抗加齢医学会が2019年11月25日に開催した第2回メディアセミナーです。医師などがGSMに関する最新の知見を集約し、将来的に実地臨床に活かすことを目的としたGSM研究会で太田先生は代表を務めています。 *2:出典は以下 ・Online survey of genital and urinary symptoms among Japanese women aged between 40 and 90 years(40~90歳代における性器・尿路症状に対するWebによる10000人アンケート調査). H. ohta, M. Hatta, K. Ota, R. Yoshikata & S. Salvatore. Climacteric. Published online:28 Jul 2020(https://doi.org/10.1080/13697137.2020.1768236) ・An online survey study on coping methods for genitourinary syndrome of menopause among Japanese women and their satisfaction levels(日本人女性における閉経関連泌尿生殖器症候群に対する治療思考とその満足度に関するWebアンケート調査). H. ohta, M. Hatta, K.Ota, R. Yoshikata & S. Salvatore. Maturitas in submission. 公開日:2020/09/09 監修:藤田医科大学病院国際医療センターFUJITA EXECUTIVE CLUB客員病院教授/山王メディカルセンター・女性医療センター 太田博明先生

妊娠、出産を経験した女性は、骨盤底筋群が弱くなっていることがあり、それが排尿障害につながる場合があります。また、膀胱炎も女性に多い症状です。ここでは、女性特有の排尿障害の症状と原因について詳しく紹介します。 目次 妊娠、出産の影響で起こる場合も 意図せずに尿が出てしまう尿失禁 過活動膀胱 気になる症状があれば早めの検診を 妊娠、出産の影響で起こる場合も 40歳代以降になると、症状に悩む方が増えてくる「排尿障害」。尿の漏れやトイレの回数が多いことが気になり、外出するのがおっくうになってしまうなど、生活の質にも影響が出てきます。 妊娠、出産を経験した女性は、骨盤底筋群が弱くなっていることがあります。このようなとき、子宮や膀胱などを支える力が弱まり、これが下がってきてしまうために膀胱や尿道が圧迫され、排尿障害につながる場合があります。 ここでは女性特有の排尿障害の症状と原因について詳しく紹介します。 意図せずに尿が出てしまう尿失禁 尿失禁とは、尿をしたいと思っていないのに尿が出てしまう状態のことで、大きく分けて「腹圧性尿失禁」と「切迫性尿失禁」の2つのタイプがあります。 「腹圧性尿失禁」は、咳やくしゃみなどでお腹に力が入ったときに尿が漏れてしまうものです。産後や閉経後の女性に多いのが特徴で、原因は骨盤底の筋肉が弱まって、尿道を支える筋肉の力が低下するためです。治療法としては、腟および肛門を意識的に締める、緩めるという動作(骨盤底筋体操)を繰り返すことで骨盤底筋群を鍛えるという方法が中心になります。そのほかにも尿道を引き締めるはたらきがある薬を内服、手術の場合は尿道を吊り上げる方法(尿道スリング手術)などを行うこともあります。 「切迫性尿失禁」は、急に尿がしたくなり間に合わずに漏れてしまうものです。原因としては、神経疾患や骨盤底筋のゆるみなどが考えられます。薬による治療法としては、抗コリン剤によって膀胱の収縮を抑制することが行われます。近年、多くの種類の抗コリン剤が発売され、「切迫性尿失禁」に用いられています。「腹圧性尿失禁」の治療と同様、膀胱訓練や骨盤底筋運動という行動療法が行われることもあります。 過活動膀胱 近年、テレビなどでも多く取り上げられ、耳にしたことがある方も多いのではないでしょうか。実際に40歳以上の人の12.4%にこの症状があると言われています(日本排尿機能学会誌:2003年)。その当時の人口に当てはめて患者数は約810万人と推定されていました。女性の過活動膀胱有病率は、年齢と共に増加していきます。現在では高齢化率が高まっているため、計算上1000万人近い患者がいると推定されています。 急に我慢できないような尿意が起こる、トイレが近いといったことを主な症状とし、生活の質にも大きな影響を及ぼします。 過活動膀胱などの女性特有の排尿トラブルを起こす原因として、骨盤底筋のゆるみがあります。年齢的な筋肉の衰えもありますが、女性は特に妊娠・出産後に尿漏れに悩む人が多いそうです。妊娠や出産は女性の骨盤に大きな負担となるため、骨盤底筋にゆるみが生じます。そのため、過活動膀胱と骨盤底筋のゆるみを併発している方も多いといいます。 過活動膀胱になると医療機関では、一般的に最初に問診が行われます。このときに「過活動膀胱スクリーニング質問票」「過活動膀胱症状質問票(OABSS)」といったチェックシートが使われることが多くあります。「朝起きてから夜寝るまでの排尿回数」「我慢できずに尿漏れをしてしまった回数」など、普段の生活での排尿に関する質問項目が設定されています。 そのほか、腹部エコー検査、血液検査、尿検査なども行われます。 気になる症状があれば早めの検診を 排尿障害は、普段の食生活の改善や適度な運動で予防することができます。単なる排尿障害だと思っていたら別の重大な病気のサインということもあるので、日々、尿の量や色などを観察し、排尿に異常がないか気を配っておきましょう。 特に女性は妊娠・出産などを通して、排尿障害になりやすい傾向があります。少しでも気になる症状があるときは、早めに主治医や泌尿器科の診察を受けましょう。 公開日:2016/10/03

尿に異常があった場合、腎臓・膀胱・前立腺などの病気の疑いが考えられます。代表的なものをまとめてご紹介します。 目次 腎臓に関係する病気 尿路に関する病気 前立腺に関する病気 尿検査で早期発見! 腎臓に関係する病気 急性腎炎 腎臓に炎症の起こる病気。腎臓内部で血液の老廃物をろ過する器官のはたらきが低下する。 血尿、たんぱく尿、尿量の減少、むくみなど。場合によっては、発熱や咽頭痛を伴う場合も。 慢性腎炎 急性腎炎の発病後、尿たんぱくや高血圧が1年以上続いているものか、急性腎炎でなくても尿の異常が1年以上続く病気。 高血圧、むくみ、たんぱく尿など。進行すると徐々に腎不全に陥るので要注意。 ネフローゼ症候群 腎糸球体(血液の老廃物を濾し取る機能のある腎臓内の器官)の障害によって起こる病気。 高度のたんぱく尿、低たんぱく血症、高脂血症、むくみなど。慢性化しやすく、症状も軽くなったり重くなったりする。 腎不全 腎機能が急激に低下した状態。慢性腎不全と急性腎不全があり、大半の慢性腎不全は慢性腎炎や糖尿病性腎症などから移行する。 皮膚の紫斑やかゆみ、けいれん、呼吸困難、心不全、嘔吐、など。腎機能が低下すると、尿毒症になる恐れがあり、透析が必要になる。 尿路に関する病気 尿路感染症 尿路(腎臓の腎盂、尿管、膀胱、尿道)の器官に炎症を起こすのが尿路感染症。とくに女性は尿道が短く、菌が入りやすいためかかりやすい。 腎盂炎は、高熱、腰や背中の痛みが特徴。膀胱炎の場合は、頻尿、残尿感、排尿後の不快感が特徴。 腎・尿路結石 腎臓、尿管、膀胱、尿道の尿路に石のようなかたまり(結石)ができる病気。 腎結石より尿管結石のほうが激しく痛む。特に側腹部や腰から背中にかけての部分が激しく痛み、血尿が起こる。結石が尿管にひっかかった場合には、手術が必要。 前立腺に関する病気 前立腺肥大症 男性だけにある前立腺は、尿道を取り囲むような位置にある。その前立腺が加齢とともに肥大して尿道を圧迫してさまざまな障害が起こる病気。 尿道が圧迫されると、尿がちょろちょろとしか出ず、排尿回数が増え残尿感がある。さらに進行すると尿閉といって尿がまったく出なくなることもあり、その場合には手術が必要。 尿検査で早期発見! 日本では、検尿のシステムがかなり確立されており、集団検診のときに検尿が行われる。腎臓病などは自覚症状がないまま進行してしまい、吐き気などの症状が出てきた時にはかなり悪化していることもあるからだ。 現在、腎臓病が進行すると透析以外の治療がなく、莫大な医療費がかかるだけでなく本人の心理的苦痛を増やすことにもなりかねない。そこで、この検診を受けて早期発見することがとても重要なのである。 検尿が行われるのは? 新生児のときの検診 幼児のときの検診 学校での検診 職場での検診 地域での検診 老人の検診 ■関連記事 腎臓は沈黙の臓器、慢性腎臓病(CKD)かどうかチェックしよう 徳島県民に愛される「金時豆入りバラ寿司」を低たんぱくアレンジ 病院おすすめ・ご当地食材で腎臓にやさしいレシピ(5) 健診で見逃されて腎不全や透析?糖尿病性腎臓病(DKD)に注意 公開日:2001年5月7日

人は体の中の不用物や老廃物を便や尿などで体外に排出しています。尿は全身の不用物や老廃物を血液が運んできてくれた液にあたるため、体の調子が悪ければ、尿にもその異常が表れることに。なかなか人には相談しにくいかもしれませんが、体のSOSを見逃さないために、尿のことをよく知っておきましょう。 目次 尿は健康を表わす大切な指標 オシッコはどうやってつくられる? 尿は健康を表わす大切な指標 普段、何気なくしているオシッコは健康状態を確かめる大切な指標だ。1日に約1500ミリリットル前後の尿を排泄するが、体の調子が悪ければ、尿にもその異常が表れる。例えば、血が混じったり、ニオイがいつもと違ったり、オシッコをするときに痛みを伴うなど、さまざまな症状がある。そして、それを自覚できるところが尿のいいところだ。 尿に異常があっても、なかなか人には相談しにくいかもしれない。でも、体のSOSを見逃さないために、尿のことをよく知ってみよう! オシッコはどうやってつくられる? 人は体の中の不用物や老廃物を便や尿などとして体外に排出している。便が食べ物のカスなどであるのに対し、尿は全身の不用物や老廃物を血液が運んできてくれた液にあたる。つまり、体の汚れを落とした廃液というワケだ。 「血液が尿!?」とちょっと驚いたかもしれないが、血液から尿ができるまでのプロセスを取りまとめている器官が腎臓である。 腎臓にはネフロンと呼ばれる尿をつくるための基本単位がある。片方の腎臓には約100万個のネフロンがつまっている。血液がこのネフロンを通るとき、最初のステップでろ過されて原尿になる。その量は1日約150~180リットル。それがさらに尿細管などを流れる間に再吸収されて、最終的に原尿の約1%の1.5~1.8リットルが尿となって排泄されるのだ。 腎臓は1分間に平均1ccの尿をつくりだす。つくられた尿はいったん膀胱にためられる。膀胱は、伸び縮みする袋で、普通は300~500ccの尿がためられるが、150~200ccたまると「尿がたまったな」という感じがしはじめる。 個人差はあるものの、300ccくらいで「オシッコしよう!」と思い、400ccくらいで必死にトイレを探すようになるのだ。 腎臓から膀胱までの構造は、男女ともにほとんど同じであるが、尿道の構造は大きく違い、男性の尿道が20cm前後あるのに対し、女性は4cm程度。そのため、かかる病気は異なってくる。簡単に言えば、男性は尿道やそれを取り巻く前立腺などがあるため、閉塞性の疾患が多く、女性は尿道が短く汚染されやすいので、尿路感染症が多くなる。 公開日:2001年5月7日

取材協力:亀田総合病院 ウロギネセンター長 草西 洋医師 主任産婦人科部長 清水幸子医師 軽度の骨盤臓器脱は骨盤底筋体操で改善 骨盤臓器脱の治療法には、骨盤底筋体操、ペッサリー療法、手術の3つが挙げられる。「自覚症状も少ない軽度の方やお産の経験のある女性が発症予防として骨盤底筋体操を習慣づけて行なわれるのも有効です。また、リング状のペッサリーを挿入し、脱出している臓器を持ち上げる治療法を行う場合もあります。」と清水幸子医師は話す。しかし、やはり、「ペッサリーはあくまでも一時的な処置であり、2~3ヵ月に1回洗浄のため来院する必要があります。通院の負担を考えても、合併症を抱え、手術が困難だという場合を除き、脱出がある場合の根本的な治療には手術をすすめます」と草西洋医師は語る。 夕方になると下がってくるのはなぜ…? 骨盤臓器脱は、立つ、歩くなど骨盤に重力がかかる状態になると症状が出やすくなる。そのため、寝ている間はなんともないのに、夕方になると股の間に不快感が出てくるという人が多い。午前中受診するときは、もっとも症状が重いときの症状を覚えて、ピンポン玉大に脱出するなど、具体的に医師に伝えましょう。 再発率の低いメッシュ手術で治す 従来、骨盤臓器脱の手術は、脱出した子宮を摘出し、緩んだ腟を切除して縫い縮める方法が一般的だった。しかし、この方法では、組織そのものが傷ついたり、再発率が高いなどの問題があったという。現在亀田総合病院では、臓器を支える力が低下した骨盤底の緩みをメッシュで補強する術式のひとつ、TVM手術を取り入れている。 「肛門の5cmななめ後ろから針を入れ、ポリプロピレンという素材のメッシュで緩みのある箇所を補強します。目の粗いメッシュに新しい組織が埋め込まれて強い壁となり、骨盤内の臓器を支えます」と草西医師。組織と一体化するため縫合も不要で、従来の術式に比べ子宮や腟を切除する可能性が低く、体への負担が軽減、今のところ再発率も大幅に低下している。「当院では、80歳以上の患者さまも手術を受けています」と清水医師は話す。 手術時間はおよそ1時間半。翌日には歩くこともでき、入院期間も1週間ほどという。「先日、術後半年が経過した患者さまが、『手術後、病気をしていたことを忘れていた』と話していました。スポーツも積極的にこなし、毎日を楽しんでいるそうです」と草西医師は語る。 一人で悩まず、あきらめないで 骨盤臓器脱は、女性泌尿器科、ウロギネセンターなどを掲げる科が専門だ。しかし、骨盤底の専門医はまだ少ない。「病院で診断がつかず、当院が行う月1回無料の電話相談にやっとの思いでかけてくる方もいます。患者さまに治る病気だということを知ってもらうと同時に、医療従事者の認識も高めていく必要があると感じています」と清水医師は話す。 スウェーデンで実施された調査によると、20~59歳までの女性のうち、出産経験者の44%が骨盤臓器脱の症状を持っているという。日本も同様に患者は多いと見られているが、一人で悩んでいたり、年のせいとあきらめている人が多いのが現状だ。専門医に相談することがもっとも近道だが、受診に抵抗がある場合には、無料電話相談などを利用するのもいいだろう。病気を知ること、そして適切な治療を受ける一歩を踏み出すことで、その後の人生が大きく変わるのだ。 亀田総合病院 産婦人科顧問 ウロギネセンター長 草西 洋医師 自分自身の体のことですので、常に情報のアンテナを張り、医師の説明に納得したうえで治療を受けて欲しいと思います。また、若いうちから骨盤底への負担をかけないよう、予防に努めてください。 亀田総合病院 主任産婦人科部長 清水幸子医師 がんのように一刻を争う病気ではないので、主治医と相談し、自分の都合に合わせて治療を行うこともできます。また、いずれ起こる可能性がありますので、若い方にもこの病気を知ってもらいたいと思います。
取材協力:亀田総合病院 ウロギネセンター長 草西 洋医師 主任産婦人科部長 清水幸子医師 お風呂で気づく、ピンポン玉のような違和感の正体は? 股の間に何かはさまっているような違和感、丸いものが腟のあたりに出ているといった不快感を覚えたことはないだろうか。「もしかして、私だけ?」、「相談するのは恥ずかしい」、そんな思いから、だれにも相談できず悩んでいる人も少なくないというが、実はこの症状は「骨盤臓器脱」という病気によるものだ。 「骨盤は家の梁のように張り巡らされた靭帯、シート状に敷き詰められた筋膜、そして筋肉の3層構造で支えられています。これらを骨盤底筋群と言いますが、中高年になると、この筋肉や靭帯がゆるみやすくなります。それによって骨盤内にある子宮、膀胱、直腸などの臓器が下がり、腟を通って体外に出てくることがあります」と、千葉県・亀田総合病院ウロギネセンター長の草西洋医師は説明する。 子宮や膀胱、直腸など、下がってくる臓器によって、下着が汚れたり、頻尿もしくは尿が出にくくなるなど異なる症状が現れるが、脱出がひどくなると擦れてしまったり、出血することもあるという。同院産婦人科の清水幸子医師は、「腟が少し出ているくらいの段階では、患者さまご本人もなにが出ているのかわからなかったり、気づいていてもそのままにしている方が多くいます」と話す。 出産経験のある女性はとくに注意! 骨盤臓器脱は50歳代以降の女性に起こりやすい病気だが、そのもっとも大きな原因と言われているのが出産だ。なかでも3人以上産んでいたり、巨大児の出産経験があると、さらにそのリスクは高まるという。 草西医師は、「出産時には骨盤底筋が伸び、赤ちゃんを膣から外へ出します。このとき筋肉や神経が傷ついてしまうため、骨盤底筋群の収縮力が落ち、骨盤内の支えが弱くなります」と話す。そのほか喘息などによる慢性の咳、便秘などりきむことが多い人もリスクが高くなるという。そこへ閉経による女性ホルモンの低下という要因が加わると、骨盤底筋の弾力が失われ、ゆるみやすくなるのだ。 「農業や漁業、酒屋さんなど、重い荷物を持つ仕事をしている人にも起こりやすい病気です。そのほかにも、高齢者を介護している年代がちょうど60~70歳代ということもあり、最近は介護をしている人に増えているという印象があります。また、介護される側にも増加しています」(清水医師) しかし、実際の受診率はと言うと、「受診すべき人の10%程度ではないでしょうか」と清水医師が話すように、まだまだ低いのが現状だ。 年齢を重ねてもスポーツや旅行を楽しみたい 骨盤臓器脱は命に別状がない、病院へ行くのは恥ずかしいなどの理由から、気がついていてもそのまま放置していることも少なくない。 「患者さまにうかがうと、受診するまでは悩んだという方も多くいらっしゃいます。しかし、今は平均寿命も延び、80歳を超えても元気な方がたくさんいます。以前は隠してきた病気だったと思いますが、根治療法である手術も、最近、新しい治療法として、体に負担が少なく、再発も少ないメッシュ手術が出てきました。年のせいだからとあきらめず、治療できる病気だということを知ってもらいたい」と清水医師は話す。 「骨盤臓器脱があることで、スポーツやサークル活動が及び腰になったり、友人との温泉旅行を避けたりするなど、QOLが大幅に低下します。しかし先日、昨年メッシュ手術による治療をした患者さまを診察したとき、『病気のことを忘れていた』と言われました。それが理想だと感じました」(草西医師) 現在、日本の女性の平均寿命は86歳。子育て後の人生も、自分のやりたいことを思い切り楽しみたいもの。気になる症状があったら、まずはかかりつけ医や産婦人科、泌尿器科の専門医に相談してみよう。 亀田総合病院 産婦人科顧問 ウロギネセンター長 草西 洋医師 よく患者さまから『私だけじゃないんですか?』と言われることがありますが、実際にはたくさんの患者さまがいます。産婦人科や泌尿器科の医師と相談し、納得いく治療を受けて欲しいと思います。 亀田総合病院 主任産婦人科部長 清水幸子医師 過度に心配することはないと思いますが、家族のこと、子どものことを優先されるあまり、がまんしている方も多いと思います。しかし、50歳は人生の折り返しです。健やかに元気で過ごしていただくためにも、日々自分の体のことに関心を持ち、情報を得ていただきたいと思います。 ■関連記事 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー
尿もれ改善の第一歩!骨盤底筋は鍛えて強くなる 最初に紹介したように、尿もれを治すにはまず、骨盤底筋体操をやってみることだ。とくに腹圧性尿失禁は骨盤底筋がゆるんで膀胱や尿道が下がっているのが原因なので、弱くなった筋肉を訓練して強くすることは、尿もれ改善の第一歩となる。骨盤底筋体操を根気よく続けた結果、尿もれが治る人も多くいる。 このトレーニングの良いところは いつでもどこでも手軽にできる 道具はいらない ひとりでできる 副作用がない 正しい方法で、毎日続けるだけで効果は確実に現れる。しかし、効果が出はじめるまでには2~3ヵ月はかかるので、途中であきらめずにつづけることが必要だ。 実践!骨盤底筋体操 あおむけの姿勢で 仰向けの姿勢であおむけに寝て、足を肩幅に開く。次にひざを少したて、体の力を抜き、肛門と膣をしめたままゆっくり5つ数える。 ※朝晩、布団の中でもできる! ひじやひざをついた姿勢で ひじやひざをついた姿勢で床にひざをつき、クッションや座布団の上にひじを立てて手にあごを乗せる。次に肛門と膣をゆっくり締めたまま5つ数える。5つ数えたら力を抜き、また締める。 ※新聞や雑誌を読みながらでもOK! 机にもたれた姿勢で 机にもたれた姿勢で机のそばにたち、足を肩幅にひらく。手も肩幅に広げて机につく。その姿勢で体重を全部腕にかけ、背中はまっすぐ伸ばして頭を上げまっすぐ前をむく。肩とお腹の力を抜いて、肛門と膣を締める。 ※台所のシンクや食卓でもできる! すわった姿勢で すわった姿勢で床につけた足を肩幅に開き、背中をまっすぐに伸ばし、頭を上げて前をみる。肩の力を抜き、お腹が動かないように。またお腹に力が入らないように注意しながらゆっくり肛門と膣をしめる。 ※電車やバスで座りながら。家でテレビを見ているときにもできる! 日常生活でできる対策 尿もれを改善するには、骨盤底筋体操、薬による治療に加えて、ふだんの生活でとりくめる対策がある。この症状を改善するのに何より大切なことは、「治したい」という気持ち。その気持ちをさっそく実行に結びつけていこう! ●肥満を防ぐ 太るとぶ厚い脂肪が膀胱や子宮を押し下げ、腹圧性尿失禁をおこしやすくなる。尿もれを恐れるあまり運動しなくなり、また太るという悪循環にも陥る。体重を落とすよう努力しよう。 ●快便をめざす 大腸にたまった便は、骨盤底筋に負担をかけてゆるみの原因となる。適度な運動、バランスのとれた食事などで快適なお通じをめざそう。 ●陰部を清潔に 尿もれが原因で肌がかぶれる場合には、香りの強い洗浄剤での洗いすぎは避け、ぬるま湯と刺激の少ないせっけんで軽く洗って清潔を保とう。 ●水分は必要 尿もれを気にするとどうしても水分を控えがちになるが、尿や便をよい状態に保つには、ある程度水分を摂取することが必要。老廃物や菌を流し出して健康な体をつくるためにも、1日1,000~1,500ccを目安に水分を摂ろう。

不安は捨てて、医師に相談を! 尿もれだとわかっても、「人に相談するのは恥ずかしい」「病院へ行くのは面倒」などと診察を躊躇する人は多いだろう。 しかし、これはとても間違った考えだ。尿もれは病気であり、治療すれば治るのである。 かかりつけ医がいるならば、恥ずかしがらずにその医師に相談してみよう。症状に応じて適切な専門医を紹介してくれるはずだ。妊娠中や産後間もない人であれば、通院中の産婦人科で相談してみるのもよい。 最近では、女性の尿もれを専門的に診察・治療する医療機関が増えてきている。 「ウロギネ外来」という言葉をご存知だろうか?ウロは泌尿器科(Urologie)、ギネは婦人科(Gynecologie)、ウロギネ(Uro-Gyne)はその合成語だ。欧米では女性の尿もれを専門的にみる診療科として、内科や外科などと同様にひとつの診療科としてあつかわれている。わが国においても最近、ウロギネ外来を開設した医療機関があり、いずれ身近な診療科となるかもしれない。 また「泌尿器科は男性患者が多くて行きづらい」という女性の不安をくみとり、女性専門の泌尿器外来も多く登場している。多くは医師も女性であるなど、女性が気軽に相談でき、安心して診察を受けられるように配慮されている。 専門家からのメッセージ 「日本コンチネンス協会」という民間団体は、電話による尿失禁の無料相談を行っている。医療機関ではないため、診断を行ったり具体的な診察や治療法については答えられないが、医師の診察を受ける前にアドバイスが欲しい、話だけでも聞いて欲しいという人などは、一度電話をしてみてはいかがだろうか。 代表をつとめる西村かおる先生に、尿もれ相談の現状などについてうかがった(以下は、先生のお話をもとにまとめたものである)。 Q. 電話相談はどれくらいの件数を受けられていますか? 1日平均4~5件、多い日で10件。2004年度は1年間で739件の電話相談がありました。より多くのご相談を受けるためにも、相談員の充実が望まれるところです。 Q. どんなご相談が多いですか? 8割はご本人ですが、介護をされている方やご家族からの相談もあります。内容としては症状やケアに関するもののほか、つらい思いを打ち明けられるような内容が多くあります。 Q. 尿もれは精神的にもつらい思いをする人が多いのですね。 先日は、40歳の女性からこんなお電話がありました。10年前に出産を経験してから軽い尿もれがあったものの、さほど気にしていなかったそうです。ところがお子さんの運動会で母親競技に参加中、急にトイレをガマンができなくなり、グラウンドにしゃがみこんだとたんもれてしまった。周りのお母さん方に驚かれただけでなく、お子さんから「もう学校に来ないで」といわれ、非常にショックを受けたご様子でした。このような出来事をきっかけに外出ができなくなり、家に閉じこもる方が増えています。 Q. そのように悩んでいる方は、どうすればよいのでしょうか? 何よりも治そうという気持ちを持っていただくことが大切です。日本コンチネンス協会では、ご相談いただいた内容に対してさまざまな対応策を一緒に考えて、問題整理をしていきます。骨盤底筋体操など、自分でできることもたくさんあります。またご家族や介護者の方も問題をかかえこまず、ぜひ専門家にご相談されることをおすすめします。大切なのは、あきらめないという気持ちです。 西村かおる先生 プロフィール 日本コンチネンス協会会長。英国に留学し失禁看護を学び、帰国後、コンチネンスセンター(排泄ケア情報センター)を開設。排泄障害の要望と治療の啓蒙活動を展開。現在、北里大学病院泌尿器科、東京都リハビリテーション病院泌尿器科失禁外来等勤務。 診察にむけて心の準備!どんなことを聞かれるの? 尿もれで医療機関を受診すると最初に、医師と患者でじっくり話をする問診が行われる。それによってどのタイプの尿もれかも診断できる。問診ではたいてい、以下のようなことを聞かれる。あらかじめ回答を考え、メモを持参しておくと良い。不安な気持ちがやわらぎ、スムースに問診が運ぶだろう。 質問項目 年齢 身長、体重 排尿回数 いつから尿もれがあるか? どういうときに尿がもれるか 1日に何回くらい尿がもれるか どれくらいぬれるか 尿もれのためにパッドを使用しているか 月経はあるか 出産回数 既往歴(これまでにかかった病気) いままでに受けた手術 現在飲んでいる薬 問診のほかに、症状に応じて検査も行われる。少し抵抗を感じるかもしれないが、尿もれは人によって症状が異なるため、もっとも適した治療を受けるためには詳しい検査が必要だ。 ●内診 婦人科の診察とほぼ同じ。医師が膣内に指を入れて、骨盤底筋の力や膀胱・子宮などの位置、尿もれによる皮膚の湿疹がないかなどを調べる。 ●ストレステスト 膀胱に尿がたまった状態でくしゃみや咳などをして、尿がもれるかどうかを調べる。 ●尿失禁定量テスト 尿もれの程度をしらべる方法。水500mlを飲んだあと、パッドをあて、階段の上り下りなどお腹に力が入り尿もれをしやすい動作を行い、そのパッドの重さをはかって、もれた尿の量を調べる。 ●エコー(超音波検査) 膀胱や尿道の状態、残尿の有無を調べる。 また、診察をよりスムーズに進めるために、毎日の排尿の状況を記入した「排尿日誌」を持参するのもおすすめ。最初の診察のときに、医師がより正確に排尿状態を把握できるし、診断、治療計画を立てるのにとても役立つ。日誌といっても特に決まった形はない。用紙は手元にあるノートでも何でも良く、そこに「排尿した時刻」「1回の排尿量」「1日の排尿量」「飲み物(水分)を摂った時刻とその量」「尿失禁があったか無かったか」を記入しよう。排尿量をはかるには目盛りのついたコップを使うと正確だが、なければ市販の紙コップを使っておおよその量をはかることもできる。 尿もれQ&A Q. まだ30代前半ですが、2年前に出産してから、重い荷物をもつときなどに軽く尿がもれるようになりました。といっても下着が軽くぬれる程度で大した量ではありません。これもいわゆる尿もれでしょうか? A. 出産は尿もれ、とくに腹圧性尿失禁とおおいに関係があります。出産によって骨盤底筋が伸びて弱くなってしまうためで、同じ30代、40代の女性でも出産経験者と出産未経験者とを比べると腹圧性尿失禁は出産経験者(しかも3回以上)に圧倒的に多いようです。若いから、体力があるからというのと尿もれとは別の問題ととらえた方が良さそうです。
女性の4人に1人が尿もれ! クシャミや咳をしたとき、笑ったときに思わず下着をぬらしてしまった…。 こんな経験はないだろうか?尿もれのことを医学用語で「尿失禁」と言うが、健康な成人女性でも25~30%が経験している。つまり4人に1人が経験者という、女性にとって実に身近な問題なのだ。 ではなぜ女性に尿もれが多いのだろうか?それは、男性と女性の体のしくみの違いにある。男性の尿道は約20センチと長く、カーブしていて、まわりが組織でしっかりと固定されている。一方、女性の尿道は3~4センチと短く、膀胱からストンと下がっているだけなので非常に不安定。さらに尿道や膀胱を正しい位置に支える骨盤底筋が男性にくらべて弱いため、クシャミなどでお腹に力が入ると尿がもれやすくなる。つまり女性は男性にくらべ、体のしくみの違いから尿もれしやすいわけだ。 日常生活にひそむ、頻尿、尿もれの引き金 ひとくちに尿もれといってもいろんなタイプがあるが、代表的なものに「腹圧性尿失禁」と「切迫性尿失禁」がある。 くしゃみや咳、大笑い、重い荷物をヨイショと持ちあげた瞬間など、急にお腹に力がかかったときに尿がもれてしまうタイプを「腹圧性尿失禁」という。これは骨盤底筋がゆるんでしまっているために膀胱が下がり、尿道を締める力が弱いのが原因。出産を経験した女性に多くみられる。 一方、切迫性尿失禁は、冷たい水道水に触れた刺激や寒さなどがきっかけで膀胱が勝手に収縮してしまい、尿意をもよおしてトイレにかけこむものの、間にあわないというタイプ。ふつうよりも少ない尿量で尿意を感じてしまうので、切迫性尿失禁の人の多くは頻尿になってしまう。 さらに、腹圧性と切迫性尿失禁両方の要素をあわせもった症状の人もいる。 どのようなタイプでも日常生活のちょっとした動作が引き金となって尿がもれるため、非常にやっかいなことになる。 尿もれは治る!あなたの尿もれタイプは? 腹圧性尿失禁の場合、症状が軽いうちはゆるんだ骨盤底筋を鍛える体操を行うことで、尿もれはかなり改善される。体操だけでは症状が改善されない場合は、薬をもちいて治療をする。 歩いているだけで尿がもれるなど症状が重い場合や、体操や薬の服用を数ヵ月続けても効果のみられない場合には、手術という方法もある。手術といっても最近では体に負担の少ない方法が多く開発されているので、怖がる必要はない。 一方、切迫性尿失禁の人は膀胱が勝手に収縮しやすい傾向があるので、膀胱の収縮を抑制するはたらきのある薬を使うと、症状が改善しやすいとされている。切迫性尿失禁の場合にはまず、薬による治療が適切と考えられるので、医師の診察を受けるのがおすすめだ。 このように、タイプによっても治療法が異なってくるため、まずは自分がどのタイプの尿もれかを見きわめることが大切。以前から尿もれが気になっていた人も、「最近、ちょっとした動きで下着が少しぬれるけど、これも尿もれ?」などと思いあたるフシのある人も、ぜひチェックしてみよう。 症状 腹圧性尿失禁 切迫性尿失禁 咳やくしゃみでもれる 重いものを持ち上げたときにもれる 夜寝ているときにももれることがある 笑ったときにもれる 階段の昇り降りでもれる トイレに間にあわない 冷たい水で手を洗うとトイレに行きたくなる 歩いているだけでもれる 脳梗塞、パーキンソン病などと診断されたことがある 花粉症の時期によくもれる ※圧倒的に多いのは「腹圧性尿失禁」「切迫性尿失禁」だが、他にもいろんなタイプの尿もれがある。このチェックシートだけでは確実に判定できないため、あくまでも参考としてして利用して欲しい。 尿もれQ&A Q. トイレの回数が多く、トイレにかけこんだものの下着を下ろすまでに間に合わず、もれてしまうことがたまにあります。これは尿もれでしょうか? A. 普通、膀胱に150~200ccの尿がたまると「トイレに行きたい」と感じます。これが「尿意」。通常は尿意を感じても1~2時間はガマンできるため、膀胱には300~500ccの尿をためることができます。1日4~8回、3~4時間の間隔でトイレに行くのが通常ですが、これよりも回数が多くなり、しかも「間に合わない」と思うような切迫感をともなって尿がもれるようであれば、頻尿と、切迫性尿失禁がうたがわれます。 ■関連記事 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー
切迫性尿失禁の主な治療は薬物によって行われる。中でも中心的に利用される抗コリン剤、またβ受容体遮断薬の効果や副作用について紹介。その他、電気刺激療法、手術、膀胱訓練などもある。また、日常生活で注意したいポイントも。 目次 切迫性尿失禁は薬で治せる トイレを我慢する膀胱訓練もあわせて行おう 日常生活でのケアのポイント 切迫性尿失禁は薬で治せる 頻尿・尿もれ(過活動膀胱)を症状とする切迫性尿失禁の治療は、薬物による治療がメイン。通常は、膀胱に200~300mlの尿が溜まると尿意をもよおすが、それでも排尿を我慢することができる。しかし、切迫性尿失禁の場合、十分な量の尿を蓄えることができず、少量の尿で尿意を感じたり、意思に反して排尿してしまう。これは、膀胱の筋肉がひとりでに収縮してしまうために起こる。切迫性尿失禁の薬は、この膀胱の収縮を抑え、膀胱に尿をためる機能を正常にするはたらきがある。 抗コリン薬 どんな薬? 抗コリン薬を用いることで8~9割の人が症状が改善するといわれている。抗コリン薬は膀胱の筋肉の緊張をほぐし、収縮を抑えて尿もれを改善する。 抗コリン薬には、アセチルコリンの活動を抑えるはたらきがあり、アセチルコリンのはたらきを抑えることで、膀胱の平滑筋をゆるめて膀胱の中に尿をたくさん蓄えることができるようにする。また、突然の収縮も抑えられるので急な尿もれも防ぐことができる。 副作用は? 口の渇きや便秘があったり、いつもよりまぶしく見えたり、物がぼやけて見えることがある。また、前立腺肥大症がある人は、いつもより残尿感を感じやすくなり尿失禁の症状がひどくなることもあるので、この薬は使わない。 既存の抗コリン薬もあるが、より高い効果と副作用の軽減を目指し、新しい抗コリン薬の開発も進んでいる。 β受容体刺激薬 どんな薬? β受容体刺激薬は、膀胱と尿道括約筋を動かすβアドレナリン受容体を刺激することで、膀胱の筋肉をほぐすとともに、尿道のしまりをよくして尿もれを防ぐ。 副作用は? 手足のふるえや、吐き気、動悸などの副作用が引き起こされることがある。 トイレを我慢する膀胱訓練もあわせて行おう 薬によって切迫性尿失禁の症状が治まってきたら、膀胱訓練を行うと効果的。これは、排尿間隔を長くすることで膀胱の容量を増やす訓練。最初は15分くらいしか我慢できないとしても、慣れてきたら1時間半おき、2時間おきというように我慢する間隔を長くしていくことで膀胱の容量を増やし、頻尿になるのを防ぐ。 これによって7割近くの患者が切迫性尿失禁を克服しているが、あくまでもメインは薬物療法なので、薬の効果が現れないうちに行うのは厳禁。医師の指導のもとでしっかり排尿記録をつけながら行うようにしよう。 日常生活でのケアのポイント ポイント1:「おしっこはトイレでする」という基本を守る 自宅での療養中、尿もれパッドに頼り切っていると「いつもらしてもいい」という安心感があり、早めに克服できなくなることも。パッドを利用するときには補助的に利用することを心がけ、膀胱訓練を続けながら「自分でトイレに行く」習慣をしっかり身につけよう。 ポイント2:外出時には尿失禁用のパッドを身に着ける 自宅では尿もれパッドに頼らない方がベターだが、外出先ではこうしたものを利用するのもかしこい方法だ。ただし、外出先でもトイレを利用し、あくまでも補助的に使うということを忘れずに。 ポイント3:水分はしっかり補給する 尿失禁を怖れるあまり、水分をあまりとらずに過ごしてしまう人も多い。しかし、これは厳禁。特に高齢者はのどの渇きに気づきにくい人も多く、その上意識的に水分補給を制限してしまうと、脱水症状になる可能性もある。特に乾燥する季節、また汗をかいたときには積極的にとることを心がけたい。 ただし、コーヒー、紅茶、緑茶、アルコールなどの利尿作用の強い飲み物や、1日に水分量を多く摂り過ぎると頻尿を進めることになるので、注意が必要。白湯やジュース、牛乳などをあわせながら、トータルで1~1.5リットルほどとるように心がけよう。 ポイント4:清潔を保とう 毎日お風呂で陰部をしっかり洗い、冷えやストレスによって細菌への抵抗力が落ちないように気をつけよう。 ■関連記事 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー

トイレまで我慢できずにもらしてしまうことが多い「切迫性尿失禁」についてくわしく解説。切迫性尿失禁の典型的な症状や切迫性尿失禁を引き起こす3つのタイプ、またこれをきっかけにしてQOLの低下に影響した人たちのケースなどをご紹介。 目次 トイレまでおしっこが間に合わない 切迫性尿失禁の特徴 切迫性尿失禁の原因はさまざま 放っておくとひきこもりになることも トイレまでおしっこが間に合わない 急におしっこがしたくなり、トイレに駆け込もうとしても我慢しきれずにもらしてしまう切迫性尿失禁。尿の量が多いのが特徴で、一度に大量の尿をもらしてしまう。少しでも膀胱に尿がたまるとおしっこをしたくなるため頻尿になり、夜も何度もトイレに起きてしまう。 以前は治療法がしっかり確立されていなかったので、一生改善できずに悩みを抱えていた人も多かったようだ。しかし、現在はよく効く薬が利用され、ほとんどのケースで治療可能になった。 切迫性尿失禁の特徴 ●「余裕をもってトイレに行こう」と思っても、いつもギリギリになるまで気がつかない ●どうしても我慢できなくてもらしてしまうことがある ●下着を替えなければならないほど、たくさんもらしてしまう ●トイレに行く回数が多い ●夜中に何度もおしっこがしたくなり、トイレに駆け込む 切迫性尿失禁の原因はさまざま 切迫性尿失禁はさらに大きく3つのタイプに分かれる。タイプ別の特徴についてもおさえておこう。 ●原因が、脳や脊髄の障害によるもの 脳血管の障害:脳卒中、脳梗塞、脳血栓など 脊髄の障害:交通事故による脊髄損傷、頸椎症、変形性腰椎症など 神経変性疾患:パーキンソン病、 多発性硬化症など 高齢の男女に多い。 普通の人は「おしっこをしたい」と思っても、脳が膀胱に排尿をストップさせている。しかし、神経の回路に障害があると、この抑制システムがはたらかず、膀胱に尿がたまると意思に関わらず尿が出てしまう。 ●原因が、膀胱の不安定性によるもの 高齢の男女に多い。 切迫性尿失禁の中でも最も多いタイプ。はっきりしたメカニズムはよくわかっていないが、膀胱に尿がたくさんたまっていなくても尿がもれてしまう。 ●原因が、膀胱炎、膀胱結石、尿結石、膀胱がんなどによるもの 中高年の女性に多い。 膀胱や尿道に炎症ができて知覚神経が過敏になり、尿もれが起きてしまう。 放っておくとひきこもりになることも 軽い腹圧性尿失禁の場合などはもれる尿の量も少ないので、うすめのパッドを当てることなどで対応できる。しかし、切迫性尿失禁の場合は「尿をしたい」と思っているのに寸前でできないもどかしさがあり、しかも大量にもらしてしまうことから、周りへの羞恥心、自責の念も非常に強くなる。ひどくなると、うつ病になる例も珍しくないのだ。 切迫性尿失禁によってQOLの低下に悩むようになったケースを紹介しよう。こうしたケースは決して少なくない。 ケース1:人前で尿をもらしてしまうことが苦痛で、ひきこもりになってしまった 脳卒中を患い、手術後自宅で療養しているAさん。脳血管の調子は改善しているのだが、神経回路の損傷により切迫性尿失禁を患って頻尿になり、トイレに間に合わず尿を大量にもらすことが多くなってしまった。以前は人付き合いが好きだったが、尿失禁を心配して、外出することもほとんどしなくなってしまった。 ケース2:尿失禁を機に家族から認知症扱いされてしまった 高齢ではあってもこれといって大病も患うこともなかったBさん。しかし、ある日突然、トイレの前で大量の尿をもらしてしまい、家族は「認知症になったのではないか」と大慌て。Bさんは一生懸命「意識はいままでどおり正常だ」と訴えるのだが尿失禁の症状は治まらず、家族は心配の気色を隠せない。家族との会話もしだいに少なくなってしまった。 このように切迫性尿失禁に悩みながらも、どうしたらいいのかわからない、また、どこに相談したらいいのかわからずあきらめてしまうケースも多い。しかし、泌尿器科の医師に相談し、適切な薬を処方してもらえば症状は治まり、もとのように快適な生活を取り戻すことができるのだ。 ■関連記事 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー
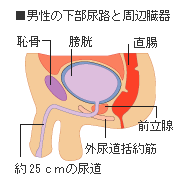
尿失禁のタイプはさまざま。切迫性尿失禁、腹圧性尿失禁、溢流性尿失禁、全尿失禁、尿道外尿失禁、機能性尿失禁など、それぞれの特徴について解説。また、なぜ女性に多いのについても説明。 目次 尿もれという症状~QOLの向上のために 尿失禁はなぜ女性に多い? 尿失禁にはさまざまな種類がある 尿もれという症状~QOLの向上のために 最近にわかにクローズアップされている「尿失禁」。もちろん、これまでも尿失禁に悩む人はたくさんいたが、医学の世界では"生命を救うための医療"が第一に考えられてきたため、あまり重要視されてこなかったのが実状だ。そのため、十分な処置を受けられずにあきらめながら何十年も過ごしてきた人も多かったことだろう。 しかし、生活の質=QOL(クオリティオブライフ)を確立・維持させるための医学が重要視されるようになった現在、尿失禁というQOLの低下に関わる問題も治療によって解決していくことが必要とされてきている。医療の質も日に日に向上している。適切な治療を受ければ、不快な症状を克服し笑顔で毎日を過ごすことが可能になるのだ。 尿失禁はなぜ女性に多い? 尿のトラブルは女性に多いといわれるが、なぜだろう?これは、女性と男性の体の構造の違いによる要因が大きい。男性の尿道が約25センチもあるのに対し、女性はたったの4センチしかないため、膀胱に圧力が加わると、すぐにおしっこが出やすくなる。 また尿道が短いため、膀胱が細菌などの感染被害を受けやすく、膀胱炎をきっかけに尿失禁を起こすケースも少なくない。加えて、膀胱や尿道を支える筋肉がもともとゆるみやすくできており、妊娠・出産などを通じてさらにこれらの筋肉が弱くなってしまうことも排尿を抑えきれなくなる大きな要因のひとつである。 尿失禁にはさまざまな種類がある 切迫性尿失禁 「おしっこをしたい」と思ってもトイレまで間に合わずに、途中でもれてしまうなどが症状。脳や脊髄の障害によるもの、膀胱の不安定性によるもの、膀胱や尿道の炎症が原因になるものなど、さらにタイプは細かく分かれる。腹圧性尿失禁に次いで患者数の多い尿失禁だが症状はより強く、患者の悩みも深刻である。 腹圧性尿失禁 尿失禁の中で最も患者数が多く、患者のほとんどは30歳以上の女性。くしゃみやせきをしたとき、急に立ったときや物を持ち上げたときなどに膀胱に圧力が加わり、下着を少しぬらしてしまうなどが典型的な症状。 腹圧性尿失禁が女性に多いのは、膀胱や泌尿器を支える括約筋や骨盤底筋群などの力が弱くなるのが原因。出産に備えこれらの筋肉が男性よりゆるめにつくられているのに加え、妊娠・出産を経てさらに弱り、年齢を重ねるにつれ症状が現れやすくなるのだ。また、肥満によりお腹についた脂肪が膀胱に圧迫を加えることも見逃せない要因のひとつ。軽度なら骨盤底筋群などを鍛える体操だけで治るが、重度になると、薬物療法、電気刺激療法、コラーゲン注入、切開手術などが行われることもある。 溢流性尿失禁 膀胱が尿でパンパンにふくれあがり、あふれてもれてしまう。膀胱には十分な尿がたまっているのに「おしっこをしたい」という強い尿意がなく、排尿のあとには残尿感を感じてしまうのが特徴。背景には糖尿病や、男性の場合には前立腺肥大症や前立腺がんなどによる排尿障害、女性の場合には子宮がん、直腸がんなどが影響していることがある。 機能性尿失禁 膀胱にも泌尿器にも排尿を制御する神経回路にも異常がないのに、尿もれをしてしまう。「尿をしてはいけない」という自覚がなく、トイレ以外の場所でも排尿してしまう老人性認知症の人や、日常生活動作に支障がある人などにみられる。 全尿失禁と尿道外尿失禁 膀胱が本来の機能を果たしていないことによって起こる尿失禁。全尿失禁は膀胱が尿をためることができず素通りして尿道に流れてしまうもの。また、尿道外尿失禁は、尿が膀胱→尿道→体外という正規のルートをとらず、直腸や膣などを通って出てしまうもの。
山口武兼先生 2003/5/12~25にhealthクリックで行った「認知症に関するアンケート」に寄せられたたくさんの意見や質問の中から、いくつかをピックアップ。少しでも皆さんの声に応えられればと、専門医である東京都立豊島病院・脳神経外科部長の山口武兼先生に協力してもらい、「治る認知症」を知ることの大切さや、認知症を家庭や社会の中で受け入れ、ともに生きることの意義について、暖かいアドバイスをいただいた。 ※お寄せいただいた質問は紙面の関係上、一部編集しております。ご了承ください。 目次 Q 認知症は治らないと言いますが、本当に治すことができない病気なのでしょうか? Q 認知症は遺伝すると聞いたんですが、本当なんですか? Q 認知症の初期症状というのはどのようなものなのでしょうか? Q 認知症の予防策は本当ですか? Q 父が初期の認知症のようなのですが、病院が嫌いで診察を受けることができず困っています。 Q 介護する人がまわりにあまりいないので、どのようにしたらよいか今からとても心配です。 山口先生とのお話を終えて Q 認知症は治らないと言いますが、本当に治すことができない病気なのでしょうか?(40代・男性) 「認知症」とは、正常に発達した知能が何かの原因で低下した状態のこと。その原因にはさまざまなものがありますが、なかには適切な治療によって治るものもあります。 そのひとつが特発性正常圧水頭症。これは脳や脊髄の表面を循環している脳脊髄液の流れが悪くなって溜まり、脳室が広がってしまうもので、外科手術によって治療することができます。 手術で治療できる認知症!?特発性正常圧水頭症 ほかには、脳腫瘍による認知症や代謝障害による認知症も治療の余地があります。 残念ながら、患者数の比較的多い、脳血管性認知症やアルツハイマー型認知症については、今のところ治すために有効な治療法はありません。ただ最近では、せん妄(とくに夜間に多く、急に興奮したり訳のわからないことを言ったりする)や徘徊などを落ち着かせる効果がある薬がたくさんできています。薬で認知症の症状を上手にコントロールして、それなりに落ち着いた日常生活を送っているご家族も増えてきました。 Q 認知症は遺伝すると聞いたんですが、本当なんですか?(40代・女性) アルツハイマー病の場合は遺伝する可能性があります。ただしこれは、解剖の結果、脳に特有の所見が認められて「アルツハイマー病」と確定された場合にだけ言えることです。「アルツハイマー型認知症(アルツハイマー病のような認知症)」の場合は、遺伝するかどうか、はっきりしたことはわかりません。 脳血管性認知症は、その根本に生活習慣病があります。この生活習慣病が、糖尿病など遺伝傾向があるとされているものであれば、結果的に「認知症は遺伝と無関係ではない」と言えるかもしれませんね。 特発性正常圧水頭症は遺伝とは関係ありません。 なぜ認知症になるの? Q 母親がアルツハイマーと水頭症の混合の認知症ですが、同居している父が気が付かず病院に行くのが遅れたため手術もできなくなってしまい毎日の介護が大変です。認知症の初期症状というのはどのようなものなのでしょうか?(30代・女性) 認知症は、早期に発見してできるだけ早く適切な医療やサービスを受けることが大切ですね。認知症の症状やその進行の度合いはさまざまですが、とくに特徴的な症状を挙げてみましょう。 アルツハイマー型認知症の場合は、活発に動き回る傾向があります。 特発性正常圧水頭症の場合は、なんとなくいつも「ぼーっとしている」ようになり、活動性が低下します。転びやすい、小刻みに歩くなどの歩行障害や、尿失禁があり、これら三つの症状が比較的短い期間に現れてくることがあります。 医者などに相談する場合は、これらの症状にあわせて、本人や家族にとって日常生活をする上でどんなことに困っているのか、何が問題なのかを整理しておくとよいでしょう。 認知症の進行 ■軽度 記憶障害 昔のことは覚えていても現在のことは忘れてしまう。 食事がすんだことや物を片付けたことを忘れて騒ぐ。 見当識障害 「今がいつなのか」「ここはどこなのか」「自分は誰なのか」がわからなくなる。 見当識障害があるかどうかは認知症の重要な判断材料。迷子になったり家族がわからなくなったりする。本人の不安は強い。 ■中程度 思考・判断力障害 思考力や判断力の低下。 計算ができない、料理ができない、道具が使えないなどの症状が現れる。日常生活にも介護が必要な状態。 ■高度 言語障害・失行・感覚障害 失行とは体は動かせるのに今までできていた行為ができなくなること。さらに味覚、嗅覚、痛覚などの知覚にも障害が現れる。 食事やトイレなど、生活全般に介護が必要な状態。動作が鈍くなり、体も弱ってくる。 Q 認知症の予防策として「手や脚を動かすようにする」「魚を食べる」「ある種の金属の食器などを避ける」などが有効だと聞いたことがありますが、本当ですか?(70代・男性ほか多数) アルツハイマー病については、予防できるかどうかは未知数と言わざるを得ません。 脳血管性認知症の予防は、生活習慣病の予防とコントロールが基本になります。肥満や運動不足、ストレスを避け、高血圧や糖尿病、高脂血症があれば適切にコントロールしましょう。ご質問の中の「魚を食べる」というのは、生活習慣病予防のために有効な手段と言えますよね。 特発性正常圧水頭症は原因がわからないので、予防策もわかりません。 一般に「脳に刺激を与えると認知症にならない」と言われることがあります。でも脳を刺激すれば認知症にならないとは言い切れません。ただし、脳を使うこと自体は悪いことではありませんし、高齢になってからも充実した人生を送るために、趣味を持ったり体を動かしたりするのはむしろよいことですから、積極的に楽しんでください。 Q 父が初期の認知症のようなのですが、病院が嫌いで診察を受けることができず困っています。どうすればよいのでしょうか?(50代・女性) とにかく「かかりつけ医」を持つことが大切です。高齢者になると、高血圧や高脂血症など何らかの問題を持っていて通院している方も多いはずです。そういう所があるなら、まずはその医師に相談してみてください。いつも通院している所なら相談しやすいのではないでしょうか。 かかりつけ医がいない方は、近所で在宅医療に積極的に取り組んでいる診療所を探すとよいでしょう。在宅医療に積極的に取り組んでいる地域の医師なら、往診もしてくれます。かかりつけ医は、地域の医師会でも紹介してくれますので利用してください。 外科治療などでは治らない認知症の場合は、病院に入院させておくのではなく、いずれは外来で薬などで治療を受けながら自宅で生活することになります。そのためにも、遠方の有名大病院ではなく、地域に密着した医院や診療所、クリニックなどがよいのではないでしょうか?かかりつけ医と相談し、CTやMRIなどの基本的な検査を受け、必要があれば大きい病院を紹介してもらいましょう。 Q 将来、夫婦のどちらかが認知症になった場合、子どももなく、介護する人がまわりにあまりいないので、どのようにしたらよいか今からとても心配です。(40代・女性) たとえ家族が認知症になっても、家族だけで抱え込む必要はありません。反対に認知症で困るから病院や施設に閉じ込めておけばいいというのも間違っていると思います。 認知症は、治療可能なものを除けば「病気」というより「状態」です。その状態を受け入れつつ、社会の中でみんなとともに暮らすという考え方が大切なのです。社会は健常者だけのものではありません。いろいろな人が混在して生活できる社会こそが望ましい社会のあり方なのではないでしょうか。介護保険も、認知症などの問題を抱えている人や家庭を、地域全体でみていこうというのが基本になっています。 かかりつけ医と相談しながら、適切な医療を受けつつ、訪問看護やホームヘルプ、デイケアやグループホームなど、介護保険を始めとした地域のさまざまなシステムをフル活用してください。 介護保険制度はまだ発展途上です。よりよい制度にするためには、利用者がどんどん希望やアイディアを出すことも大切だと思いますよ。 山口先生とのお話を終えて 認知症全体に占める割合は少ないとはいえ、「認知症の中には、特発性正常圧水頭症などの治るものもある」という知識を持つことで、皆さんの認知症へのイメージも少し違ったものになったのではないでしょうか? 過去には見落とされていた可能性もある病気はたくさんあるでしょう。特発性正常圧水頭症もそのひとつかもしれません。今、日本は超高齢社会を迎え、さまざまな制度が見直されると同時に、自分たち自身でもさまざまな選択をしていかなくてはいけません。 そして、山口先生が最も強調されていたのは「いろいろな人が混在して生活できる社会」の実現です。私たちも、認知症や病と上手に付きあっていけるようになりたいものです。 公開日:2003年8月18日
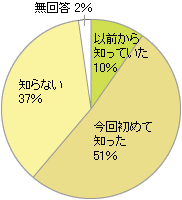
認知症は、自分だけでなく家族にとっても毎日の生活に大きな影響を及ぼすもの。不安ばかりが先立ってしまいがちだが、みんなは「認知症」をどのように考えているのだろう?healthクリック「認知症に関するアンケート」より、結果を紹介する。 アンケートに寄せられた疑問・質問を専門医にインタビュー:「どうすればいいの?認知症Q&A」 目次 認知症に関するアンケート Q あなたは「認知症」に対する不安がありますか? Q あなたはご家族や身近な方が「認知症」になられたら、まずどうされると思いますか? Q あなたは「手術により治る可能性のある認知症」をご存知ですか? アンケート結果まとめ 認知症に関するアンケート 2009年7月に厚生労働省が発表した日本人の平均寿命。女性は86.05歳、男性は79.29歳と過去最高となった。長生きになった一方で、その分、何かの病気にかかる高齢者が増加しているのも事実。中でも認知症は、自分だけでなく家族にとっても毎日の生活に大きな影響を及ぼすもの。不安ばかりが先立ってしまいがちだが、実際、みんなは「認知症」をどのように考えているのだろう? 今回は「認知症に正しい理解を」の第2弾として、2003/5/12~25にhealthクリックで行った「認知症に関するアンケート」結果(一部抜粋)を紹介。みんなで一緒に認知症と向き合っていこう! ■認知症アンケートについて 実施期間 2003年5月12日~5月25日 回答数 2,038 性別 男性40%、女性58%、不明2% 年代 10代3%、20代19%、30代37%、40代26%、50代9%、60代以上5%、不明1% 「認知症に関するアンケート」には、多くの方々にご回答をいただきました。ご協力いただきました皆様には、心より御礼申し上げます。 healthクリック スタッフ一同 Q あなたは「認知症」に対する不安がありますか? 認知症に対する不安が「すごくある」または「ある」と答えた方が全体のおよそ60%。回答者の意見をみると、実際に自分の親や祖父母などの肉親に認知症の方がいる人は「認知症が遺伝するなら自分も?」「介護する家族は大変」など、具体的なことを心配しているようだ。また実体験はないという人たちからも「他人事ではない」「高齢化社会の今、誰にでも起こりうること」といった意見が多く寄せられた。 その一方で、残りの40%は「不安はない・あまりない」と答えている。「まだ認知症になる年代ではないから」「実感がない」「身近でない」「考えないようにしている」という意見も少なくなかった。回答者の大半が30代~40代であることを考えると、「認知症は直接的、間接的に自分自身のことでもある」とは考えられないのも無理もないことかもしれない。 Q あなたはご家族や身近な方が「認知症」になられたら、まずどうされると思いますか? ●かかりつけの医院で受診…609人 ●専門の病院で受診…………1,081人 【内訳】 ・地域の精神科……………98人 ・地域の神経内科…………115人 ・地域の脳神経外科………148人 ・総合病院の精神科………111人 ・総合病院の神経内科……170人 ・総合病院の脳神経外科…296人 ・大学病院の精神科………25人 ・大学病院の神経内科……34人 ・大学病院の脳神経外科…84人 ●受診せずに、家族で在宅看護する…41人 ●受診せずに、老人介護施設などを利用する…23人 ●分からない…239人 ●無回答………45人 計…2,038人 最も多かったのは「かかりつけの医院で受診(30%)」、次いで「総合病院の脳神経外科で受診(15%)」、さらに「総合病院の神経内科で受診(8%)」と続いている。しかしよく見ると、受診する科は何であれ「総合病院や大学病院で受診」と答えた人の合計が35%(720人)にのぼることがわかる。 病気の始まりを見逃さず、できるだけ早く病院を受診することは、他の病気同様、認知症でも重要なこと。「特発性正常圧水頭症」などの治療可能な認知症もあるだけに、「受診せずに家庭などで対処する」のではなく、必ず医療機関を訪れたい。しかしながら、いざというとき、どんな病院のどの科を受診すればよいのかとなると、判断が難しいのも現実だ。 Q あなたは「手術により治る可能性のある認知症」をご存知ですか? 「前から知っていた」という人はわずかに10%、半数が「今回初めて知った」、37%が「知らない」と答えている。healthクリックや今回のアンケートを通じて、多くの人が「手術で治る認知症がある」ことを知ってくれたことは、とてもうれしいことだ。 認知症の原因となる病気のうち、手術で治る可能性があるものは決して多くはない。しかしその可能性が多少なりともある以上、認知症かなと思ってもそのまま放置したり、「少し様子を見よう」と受診を長引かせては、みすみす治療や改善の機会を逃す結果になってしまうかもしれない。 回答者の意見にもあったように、認知症は「いずれ直面する可能性がある身近な問題」だ。何も知らないままでただ漫然と不安に過ごすよりも、認知症について情報を集め、理解を深めることで、心身の準備をしておいた方がよいのではないだろうか? アンケート結果まとめ アンケートに寄せられた意見はさまざま。最も多かったのは「自分や家族が認知症になる可能性も捨てられない」「家族も自分も認知症になりたくない」「介護や経済的な負担、生活がどうなるか心配でならない」といった漠然としたものだった。 さらに、「認知症は予防できるか」「何をしたら認知症にならないで済むか」といった質問も多く、「手を使う、趣味を持つ、魚を食べるなどの対策は認知症の予防に有効?」といった具体的な対策にも関心が高かった。また、「物忘れと認知症は違う?」「認知症の初期症状とは?」といった質問も。「認知症の始まりだったとしても、家族が病気と気づかず、結果として対応が遅れるようなことがあったら困る」というのは、私たちにとって現実的な問題だ。 「認知症になったら生きている意味がない」「延命拒否や尊厳死、安楽死などについて考えさせられる」などの意見もあり、認知症が“人の尊厳”という難しい問題に直面しなければならない病気であることを再認識させられる。これに似た意見として「認知症は、家族のあり方を考えさせられる病気である」というものもあった。高齢化が進む現在、「認知症」は、家族だけではなく、「社会のあり方」をも考えさせられる病気と言えるだろう。 「認知症」という言葉自体の知名度は、今やかなり高いものになったが、認知症を起こす病気や症状、予防や治療のこととなると、案外知らないことも多いもの。これを機に、認知症について正しい知識を身につけておこう! 公開日:2003年8月18日
せっかく始めた食生活や運動、喫煙など日々の予防策。きちんと効果が出ているかどうか、こまめにチェックしましょう。数値などで改善効果が実感できれば途中で挫折することも防げるはず。年に1回の定期健診や、家庭でできるセルフチェック法をご紹介します。 目次 健康診断を受けよう 家庭でこまめに体重チェック オシッコで自己管理 健康診断を受けよう 健康診断の受診率 平成10年「厚生省・国民生活基礎調査」 生活習慣病は、初期のころは自覚症状がないものが多く、自覚症状が出るころにはかなり重篤な病気に進行していることもあります。つまり、自覚症状を待っていては手遅れということも。 そこで、最も手軽に受けられるのが健康診断です。サラリーマンなら職場や健康保険組合で実施している定期健診がおすすめです。また、自営業の人や家庭の主婦でも40歳以上の国民はすべて年に1回、無料で健診が受けられます。ただし、検査項目は必要最小限に限られているため、40代からはできれば人間ドックなどを利用したほうが安心です。 「忙しくて、そんなもの受けられないよ!」と言っていては、「短い人生だったね」なんてことになりかねません。 家庭でこまめに体重チェック 年に1回の健診以外にも、もっとこまめにチェックして欲しいのが体重です。おそらく、どの家庭にも1台くらいは体重計があるとは思いますが、できれば生理的な老化がはじまる30代になったら、体重計と体脂肪計を備えるようにしましょう。 肥満は生活習慣病の入り口とも言える病気です。しかし、肥満そのものは「ちょっと体が重くなったかな」「ベルトの穴が外側になったかな」程度の自覚症状しかないため、何の対策も立てずにそのまま放っておく人が少なくありません。肥満を予防するということは、自分の体重や体脂肪、肥満度をきちんと把握することから始まります。 BMIによる肥満の測定 1. まず、体重を身長の2乗で割ってBMIを求めます 2. BMIの値をもとに肥満度を測定します BMIチェックはこちら あなたはりんご型?洋なし型? W/H 比 = ウエスト ÷ ヒップ = cm ÷ cm 男性…1.0以上、女性…0.8以上が上半身肥満 例:ウエスト(w)74cm、ヒップ(H)91cmの女性の場合、W/H比は70cm÷91cm=0.81となり、0.8以上…上半身肥満(りんご型)と判定されます。 オシッコで自己管理 人間の生理現象のひとつである尿は、体のさまざまな状態を教えてくれるスグレモノ。これも自分でチェックしやすいもののひとつです。 チェックするポイントは、「色」「ニオイ」「量」「回数」など。いつもとちがうオシッコだと感じたら、病院へ行きましょう。 尿のチェックポイント ■尿の色 健康な人の尿は淡黄色で透明です。黄色の程度は、水分を多くとれば薄くなり、汗をかいたり水分が不足すれば濃くなります。血液、膿、塩類、細菌、精液、便などが混じった場合には、赤くなったりにごったりするので要注意です。 ■尿のニオイ 健康な人はわずかにアンモニア臭がします。ただ、食事の内容によっても変化します。また、糖尿病を患っている場合、尿が果実のような甘酸っぱいニオイになります。 ■尿の量 1日1,500cc前後の尿量があります。水分を多くとれば多くなり、汗をかいたり下痢をすれば少なくなります。ただし、1日の量が100cc以下だと無尿、100~400ccの場合は乏尿といって腎臓になんらかの異常が起こっている場合があります。また、2,500cc以上の場合は多尿といってやはり腎不全などの疑いがあります。 ■尿の回数 健康な人は日中に4~5回、夜間に0~1回排尿します。この回数が異常に多くなったものを頻尿、少ないものを稀尿といいます。頻尿は膀胱炎、腎盂腎炎、尿道炎、尿路結石などの疑いがあります。 また、家庭用の尿検査試験紙も普及しています。尿を紙コップに取り、尿試験紙を浸します。その色の変化を色調表と比べて最も近い色を結果とする方法です。 さらに、最近ではトイレで尿糖値が測定できるものもあります。紙コップで尿を取る必要がなく、普通に用を足せば、その場で約1分間で測定が可能です。尿糖値が気になる人は、利用してみるのもいいでしょう。 公開日:2003年2月3日

和智明彦先生 認知症や特発性正常圧水頭症についての素朴な疑問を、多摩南部地域病院・副院長・和智明彦先生にうかがってきた。和智先生は実際に現場で治療にあたっているお医者さん。認知症の患者を抱えたとき、きっと役立つアドバイスをしてくれた。 目次 Q. 認知症は予防できるのですか? Q. 年々認知症が増加していることの原因について、寿命が延びたこと以外に何か理由があるとお考えですか? Q. 身近に認知症の患者が出た場合、何科を受診すればいいのでしょうか? Q. 特発性正常圧水頭症かどうかの見極めが難しいと聞きますが…? Q. 水頭症のシャント術について、髄液を腹腔や心房に流してもなぜ大丈夫なのですか? Q. 水頭症のシャント術について、1度手術をすれば、再手術の必要はないのですか? Q. 実際に認知症の診察を受ける際、どんなことを伝えたらいいのですか?また、心構えなどを教えてください。 Q. 認知症は予防できるのですか? A. 難しい質問です。ただ、認知症という病気の根本に「気力がなくなってくること」があるのだとしたら、新しいものにいつも挑戦してみたいという旺盛な好奇心や、これだけは続けるぞ!といったある種の頑固さみたいなものが必要なのかもしれませんね。また、脳血管性認知症は生活習慣病を回避することでリスクを軽減することができます。 Q. 年々認知症が増加していることの原因について、寿命が延びたこと以外に何か理由があるとお考えですか? A. 認知症は日常生活を普通に送っていく能力が全体的に低下してしまう病気です。この能力は人間関係をきちんと築くことや、社会環境に適応できるかといったことも含まれますが、日常生活を普通に送ることができる範囲は時代や環境と共に微妙に変化していくものです。例えば現在、コンピュータがどんどん日常生活にもなだれこんできていて、うまく操れない高齢者は次第に取り残されていってしまう…。現在の日本は昔に比べて社会環境の変化がとても急激な時代。変化に対応しきれない高齢者にとっては厳しい環境です。こうしたことも認知症が増える原因のひとつと考えられます。 Q. 身近に認知症の患者が出た場合、何科を受診すればいいのでしょうか? A. 多くの場合はまず内科を訪れるようです。CTスキャン検査は最初の段階ですませておきましょう。脳梗塞などの診断に必須です。ほとんどのケースはこの段階で止まってしまうのですが、さらに神経外科も一度は受診されてみてはどうでしょうか?例えば、初診でCTを見ながら「加齢による脳萎縮です」「脳萎縮や脳梗塞があります」などと診断されても、患者さんの状態がぼーっとした気力のない感じで話し方もゆっくりだったり、最初の一歩を踏み出しにくいといった歩行障害が見られるようでしたら外科の対象となる場合も考えられます。実際、外科に移して改善される患者さんも多いのです。 Q. 特発性正常圧水頭症かどうかの見極めが難しいと聞きますが…? A. 特発性正常圧水頭症に現れる歩行障害、認知症、尿失禁といった症状は、脳梗塞やパーキンソン病でも見られます。CTの画像診断で脳室が拡大しているかどうか、髄液循環の障害があるかどうか、腰椎から髄液を30ml採取し、翌日に歩くのがラクになるかどうかなどが特発性正常圧水頭症診断の決め手と考えられます。 Q. 水頭症のシャント術について、髄液を腹腔や心房に流してもなぜ大丈夫なのですか? A. 脳が浸されている脳脊髄液は、もともとは血液の一部からできたもので体の中で一番きれいな液体(99%は水:無菌)です。髄液は脳表や脊髄周囲を通って最終的には静脈から心臓に戻っていきます。従って、シャント術で腹腔に流してもそこから髄液は間接的に血管内に吸収されますし、もちろん直接心房に流しても問題ないわけです。 Q. 水頭症のシャント術について、1度手術をすれば、再手術の必要はないのですか? A. バイパスに使う管は直径2-3mmの細いものなので、まれに髄液の浮遊物によって詰まることもありますが、特発性正常圧水頭症の場合であればほとんど1回で大丈夫でしょう。また、バルブの性能やチューブの耐久性も向上していますので、それらの劣化についてはそれほど心配はないと考えられます。 シャント術の難しいところは、どれだけの髄液を流出させるかが個人によって微妙に違う点です。最近では一人一人に適した流量に微調整できる圧可変式シャントシステムが主流で、これにより合併症が減少し治療成績が良くなりました。近い将来、こうした問題もマイクロチップセンサーなどの開発でさらに簡単に調節できるようになるかもしれません。 Q. 実際に認知症の診察を受ける際、どんなことを伝えたらいいのですか?また、心構えなどを教えてください。 A. 患者さんのご家族の方は、やはり細々とした日常生活の変化について訴えられる場合が多いのですが、診察では以下のことを整理してお医者さんに伝えることがスムーズな診療の第一歩となると思います。 ●いつ頃から「おかしいな」と思い始めたか ●そのきっかけは、どんな事件だったのか(風邪をひいた、転倒した、歩行困難が始まったなど) ●症状に進行が見られるのか。進行がある場合、そのスピードは?(何ヵ月単位で悪化しているか?) ●身体的な活動性についてはどうか(徘徊があるかどうか、だんだん動けなくなってきているのかなど) 認知症もいろいろな原因が重なって起こる病気で、治療方法も少しずつ悪い原因を外していくというほかの病気の治療と同じです。シャント術はいくつかある認知症の原因のひとつの解決策。認知症の様々な症状のすべてが一気に治ると考えるより、例えば歩行障害が改善されれば患者さんの生活の質(QOL)が向上するかもしれない。介護が楽になるかもしれない。そんなふうに捉えてみてはどうでしょうか。 「認知症と外科という結びつきはなかなか出てこないものですが、例えばセカンドオピニオンとして外科を選ぶという考え方もありますよ」と和智先生。認知症とひとくちに言ってもその原因・症状はさまざま。治療できる認知症として特発性正常圧水頭症の可能性もあることを、是非心に留めておきたい。 公開日:2003年1月20日

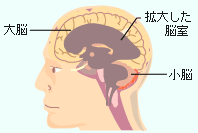
水頭症とは頭蓋骨の中の脳脊髄液(のうせきずいえき)が何かの理由により流れが悪くなってたまり、脳を圧迫することで起こる病気。高齢者がかかりやすいタイプの水頭症で、歩行障害・認知症・失禁といった症状を伴いますが、近年手術によって症状が改善されると注目されています。 (監修:多摩南部地域病院・副院長 和智明彦先生) 目次 水頭症ってどんな病気? 高齢者がかかりやすい「特発性正常圧水頭症」 進歩し続ける診断技術 認知症を治療する手術「シャント術」とは? 水頭症ってどんな病気? 脳は頭蓋骨の中で脳脊髄液(のうせきずいえき・以下髄液とする)という液体に浸かっている。髄液は脳内の腔(脳室)で毎日400-500ml作られ、脳や脊髄周囲を循環してから主に頭のてっぺんの静脈系へ吸収される。従って、1日に2、3回入れ替わることになる。水頭症とは、何かの原因でこの髄液循環がとどこおることで頭蓋内に髄液が過剰にたまり、脳室が拡大する状態を指す。 正常 水頭症 水頭症には2つのタイプがある。 ●非交通性水頭症 脳脊髄液が生産される脳室系から脳表(くも膜下腔)に至る間のどこかで髄液の流れがブロックされた場合に起きる。脳圧が高くなり、頭痛・嘔吐・意識障害などの症状が見られる。脳腫瘍、脳出血に合併する水頭症や小児水頭症などに多い。 ●交通性水頭症 脳脊髄液が脳室から出た後、くも膜下腔などで髄液の循環・吸収が悪くなり起きる。比較的ゆっくりと髄液が脳室にたまるため、必ずしも脳圧が高くならない場合がある。歩行障害・認知症・尿失禁を主な症状とする。正常圧水頭症はこのタイプで、さらに「特発性正常圧水頭症」と「続発性正常圧水頭症」とに分けられる。 高齢者がかかりやすい「特発性正常圧水頭症」 正常圧水頭症の多くは、くも膜下出血や髄膜炎後に髄液の流れが悪くなって起こる「続発性正常圧水頭症」に分類される。これらは先行する病気が明らか(くも膜下出血・頭部外傷・髄膜炎など)なので、的確に診断され、脳神経外科手術(シャント術)によって劇的に改善する場合が多い。 それに対し、「特発性正常圧水頭症」は原因が特定されないにもかかわらず、脳室が拡大し、余分な髄液が徐々にたまっていく病気を指す。歩行障害・認知症・尿失禁が3大徴候だ。 ●歩行障害 小刻みに歩く、すり足で足が上がらない、最初の一歩が踏み出せない、両足を少し開き気味で歩くなど(パーキンソン病や脊髄の病気と間違われやすい)。 ●認知症 一日中ボーっとしている、集中力がなくなる、呼びかけへの反応が鈍くなる、軽度の物忘れ、表情が乏しくなるなど。 ●尿失禁 トイレが非常に近くなる、我慢できる時間が短くなる、尿失禁がみられるなど。 これらの症状が3~4ヵ月のうちに悪くなる。放置すると寝たきりになる。 特発性正常圧水頭症には男女の差はなく、年齢のピークは60代後半~70代(最近では更に高齢の患者が増加傾向にある)、認知症全体の約5%にあたると推定されている(「特発性正常圧水頭症とはどのような病気ですか」厚生労働省 難治性水頭症調査研究班)。 最近のいくつかの調査では、高齢者人口の1~2%と報告されており、これまでに考えられていたよりもずっと多いことが分かってきている。 進歩し続ける診断技術 特発性正常圧水頭症に見られる歩行障害・認知症・尿失禁といった症状は、脳梗塞やパーキンソン病などの病気でも現れるため区別が難しいとされてきたが、最近では診断の技術も格段に向上し、対象者も比較的見つけやすくなっている。 そもそも特発性正常圧水頭症は1965年に米国で発見され、「手術で治る認知症」と注目された。脳にたまった髄液を腹部に流す手術(シャント術)で症状の改善を図ったのだが、70年代当時は診断方法が十分ではなく、手術の合併症も多数起こり、次第に脳外科医の間でも関心が薄らいでいった。 しかし、診断技術と医療用具の進歩により、今再び注目を集めている。厚生労働省の研究班が1997~98年に行った調査によると、全国14病院で集計された手術120例のうち、改善は約80%。手術による合併症も少なかったという。この流れを受けて、2004年には特発性正常圧水頭症の診断・治療ガイドラインも発行された。 認知症を治療する手術「シャント術」とは? シャント術とは、髄液の流れを良くするためのバイパス手術のこと。脳神経外科で施され、主に3つの方法がある。埋め込むチューブはシリコン製。材質がよくなって癒着などのトラブルも減ってきたため、多くの場合は一生埋め込んだままで問題ない。圧調整のためにバルブを頭皮下につけるが、バルブは圧調整と同時に髄液の脳室内への逆流を防止している。また、どれだけ髄液を流すか各人によって微妙な調節が必要だが、磁石で体の外から圧力を変えることができるバルブも登場。特に歩行障害の症状の改善でめざましい効果をあげている。 脳室-腹腔シャント(V-Pシャント) 脳室から腹腔に髄液を流す。 脳室-心房シャント(V-Aシャント) 脳室から心房に髄液を流す。 腰椎-腹腔シャント(L-Pシャント) 腰椎から腹腔に髄液を流す。 脳室から直接髄液を引かないので、脳に対する負担はない。 公開日:2003年1月20日

その昔、ベルサイユ宮殿で舞踏会を楽しんだ貴族たちは、どのようにして用を足したのでしょうか?また、西洋人も100年前までは腰掛け式ではなく、和式スタイルでしゃがんでいたといいます。アナタは洋式トイレ派?和式トイレ派?トイレにまつわるちょっとおもしろ話です。 目次 トイレの歴史~ベルサイユ宮殿は、糞尿宮殿!? トイレの歴史~西洋も和式トイレ!? 選ぶなら、和式?洋式? トイレで健康をチェックするには? トイレの歴史~ベルサイユ宮殿は、糞尿宮殿!? 厠(かわや)、雪隠(せっちん)、手水(ちょうず)、はばかり、後架(こうか)、不浄…これらはすべてトイレの呼び方。でも、今これらは死語になりつつある。トイレは、呼び方とともにイメージも機能もすべて年月とともに変化してきているのだ。 ちょっと汚い話になるが、17~18世紀ごろまでのヨーロッパの都市では、糞尿とゴミは道路に垂れ流しだったそう。雨でも降ろうものなら、どの街の道路もゴミや糞尿であふれ、どろどろにぬかるんでいたほど。 華やかの代名詞ともいえるあのベルサイユ宮殿でさえ、建物の中庭や廊下、通路などは糞尿であふれていて、たまらないニオイだったそうだ。 では、華麗に繰り広げられる舞踏会のときはどうしていたかというと、18世紀の貴族たちは香を炊いた携帯用の便器や尿瓶を持参していた。用を足すときには、礼儀正しく携帯用便器を使用したが、中身は従者が庭へ捨ててしまっていた、という。もちろん、宮殿に生活する人々も毎日糞尿を庭に捨てていた、というから宮殿はただ事ではないニオイに包まれていただろう!? トイレの歴史~西洋も和式トイレ!? ヨーロッパに腰掛け式便器が最初に現れたのは、14世紀初めのフランス・フィリップ5世の宮廷だそう。でも、庶民はしゃがんで用を足していた。それは、国王が庶民と同じ姿勢で排便をするのを嫌ったからだとか。 さらに、17世紀になると貴族や上流階級にも腰掛け式便器が普及するが、庶民はまだまだしゃがみスタイル。庶民が腰掛けて用を足すようになったのは、水洗トイレが普及しだした19世紀末のことだそう。 西洋人も100年前までは、和式スタイルだったのだ! ちなみに、14世紀に国王が使用していたトイレは、まるで大きな宝石箱のように金銀をちりばめ、ビロード使いの刺繍を施し、宝石を散りばめてあったとか。そんなところで用を足すなんて、なんだか落ち着かない!? 選ぶなら、和式?洋式? 駅やホテル、デパートなど、最近の新しい建物には、洋式トイレが多くなってきた。しかし、「私は和式派」「家では洋式だけど、外出先では和式」など、和式トイレにこだわる人も少なくない。実際、どちらのトイレがいいのだろうか? 家庭用のトイレは、洋式が主流になってきている。なぜなら、和式トイレは座ったり立ったりするのにとても力がかかる。高血圧の人などはそれだけでも血圧を上げてしまい、トイレで倒れる人も少なくない。また、洋式は痔などのお尻の病気の人にもやさしく、シャワー機能などで清潔を保てるからだ。 ただし、これらは好みの問題。和式が好きな人は和式でも構わないが、高齢者と一緒に暮らす場合には、できるだけ洋式トイレにしたほうが、体にはよさそうだ。 ちなみに、和式便座で温水洗浄便器を使いたい人のために開発された、和式便器の上に置くだけで洋式便器に早代わりする、なんてスグレモノもある! トイレで健康をチェックするには? トイレは健康をチェックするためのバロメーター。そのためには、尿や便をした後、トイレの中をのぞくクセをつけたほうがいい。自分の尿や便がいつもと違わないかどうかを確かめるためだ。 そのためには、便器の色は明るい色のほうがいい。濃い色の便器もあるが、尿や便の色を確かめにくいため、白っぽい明るめの色の便器を選んだほうがいいのだ。 尿の異常を自己チェック 近い将来、朝起きてトイレに座れば、体重や血圧、心拍数、尿などの健康データがパッと分かる、優れたトイレが登場する研究も進められているとか。 今後のトイレにぜひ注目したい。 公開日:2020年11月25日 監修:芝浦スリーワンクリニック名誉院長 板倉弘重先生

尿に異常があった場合には、腎臓・膀胱・前立腺などの病気の疑いが考えられます。とくに、尿は自分の目で見て分かることが多いため、毎日チェックしましょう。自分でチェックする方法をご紹介します。 目次 尿のチェックポイント 家庭で尿検査をするには? 尿のチェックポイント ■尿の色は? 健康な人の尿は淡黄色で透明。黄色の程度は、水分を多くとれば薄くなり、汗をかいたり水分が不足すれば濃くなる。血液、膿、塩類、細菌、精液、便などが混じった場合には、赤くなったりにごったりするので要注意。 ■尿のニオイは? 健康な人はわずかにアンモニア臭がする。ただ、食事の内容によっても変化する 。また、糖尿病を患っている場合、尿が果実のような甘酸っぱいニオイになる。 ■尿の量は? 1日1500cc前後の尿量がある。水分を多くとれば多くなり、汗をかいたり下痢をすれば少なくなる。ただし、1日の量が100cc以下だと無尿、100~400ccの場合は乏尿といって腎臓になんらかの異常が起こっている場合がある。また、2500cc以上の場合は多尿といってやはり腎不全などの疑いがある。 ■尿の回数は? 健康な人は日中に4~5回、夜間に0~1回排尿する。この回数が異常に多くなったものが頻尿、少ないものが稀尿という。頻尿は膀胱炎、腎盂腎炎、尿道炎、尿路結石などの疑いがある。 家庭で尿検査をするには? 尿の異常は意外と重要な病気が隠れていることがある。でも、病院へ行くのは恥ずかしいし、自分の尿が他人と比べて異常なのかどうか…なんて、悩んでしまい、なかなか病院へ行けない人もいるかもしれない。 そんな人は、最近は家庭用の尿検査試験紙が普及しており、自分でチェックすることもできる。でも、その結果、異常が見られたら自分で勝手に診断せず、すぐにかかりつけの医師に相談しよう。 検査方法 試験紙をコップなどに採取した尿に浸して、その色の変化を色調表と比べて最も近い色を結果とする方法。尿の採取には、使い捨てのコップ(紙コップなど)などを使うのがいい。 公開日:2001年7月16日

トイレは便や尿を排泄するところ。トイレほどあなたの健康状態を教えてくれるところはありません。便や尿の状態からどんなことがわかるのでしょうか? 目次 便秘 下痢 血尿 細菌尿・膿尿 頻尿 多尿 便秘 48時間以上排便がなかったり、便意はあるのに排便できず苦しんだりする場合を便秘という。 普通は起き抜けに水を飲んだり運動を心がけることで解消されるが、慢性腸炎、腸閉塞、がんなどでも便秘になることがある。 下痢と交互に便秘になったり、激しい腹痛、嘔吐などがある場合は一度医師に相談を。 下痢 下痢には一時的な腸の機能の異常が原因のものと、腸の病気が原因のものがあり、前者はあまり心配がないが、後者は治療が必要となる。 その見分け方のポイントは、便の中に血液、粘液、膿が混じっていないか、便の色が灰色、赤色、黒色、緑色など普段と違っていないかなどである。 下痢以外に、発熱、腹痛、嘔吐などの症状がある場合は間違いなくなんらかの病気なので内科へ行くこと。 上記のような症状がない下痢なら、水分のとり過ぎや腸が疲れているだけなので様子を見ても良い。 血尿 尿が赤ワインのような色の時は、腎臓や膀胱の病気の可能性大。 排尿の最初の方で血尿が見られる時は膀胱、最後の方の時は腎臓に疾患があると考えられる。 血尿のほかにむくみや動悸、手足のしびれ、疲労感、残尿感などの症状がある場合は、一刻も早く泌尿器科か内科の病院に行くこと。 かぜ薬や下剤など薬を服用した時や、たくさん汗をかくなどして尿の量が少なくなった濃縮尿の時にも尿が赤く見えることがあるが、これは血尿ではない。 細菌尿・膿尿 尿が白く濁ったり、濁ってどろどろしている場合、腎盂腎炎、膀胱炎、尿道炎など腎臓や尿路系が細菌に感染したと考えられる。 この場合、排尿時の痛みや発熱、背中の痛みなどを伴うことが多く、放っておくと腎不全になる可能性もあるので必ず医師の診断を受けることが必要。 頻尿 排尿回数が異常に多い場合を頻尿という。 たびたび尿意をもよおしトイレに行くが排尿量は少ないのが特徴。 尿道炎、膀胱炎など尿路が細菌に感染し、その炎症が刺激となって尿意をもよおす。 多尿 排尿回数、排尿量とも多いのが多尿。 水分などを再吸収する腎臓の機能が低下するために尿量が増える。 多尿は、腎臓病でも長いこと腎不全が続いている人や糖尿病の人に多いが、多尿になるまでには、ほかの症状により分かっている場合が多い。 公開日:2001年7月16日

1回の血液検査で数十項目の測定が可能 「検査機器の進歩」というと高度ME機器に目が向きがちですが、一般的な臨床検査に使われる機器も日々向上しています。 最も基本となる血液検査は、たった1回の採血から数十項目にわたる測定が可能です。その中には血沈(赤沈)のように採取した血液をそのまま検査する方法と、血球、血しょうなどの各成分に分離して検査する方法があります。 例えば「生化学自動分析装置」は、血液中に含まれるコレステロール、血糖、中性脂肪などの量を自動的に測定する装置です。多数の項目を同時に測定できる便利な機器です。「全自動免疫測定装置」は、免疫反応で生じた血液中の抗原や抗体の量を測定します。がん発生により血液中に現れる、腫瘍マーカーの量も測定できます。 基本的な尿検査 尿検査も基本的な検査です。こちらも、色や量、比重など尿をそのまま調べる方法と、尿中の成分を調べる方法があります。「尿沈査の顕微鏡検査」では尿を遠心分離器にかけて採取した沈殿物を顕微鏡で観察します。pH、タンパク、糖、ウロビリノーゲン、潜血、ケトン体、比重、亜硝酸塩などの成分検査を一度に行う「尿自動分析装置」も有用です。これは糖尿病や腎臓病の診断にも使われます。