疾患・特集
ロコモティブシンドローム
ロコモティブシンドロームに関する記事をご紹介します。ロコモティブシンドロームの正しい知識を身につけることで、予防や改善にお役立てください。
ロコモティブシンドロームに関する記事をご紹介します。ロコモティブシンドロームの正しい知識を身につけることで、予防や改善にお役立てください。

がんの骨転移がおこると、骨折や麻痺になることがありますので注意しましょう。麻痺が進行すると下半身不随になる可能性があるので、麻痺の予兆を見逃さないことです。大阪国際がんセンターの田平芳子さんに麻痺の予兆チェックなどについて教えてもらいました。 目次 麻痺の予兆とは 自分のバランス能力知っておくべき、チェックシートを活用しよう 麻痺の予兆とは 麻痺に関しては、歩行困難になってから適切な治療を受けても動けなくなる可能性もあり、約4割のかたは歩けるまでは回復できないといわれています。大阪国際がんセンター緩和ケア認定看護師の田平芳子さんは、麻痺の予兆チェックポイントを3点あげています。 麻痺の予兆チェックポイント 背骨や腰まわりに痛みがある ■ポイント:初期症状はほとんどの場合は痛みです。わき腹や肩まわりの痛みにも注意しましょう。 足のしびれがある ■ポイント:足先からはじまり、全体に広がっていくことが多いのですが、個人差があります。 足のふらつき、歩きにくさが出てきた ■ポイント:救急車を呼ぶ必要はありませんが、麻痺のリスクが高まっています。一両日中に受診しましょう。 自分のバランス能力知っておくべき、チェックシートを活用しよう 田平さんは「バランス能力の低下、足のふらつき、歩きにくさがあれば、一両日中に受診、歩けない場合は緊急事態なので医療機関に連絡しましょう」と注意を促しています。 大阪国際がんセンターでは、バランス能力チェックシートで対処しています(図)。若い人から年配の方までチェックできるものです。 図:麻痺のリスクを把握するためのバランス能力チェックシート 提供:大阪国際がんセンター 田平さんは「日ごろからの注意点としては、麻痺の予兆が出たときの対処を主治医と相談しておくことと、自分のバランス能力を知っておくことです」としています。 骨転移で体が痛くて寝返りも打てなかった人が、がんロコモ対策や早期に治療に取り組むことで、座って口から食事をできるようになる、あるいは自分の足で歩いて好きなところへ行けるようになることもあります。がんロコモ対策として、自分の状態をチェックしてみましょう。 ■関連記事 がんになっても動ける体でいるために!がんロコモ対策(1) がん治療・入院前に筋力・体力をつけよう!がんロコモ対策(2) がんの骨転移で骨折や麻痺を予防するために!がんロコモ対策(3) がんの骨転移による麻痺の予兆をチェック!がんロコモ対策(4) 公開日:2018/11/07 監修:大阪国際がんセンター緩和ケア認定看護師 田平芳子さん
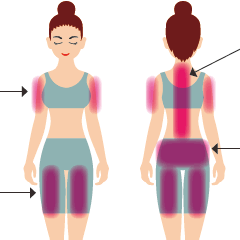
がんで怖いのは、突然の骨折、麻痺による下半身不随です。最近、がんで逝去された女優さんが亡くなられる1ヵ月前に骨折を起こしていました。骨折や麻痺のおもな原因は、がんの骨への転移です。体のどこにがんの骨転移が起こりやすいのか、麻痺の予兆とはどういうものかについて、大阪国際がんセンターの田平芳子さんに聞きました。 目次 知っておきたい「がん」骨転移 要介護になってしまうと回復することが難しい きっかけなく生じた痛み、週を追って悪化する痛みは骨折や麻痺の前兆 知っておきたい「がん」骨転移 がんを発症すると、骨に転移することがあります。骨転移により痛みや麻痺(しびれやふらつきなどです)を感じることがあり、ひどくなってくると、いきなり骨折がおきたり、麻痺によって下半身不随になってしまうこともあります。 大阪国際がんセンター緩和ケア認定看護師の田平芳子さんによると、骨転移がおこりやすいのは背骨と腰まわり、二の腕と太ももで、9割を占めるとのことです。 要介護になってしまうと回復することが難しい がんロコモになると、痛みや麻痺などにより歩きにくくなることをはじめ、日常生活に大きな支障をきたします。ときに、通院が困難になって治療を継続できなくなったり、要介護になったりするリスクが高まります。問題は、要介護になると回復することが難しいといわれていることです。 そこで、「がんロコモ」(がんとロコモティブシンドローム:運動器症候群)への対策を、早い段階から実施することが重要となります きっかけなく生じた痛み、週を追って悪化する痛みは骨折や麻痺の前兆 大阪国際がんセンターでは、骨転移による骨折や麻痺を予防するためのがんロコモ対策として、「こんな痛みに要注意」を以下に掲げています。 ■こんな痛みに要注意 違和感だったのものが痛みになってきた 動いたときの痛みが、じっとしていても痛く感じてきた 痛みの頻度が増してきた 痛みの強さが増してきた 「とくにきっかけなく生じてきた痛み」、「週を追って徐々に悪化する痛み」がポイントで、思い当たる原因もなく、悪化してきているかどうかが重要です。ガマンできるかどうかの判断ではありません(図)。 田平さんによると、放置すると骨折や麻痺の危険がありますが、この段階で慌てる必要はないといいます。医療機関に相談して早めに対処すれば、がんロコモを予防、ケアすることができ、最終的には治療費も安くなるとのことです。 図:骨転移が起こりやすい場所、骨折や麻痺を予防するための注意点 提供:大阪国際がんセンター TV動画(大阪MBS:2018年9月26日) ガンはチームで治す…骨転移治療に挑む整形外科医とリハビリのプロたち ■関連記事 がんになっても動ける体でいるために!がんロコモ対策(1) がん治療・入院前に筋力・体力をつけよう!がんロコモ対策(2) 公開日:2018/11/05 監修:大阪国際がんセンター緩和ケア認定看護師 田平芳子さん

がん患者さんが、体を動かすことが困難になる「がんロコモ」(がんとロコモティブシンドローム:運動器症候群)にならないために、治療を受ける前や入院する前に筋力や体力をつけておくことが重要です。大阪国際がんセンターのリハビリテーションプログラムを紹介します。 目次 がん治療により骨や関節、筋肉、神経などに障害、長期安静により体力低下 がん治療を受ける前、入院する前から筋力や体力をつける 治療を受ける前は副作用がない時点から筋力や体力をつけておく がん治療により骨や関節、筋肉、神経などに障害、長期安静により体力低下 大阪国際がんセンター緩和ケア認定看護師の田平芳子さんによると、がんロコモはがんが骨に転移するケースと、がん治療により骨や関節、筋肉、神経などに障害がおこる、長期安静により体力が低下するケースがあります。 がんの治療によって起こるがんロコモに関しては、以下の例があります。 乳がん患者さんで、手術を受けた側の腕が上がりにくい、動かしにくい(肩関節の可動域制限といいます) 頭頸部がん患者さんで、頸部リンパ節郭清を受けた後に、肩の疼痛や痺れ、肩凝りなどの症状がある 子宮がん患者さんで、化学療法や放射線療法、リンパ節郭清を受けた後に、太ももなどがむくむリンパ浮腫が起こる 膵臓がん患者さんで、化学療法を受け始めてから、手足が痺れて、手袋をしなければならないほど、指先が痛い 開胸手術や開腹手術で、安静状態が長いと、身体の機能が低下する廃用症候群(はいようしょうこうぐん)が起こる がん治療を受ける前、入院する前から筋力や体力をつける がん治療を受ける前、入院する前から運動をすることやリハビリテーションを受けることで、筋力や体力をつけ、治療後にスムーズに回復するためのがんロコモ対策があります。 大阪国際がんセンターのリハビリテーションプログラムには、全身持久力をつける運動、筋力・バランスを向上させる運動、効率のよい呼吸をする運動があります。 全身持久力として体力をつける運動 ウォーキング 階段の昇り下り(ひざが痛いかたは注意しましょう) ■ポイント:無理のない距離や運動時間からはじめて、いまより10分多く体を動かしましょう。 筋力・バランスを向上させる運動 筋力: スクワット:1セット5~6回を1日2~3セット かかと上げ:1セット10~20回を1日2~3セット バランス: 片脚立ち:左右1分間ずつ(休みながらで大丈夫です)を1日3回 ■ポイント:イスや机を持って、安全にできる範囲で無理しないようにしましょう。 提供:大阪国際がんセンター 効率よく呼吸をする運動 腹式呼吸: 息を吸うときはお腹を膨らませます。 息を吐くときはお腹を凹ませます。 ストレッチ : 首・肩のストレッチ、大胸筋のストレッチ、腰のストレッチ ■ポイント: 手術を予定している患者さんは首、肩、腰の筋肉をリラックスさせて呼吸しやすくしておきましょう。 腹式呼吸、ストレッチあわせて週5回、15分程度行いましょう。 ストレッチは痛くない範囲で呼吸をしながらすることが肝心です。 提供:大阪国際がんセンター 治療を受ける前は副作用がない時点から筋力や体力をつけておく がん治療を受ける前、入院する前から運動をすることやリハビリテーションを受けることにより、治療に伴う合併症の予防や軽減(合併症の影響が少ないことをいいます)につながり、治療後に回復しやすいことも期待できます。 田平さんは「治療を受ける前は副作用がないので、その時点から筋力や体力をつけておくことが重要です。治療を受けるがん患者さんや、入院する予定のがん患者さんは、その前からがんロコモ対策に取り組みましょう」としています。 ■関連記事 がんになっても動ける体でいるために!がんロコモ対策(1) 公開日:2018/10/22 監修:大阪国際がんセンター緩和ケア認定看護師 田平芳子さん

最近、がんで逝去された女優さんが亡くなる1ヵ月前に骨折を起こしていました。がんの骨転移やがんの治療で、立つことや歩くことすらままならない「がんロコモ」(がんとロコモティブシンドローム:運動器症候群)になることがあり、そのままにしておくと、骨折や下半身不随で一生寝たきりになる可能性がありますので、がんロコモ対策は重要です。 目次 がんロコモ対策が遅れると歩くことができなくなることも 原因がわかると問題が解決する場合も がんが骨に転移したのか、がん治療が原因なのか理解しよう がんロコモ対策が遅れると歩くことができなくなることも がんロコモは、がんそのもの、あるいはがん治療によって体を動かすことがつらくなることや、足腰が痛くなって動けなくなることをいいます。がんロコモの対策を早くしていないと、普段の生活がとても不自由になります。また、介護してもらう必要性もでてきます。 大阪国際がんセンター緩和ケア認定看護師の田平芳子さんは「動けなくなってからロコモ対策をしても、なかなか回復せずに要介護の状態になる可能性があります」と注意を促しています。リハビリテーションなどのがんロコモ対策に早く取り組むことで、楽に歩けるようになること、足腰が痛い悩みが解決できることもあるとのことです。 原因がわかると問題が解決する場合も がんロコモ対策では、動くことがつらい理由、足腰が痛い理由が、がんによるものなのか、あるいはがん以外によるものなのかを明らかにすることが重要になります。 例えば、がんの痛みと思ってあきらめていたのが、実は関節の病気だとわかって治療を受けたことで回復したケースや、足腰の痛みの原因が、実はがんの骨転移だとわかって、がんの治療とリハビリテーションによって痛みが軽くなったケースがあります。 がんが骨に転移したのか、がん治療が原因なのか理解しよう がんロコモは、がんが骨に転移するケース、がんの治療によって骨や関節、筋肉、神経などに障害がおこるケースがあります。以下をご参照ください。 ●骨に転移するがんロコモ: ・痛み、骨折、麻痺(しびれ)、ふらつき、歩きにくくなる ●治療によるがんロコモ: ・抗がん剤の副作用、手術や放射線治療により体を動かすことが困難になる ・長期間にわたる入院や安静のために筋力や体力が低下する(廃用症候群といいます) がんロコモ対策は、骨転移やがん治療、あるいはがんと関係のない病気や障害など、何が原因なのかを理解したうえで、より早く、適切な治療やリハビリテーションを受けること、自身の筋力や体力をつけることが重要です。 田平さんは「体を動かすのが困難だった患者さんが、適切な治療やリハビリテーションを受けて生活が一変したケースがあります。介護状態になる前の対策が重要です」としています。 公開日:2018/10/19 監修:大阪国際がんセンター緩和ケア認定看護師 田平芳子さん

高齢になるのに伴い、筋肉の量が減少していく症候群、サルコペニア。青信号の間に渡りきれず、車道の真ん中で立ち往生してしまう状態であれば、サルコペニアが疑われます。この記事ではサルコペニアの進行を抑えるための食事・運動の方法を紹介します。 目次 高齢者に起きる、「筋肉の喪失」を意味するサルコペニアとは? 高齢者の変化を、筋肉という視点から着目したのがサルコぺニア 食事と運動で、サルコペニアの進行を抑えよう! 高齢者に起きる、「筋肉の喪失」を意味するサルコペニアとは? 年齢を重ねることによる体の変化は誰にでもみられますが、健康的な生活を送るうえで見逃せないものもあります。その一つに「サルコペニア」があります。サルコペニアとは、高齢になるのに伴い、筋肉の量が減少していく症候群です。広い意味では高齢だけではなく、栄養不足、手術、多発性筋炎などの病気による筋肉の減少や、筋力の低下もサルコペニアとみなされます。ギリシア語で「肉」を表す「サルコ」と、「喪失」を意味する「ペニア」を組み合わせた「筋肉の喪失」を意味する造語から名付けられ、「加齢性筋肉減弱現象症」と呼ばれることもあります。 筋肉量の減少や筋力の低下は、主に活動量の低下によって引き起こされると考えられていますが、はっきりとしたメカニズムはまだ分かっていません。この現象自体は高齢者に限らず、25~30歳頃から生涯を通して起こるものであり、ごく自然なことです。しかし、サルコペニアの進行を放置した高齢者は、歩くのがだんだんつらくなり、やがて歩けなくなったり、転倒しやすくなったりします。また、サルコペニアにより筋肉に脂肪が浸潤して、牛肉の霜降りのような状態になるのに伴って肥満化する「サルコペニア肥満」になることもあります。 サルコペニアの診断は、65歳以上という年齢のほかに、秒速0.8m以上で歩けるかどうかが基準の一つとなります。秒速0.8m以上とは、目安として「横断歩道を青信号の間に渡りきれる速さ」と考えられます。健康な成人の歩行速度は秒速1.5mほどであり、一般的に横断歩道は秒速1mであれば渡りきれるように設計されています。そのため、青信号の間に渡りきれず、車道の真ん中で立ち往生してしまう状態であれば、サルコペニアが疑われます。このほかに、握力や筋肉量が正常かどうかも測定して、サルコペニアと診断されます。 高齢者の変化を、筋肉という視点から着目したのがサルコぺニア 要支援・要介護の状態になっている、あるいはそうなる危険性が高いとして、高齢者が気を付けるよう呼びかけられている状態に「ロコモティブシンドローム」(運動器症候群:通称ロコモ)があります。バランス能力の低下や骨・関節の病気のほかに、筋力の低下もロコモの要因の一つとして数えられますが、これはまさにサルコペニアのことです。そのため、サルコペニアはロコモと重複した状態だと言えます。 高齢者が注意すべき状態として、ほかにも「フレイル」(虚弱)があります。これは、加齢に伴う認知機能や栄養状態、持久力などのほかに、バランス能力や筋力の低下なども含まれていて、やはりサルコペニアやロコモと重複していると考えられます。 食事と運動で、サルコペニアの進行を抑えよう! 筋肉の減少や筋力の低下は加齢とともに進行するため、サルコペニアの予防や進行の抑制は、意識的に行う必要があります。その方法としてまず挙げられるのが、食事の見直しです。筋肉をつくるのには、肉や魚、卵、牛乳などに含まれるたんぱく質が必要となります。高齢になると、これらをあまり食べなくなる人が多くなりますが、バランスの良い食事をすることが大切です。たんぱく質を構成する、アミノ酸のサプリメントなどを利用しても良いでしょう。 食事とともに、運動も欠かせません。高齢者の運動といえば、かつてはウォーキングや体操など、心肺機能や柔軟性を高めることを目的としたものが中心でした。しかし、これらの運動だけでは筋肉の増強は望めないため、筋肉に負荷をかけるレジスタンス運動を取り入れる必要があります。レジスタンス運動は、下表のように大きく2つの方法に分類され、それぞれ長所と短所があります。医療施設や自治体のコミュニティセンターなどには、トレーニングマシンの使用が可能なところもあるので、問い合わせてみると良いでしょう。自宅で手軽に始めるのであれば、ロコモ予防の運動としても推奨されているスクワットなどがおすすめです。 レジスタンス運動は、いずれも10~15回程度の回数を1セットとして、それを無理のない範囲内で1~3セット行います。筋肉には疲労から回復する時間が必要なので、毎日ではなく2~3日に一回程度の頻度が適切だとされています。継続することがもっとも大切なので、無理のないペースで行いましょう レジスタンス運動の分類 方法 具体例 長所 短所 器具を用いる ・ダンベル ・トレーニングマシン …など 負荷の大きさを調整しやすい 器具が必要 自分の体重を利用する ・スクワット ・もも上げ ・つま先立ち …など 手軽に始められる 負荷の大きさを調整しにくい 公開日:2014/12/22

ロコモティブシンドローム(運動器症候群:通称ロコモ)は、骨や関節、筋肉などの運動器の障害によって、自力での歩行などが難しくなり、要支援・要介護の状態になっている、あるいはそうなる危険性が高い状態を指します。ここではロコモの原因、予防法について詳しく解説します。 目次 メタボの次はロコモティブシンドロームに注意を! ロコモを引き起こす3大要因 ズバリ!ロコモ予防のポイントは運動と食事! メタボの次はロコモティブシンドロームに注意を! 生活習慣病を引き起こすメタボリックシンドローム(内臓脂肪症候群:通称メタボ)に気をつけるべきだという認識は、すっかり定着した感があります。働きざかりにとってのメタボに対して、特に高齢者が気をつけるように呼びかけられているものとして、整形外科の領域におけるロコモティブシンドローム(運動器症候群:通称ロコモ)があります。これは、骨や関節、筋肉などの運動器の障害によって、自力での歩行などが難しくなり、要支援・要介護の状態になっている、あるいはそうなる危険性が高い状態を指します。 ロコモを引き起こす3大要因 ロコモを引き起こす要因は、主に以下の3つに分類されます。 ロコモの主な要因 ●バランス能力の低下 視覚や足の裏の感覚、内耳の三半規管が司る平衡感覚など、さまざまな機能からの情報が脳で処理され、そこからの命令が筋肉に伝わることで、姿勢は保たれます。これらの機能が衰えるとバランス能力は低下し、転びやすくなります。 ●筋力の低下 筋力が低下すると、上記のバランス能力の低下による転倒を招くだけではなく、関節への負担も大きくなります。それによって、ひざに痛みが生じ、歩くのを避けるようになると、結果として骨量が低下して骨折リスクが高まってしまいます。 ●骨・関節の病気 以下のような病気に1つでもかかると、運動器の障害が起こりやすくなります。痛みの症状があると歩くのを避けるようになるため、上記の筋力の低下にもつながります。 変形性膝関節症 変形性股関節症 骨粗鬆症(骨粗しょう症) 関節リウマチ 変形性脊椎症 脊柱管狭窄症 変形性腰椎症 ズバリ!ロコモ予防のポイントは運動と食事! 運動器の障害が起きるのは、主に加齢によるところが大きいようです。若いうちから気をつけておかないと、年齢とともに運動器のはたらきが衰え、やがて座る、立つ、歩くといった動作ができなくなる恐れがあります。そうならないために重要なのが、骨や関節、筋肉などを健康に保てるように、普段から意識をすること。日常生活では、運動と食事がその柱となります。 ロコモ予防のための運動として、スクワットや、つかまるものがある場所での開眼片足立ちなどがおすすめですが、ストレッチやウォーキングなどでも良いでしょう。無理せず、長く続けられるものを選びましょう。 食事で大切なのは、なんと言っても栄養の偏りなく、バランスよく三食きちんととることです。特に高齢になると食欲が低下し、食べる量が減ってしまうため、栄養不足にならないよう気をつけます。 公開日:2013/09/17

ロコモ予防に必要な、歩行や起立に関わるバランス能力や筋肉は、習慣的なトレーニングによって鍛えられます。今は問題なくても運動機能は年齢とともに低下してしまいます。ここでは40代から始めるロコモ予防のための運動方法を紹介します。 目次 歩けなくなる前に!ロコモ予防は40代から ロコモ予防の第一歩は、運動習慣を身に付けること 手軽に始められる「ロコトレ」がオススメ 歩けなくなる前に!ロコモ予防は40代から ロコモティブシンドローム(運動器症候群:通称ロコモ)を予防するには、歩行や起立に関わるバランス能力や、筋肉の維持が必要となります。それらは、習慣的にトレーニングを行うことによって鍛えられます。すでに足腰に痛みを抱えている人にとっては、悪化の防止になるでしょう。たとえ今は問題なく歩行や起立ができていても、運動機能は年齢とともに低下してしまいます。年齢に応じた運動機能を保てるように、骨量や筋肉量の低下が始まる40代から予防を始めましょう。 ロコモ予防の第一歩は、運動習慣を身に付けること ロコモを予防するには、運動習慣を身に付けることが欠かせません。ウォーキングやジョギング、水泳、太極拳、ストレッチなどの手軽に始められるものでも、バランス能力や筋力を維持する効果が期待できます。基礎体力や足腰の状態、好みは一人ひとり異なるので、無理のない範囲内で長く続けられそうな、自分に合った運動を選びましょう。 食事の内容も、ロコモ予防に大きく関わります。筋力の維持に必要なたんぱく質を多く含む肉や大豆製品のほか、骨づくりに欠かせないカルシウムが豊富な乳製品、ビタミンDが豊富な魚、ビタミンKが豊富な緑黄色野菜などを積極的に食べるようにします。太りすぎ、あるいはやせすぎにならないよう注意して、適量をバランス良く食べましょう。 手軽に始められる「ロコトレ」がオススメ 日本整形外科学会はロコモ予防のために、「開眼片足立ち」と「スクワット」の2つを「ロコトレ」(ロコモーショントレーニング)として推奨しています。ただし、無理をすると転倒しかねないので、腰や関節の痛みでこれらを行うのが難しい場合などは、まずは医師に相談を。 「開眼片足立ち」とは? 目を開けたまま、片足が床につかないように浮かせた姿勢を1分間保ち続けます。これを1セットとして、左右の足それぞれで1日3セット行います。 転ばないようにつかまるものがある場所で、支えが必要であれば机や壁などに、手をついて行います。途中で足が床についてもかまわないので、1分間続けます。 バランス能力が養われ、安定した歩行ができるようになることが期待できます。 「ロコトレ」だけでは物足りない場合は… 日常生活に取り入れやすい「爪先立ち」がおすすめです。 やり方は簡単で、必要に応じて壁に手をつき、両足で立った状態でかかとを上げ、ゆっくりと下ろすのを10~20回繰り返します。 これを1セットとして、1日2~3回繰り返します。 これにより、ふくらはぎの筋肉がつくことが期待できます。 起立した状態を保つのが難しい人は、机などに手をつくとやりやすくなります。 反対に、より高い効果を求める人は、壁に手をついた状態での片足の爪先立ちに挑戦しても良いでしょう。自分の状態に応じて行いましょう。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2013/10/15

ロコモティブシンドロームを引き起こす骨粗鬆症(骨粗しょう症)などの病気は、閉経を迎えた高齢の女性で多くみられます。そのため、若い頃から健康な骨づくりをこころがけることが大切です。それぞれの年代に合った骨粗鬆症(骨粗しょう症)の予防法を紹介します。 目次 女性ホルモンは骨にも関係がある!? 年代別の骨粗しょう症対策 かかりつけの婦人科で診てもらうことも可能 女性ホルモンは骨にも関係がある!? エストロゲン(卵胞ホルモン)という女性ホルモンは、女性らしい体つきにしたり、排卵をコントロールしたりすることで知られています。ほかにも、古い骨が破骨細胞に壊されるのを抑えるはたらきがあり、エストロゲンの分泌量が低下する閉経後は骨量も低下してしまいます。 このような背景から、起立や歩行が困難なロコモティブシンドローム(運動器症候群:通称ロコモ)を引き起こす骨粗鬆症(骨粗しょう症)などの病気は、高齢の女性で多くみられます。 年代別の骨粗しょう症対策 骨粗鬆症を予防するには、若い頃から健康な骨づくりをこころがけることです。また、年齢とともに、意識的に骨に良い生活を送ることも重要となります。それぞれの年代に合った対策で、強い骨を目指しましょう。 ●10代~20代の骨粗しょう症対策 骨が形成されるこの時期は、無理なダイエットは避け、栄養バランスのとれた食事をこころがけます。強い骨づくりには、骨にある程度の負荷をかけることが欠かせないので、部活動などを通して定期的に運動をしましょう。 ●30代~40代前半の骨粗しょう症対策 家事や仕事に追われ、栄養の偏った食事が続く、十分な睡眠時間がとれないなど、生活が不規則になりがちなのがこの年代です。乳製品でカルシウムを、魚でビタミンDを、緑黄色野菜でビタミンKを摂るなど、骨づくりに必要な栄養を意識して食事をするようにしたいもの。特に妊娠・授乳中は、カルシウムが不足しないように気をつけましょう。 ●40代後半~50代の骨粗しょう症対策 骨量が低下し始めるこの時期は、将来に向けて、バランスのよい食事と適度な運動を続ける習慣をもつようにします。この年代に多くみられる、高血圧や糖尿病、脂質異常症(高脂血症)などは骨量の低下にもつながるため、これらの生活習慣病を予防するためにも、日頃の生活を見直しましょう。早期発見のために、この時期から骨密度測定を定期的に受けることができれば理想的だと言えます。 ●60代以上の骨粗しょう症対策 もっとも発症しやすいこの年代は、予防の基本となる栄養バランスのとれた食事、定期的な運動、体内でビタミンDをつくるのに欠かせない日光浴を習慣にしましょう。すでに骨量が低下していることが考えられるため、早期発見・早期治療のために、定期的な検査も続けます。また、転倒による骨折を防ぐために、つまずかないように床に物を置かない、夜中にトイレに向かう通路に照明を設置する、可能であればトイレや浴室に手すりを設置するなど、家の中の環境にも気を配るようにしましょう。 骨粗鬆症(骨粗しょう症)による骨折は、要支援・要介護が必要となる原因の上位を占めます。本人が気をつけるのはもちろんのこと、両親が高齢の場合などは、家族などまわりの人のサポートも重要となります。 かかりつけの婦人科で診てもらうことも可能 骨粗鬆症(骨粗しょう症)は、主に整形外科や内科、外科にかかる人が多い病気ですが、女性に多いという特性上、婦人科で診てもらうこともできます。痛みがある場合は整形外科を受診することがすすめられますが、痛みの自覚はないが骨について相談したいという場合は、かかりつけの婦人科を受診しても良いでしょう。 ■関連記事 若いうちにフレイルをチェックして「健幸華齢」を目指そう!キャンサーフィットネス・スマートライフ講座1 骨粗鬆症やロコモを予防して人生100年時代を満喫しよう! 骨折、寝たきりを予防するために「ロコチェック」! 公開日:2013/10/28