- Online Shop
- ログイン
- 利用登録
- 検索
疾患・特集
ケガ・応急手当
ケガ・応急手当に関する記事をご紹介します。

子供が医薬品を誤飲したのに気づいたら、まずはすぐに専門機関に電話で相談をしましょう。また、行動が読みづらく、また大人の想像以上のスピードで成長する子供を誤飲事故から守るには、大人がしっかりと対策を立てなければなりません。誤飲防止策は、単独ではなく複数を組み合わせることが、誤飲事故を起きにくくするポイントです。 目次 子供が医薬品を誤飲したのに気づいたら、すぐに専門機関に電話で相談を 薬の置き場や容器など、誤飲防止策は複数を組み合わせて! 向精神薬、気管支拡張剤、血圧降下剤、血糖降下剤は、特に誤飲に注意 子供が医薬品を誤飲したのに気づいたら、すぐに専門機関に電話で相談を 小さな子供は、誤飲事故のリスクが常にあります。誤飲しやすいものとして、おもちゃ、文房具、電池、タバコなどとともに、医薬品が挙げられます。錠剤の包装シートの開封は子供でも容易であるばかりか、切り離されたシートごと飲み込んでしまう危険性もあります。甘いシロップタイプの医薬品を、おいしいと感じて必要以上の量を誤って飲めば、それも誤飲事故であると考えられます。 子供が医薬品を誤飲したのに気づいたら、まずはすぐに以下の専門機関に電話で相談をしましょう。飲み込んだ医薬品や子供の状態に応じて、「水や牛乳を飲ませて吐かせる」「吐かせずにすぐに医療機関に連れていったほうがいい」といった対処法や、適切な吐かせ方などの指示を仰ぐことができます。対処後は必要に応じて、医療機関の受診を検討してください。 子供が医薬品を誤飲したときに相談する専門機関の電話番号 ●厚生労働省 小児救急電話相談 【全国共通短縮番号】#8000(実施時間は各都道府県で異なります) ●公益財団法人日本中毒情報センター 中毒110番 【大阪】072-727-2499(365日24時間対応) 【つくば】029-852-9999(365日9~21時対応) 電話の際には落ち着いて、以下の情報を確認して伝えましょう。 子供の氏名、年齢、体重、性別 医薬品の商品名、会社名、用途 誤飲した量、体内に入った経路、事故の発生時刻 子供の状態 薬の置き場や容器など、誤飲防止策は複数を組み合わせて! 医薬品の誤飲と聞くと、大人は自然と錠剤を想像しがちですが、塗り薬のチューブを噛んでいるうちに中身が出て、口の中に入ることもあります。床から130cm以上の高さの戸棚に保管した医薬品を、1歳の子供が自分で運んだイスを足場にして取り出し、誤飲事故が起きたという事例も報告されています。 このように行動が読みづらく、また大人の想像以上のスピードで成長する子供を誤飲事故から守るには、大人がしっかりと対策を立てなければなりません。 医薬品の誤飲事故を防ぐ対策として、 子供の年齢に関わらず、手の届かないところに保管する カギのかかるところに保管する 取り出しにくい容器に入れる 薬箱は使ったら出しっぱなしにしない というようなものがあります。 これらの誤飲防止策は単独で行うのではなく、複数を組み合わせることで、誤飲事故を起きにくくすることができます。 向精神薬、気管支拡張剤、血圧降下剤、血糖降下剤は、特に誤飲に注意 どんな医薬品であっても、子供が誤飲したときは健康への影響が心配されますが、なかでも以下の医薬品は中毒症状が現れるリスクが高い医薬品です。これらを誤飲したときは、場合によっては入院による治療が必要となることもあります。うつ病や不眠症、気管支喘息、高血圧、糖尿病などの治療を受けている大人がまわりにいるときは、医薬品を子供のいるところで出しっぱなしにしないように、特に注意しましょう。 子供が誤飲すると重い中毒症状が現れる危険性が高い医薬品 向精神薬(抗うつ薬、抗不安薬、睡眠薬など) 気管支拡張剤 血圧降下剤 血糖降下剤 公開日:2016/04/11

長時間のドライブは、睡魔に襲われたり腰が痛くなったり、いろいろと大変です。眠くならないための対策や軽いストレッチ方法、頭痛や乗り物酔いなどの突然の体調不良の対処方法など、快適ドライブのコツを紹介します。 目次 運転中の眠気は、カフェインの摂取や仮眠で撃退! 腰痛予防には、運転姿勢の見直しと、休憩中のストレッチがおすすめ 運転中に体調が悪くなったら、無理せず早めに休憩をとろう 運転中の眠気は、カフェインの摂取や仮眠で撃退! 長時間の自動車の運転中は、安全運転を心がけていても、眠気に襲われることがあります。眠気の原因は、SAS(睡眠時無呼吸症候群)や寝不足のような、運転を避けるべき状況以外に、高速道路を走行中の単調な景色や、長時間の運転への慣れなどです。なかでも、一日のうちで強くなったり弱くなったりを繰り返す、体内時計による生体リズムからくる眠気は、なかなかコントロールできません。実際に、眠気のピークを迎える14~16時および2~4時は、居眠り運転による事故が、もっとも起きやすい時間帯でもあります。 運転中の眠気対策には、さまざまなものがあります。自分に合うものを選んで、試してみましょう。同乗者がいる場合は、会話をするのも眠気覚ましになります。 ●カフェインを摂取する カフェイン配合の眠気覚ましガムを噛んだり、眠気覚ましドリンクやブラックコーヒーなどを飲んだりしましょう。効果が現れるのは、摂取してから約20分後です。ただし、カフェインには利尿作用があるため、渋滞のときにトイレに行きたくならないよう、摂取量には気を付けましょう。 ●仮眠をとる サービスエリアなどで、15分程度とるのが効果的です。眠る前に眠気覚ましドリンクやブラックコーヒーを飲むと、上記のカフェイン摂取との相乗効果が期待できます。 ●冷感刺激を与える アイスクリームなどの冷たいものを食べたり、額に貼るタイプの冷却シートを使用したりしましょう。 …など なお、上述のSAS(睡眠時無呼吸症候群)を含む睡眠障害と同様に、統合失調症、てんかん、再発性の失神、無自覚性の低血糖症など、また地域によっては脳出血、脳梗塞、くも膜下出血などの人は、病状によっては免許の取得・免許証の更新が認められない場合があります。詳しくは、お住まいの都道府県の運転適性相談窓口にお問い合わせください。 腰痛予防には、運転姿勢の見直しと、休憩中のストレッチがおすすめ 上半身のストレッチ 長時間の自動車の運転は、腰と全身の振動に長時間さらされ、腰痛が引き起こされることがあります。これを防ぐには、腰に負担がかからない運転姿勢を保つことが大切です。腕や足を伸ばしすぎていないか、座席を倒しすぎていないか、背もたれに背中がフィットしているか、ということをチェックしましょう。振動の対策として、腰にクッションを当てても良いでしょう。サービスエリアなどで休憩する際に、20~30秒の上半身のストレッチ(図を参照)や、立った状態で片足をまっすぐ前に伸ばし、腰の高さになるように階段などにかかとを置いて、太ももの後ろ側を20~30秒伸ばすストレッチなどをするのも、腰痛の予防効果が期待できます。 腰痛は、ストレスによって起きやすくなると言われていますが、渋滞に巻き込まれると、ついイライラしてしまうものです。休憩をとり、ストレッチをすることは、ストレスの軽減にも役立ちます。 運転中に体調が悪くなったら、無理せず早めに休憩をとろう ほかにも、運転手や同乗者は、突然の体調不良に襲われることがあります。ドライブで起きることが多い体調不良には、以下のようなものがあります。 頭痛 緊張型頭痛と呼ばれる、頭が締め付けられるような痛みが特徴の頭痛が、長時間の運転で引き起こされることがあります。この頭痛を防ぐには、一定の運転時間を超えたら休憩をとり、こまめに姿勢の解除をすることが大切です。 頭痛薬の中には、眠くなるタイプがあります。運転手が服用する際は、眠くならないタイプであることを確認しましょう。緊張型頭痛について詳しくは、以下の記事をご覧ください。 緊張型頭痛とは? エコノミークラス症候群 狭い空間でのエアコンの使用による車内の乾燥、窓から差し込む日光による体温の上昇という条件がそろう渋滞中の車内は、脱水状態に陥りやすい、水分補給が欠かせない環境です。さらに、シートベルトの装着で同じ姿勢が長時間続くため、血栓ができやすく、エコノミー症候群になりやすい状態となります。 透明な遮熱フィルムを窓に貼るのは、日光を遮る一つの手です。そのほかの対策や対処法など、詳しくは以下の記事をご覧ください。 夏の長距離ドライブ 意外な危険 乗り物酔い ドライブ中に起きる健康上の問題として、多くの人が真っ先に思い浮かべるのが、乗り物酔いではないでしょうか。特に同乗者は、揺れや速度など日常とは異なる環境に身をおくことで、視覚や嗅覚、バランス感覚などが影響を受けて、吐き気を催します。 ドライブに出かける前の対策や、乗り物酔いが起きたときの対処法など、詳しくは以下の記事をご覧ください。 遠出の前にチェック!乗り物酔いを防ぐ10ヵ条 疲労 運転中は、まわりの様子に常に気を配って神経が張りつめ、緊張状態が続きます。長時間ずっと同じ姿勢が続くのに加え、渋滞に巻き込まれたときなどはイライラもつのり、疲労は知らずしらず蓄積されていくばかりです。 運転中の疲労をやわらげる対処法など、詳しくは以下の記事をご覧ください。 タクシードライバーに聞く「疲れ知らずのドライビング術」 …など 運転中に体調が悪くなった場合は、サービスエリアで早めに休憩をとりましょう。無理をして運転し続けると、体調が悪化する恐れがあるばかりか、集中力や判断力の低下から、思わぬ事故につながりかねません。 サービスエリアによっては、救護室が用意されているところもあり、病院の紹介や、救急車の手配をしてもらうこともできます。ただし、医師が常駐しているわけではないので、酔い止め薬や頭痛薬の貯蔵・提供など、薬事法で禁止されていることはできません。これらの薬が必要になる可能性があるときは、出発前に準備をしておきましょう。 公開日:2015/08/03

2014年に日本では69年ぶりに感染が確認されたデング熱はデングウイルスに感染したヒトスジシマカなどを介して感染する病気です。デング熱に感染した場合の対処法や予防法についてご紹介します。 目次 高熱や全身の痛みなどが、デング熱の初期症状 市販の解熱鎮痛剤で、デング熱の症状が悪化する!? 蚊に刺されにくい服装で、虫よけスプレーなどを利用しよう! 高熱や全身の痛みなどが、デング熱の初期症状 2014年に東京の代々木公園を中心として、8月以降に160名の感染が確認されたデング熱。主な流行地域は東南アジア・南アジア・中南米などとされていて、国内で流行したのは実に69年ぶりです。2013年8月に日本を訪れたドイツ人旅行者が、帰国後に発症したことで日本での感染が疑われ、注意が呼びかけられていましたが、多くの日本人にとっては聞き慣れない病気でした。 デング熱は、デングウイルスに感染したヒトスジシマカ(ヤブカ)や、海外にいるネッタイシマカという種類の蚊のメスに刺されてかかる感染症です。一般的に家の中にいるアカイエカいう種類に刺されても感染はせず、また人から人へ感染することもありません。 感染してから2~15日、多くの場合は3~7日で現れるのが、下記の初期症状です。体内のウイルスは1週間ほどで消失し、それに伴い症状も治まります。ただし、重症化してショック状態になると、最悪の場合は命に関わることもあります。重症のデング熱が疑われる場合は、採血による検査が行われます。 デング熱の主な症状 【初期症状】 ●高熱 ●頭痛 ●赤い発疹 ●嘔吐 ●下痢 ●目の奥の痛み ●背中の痛み ●全身の筋肉痛・関節痛 【重症】 ●出血(歯茎からの出血・血便・血尿など)によるショック状態 …など デング熱患者の赤い発疹 市販の解熱鎮痛剤で、デング熱の症状が悪化する!? デング熱を根本から治すような治療法は、まだありません。そのため、点滴による水分・栄養の補給や、高熱や痛みがある場合は解熱鎮痛剤などで、症状を抑える対症療法が行われます。ただし、市販の解熱鎮痛剤を服用すると、薬の種類によってはかえってデング熱の症状を悪化させてしまうことがあります。自己判断はせず、医師に相談しましょう。 感染症の中には一度かかると免疫ができて、その後は二度とかからないものがありますが、デング熱には当てはまりません。デングウイルスには複数の型があり、一度かかるとその原因となった型のウイルスには感染しなくなりますが、他の型による感染は起きます。むしろ、二度目以降の感染は重症になりやすいと言われています。 蚊に刺されにくい服装で、虫よけスプレーなどを利用しよう! デング熱のワクチンは開発中ですが、まだ実用化のめどはたっていません。そのためデング熱を予防するには、デングウイルスに感染している蚊に、できるだけ刺されないように注意するしかありません。 デングウイルスを媒介するヒトスジシマカは、夏場の日中に、屋外の草むらなどで活動します。そのため外出する際は、長そでや長ズボンで肌の露出を少なくし、虫よけスプレーや蚊取り線香、殺虫剤などを利用するのが有効です。色の濃いものに近づくという習性が蚊にはあるので、白色などの薄い色の洋服を身につけると、なお良いでしょう。 なお、蚊を手でたたきつぶすことはよくありますが、それによってデング熱に感染することはなく、水で洗い流せば何も問題はありません。 ヒトスジシマカの発生を防ぐのも、デング熱を予防するためには大切なことです。ヒトスジシマカは、水たまりに卵を産むため、水たまりをなくすことで、発生を防げます。特に、以下のような水たまりができやすいところは、特に注意が必要です。 ヒトスジシマカの成虫は気温が下がる秋には死んでしまうのに対して、卵は冬を越すことができます。季節を問わず、できるだけ水たまりができないように気をつけましょう。 水たまりができやすいところ ●植木鉢の下に敷く皿 ●排水溝 ●屋外に放置された水がたまりやすいもの (子供のおもちゃ、じょうろ、空きビン・空き缶・ペットボトル、古タイヤ) …など 公開日:2015/06/08

格闘技やサッカーなどの接触の多いスポーツや、フィギュアスケートの衝突事故などで起こることもある脳震とうは、脳が激しく揺れ動かされて起きる、外傷性脳損傷の一種。程度が重いと命に関わることもある脳震とうの、症状や起きてしまったあとの対処の仕方など、詳しく解説します。 目次 最悪の場合、命に関わることも… 体育の授業や部活動で起きる、子どもの脳震とう 発生から24時間以内は、一人にせず必ず安静を保とう 最悪の場合、命に関わることも… 脳震とうは、脳が激しく揺れ動かされて起きる、外傷性脳損傷の一種です。ボクシング、柔道などの格闘技や、サッカー、ラグビーなどの接触の多いスポーツのほか、フィギュアスケートの衝突事故などでも起きることがあります。多くの場合は頭部への衝撃が原因となりますが、むち打ち症のように、頭部が直接衝撃を受けていない場合に起きることもあります。同じ外傷性脳損傷でも、脳出血や脳挫傷とは違い、CTやMRIなどの画像検査で異常が見つかることは、ほとんどありません。脳震とうが起きると、次のような一過性の症状が現れます。主に頭部に衝撃を受け、これらが1つでもある場合は、脳震とうの可能性があります。 脳震とうの一過性の症状 ●一時的な意識の消失 ●記憶障害 ●めまい ●頭痛 ●吐き気 ●視界のぼやけ ●バランス感覚の異変 ●光や音に過敏になる …など 日本サッカー協会や日本ラグビーフットボール協会(IRB)は、サッカーJリーグやラグビートップリーグの選手に限らず、一般の人にも適用可能な、脳震とうに対するガイドラインをまとめています。その中で、試合中に脳震とうを起こした疑いがある選手には「今日の試合会場はどこ?」「今は前半?後半?」「自分のチーム名は?」などの質問をするよう定められています。これらに正しく答えられなかった場合は、脳震とうの可能性があるとみなされます。 脳震とうの程度が重いときは、障害が残ったり、命に関わったりすることもあります。さらに、体に及ぼされる影響は、一過性のものとは限らないことが分かっています。NFL (アメリカ・プロフットボールリーグ)を引退した選手を対象に9年調査した研究によると、脳震とうの発生回数が多いほど、うつ病リスクが高まるという結果が報告されています。 体育の授業や部活動で起きる、子どもの脳震とう 脳震とうは成人だけではなく、学校の体育の授業や部活動など、子どもの教育現場でもたびたび起きます。むしろ、子どものほうが脳震とうになりやすく、回復にも時間がかかり、記憶障害や命の危険性などのリスクが高いと言われています。 米国のワシントン大学は、「中学生の女子サッカー選手は、それより年上の選手に比べて脳震とうの発生が多い」という研究結果を発表しています。主な原因は、他の選手との接触やヘディングです。中学生は脳の発達が十分ではないこと、首の筋肉も弱いこと、ヘディングの技術が未熟であることなどにより、大人より衝撃が大きくなると考えられます。 発生から24時間以内は、一人にせず必ず安静を保とう 上述のガイドラインでは、たとえ脳震とうの症状が消失しても、試合や練習には復帰させないことになっています。容態の急変に備え、発生から24時間以内は誰かの目の届く範囲内で一人にさせずに、安静を保つよう定められています。子どもの場合は、症状が消失してから最低2週間は、プレーやコンタクト(接触)を伴う活動はせずに、まずは学校生活に戻ることが推奨されています。 ただし、「頸部が激しく痛む」「意識の混濁がみられる」「頭痛が改善しない」「繰り返し嘔吐する」「ものが二重に見える」などの症状がみられる場合は、すぐに病院へと搬送される必要があります。病院では、症状の分析やコンピューターによる脳機能テストなどが行われます。 日本のプロスポーツや教育の現場では、脳震とうが起きても、安静にすることが守られていない場面が見受けられます。試合や練習にすぐに復帰することを「根性がある」として賞賛する風潮が、今もなお残ります。脳震とうの危険性について理解し、正しく対処することが、プロ・アマを問わず望まれます。 【脳震とう関連リンク集】 公益財団法人日本サッカー協会サイト Jリーグにおける脳振盪に対する指針 公開日:2014/12/01

ドクターヘリとは、別名・空飛ぶ救命室とも呼ばれ、医師や看護師が同乗して事故現場にかけつけ、即座に治療に当たる救急救命システムを備えもつヘリコプターです。事故や災害の現場において患者さんの救命や障害の軽減に大きな効果をもたらします。 目次 ドクターヘリとは? どんなときに出動するの? ドクターヘリの救命効果とは ドクターヘリとは? みなさん、一度は耳にしたことがあるかもしれないドクターヘリ。別名・空飛ぶ救命室とも呼ばれるように、医師や看護師が同乗して事故現場にかけつけ、即座に治療に当たる救急救命システムを備えもつヘリコプターです。 半径50km圏内なら15分以内で現場に到着し、患者さんに対する「初期治療」までの時間を大幅に短縮でき、救命率を高めることができます。けわしい山道や離島から患者を救出する勇姿は頼もしいばかりです。 わが国では平成13年より厚生労働省の「ドクターヘリ導入促進事業」が開始され、現在、日本全国において十数ヵ所でドクターヘリが運行しています。その重要性が徐々に認められ、今後導入予定の地域も増加していくと期待されています。 どんなときに出動するの? それではドクターヘリが出動するのはどのような事態のときなのでしょうか?基本的には列車衝突事故、航空機墜落事故、船舶事故、爆発事故などの重大な事故をはじめ、自動車事故やオートバイ事故などであってもドクターヘリが必要と消防、警察、医療機関が判断した際に出動が要請されます。つまり、いくら目の前に大ケガをしている人が居たとしても、一般市民が呼べるのは救急車までで、ドクターへリを呼ぶことはできません。 ほかにも、救急車とは異なる点がいくつかあります。ドクターヘリは有視界飛行に限られた運行のため、出動時間は午前8時半~日没前までと定められているので、夜間に出動することはできません。また、悪天候の場合には、通常の出動時間内であっても飛べない場合があります。人命救助に大きな役割を果たすヘリコプターだけに、安全性が最大限に確保された上での出動となるわけです。 ドクターヘリの救命効果とは 救急車に比べてふだん身近に見ることのないドクターヘリですが、事故や災害の現場においてどのような威力を発揮しているのでしょうか?平成16年度厚生労働科学研究によると、ドクターヘリは早期に医師による救命治療を可能とするため、患者さんの救命や障害の軽減に大きな効果をもたらすといいます。 参考までに、下記の表を見てみましょう。ドクターヘリで搬送された患者さんのうち、死亡は363名となっています。これがもし、ドクターヘリではなく救急車や船などで長時間かかって搬送されていたとすると、496名が死亡したと推定されるということを表したものです。 社会復帰 中等度後遺症 重症後遺症 植物状態 死亡 合計 ドクターヘリ 872 246 89 22 363 1,592 陸水路推定 603 290 168 35 496 1,592 効果(%) 44.6 -15.2 -47.0 -37.1 -26.8 ― 資料:益子邦洋ほか「平成16年度厚生労働科学研究」、平成17年3月 ドクターヘリの先駆国である米国の546ヵ所拠点(04年)、24時間体制という充実ぶりには遠く及びませんが、ひとりでも多くの命を救うために、わが国におけるさらなるドクターヘリ導入の拡大が望まれます。 公開日:2008/02/18

「交通手段がなかった」こんな理由による救急車の出動件数が増加しています。救急車といえば本来、急病人や事故によるケガ人など、早急に医療機関で治療を受ける必要がある人を運ぶもので、救急車をタクシー代わりに利用するなど、もってのほかです。本来救われるべき命が危険にさらされています。そんな救急最前線の状況をお伝えします。 目次 年々増える救急車出動件数 救急車をタクシー代わりにも こんなときはどうすればいいの? 年々増える救急車出動件数 「1年間に50回近く救急車をタクシー代わりに呼んだ男逮捕」―こんなショッキングな見出しの新聞記事を目にすることも。救急車といえば本来、急病人や事故によるケガ人など、早急に医療機関で治療を受ける必要がある人を運ぶものです。ちょっと体の具合が悪い程度で呼ぶものではありません。ましてや「タクシー代がかかるから」などと、医療機関への交通手段として利用するなど、もってのほかです。 しかし現実には、救急車の出動件数は年々増加しています。東京都の状況を見ると、平成8年から18年の10年間で、1日当たりの出動件数が平均で610件も増えており、その背景には本当に必要な人が利用していないという状況があるようです。 東京都の救急車出動状況 平成18年 平成8年 比較 年間件数(約)68万7千件46万6千件22万件増加 1日当たりの平均件数1,882件1,272件610件増加 出動頻度46秒に1回68秒に1回 現場までの所要時間6分10秒5分18秒約1分増加 救急車をタクシー代わりにも それでは救急車を呼んだ人は、いったいどんな人だったのでしょうか。「消防に関する世論調査(平成18年)」によると、救急車を呼んだ理由は下記のとおりです。 消防に関する世論調査(平成18年) 自力で歩ける状態でなかった(52.0%) 生命の危険があると思った(28.8%) 夜間・休日で診察時間外だった(16.6%) どこの病院に行けばよいかわからなかった(8.1%) 救急車で病院に行ったほうが優先的に診てくれると思った(4.1%) 交通手段がなかった(3.6%) 3位以下の理由を見ると、まさに救急車をタクシー代わりに、安易に利用している様子がうかがえます。人口の高齢化で独居老人が増え、自分では判断がつかず、強い不安から救急車を呼ぶケースが増えているのかもしれません。核家族化により子育てに悩む母親が、赤ちゃんの容態が急変したことにびっくりし、つい救急車を呼ぶケースも考えられます。 しかし、そうした本来の目的外での利用が増えることで、本当に救わないといけない命が危険にさらされる状況まできています。 こんなときはどうすればいいの? もしあなたが、突然のケガや病気になったらどうすればよいのでしょうか。出血や痛みがひどく、重症か軽症かの判断がつけられません。通院をしたいが体調が悪く、医療機関まで行く手段がありません。救急車を呼ぶほどではないと分かってはいるものの、ほかに方法が考えつかない…そんなときに相談に応じてくれる公共機関があるのをご存知ですか? 例えば東京都なら、「#7119 救急相談センター」を設け、救急救命士の資格をもつ救急隊員OBや看護師が24時間体制で対応しています。電話をすれば、急病に対する処置や、ケガや病気の程度に応じたアドバイスをしてくれるほか、急を要すると判断した場合には救急車の出動の要請もしてくれます。通院や入退院など、緊急でない場合の医療機関への搬送を有料で行うサービスもあります。 ふだんからこうしたサービスに関する情報を持っておくことで、いざ!というときの備えにしましょう。ひとりでも多くの、本当に危険な命を救うためにも。 公開日:2007年11月26日

「かゆ~い!」イヤな蚊から身を守ろう! ますます寝苦しくなる夏。朝起きたら、真っ赤な刺し傷が…なんて経験は誰にでもあるだろう。 蚊は、まず発生源を防ぐことが予防のひとつ。家の周りに置いている空き缶や使っていないプランターなどに雨水を溜めておくのは禁物だ。梅雨の時期に、こまめに雨水を除去しておくことが快適な夏を過ごすポイントになる。 都会に増えている蚊 ●ヒトスジシマカ 一般に「ヤブカ」と呼ばれている蚊。水たまりから発生する。昼間みかける蚊の多くがこのヒトスジシマカ。 ●アカイエカ 春から晩秋にかけて発生。夜から日の出にかけてみられる。体長約5.5mm。耳元でうるさい羽音がするのはこの蚊。 ●チカイエカ 都心で増加中。地下水域から発生し、冬眠をしないやっかいもの。 蚊にさされたくないという人の強い味方になるのがスプレーやシートタイプなどの虫除け。ただし紫外線予防のために日焼け止めを塗っているときは気をつけたい。とくにシートタイプの虫除けの場合、せっかくの日焼け止めを拭きとってしまう恐れもあるからだ。そんなときは、両方の役割を果たしてくれる長袖の着用がベスト。最近は日焼け止めに、虫をよせつけにくい香料などを使った商品や腕、腰などにつけられる虫除けもあるので、上手に利用しよう。また、寝るときに重宝するのは「蚊帳」。一時期は姿を消していたが、改めてその良さが見直され、現代の生活環境に合わせたベッド用も売られている。 毒性の強い虫はこんな場所に潜んでいる 野山で注意したいのが大きな公園のわき道などにあるハチの巣。高い木の上や枝と枝の間にあることが多いが、意外にもスズメバチの巣は土のなかにあることも。知らずに近寄ってしまい刺されてしまうこともあるので注意が必要だ。スズメバチは何度か刺されるとアナフィラキシーショックが起こり、死亡するケースもある。スズメバチは巣を見つけたら、専門家に駆除を頼み、自分で処理をしないようにしよう。 毛虫はツバキやサザンカの木を好むが、実はスズメバチのえさとなるのがこの毛虫。毛虫の幼虫をみつけたときにも早めに駆除しておこう。 ハチや毛虫には毒性があるものもいるので、野山に行くときには帽子、長袖、長ズボン、手袋は必須。首周りにもタオルを巻いて徹底的にカバーしよう。これは草によるかぶれの予防にもなる。 海外では蚊が媒介する感染症に注意! 日本でも蚊が媒介する感染症は数例報告されているものの、蚊に対してそのような認識を持ち、予防を徹底しているという人は少ないのが現状だ。しかし海外ではそうはいかない。熱帯・亜熱帯地域を中心に、蚊が感染症の媒介役になってしまっているのだ。とくに注意すべきはマラリア、デング熱、ウエストナイル熱、日本脳炎の4つで、いずれも感染すると発熱や頭痛などが続く。旅行先の状況を事前に調べておくとともに、とくに蚊が多く発生する夕方の外出には携帯用の蚊取り線香や、虫除けスプレーなどを使い、長袖、長ズボンを着用しよう。 刺されたらすばやく応急処置を! 蚊やハチ、毛虫などに刺されたときにも、かゆみがひどいからといってかきむしってしまうと患部から細菌感染してとびひになってしまうこともある。昔から、ハチやブヨ、アブなどはアンモニアをつけると良いと言われているが、刺激が強すぎるので使用は避けたい。刺し傷の跡を残さないためにも、草むらや木の多い場所に行くときには、殺菌消毒剤と抗ヒスタミン剤(塗り薬)を持参して早めに対処を。子どもは「かいたらダメ」と注意していても、ついかきむしってしまうもの。夏場は爪を短めに切っておこう。 刺されたときの対処法 ●蚊 腫れがひどい場合は、絞ったタオルや氷で患部を冷やしておくのが効果的。 ●ハチ 針が刺さっていたら、毛抜きやガムテープなどに付着させて抜く。口で毒を吸わない。ハチの毒は水に弱いので、石けんでよく洗い、流水でよく洗って冷やす。スズメバチなどの大きなハチに刺されたときにはすぐに病院へ。 ●毛虫 触れてしまい、発疹が出たら、流水でていねいに流す。こすってしまうとかえって毒毛を皮膚に押し込んでしまうことにもなりかねないので、患部に毛が残っている場合には、テープで取り除く。腫れがひかない場合は患部を冷やして皮膚科へ。 ハーブで虫を寄せ付けない! ●ローズマリー油、ラベンダー油、ティートリー油、レモングラス油、シトロネラ油など 洋服や肌につけると効果的。ただし直接肌につけるときには、必ず精製水やホホバオイル、グレープシードオイルなどのキャリアオイルで薄め、事前にパッチテストをしてから。洋服も変色が気になるときは目立たない裏側などで確認してからにしよう。 ●ルー、ローズマリー、タンジー、サザンウッド、ワームウッドなどのハーブの束 部屋の壁に吊り下げたり、枕もとに置けば、虫が寄って来にくい。自分の好みの香りを選ぶことで、リラックスや安眠効果も得られる。 公開日:2007年7月23日

日本国内には、病気やケガがもとで顔にあざ・キズをもっている人が約80万人いるといわれている。そのあざやキズをかくす(カムフラージュ)のがカムフラージュメイクである。アザ、赤ら顔、火傷事故の傷、口腔がんの後遺症、リンパ管腫などの外観で悩む人は多い。国内外でのカムフラージュメイクにまつわる活動、課せられた役割を紹介しよう。 カムフラージュメイクのなりたちとは? カムフラージュメイクの原点は、第二次世界大戦時にあるといわれる。戦いで外傷を負った兵士に対し、医師とアメリカの国家資格をもった美容関係者(コスメトロジスト)が協力して治療を行ったのがはじまりだ。のち欧米では、さまざまな団体・個人を中心に、積極的な研究と活動が進められてきた。 例えばイギリスでは、30年ほど前から、英国赤十字社が国民に対し事業の一環としてカムフラージュメイクを実施。施術や指導が無料で受けられるほか、クリームなどの化粧品も保険の対象となっている。医療者も、社会復帰のワンステップとして認知するようになってきているという。 また、初期のカムフラージュメイク用化粧品が開発されたアメリカでは、付属施設として「外見センター」を設置する大学病院もあり、傷病が完治した後も、精神的な負担を軽減するのに一役買っているという。 生活・人生の質の向上にも影響 長い間医療は、キズや病気を治し、命を救うことを使命とみなしてきた。例えば交通事故にみまわれたとしよう。外見が変わるほどの傷跡や色素沈着が残ったとしても、キズが治癒し、機能面が回復した後は、治療終了とされるのが一般的ではないだろうか。退院後に社会復帰するにあたり精神的な苦痛がともなったとしても、それを解決するすべはなかったし、問題ととらえる医療関係者もいなかった。 カムフラージュメイクは、そのような場面における外見的治療(見た目のリハビリ)ととらえることができる。この「メイク」は、決して外見を飾るものではなく、キズやあざをカバー、あるいはカムフラージュすることによって心の苦痛を取りのぞくのが目的だ。 そこには、キズやあざをもった自らの外見を受け入れやすくするという効果も見いだされる。例えば、新しい人や環境との出会いの場面。そのような時にも、自信をもち、いきいきと、積極的に自己を表現することを手助けする。このことは、患者のクオリティ・オブ・ライフ(生活、人生の質)の向上にも大きく影響すると言えるのではないだろうか。 カムフラージュメイクと一般的なメイクの違い その目的が一般的なメイクとは異なるのにくわえ、カムフラージュメイクならではの特徴はほかにもある。 カムフラージュメイクは、キズやあざをもつすべての人のためのメイクである。男性、また、小学生が日常習慣として使用する場合もある。 またメイクの程度も、個人の好みで決められるわけではない。カムフラージュメイクで使われる化粧品は非常にカバー力があり、汗・水にも強いものが多い。一見してキズやあざがわからない程度までのメイクを日常習慣にしてしまうと、逆に団体旅行など、素顔になる機会が生じやすい場所に出られず、困ることもあるという。 近年は日本人の肌色にフィットする国産商品がインターネットなどでも購入できるようになってきたため、自分の肌の色に近い化粧品を選びやすくなっている。それでも、飲酒や気温の影響でうまくカムフラージュしきれなくなる場合もある。また商品の選択肢も、一般のメイク商品とはまったく比べものにならないほど少ないのが現状である。 日本での活動、そして課題 近年ではわが国でも、いくつかの団体・個人がカムフラージュメイクに取り組み始めている。 「外見上の違いにかかわらず、誰もが楽しく生きることのできる社会環境」を目指している特定非営利活動法人(NPO法人)「ユニークフェイス」では、セミナー形式での勉強会を開催するなど、専門家を育てる事業に乗り出している。 また、北海道を拠点に活動を展開している「SCS(スキンカモフラージュサービス)ネットワーク」では、英国赤十字社からノウハウを学んだ指導者が全国で普及活動を行っている。このほかにも、NPO法人やメイクアップアーティスト、医療団体など、さまざまな形でカムフラージュメイクが研究・普及されている。 テクニック面の課題としては、ただ厚く塗り隠すのではなく、ナチュラルな感覚でカバーし、表情を生かすことができるテクニックと商品を開発すること。子どもや男性でもなじみやすい、短時間で簡便にできるノウハウを探求することなどが挙げられる。 また、臨床的な研究が重要であるだけに、形成外科・皮膚科・内科・歯科そして精神科などの医師、看護師、心理・福祉・教育のプロフェッショナルが一体となってのチームワークも、今後は強く求められるようになるだろう。 一方社会には依然、「不理解」という課題が残されているという。悪気のない人々の驚きや好奇の視線も、キズやあざをもつ人の心を深く傷つける。カムフラージュメイクは、真に個性が受け入れられる社会への橋渡し役とも言えそうだ。 公開日:2006年1月23日

2002年11月。スカッシュ中の高円宮殿下が突然亡くなった。原因は心臓の動きが不規則になる不整脈「心室細動」である。この事件が発端となり、心停止などの患者に対する応急措置がおおいに重要視されるようになった。全国の消防署などでおこなわれる「救命講習」には、大勢の一般市民が参加。2005年の愛知万博では、こうした市民の働きにより一命をとりとめた観客もいる。とっさの事故にいつでも対応できるよう、ぜひ救命手当を覚えておこう! 目次 バイスタンダーの力で命を救え! 救命手当を覚えよう:Step1. 人工呼吸と心臓マッサージ 救命手当を覚えよう:Step2. AED(自動体外式除細動器)操作 こんなときには…? 講習はどこで受けられるの? バイスタンダーの力で命を救え! 119番通報してから救急車が到着するまで全国平均で約6分。最近は、119番通報の頻度が全国的に増えたため、平成14年度の平均は6.3分となっている(出典:総務省「平成15年版消防白書」) 。このような状況ではたして命は助かるのだろうか? カーラーの救命曲線は、心臓や呼吸が止まってからの時間経過と死亡率をあらわしたもの。心臓停止の傷病者を3分間放置すると、死亡率は50%となることがわかる。5分後ではさらに高率だ。救急車がきてくれるまで手をこまねいて見ていたら、大切な命が失われかねないことがわかるだろう。つまり、突然死を防ぐには、救急救命士や病院の医師だけでなく、その場に居合わせた人「バイスタンダー」の力が不可欠なのだ。 救命手当を覚えよう Step1. 人工呼吸と心臓マッサージ 1. 意識の確認 傷病者に近づき、耳元で「大丈夫ですか?」「もしもし」などと声をかけ、傷病者の肩を軽くたたく。 2. 救援を頼む 意識がなければ大声で「誰か来てください」と人を集める。そして、「あなたは、救急車を呼んでください」「あなたはAEDを持ってきてください」などと指示。 3. 気道の確保をする 頭部側の片手を傷病者の額に当て、もう一方の手(胸側)の人差し指と中指をあごの先に当てる。これを持ち上げて気道を確保する。ただし、下あごの柔らかい部分を圧迫したり、無理に頭を後ろに反らせたりしないこと。 4. 呼吸を調べる 気道を確保したまま、自分の顔を傷病者の胸側に向け、頬を傷病者の口と鼻に近づける。呼吸の音を確認するとともに、自分の頬で相手の吐く息を感じとる。 5. 人工呼吸をおこなう 呼吸がなければ、人工呼吸開始。気道を確保したまま、額に当てた手の親指と人差し指で傷病者の鼻をつまみ、自分の口を大きくあけて傷病者の口を覆うこと。息が漏れないようにして、ゆっくりと2回吹き込むのがコツ。 6. 循環のサインをチェック! 4.の要領で、呼吸をチェック。また、体になんらかの動きが見られないか10秒以内に調べる。 7. 心臓マッサージをする 循環のサインがなければ、直ちに心臓マッサージ開始。まず胸の一番下の肋骨を人差し指と中指で触れ、そのまま指を肋骨に沿って胸の真ん中まで移動させる。真ん中の頂点で指を止めたら、もう一方の手の付け根をこれに並べ、平行に置く。上からもう一方の手のひらを重ね、肘をまっすぐにして体重をかけ、胸を圧迫。大人は15回、子どもは5回繰り返す。 Step2. AED(自動体外式除細動器)操作 AED…電気ショックを与え、心臓の筋肉けいれんを回復させる医療機器。音声や文章メッセージなどで手順を教えてくれるので、小学生でも使用可能。2004年から一般市民の使用も認められており、駅や空港などに設置されるようになった。 1. AEDの電源を入れる AEDを傷病者の横に置き、ケースから本体を取り出すか、ケースを開ける。さらに電源ボタンを入れる。 2. 電極パッドを傷病者の胸部に貼る 傷病者の胸を開いたら、電極パッドの袋を開封してシールをはがし、粘着面を胸に貼る。パッドの一方は、右前胸部に、もう片方は左側胸部に。 3. 心電図を解析 電極パッドを貼り付けると「傷病者から離れるように」というメッセージが流れる。周囲の人たちにも「みんな離れて」と指示。解析が自動的にスタートする。 4. 除細動を行なう 除細動の指示が出たら、作動を開始。「電気ショックが必要です」などの音声メッセージが流れ、自動的に充電がおこなわれる。完了すると、「除細動ボタンを押してください」という音声が。周囲の人を離れさせたうえで、除細動ボタンをオン。 ※以後、除細動を繰り返すか作動を終了するかは、AEDの指示に従う。 こんなときには…? ●雨が降ってきた… 肌が水で濡れているとAEDが作動しない。タオルなどで水滴を拭き取ろう。 ●傷病者の家族が体にとりすがっている… 肩から上に外傷があると思われる場合は、傷病者の体をゆすったり動かしてはならない。また、AEDを通電するときは近くにいると危険。ただちに離れさせる。 ●傷病者に胸毛がある… こうした場合は電極パッドがうまく貼れない。一枚のパッドを使って胸毛を剥がし、別の電極パッドを装着しよう。 講習はどこで受けられるの? 全国の消防署では、一般市民を対象とする「普通救命講習」や「普通救命(自動体外式除細動器業務従事者)講習」「上級救命講習」などをおこなっている。詳しくは消防署や、自治体の防災窓口などに問い合わせるとよい。いざというときに困らないよう、ぜひプロのコーチを受けよう! 公開日:2005年11月7日

夏になると活動的になるのは人間だけではない!害虫もさかんに動き回るのがこの季節。もしもアウトドアで、自宅で、害虫に遭遇してしまったら!?警戒すべき蚊やダニ、毛虫、ムカデの生態や、刺されたときの対処法を知っておこう。 目次 蚊 ~感染症に注意! ダニ ~アレルギーの仕掛け人 毛虫 ~近づいただけで炎症を起こすことも ムカデ ~物陰に潜むヒットマン ●最近は街中にも進出!ヒトスジシマカ(ヤブカ) 活動はおもに昼。逆に夜になると見られなくなる。生息しているのは、おもに雑木林や竹ヤブなどだが、最近は公園や人家など街中にも少なくない。 ●夜のハンター アカイエカ 夜間に吸血し、屋内にも侵入。しつこい羽音で安眠を妨げる。近くに獲物がいなければ、半径1キロ近くも飛び回り、ターゲットを探す。 ●都会でも増加中! チカイエカ 低温に強く、なんと冬も活動する。よく見られるのは、水洗トイレの浄化槽や、ビルの地下、地下鉄の線路際の溝などの水溜り。最近は都心でも増加中だ。 子どもは要注意!?どんな人のところに集まりやすい? 蚊をおびき寄せているのは、人間が発する二酸化炭素やにおい、熱、汗とともに分泌される物質など。したがって、体温が高めで、新陳代謝により汗や二酸化炭素をたくさん排出する子どもは刺されやすい。また、血液型がO型の人が最も蚊に好まれるという調査結果もある。これはO型の血液中に含まれる赤血球表面に花の蜜に近い物質がついているせいだとか。 感染症に注意! 蚊に刺されるということは、腫れ、かゆみだけの問題ではない。実は、蚊はさまざまな感染症の病原体を運ぶ怖い虫。思わぬ病気にかかることもある。次に挙げる感染症は、 日本国内でほとんど見られないが、海外旅行先などでは感染する可能性もある。 日本脳炎 流行地域はアジアなど。媒介するのはコガタアカイエカ。 デング熱南米、アフリカ、アジアなどで多い。ヒトスジシマカなどにより感染。 マラリアアジアやオセアニアなどで多い。ハマダラカ属の蚊が媒介。 ウエストナイルウィルス熱症アメリカで多い。イエカ属の蚊により感染。 黄熱病アフリカで見られる病気。ネッタイシマカが媒介。 ●新しい畳にうじゃうじゃ ツメダニ 新築だからと安心してはいられない。ツメダニは、比較的新しい家屋や、代えたばかりの畳で大発生することがある虫。刺されると8~48時間後に赤く腫れ、かゆみが起こる。 ●アレルギーの仕掛け人 ヒョウダニ 気管支喘息やアレルギー性鼻炎を引き起こすのが、ヒョウダニだ。寝具やカーペットなどほこりがたまる場所に繁殖する。糞や死骸がアレルゲン(アレルギーのもと)となるケースも。 ●刺されていることに気づかない!?マダニ ペストに似た野兎病、慢性関節炎を引き起こすライム病などを引き起こす、恐ろしいダニ。だが、刺されてもかゆみが起こらず、まったく気づかないことがある。 刺された場合は、あわてて引き抜いたりせず、周辺部の消毒を。すぐに皮膚科を訪ね、取り除いてもらおう。夏から秋にかけて、山林や藪などで刺されやすい。 ●疥癬を起こす ヒゼンダニ かゆい疥癬の犯人がこれ。患者との接触や、ネコなどのペット、衣類や寝具を介して伝染する。刺されやすいのは、手指の股、肘の内側、わきの下、乳房の下、陰部など。1ヵ月くらいで激しいかゆみが起こる。 かきむしると、細菌感染や炎症を起こし悪化しやすい。すぐに皮膚科を受診しよう。できれば、伝染しやすい家族も早めに診察を受けたほうがよい。 ●ご注意!大発生中のチャドクガ 異常気象のせいか、最近おおいに増えているチャドクガ。刺されると次第に炎症が広がり、猛烈なかゆみに襲われる。 発生のピークは毎年6月と9月。山茶花、椿、茶などのツバキ科の植物に生息することが多い。触れた場合はもちろん、近づいただけで毛が皮膚に付着し、炎症を起こすことも。 「洗濯物を取り入れるときは必ずよくはたく」「外で見かけたら、帰宅後すぐにシャワーを浴びる」など、予防策を。刺されたら、早めに皮膚科を受診しよう。 ●物陰に潜むヒットマン ムカデ ベランダや庭のプランター下などに潜んでいることが多い。刺されると激痛が走り、患部が大きく腫れあがる。 刺された場合は、危険なのですぐに引き離し、頭部を叩きつぶすこと。その後、患部の毒を流水に浸しながら徹底的に絞り出そう。こうした応急処置の後、なるべくすぐ専門医を訪ねるとよい。 ハイキングなどで野山や河原に遊びにいく場合は、できるだけ肌を露出しないことが大切。 長袖の上着、長ズボン、帽子の着用は必須だ!また、虫よけスプレ-や殺虫剤を使うとさらに効果的。たかが虫と侮らず、しっかりと対策を心がけよう。 公開日:2005年8月15日
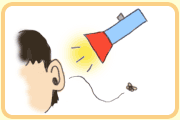
思いもよらない、突然の事故。こんなとき、ついあわてふためき、右往左往してしまう人も多いのでは?あらかじめ応急処置を心得ていれば、落ち着いて対処できるはず。家庭内で起こる、身近なトラブルの救急法を知っておこう。 目次 のどに物がつまった! ペットにかまれた・ひっかかれた! 目に異物が入った! 耳に異物が入った! 釘やとげが刺さった! 感電した! やけどした! 鼻血が出た! 心臓マッサージをマスターしよう のどに物がつまった!…子どもやお年寄りにありがちの事故 ●顔を横に向けさせ、口をあけて調べる。このとき、指にハンカチなどを巻いてケガをしないように防御を。 ●相手の頭を胸より低くし、片方の手のひらで胸を支える。さらにもう片方の手のひらの下のあたりを使って肩甲骨と肩甲骨の間をすばやく4、5回叩く。万が一意識がないときは、すぐに救急車を! 咳が出ている場合はそのまま続けさせ、異物が自然に出るのを待とう。 ペットにかまれた・ひっかかれた!…ネコやハムスターによる感染症にご注意! ●水道の流水と石鹸で傷口をよく洗う。 ●腫れていたら、水で湿らせたタオルや氷のうで冷やす。出血が激しいときはガーゼやハンカチで傷口を強く圧迫し、まずは止血を。 ●オキシドール、ヒビテン液などの消毒液で消毒し、ガーゼで保護する。 ネコやハムスターによるケガは、リンパ節が腫れる「ネコ引っかき病」や、発熱などが起こる「鼠咬症(そこうしょう)」といった病気に発展する恐れも。犬にかまれた場合は、傷が見た目より深いこともあり、化膿する危険があるので要注意。いずれの場合も早めに医療機関へ。 目に異物が入った!…水で洗い流すのが基本 ●目を閉じて数回まばたきをし、涙とともに流す。子どもの場合は目頭を指で押さえると涙が出やすい。 ●洗面器に水をはり、顔をつけてまばたきを繰り返す。 化学薬品の場合は、水道水ややかんの流水、シャワーなどの多量の水で洗い流そう。 とがったものが入った場合は角膜を傷つける恐れがあるため、家庭では処置しない。ガーゼなどで目をおおい、すぐに眼科へ! 耳に異物が入った!…子どもがいたずらして取れなくなってしまうことも ●耳を下に向け、うしろ上方にひっぱりながら頭の反対側を軽く叩く。 虫が入ったときは、暗い場所で耳をうしろ上方に引っ張り、懐中電灯で照らして虫が出てくるのを待とう。 水が入ったときは、入ったほうの耳を下にして片足で飛び跳ねる。または綿棒で水分を拭き取ってもよい。 釘やとげが刺さった!…古釘の場合は感染症を警戒して ●引き抜いて消毒液で消毒を。その後、ガーゼや清潔な布で覆う。とげがなかなか抜けないときは、5円玉か50円玉の穴を患部に押し当てると抜きやすい。 釘のばあいは傷が深い場合が多く、感染もしやすいので、念のため受診を。 感電した!…老朽化した電気器具、コンセントのいたずらが原因に。電流が強い時は危険! ●すぐに電源を切る。 ●耳もとで呼びかけたり、軽く肩を叩いたりして、意識があるかどうか確認する。 ●首をねじらないよう、注意しながら下あごを持ち上げ、気道を確保する。 ●鼻や口に耳を近づけ呼吸の有無を調べ、息がないようなら、人工呼吸や心臓マッサージをおこなう。意識や呼吸があれば、安静に寝かせ、救急車を待つ。 見た目は元気そうでも、内臓にダメージを受けていることが。すぐに受診しよう。 やけどした!…とにかく冷やそう やけどは、大人で体表の20%、子どもやお年寄りだと体表の10%に及ぶと生命の危険があると言われている。 ●患部を刺激しない程度の強さで水道水をかけ、十分に冷やす。めやすは10~15分。痛みや熱さを感じなくなるまで続ける。 ●冷やしたら、薬などは塗ったりしないこと。ガーゼなどで覆い、ただちに医療機関を受診。 服の上からのやけどなら、衣服の上から流水をかける。衣服を脱がせようとすると、癒着している皮膚をはがしてしまうことがあるので注意。 化学薬品によるやけどは、皮膚がはがれたりするので、無理に拭いたり刺激を与えたりしない。流水で患部を洗い流し、ガーゼで覆う。ただし、生石灰やマグネシウムがかかった場合は、水に反応すると熱を生じるので絶対に水をかけないこと。粉をはらい、医療機関へ。 鼻血が出た!…上を向くのはタブー! ●やや下を向いて鼻の下のほうをつまみ、3分ほど待つ。 ●脱脂綿をつめ、鼻の上部を冷やす。あおむけになったり、首の後ろを叩くのはタブー!鼻をかむのもよくない。 大人の鼻血は、動脈硬化や高血圧、糖尿病などが原因の恐れも。 心臓マッサージをマスターしよう STEP1:圧迫部位を探す 患者の肩の辺りにひざまづき、下半身側にある手の人差し指と中指をわき腹に乗せる。肋骨の一番下のふちから肋骨に沿って胸の真ん中に指を移動させていくと、縦に走る胸骨の下端にあたる。ここが肋骨と胸骨の交差するくぼみの部分。中指をこのくぼみに置いたとき、人差し指のある胸骨の真上が圧迫部位となる。 STEP2:マッサージをおこなう 圧迫部位に片方の手のひらの付け根を置き、もう一方の手のひらを上に重ねて指を組む。真上から体重をかけて垂直に圧迫する。続いて胸に手のひらをつけたまま力を抜く。肘は曲げず、指先をそらせて。1分間に100回くらいのペースがベスト。 公開日:2004年5月10日

夏といえば「蚊」。そのかゆさに苦労させられている人も多いだろう。蚊に刺されないための予防法と対処法を紹介。 目次 蚊に刺されると、なぜかゆい? 蚊に刺されやすいタイプって? かゆ~い!でも、掻いちゃダメ!どうして? 化膿してしまったら皮膚科へ行こう 蚊に刺されると、なぜかゆい? 外に出たら蚊に刺されずにはいられない。それが夏というものだ。ところで、 なぜ、蚊に刺されるとかゆいのだろうか? 人の血液は空気に触れると固まる性質がある。しかし、それでは蚊にとって不都合なため、唾液を注入する。蚊の唾液には凝血を防ぐ物質や痛みを和らげる物質が含まれているのだ。唾液が入ると皮膚でアレルギー反応を起こすため、人はかゆみを感じる、というわけだ。 蚊ってこんな生き物 日本には100種類くらいの蚊がいるが、その中でも人を刺すのは「ヒトスジシマカ」と呼ばれる体が黒と白のシマシマ模様の蚊(やぶ蚊とも言われる)か、赤みがかった「アカイエカ」と呼ばれるものがほとんど。また、人を刺すのは雌だけ。これは、普段なら蚊は花の蜜や果汁、木の樹液などを餌にしているのだが、産卵期の雌は高たんぱくの栄養源が必要となるため、人などの血を吸うのだ。 蚊に刺されやすいタイプって? 同じ場所にいるのに、いっぱい刺される人と、あまり刺されない人がいるような気がするが、蚊に刺されやすいタイプというのはあるのだろうか? 一説によると、血液型がO型の人は刺されやすいと言われている。確かにこれまでの研究で、O型の人が他の血液型の人より刺されやすい、という結果が報告されている。それは、O型の血液の赤血球の表面についている血液型物質が花の蜜と非常に近いからだというのだ。 しかし、実際には蚊に刺されやすいかどうかは他の要素も大きく関係するため、O型でも刺されにくい人もいれば、その他の血液型でもよく刺される人もいる。 また、蚊は人が吐き出す二酸化炭素をキャッチしてより濃度が高いほうへ近寄って行く性質がある。そのため、お酒を飲んだ後は呼気の中の二酸化炭素が増えているので、より刺されやすくなる。 そのほか、汗っかきな人、体温が高い人も刺されやすいとか。ちなみに、子供は大人より体温が高いケースが多いため、子供のほうが刺されやすい。 ただし、これらはあくまでも「それ以外の人は刺されない」というわけではないので、悪しからず。 かゆ~い!でも、掻いちゃダメ!どうして? 蚊に刺された所を掻くのはなんとも言えない快感がある。しかし、実際には掻けば掻くほどさらにかゆくなり、ついには掻きむしってしまうことがある。まさに悪循環。大人でもかゆみを我慢するのはストレスになるほどだから、ましてや幼い子供ならなおさら。 では、なぜ、かゆいときに掻いてはいけないのだろうか。 それは、ひどく掻き過ぎると皮膚炎を起こしてしまうから。さらに、掻き壊した皮膚から細菌が入ると化膿したりして治りが悪くなる。子供の場合、蚊に刺された所を掻いているうちにとびひ(伝染性膿痂疹)になり、それがさらに火事の飛び火のごとく、数日であっという間に広がってしまうことがあるのだ。とびひは感染しやすいため、夏にはプールや水泳を禁止されて悲しい思いをすることもある。 かゆくても掻いてはいけない。かゆい所を流水や氷でしっかり冷やせば、かなりかゆみは治まる。また、市販されているかゆみに貼るシールを利用するのも手。幼い子供なら、爪を短く切っておくことも忘れずに。 化膿してしまったら皮膚科へ行こう 皮膚の炎症がごく限られた部分でほかに特別な症状が見られない場合には、市販薬の塗り薬などで様子をみてもよい。しかし、それでも炎症が治まらなかったり、範囲が広がってきた場合には、その薬を塗るのはやめて、皮膚科へ行こう。判断に迷う場合にも、念のため、病院へ行っておこう。 皮膚科での治療は塗り薬が基本で、症状によっては内服や注射、点滴などがある。 塗り薬(外用薬)には、副腎皮質ホルモン(ステロイド)外用薬、抗ヒスタミン薬などがよく使われる。 ●副腎皮質ホルモン外用薬 ステロイドには抗炎症作用がある。副作用が強いと思われ、敬遠されがちだが、広範囲、あるいは長期間使用を避けるなど、使用方法を間違わなければ効果の高い薬だ。 ●抗ヒスタミン薬 ヒスタミンとは、体内でかゆみのもとになる物質であり、抗ヒスタミン薬はかゆみを抑える薬。ちなみに、外用薬としてではなく、内服薬あるいは注射などでヒスタミンを使用すると、ねむくなったりのどが渇くなどの副作用があるため、車の運転をする人は注意しよう。 症状に合わせて外用薬や内服薬を処方してもらえるので、たかが虫刺されと思わず、病院へ足を運んでみよう。 公開日:2003年8月25日

夏に多い虫刺されの中でも、とくに注意したいのが蜂。蜂に刺されると、呼吸困難に陥り、死に至ることも。虫刺されの予防法と対処法を紹介。 目次 知っておきたい!蜂から身を守る方法 蜂に襲われないためには? 蜂に刺されてしまったら? ブヨ、ダニ、毛虫にも気をつけて 予防の基本は肌を露出しないこと 知っておきたい!蜂から身を守る方法 夏はキャンプや山登り、川遊びなどアウトドアが楽しい季節。普段の生活から離れて違った経験ができるのは、アウトドアならではの快感だろう。しかし、楽しみと背中あわせに、多くの危険も潜んでいる。そのひとつが「虫刺され」で、痛みやかゆみなどの不快な思いをさせられてしまう。なかでも、蜂は命に関わる場合もあるので注意が必要となる。 一般に、人を刺して問題となるのは、攻撃性の強いスズメバチ科の蜂。特に8月から10月は、被害が最も多くなる時期で、野山に限らず、都市でも多くの被害が報告されている。 蜂と聞くと、その鋭い毒針で刺され、毒が回って死に至ると思う人も多いかもしれない。しかし、毒そのものが、直接命に関わることはない。 最も怖いのは、アナフィラキシーと呼ばれるショック症状。蜂の毒に過敏に反応するアレルギーを持った人は、くしゃみやじんましんなどの症状が出ることがあり、ときに呼吸困難や血圧低下などを起こし、危険な状態になることもある。アナフィラキシーショックは極めて短時間で起こるので、少しでも様子がおかしいと感じたら、救急車を呼ぶなど速やかに対処するようにしよう。 しかし、こうした反応を示す人は、蜂毒アレルギーの人に限られる。一般には、刺された所が激しく痛み、赤く腫れあがるというのが、蜂に刺された場合の主な症状として挙げられる。 蜂に襲われないためには? 蜂は、ある一定の距離以上近づくと襲ってくるため、蜂の巣を見つけたらまずは近づかないこと。もし、蜂が近くに来ても、追いかけたり腕を振り回したりせず、じっとしておこう。むやみに動くと蜂は攻撃されたと思い、興奮して威嚇してくる。余計に刺されてしまわないために、蜂を刺激しないことが大切だと言える。 また、蜂は黒い色を好むという傾向がある。そのため、髪の毛や目などを襲ってくることがあるので、頭を隠すように低い姿勢を取ろう。黒や花柄の服も標的になりやすいので、避けた方がよい。 さらに、蜂は匂いのするものを攻撃する性質がある。香水や匂いのキツイ化粧品、整髪料などの使用を避けよう。 蜂に刺されてしまったら? 毒液は水に溶けやすいため、蜂に刺されたら、まず傷口を流水でよく洗い流し、傷口から毒を絞り出そう。口で吸った場合、毒は必ず吐き出すようにすること。そして、ステロイドを含有したかゆみ止め軟膏(ステロイド軟膏)を塗って病院で診てもらおう。 蜂に刺されたら、アンモニア水やおしっこをかけるとよいという考えもあるようだが、蜂の毒は中性に近く、アンモニアで中和するのは効果がないと言われている。 ブヨ、ダニ、毛虫にも気をつけて 蜂のほかにも、刺されると厄介な虫がいる。これらの虫は野山に多いのはもちろんだが、どんな虫がどこにいるのか、刺されたときはどう対処すればよいのかを覚えておこう。 ブヨ ●どんな虫? ブユ(蚋)ともいう。体長3~5ミリ程度の黒い虫。ブヨの幼虫は小川や渓流で発育し、メスの成虫が吸血する。 ●刺されたときの特徴 刺されたときはちくっとした痛さで、蚊に似ている。しかし、蚊のかゆみが30分程度で治まっていくのに対し、ブヨのかゆみや痛みは徐々にひどくなっていく。刺されてから2~3日は刺された所が腫れあがり、熱を持つほど。人によっては頭痛や発熱が起きることもある。1週間ほど、かゆみと痛みとの戦いになる。 ●対処法 早めにかゆみ止めの軟膏(ステロイド軟膏など)を塗るとよい。特に、子供の場合掻きむしってしまうと、そこから細菌が入り、化膿して二次感染を起こす原因となる。かゆみがひどい場合には、皮膚科などでかゆみ止めの内服薬を塗り薬と併せて処方してもらうと楽になる。熱を持っているときには、冷やすとかゆみや痛みが和らぐこともある。 ダニ ●どんな虫? ダニの生息域は実にバラエティに富んでいて、家の中だけでなく、藪の中にもいる。 ●刺されたときの特徴 ダニの口は鋭くとがっているため、皮膚に食い込んでくることもあり、かなりやっかいだと言える。ダニの中でも野山にいるマダニは、人に食いつくとなかなか離れず、発見が遅れると頭部が体内に残って化膿してしまうこともある。 ●対処法 食いついているのを発見したら、無理やり取らず、ピンセットや毛抜きで咬器が残らないように取り除くこと。咬まれた後、数日から数週間後に発熱・発疹・下痢などの症状が現れた場合は、重症熱性血小板減少症候群(SFTS)などの感染症の恐れがある。早めに病院を受診して、ダニに咬まれたことを医師に伝えよう。 毛虫 ●どんな虫? 蛾やその幼虫である毛虫にも毒を持ったものがいて、どこにでも生息している。身近な所では、サザンカや椿の木につくチャドクガの幼虫(毛虫)に刺されやすいので要注意。 ●刺されたときの特徴 毛虫の毒のある毛や、毒蛾のりん粉に触ると、ひりひりとしてだんだん強いかゆみを感じるようになる。触った所がぷつぷつと赤く腫れるのが特徴。また、毛虫や毒蛾を見かけなくても、毛やりん粉が風で飛ばされ、洗濯物などにつき、それを着たときに刺されることもある。 ●対処法 刺されたら、流水で洗い流すかテープなどを当てて毒針毛を除く。そして、早めにかゆみ止めのステロイド軟膏などを塗る。 予防の基本は肌を露出しないこと ちょっとくらい刺されても仕方がないと、甘く考えないようにしたい。かゆいとついつい掻いてしまい、そこから細菌が入って化膿してしまうこともある。備えあれば憂いなしと思い、予防するに越したことはない。 ●長袖・長ズボン 肌の露出部分が多ければ、それだけ刺される確率も高くなる。夏はつい露出の多い服を着がちだが、野外で遊ぶときにはできるだけ長袖・長ズボンを着用しよう。これだけでもかなり効果がある。 ●帽子・手袋 帽子や手袋も虫よけには効果的。さらに、顔の前に垂らす網がついているタイプのものなら顔の虫よけもできる。 ●虫よけのスプレーやティッシュ 外に出る前に防虫剤を肌の露出部分にかけておくと、ブヨや蚊を避けられる。ただし、スプレータイプは顔に直接かけると目や口に入ってしまうので、一度手のひらにかけてから顔に塗るようにしよう。顔や幼い子供には、より使いやすい虫よけティッシュを利用するのもよいだろう。 公開日:2003年8月25日

熱中症は、ちょっとした注意で防ぐことができます。熱中症予防のために、普段から心掛けておきたいことは?さっそく今日から試してみましょう。また、「熱中症かもしれない」と思ったら、まずまっ先にしなければならない基本中の基本をまとめました。いざというときのために、覚えておきましょう。 目次 熱中症にならないために 熱中症になってしまったら 回復後もしばらくは静かにすごそう 熱中症にならないために ●体調を整える 睡眠不足や風邪ぎみなど、体調の悪いときは暑い日中の外出や運動は控えましょう。 ●服装に注意 通気性の良い洋服を着て、外出時にはきちんと帽子をかぶりましょう。 ●こまめに水分補給 「のどが渇いた」と感じたときには、すでにかなりの水分不足になっていることが多いもの。定期的に少しずつ水分を補給しましょう。特に夏場は汗と一緒に塩分が失われることを考えると、スポーツドリンクなどがおすすめです。 ●年齢も考慮に入れて 体内の機能が発育途中の子供や、体力が衰えはじめた高齢者は熱中症になりやすい傾向があります。年齢を意識して、予防を心がけることも大切です。 熱中症になってしまったら 「熱中症かもしれない」と思ったら、まずまっ先にしなければならない基本中の基本をまとめました。いざというときのために、ぜひ、覚えておきましょう。 ●涼しい日陰やクーラーの効いた室内などに移動する ●衣類をゆるめて休む ●体を冷やす 氷や冷たい水でぬらしたタオルを手足に当てます。氷や冷たい水がない場合は、タオルやうちわ、衣服などを使ってあおぎ、風を送って冷やしましょう。 ●水分を補給する このとき、水分だけではなく、汗によって失われた塩分も補給する必要があります。スポーツドリンクなどを少しずつ何回にも分けて補給しましょう。 ここまでは、自分でもできる応急処置です。軽い症状の場合はこれで良い場合もありますが、気分が悪くなるほどなら、ここから先は、周囲の人にサポートしてもらう必要があります。あなたの家族や友人・知人が熱中症になったときのことを考えて、ぜひ頭に入れておきましょう。また、レジャーなどにでかけるときは、タオルや冷たい水を入れた水筒、スポーツドリンクや日陰をつくれるようなパラソル、レジャーシートなどを持参しましょう。 ●筋肉がけいれんしているなら(熱けいれん) けいれんしている部分をマッサージします。また、体の特定の部分(例えば脚など)が冷えているなら、その部分もマッサージしましょう。 ●皮膚が青白く、体温が正常なら(熱疲労) 心臓より足を高くして、あおむけに寝かせます。水分が摂れるなら、少しずつ薄い食塩水かスポーツドリンクを何回にも分けて補給します。 ●皮膚が赤く、熱っぽいなら(熱射病) 上半身を高くして座っているのに近い状態で寝かせ、とにかく体を冷却します。首、脇の下、足のつけ根など、血管が皮膚表面に近いところを氷などで集中的に冷やします。氷がない場合は、水を体にふきかけ、風を送って冷やします。アルコールで体を拭くのも良いでしょう。このとき注意したいのは、体の表面だけを冷やしてふるえを起こさせないことです。 ●意識がはっきりしない場合は 反応が鈍い、言動がおかしい、意識がはっきりしない、意識がない。こういった場合はすぐに救急車を呼びましょう。同時に、応急処置をします。また、意識がはっきりしない、もしくは意識がない場合の水分補給は厳禁です。吐いてしまった場合にのどを詰まらせないよう横向きに寝かせましょう。 ●症状が回復しても必ず病院へ 回復したつもりでも体内に影響が残っていたり、再発のおそれもあります。熱中症になったら、回復した後でも必ず病院で診てもらいましょう。 回復後もしばらくは静かにすごそう 熱中症は、回復してしまえば終わり、というものではありません。一説によると、熱中症になった経験のある人は熱中症になりやすいともいわれています。 また、熱中症で体温が高くなると、大腸菌でつくられた内毒素が血液中に漏れ出て、体温が正常に戻っても体の抵抗力が弱まるという研究結果もあります。 熱中症になった後は、病院を受診して大事をとるとともに、しばらくの間は体をいたわる生活をする必要があるようです。くれぐれも「もう大丈夫」とばかりに、翌日からまた活発に活動をはじめる、なんて無謀なことをしないようにしましょう。 こんな症状があったら熱中症を疑ってみて 公開日:2003/08/11

毎年、夏になると話題にあがる「熱中症」。炎天下の屋外だけでなく、室内でも熱中症になる危険はあります。「自分はならない」と高を括って、対策を怠っている人も多いかもしれません。酷くなると生命の危険を伴う可能性のある熱中症。自分の対策もそうですが、周囲の人が熱中症になった時に、正しい対処が素早くできるように、原因と対処法を理解しておくことが大切です。 目次 生命の危険もある「熱中症」とは 熱中症のメカニズム こんな症状があったら熱中症を疑ってみて 生命の危険もある「熱中症」とは 夏真っ盛り。バカンス気分も満開のこの時期、毎年ニュースにのぼってくるもののひとつに「熱中症」があります。「車内で留守番をしていた子どもが熱中症で重体」「海辺でバーベキューをしていた会社員が熱中症で倒れた」…。 毎年のことだけに、熱中症については多くの人がよく知っているように感じられますが、さて、あなたは、熱中症について、また、その原因や予防、対処法を知っているでしょうか!? 「熱中症」は日射病や熱射病などの総称で、 「高温下での運動や労働のため、発汗や循環系に異常をきたして起こる病気。体温上昇、発汗停止とともに虚脱・けいれん・精神錯乱・昏睡などを起こし、生命の危険を伴うこともある」とされています。 日差しが強く、気温がぐんぐん上昇する夏場は思いがけず症状の進行も早いので要注意です。 熱中症のメカニズム 熱中症を引き起こすそもそもの根底には、ヒトの体温を調節するメカニズムがあります。熱中症のメカニズムを体温調節の仕組みから見てみましょう。 1. 皮膚の表面から空気中へ熱を放出する 2. 汗をかき、その汗が蒸発するときに熱を奪うはたらき(気化熱)を利用する 体温よりも気温が低ければ、皮膚から空気中へ熱が移りやすく、体温の上昇を抑えることができます。また、湿度が低ければ汗をかくことで熱が奪われ、体温を上手にコントロールすることができます。 しかし、気温が体温より高くなると、空気中への熱の放出が難しくなるため、体温調節は発汗だけに頼ることになります。ところが真夏日によくあるように、気温が高いばかりでなく、湿度も75%以上になると、汗をかいても流れ落ちるばかりでほとんどほとんど蒸発しなくなります。そのため、発汗による体温調節すら事実上できなくなってしまうのです。 また、体温が37℃を超えると皮膚の血管が拡張し、皮膚の血液量を増やして熱を放出しようとします。しかし、このとき体温がさらに上昇し、発汗などによって体の水分量が極端に減ると、今度は心臓や脳を守るために血管が収縮しはじめます。つまり、ここでも熱が放出できなくなってしまうのです。 熱中症は、こうして体温を調整する機能がコントロールを失い、体温がグングン上昇してしまう機能障害です。実は、炎天下ばかりでなく、室内で静かに過ごしていても起こり得る病気。実際、高齢者が室内で熱中症になって倒れているのを発見されるというケースも少なくありません。 体温より気温が低く、湿度も低い場合 体温より気温が高く、湿度も高い場合 こんな症状があったら熱中症を疑ってみて 熱中症は、ほぼ次の4つに分類されます。 熱中症の分類 症状 主な原因 熱失神 めまいがしたり、失神したりする。 高温や直射日光によって血管が拡張し、血圧が下がることによって生じます。 熱けいれん 暑いなかでの運動や作業中に起こりやすい、痛みを伴った筋肉のけいれん。脚や腹部の筋肉に発生しやすい。 汗をかくと、水分と一緒に塩分も失われますが、この熱けいれんは血液中の塩分が低くなり過ぎて起こる症状。水分を補給しないで活動を続けたときはもちろん、水分だけを補給したときにも発生しやすくなります。 熱疲労 たくさんの汗をかき、皮膚は青白く、体温は正常かやや高め。めまい、頭痛、吐き気、倦怠感を伴うことも多い。 体内の水分や塩分不足、いわゆる脱水症状によるものです。死に至ることもある熱射病の前段階ともいわれ、この段階での対処が重要となります。 熱射病 汗をかいておらず、皮膚は赤く熱っぽく、体温は39℃を超えることが多い。めまい、吐き気、頭痛のほか、意識障害、錯乱、昏睡、全身けいれんなどを伴うこともある。 水分や塩分の不足から体温調節機能が異常をきたした状態です。そのままでは死に至ることもあります。極めて緊急に対処し、救急車を手配する必要があります。 ちなみに、よくいう「日射病」は、医師によって見解が異なります。熱失神=日射病とする説、日光によって熱けいれんなどの症状を起こした場合を日射病とする説などがあるようです。いずれの場合も、熱によって引き起こされる機能障害であり、すばやい対処が症状を悪化させない重要なポイントであることに変わりはありません。 また、「熱中症は夏だけの病気」ではありません。激しいスポーツや重労働の場合は季節を問わず、いつでも起こる可能性があります。例えば冬に暖房のよく効いた室内で厚着をしていて起こる場合もあります。 熱中症が危険なのは、自分では「ちょっと体調が悪い」「少し気持ちが悪い」程度と思っている間に症状が進んでしまうケースも多いから。周囲の人の気遣いに「大丈夫」と答えたすぐ後に倒れてしまう場合もあります。 毎年被害が跡を絶たないのは、自分で気づきにくい、または「たいしたことはない」と感じてしまうことが多いからでしょう。 炎天下や暑い場所に長くいる間は、自分で気をつけるのはもちろん、周囲の人間同士で気をつけ合うことが何より大切です。 知っておこう!熱中症の予防と応急処置 公開日:2003/08/11

なかなか消えない傷あと。肥厚性瘢痕、ケロイドの治療法をご紹介します。いずれも長期間の治療になります。副作用などが起きるケースもあるので、医師の説明をよく聞いて進めていきましょう。 目次 肥厚性瘢痕、ケロイドの治療法 飲み薬(リザベンなど) ぬり薬(ヘパリン類似物質、ステロイドなど) 圧迫治療 このほかの治療法 肥厚性瘢痕、ケロイドの治療法 肥厚性瘢痕、ケロイドの治療には、さまざまな方法があります。しかし、いずれも何ヵ月もかかる長期間の治療になるので根気よく続けることが大切です。また、体質によっては治療が合わず、副作用などが起きるケースもあります。医師の説明をよく聞いて進めていきましょう。 飲み薬(リザベンなど) もともと気管支ぜん息やアレルギー性鼻炎、アレルギー性皮膚炎の治療薬として開発された薬ですが、ケロイドの治療にも有効であることがわかり、医療現場で実際に使用されています。 ケロイドによる痛みやかゆみを抑えるほか、長く服用を続けることで、ケロイドの赤みが薄れたり、盛り上がりが平らになるなどの効果もあります。副作用が現われる確率も低いようです。とはいえ、まったくないわけではないので、医師と相談しながら続ける必要があります。 ぬり薬(ヘパリン類似物質、ステロイドなど) ケロイドに直接塗ることで、かゆみや痛みを抑えたり、ケロイドの赤みや盛り上がりを治す薬も多種類あり、それぞれ効果が確認されています。 ただし、アトピー性皮膚炎の治療にも使われているステロイド剤など、副作用の多い薬もあるので、病院で処方を受けるときは、副作用の有無や薬の使い方などをきちんと医師に確認し、使用法をしっかり守ることが大切です。 なお、ステロイド剤については、患部に注射する治療法もあります。 圧迫治療 伸縮する包帯やコルセット、サポーターなどで、患部を圧迫する治療法です。肥厚性瘢痕の治りを早くするために用いられることが多いようです。副作用がないのも強みで、早い時期から始めるほど効果があります。 このほかの治療法 このほかの治療法として、手術治療、凍結治療、レーザー治療などの外科的な治療法もあります。 いずれの治療も、事前に医師から「同じようなケースの治療をしたことがあるのか」「以前より悪くなる可能性はないのか」 などの説明をきちんとしてもらい、最終的にその治療を受けるかどうかは自分で考えて決めるようにしましょう。
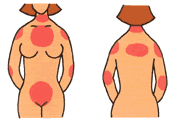
ひどいケガや、やけどのあとがなかなか消えなかったり、赤く盛り上がったいわゆるケロイド状になってしまうことがあります。人によっては、虫刺されやニキビ、ピアスなど小さい傷なのに跡が残ってしまうこともあります。なかなか消えない傷あと、何が原因なのでしょうか? 目次 傷あとの異常はどうして起こるか 肥厚性瘢痕とケロイドの違い 肥厚性瘢痕、ケロイドは治すことができる 傷あとの異常はどうして起こるか 通常、ケガをしたあと(傷あと)は、半年~1年程度で白く目立たなくなります。しかし、傷が化膿してしまったり、傷の安静を保たなかったりすると、傷口が赤く盛り上がってしまう「肥厚性瘢痕(ひこうせいはんこん)」になってしまうことがあります。また、体質によっては、傷口の周りまで赤く盛り上がる「ケロイド」になることもあります。 なぜ、このような現象が起こるのでしょうか。 ケガをすると、皮膚にある「繊維芽細胞」がコラーゲンというたんぱく質を作ってその傷を修復します。しかし、傷口が化膿してしまったり、傷の周りの血行が悪いと修復がなかなか上手くいきません。「肥厚性瘢痕」「ケロイド」は、この修復の過程でコラーゲンが異常に産出され、傷口からあふれ出て盛り上がってしまった状態なのです。 肥厚性瘢痕 ケロイド 肥厚性瘢痕とケロイドの違い 肥厚性瘢痕 ケロイド 傷あとの特徴 赤み、盛り上がりが傷の範囲を越えません。 つっぱり感があることがあります。ときどき、かゆみ、痛みがある。自然に軽快することもあります。 赤み、盛り上がりが傷の範囲を越えて広がります。かゆみ、痛みがあり強く感じることも。徐々に悪化します。 原因 傷口が化膿してしまったり、異物が入ったりして傷の治りが遅れたり、治り方に異常が起こったりする場合が多いです。 栄養状態がよくなかったり、貧血、糖尿病、肝硬変などの病気のある人も、傷の治りが遅くなります。 傷口をふさぐコラーゲンが異常に産出される場合が多いです。理由としては、体質、遺伝的なものが大きいと考えられています。 肥厚性瘢痕、ケロイドは治すことができる 図のように、体の中でも特に肥厚性瘢痕やケロイドになりやすいところがあります。体のどこにケガをしても、「栄養をしっかり摂る」「患部の安静」「傷の清潔を心がける」などケアの基本は しっかり守らなくてはいけません。 さらに、ケガをした後、2ヵ月以上たっても、異常なかゆみや痛みが続くようだったり、患部が赤く盛り上がっているようだったら、再度病院などに相談した方がいいようです。現在は、肥厚性瘢痕やケロイドに対する治療法もいろいろ研究されているので、傷あとがきれいに消える可能性も高いようです。

応急手当がよくてもケアが悪ければ、治りが遅くなったり傷あとが残ったりすることもあります。ケガややけどは、どのように治っていくのでしょうか。また、きれいに治すために注意しなくてはならないことは? 目次 最初の2~3日は赤みや腫れなどが目立つ 傷は3日~2週間で修復される 傷跡が消えるまでは1年くらいかかる 最初の2~3日は赤みや腫れなどが目立つ 第1期(炎症期) 傷を受けてから最初の2~3日は、患部が赤く腫れて痛んだり、熱を持ったりします。これは、「炎症」 と言われる現象です。傷口が細菌などに感染するのを防ぐために起こる、体の防御反応となります。一方、傷口の周りの表皮細胞は盛んに分裂し、48時間以内に新しい表皮が形成されます。 ■気を付けること この時期は、患部を安静に保ち、冷やします。また、病院では細菌の感染を防ぐために、抗菌薬(飲み薬)が処方されることが多いようです。 傷は3日~2週間で修復される 第2期(増殖期) 傷を受けてから3日くらいたつと、新しくできた表皮の下の部分の修復が始まります。血管の新生が行われ、傷の修復役である繊維芽細胞などが集って肉芽が形成されます。傷口を縫った場合、早い人なら4~5日で抜糸が行われます。 ■気を付けること 患部の安静を心がける。傷口を圧迫して固定する。 傷跡が消えるまでは1年くらいかかる 第3期(成熟期) 傷口がふさがると、肉芽は縮小し、繊維芽細胞から作られたコラーゲンを主体とした白い傷跡になります。目立たなくなるためには、約4ヵ月~1年が必要となります。 公開日:1999年10月2日

やけどの手当ての仕方は、その程度によって異なります。応急手当のポイントについて、間違えやすい点を中心にまとめました。 目次 やけどの程度と応急手当 やけどの応急手当の注意点 やけどの程度と応急手当 やけどの程度は「深さ」と「広さ」で判断します。「深さ」については下の表の通りです。「広さ」 については、大人なら全身の20%以上、子どもなら10%以上の場合、命が危険になります。範囲が広いようなら迷わず救急車を呼ぶようにしましょう。 程度 Ⅰ度 Ⅱ度 Ⅲ度 傷の状態 皮膚が赤くなる水ぶくれができる皮膚の表面が固くなり、黒くこげたり、白く乾燥したように見える 痛み ヒリヒリする強く痛む痛みは感じないことが多い 手当て 水で冷やす水で冷やし、滅菌ガーゼで軽くおおって病院へ滅菌ガーゼで軽くおおい、救急車を呼ぶ 治りかた 数日で治る1~2週間で治る植皮をするなどケロイド治療が必要 やけどの応急手当の注意点 やけどの応急手当について、誤解したまま覚えている人も多いようです。間違えやすい点をまとめました。 冷やす目安は15分~20分 小さい子どもの広い範囲のやけどの場合、冷やしすぎに注意しましょう。背中などの場合は、患部に清潔なタオルなどをあて、その上からやかんに入れた水をかけるといいようです。また、冬の時期は、患部以外のところは冷えないよう、毛布や衣服などでくるむといいでしょう。 衣服を無理矢理ぬがさない 衣服を着たままやけどをしてしまった場合は、衣服を無理矢理ぬがさず、衣服の上から水などをかけて患部を冷やすようにします。十分に冷やしたら、はさみなどでそっと切り開いて脱がせてもよいですが、皮膚と癒着しているところは無理にはがさず、そのまま医師に診てもらうようにしましょう。 病院に行く前に、自分で包帯をまいたりしない 病院に行くときは、患部を軽くガーゼなどで覆う程度にします。ばんそうこうや包帯で、患部とガーゼをピッタリくっつけないようにしましょう。 公開日:1999年10月2日

ケガ、特に切り傷などの応急手当の第一歩は止血にあります。起こらないにこしたことはないものの、 いざというときに、知識があるとないのとでは大違いです。簡単な止血方法を頭に入れておきましょう。 目次 直接圧迫止血法 止血点を圧迫する方法 直接圧迫止血法 STEP1 清潔なガーゼやハンカチ(できれば滅菌ガーゼ)を厚めに重ねて、傷口にかぶせ、その上から強く圧迫して止血します。 STEP2 包帯を強めに巻き、傷口を心臓よりも高くします。 止血点を圧迫する方法 傷口からの出血には、次の3種類があります。 毛細血管からの出血 赤い色でにじみ出るような出血。ほとんどの場合、放置しておけばそのまま止まる 静脈からの出血 赤黒い色でじわじわと出血。傷口を圧迫して止血 動脈からの出血 鮮やかな赤色で勢いよく出血。止血点を圧迫して止血する必要がある 止血点の場所 深刻なのは3番目の「動脈からの出血」です。この場合は、 傷口を直接圧迫するほかに、止血点(傷口よりも心臓に近く、外側から圧迫できる動脈部位)を圧迫して止血する必要があります。またこの場合は、止血と同時に救急車を呼び、一刻も早く病院で手当してもらいましょう。 ※止血点の場所はイラストを参照 止血点の圧迫方法は、指で押さえる方法もあるが、次の方法もあります。 STEP1 傷口より心臓に近いところに三角布やタオル、 スカーフ、ネクタイなどを約5cmの幅にたたんで強く巻き、結び目に棒を通します。 STEP2 棒を回転させて強くしめつけます。 この場合は、30分に1度、圧迫を少しゆるめて、血液が通るようにすること。その際、止血した時間・ゆるめた時間を記録しておくとよいでしょう。

すり傷、切り傷、刺し傷…。それぞれどのような状態をいうのでしょうか?また、応急手当の仕方もケガの種類によって異なってきます。ケガの状態別の手当の仕方をまとめました。 目次 すり傷の応急手当 切り傷の応急手当 刺し傷の応急手当 すり傷の応急手当 すり傷は、皮膚の表面の浅い傷のこと。家庭で手当するだけで大丈夫なケースが多いようです。汚れのない軽い傷なら、消毒薬で消毒しましょう。土や砂で汚れている場合は以下のように手当するとよいでしょう。 水道の水など「流水」でよく洗い流します(少量の出血ならば、気にせず流水で洗います) 傷を消毒します。オキシドールなどの消毒薬を傷口にたらし、出てきた泡を滅菌ガーゼでそっと押さえるようにふきとります 滅菌ガーゼを患部に当てて、ガーゼの上からばんそうこうを貼ります。必要に応じて包帯を巻きます 切り傷の応急手当 包丁やナイフ、ガラスなどで切った直線的な傷のこと。皮膚の表面だけでなく、皮下組織まで傷つき、出血することが多いようです。「止血→消毒」が基本ですが、なかなか出血が止まらないなど、傷が深いときは病院に行って診てもらうようにしましょう。 浅い切り傷の応急手当 滅菌ガーゼを傷口に当て、軽く押さえて止血します。軽い出血は2~3分で止まることが多いようです 消毒薬で消毒します 滅菌ガーゼを傷口にあて、ばんそうこうを貼るか包帯を巻きます 深い切り傷の応急手当 滅菌ガーゼを傷口に当て、強く押さえて止血します 傷口を強く押さえたまま、傷のあるところを心臓よりも高くします 出血がひどいときは止血点も圧迫します(止血の仕方) ガーゼの上から包帯をまいて病院に行きましょう 指の切断は手当しだいで再生可能 鋭い刃物などで指を切断してしまった場合、応急手当がよく、6~7時間以内に治療を受ければ、再接着することができるようです。 手の方は、切断面に滅菌ガーゼを当てて強く押さえて止血します。水洗いしたり、 薬をつけたりは絶対にいけません。 指の方は、滅菌ガーゼとビニール袋で包み、さらに氷を入れたビニール袋に入れて病院に運びましょう。 病院は整形外科か形成外科ですが、救急車を呼んで手配してもらってもよいでしょう。 刺し傷の応急手当 小さなトゲから釣り針や釘、ガラス、ナイフなど、刺し傷には小さなものから大きな傷まで考えられます。トゲなど小さなもので、出血や痛みもほとんど感じない場合は家庭だけで手当できますが、大きなものが刺さった場合は病院に直行しましょう。 また、古いクギなど汚れたものが刺さった場合も、呼吸困難やけいれんが起こる破傷風にかかる恐れもあるので病院に行った方が良いでしょう。自分で判断ができないときは、迷わず119番に電話して状況を説明し、救急車に来てもらいましょう。 トゲが刺さったときの応急手当 トゲの先を毛抜きでつまんで抜きます 傷口を消毒します 傷口が大きければ、救急ばんそうこうを貼ります 針、ガラス、釘、ナイフが刺さったときの注意 ナイフ、木片、ガラスなどが深く刺さったときは、抜かないで病院へ! 刺さったままでは病院へ行きにくいときは、119番に電話して相談しましょう(救急車を呼ぶ) ガラスなどの細かな破片が刺さったときは、傷口に触らず、すぐ病院へ! 釘など刺さったものを抜いた場合、一緒に病院に持って行くようにしましょう

怪我をしてあわてて救急箱を開けてみたら、古い得体の知れない薬ばかり…。そんな経験をしたことはありませんか?いつ起こるかわからない家庭や会社での事故に備え、救急箱の中身はしっかり把握しておきましょう。ここでは、応急手当や軽傷の手当に必要な救急材料や、常備しておきたい薬のリストを紹介します。印刷して救急箱に貼っておきましょう。 目次 救急箱の管理3ヵ条 常備しておきたい薬リスト 常備しておきたい救急用品リスト(消耗品) 常備したい用具類リスト 救急箱の管理3ヵ条 ●救急箱は、直射日光があたらない所、湿気のない涼しい所、子どもの手の届かない所に保管 ●使った薬は必ず元の場所に戻す習慣をつけよう ●年に1度は中身を点検し、古いものは処分。新しいものを購入したときは日付を書いておく 常備しておきたい薬リスト 薬の種類・用途 購入記録 薬の名前と購入した日を記入 消毒薬 傷用薬(軟膏) 虫刺され・湿疹用軟膏 目薬 風邪薬 頭痛薬 胃腸薬 腹痛薬 便秘薬 そのほか、体調に応じた常備薬 常備しておきたい救急用品リスト(消耗品) 救急材料の種類 用途 購入記録 購入した日を記入 ガーゼ(清潔なタオル大の布) 軽い出血の際の止血など 滅菌ガーゼ 傷口の保護など ガーゼ止め用テープ 滅菌ガーゼを止めるテープ 救急用ばんそうこう(バンドエイドなど) 小さな傷の保護 包帯(ネット包帯) 傷の保護、大出血の止血など 常備したい用具類リスト はさみ つめ切り 安全ピン ピンセット 毛抜き 懐中電灯(ペンライト) 体温計 保冷枕(冷蔵庫に保存) 水枕 綿棒

暑い夏に思いっきり運動して汗をかくのは、なんともいえない壮快感。 スポーツ後のビールのおいしさ倍増のために運動中に水気を我慢している方や、運動の最中に水を飲むなんて根性なし!と固く信じている方。 夏のがんばり過ぎは、熱射病や日射病に直結の可能性大なのだ。 熱射病って? 高温多湿の中で運動したりすると、時に汗がうまく体外に出ないなどの原因で体温の調節機能が十分にはたらかなくなり、体温が上昇する。 疲労感におそわれ、吐き気や頭痛、めまい、下痢などが起きる。 これがひどくなると意識障害で倒れたり、熱痙攣を起こしたりして、命にかかわることもある。 これが熱射病だ。 日射病も症状は同じだが、特に長い間直射日光にあたると起こるものをいう。 日射病の場合、キョーレツな太陽にさらされていると休憩のための時間が必要だ、と注意が向くので、比較的予防しやすい。 一方、熱射病は、直接太陽に照らされていない分、身体を休めるタイミングをはかりかね、ついついがんばり過ぎて…、という具合に引き起こされることも多い。 夏の暑い日のゴルフや風通しの悪い作業場などで倦怠感に襲われたり、気分が悪くなり、立ちくらみのようになったりするのは、日射病や熱射病の前触れといえる。 また、あまり水分を補給せずに激しい運動をすると、汗として水分が身体から出る一方になり、体温調節がうまく機能しなくなって危険である。 特に高齢になるとのどの渇きを感じにくくなるので、水分の補給が遅れがちになる。 すると血液の濃度が濃くドロドロになり、血管がつまりやすく心臓に負担をかけることに…。 上司とのゴルフのときなどは、十分に気配りをしてあげよう! 熱射病の予防と対策 仕事、ゴルフやテニスなどの屋外、室内のスポーツにおいての注意 ●前日から節制 夜更かしやアルコールの飲み過ぎは、自覚している以上に体を疲れさせている。 早寝早起きし、朝食をとり、プレー開始。 首筋をガードする工夫も日射病対策になるだろう。 ●水分 スポーツ生理学の分野では、「ノドが乾いたときではもう遅い」とさえ言われるほど水分補給は急を要する。 運動中に水を飲むと疲れるという説は20年前のもの。 プレー中も躊躇することなく水分を補給したい。 ●休憩 運動中にだるくなったり、立ちくらみを感じたりしたら、すぐに休むことが大切。 涼しい場所に移動して、ベルトをゆるめたりして安静に。 足の付け根や脇の下、首の両脇などを冷たいタオルで冷やすのも効果あり。そして水分を補給する。 汗と一緒に体内の塩分も出ているので、塩分の補給も忘れずに。 ナトリウムやカリウムなどの塩分を体液と同じ濃度で加えているスポーツドリンクや、シンプルに水や麦茶を梅干しや塩などと一緒にとると疲労の回復への早道。 痙攣や意識障害などが起こっているとき、体温が異常に高くなっているときには、すぐ医師に診てもらうこと。 暑い季節のがんばり過ぎは思わぬ危険をはらんでいること、くれぐれもお忘れなく!

カユ~イ!イタ~イ!虫の撃退法 夏は、山や海にキャンプに出かける人も多いのでは。 そこで問題になるのが、蚊・ブヨ・ハチなどの虫対策。 最近では虫よけスプレーがたくさん市販されているのでそれを利用するのが簡単。 ただし正しく使わなければせっかくの虫よけ効果が発揮されない。 アウトドアでは腕や足などの外にむきだしになっている部分はもちろん、服の上からもスプレーすること。 野外の蚊は都会のものとは違って強力。 服の上からでもチクリと刺す場合がある。 またスプレーは汗で流れ落ちてしまうので、2~3時間おきにマメにケアすることが大切だ。 特に蚊は早朝や夜に活動するので、その時間帯は気をつけたい。 それでも刺されてしまったら、かゆみ止めの薬を塗るか、冷水で患部を冷やすこと。 つらくてもかきむしったりしないこと。 かきむしることで、傷ができ、そこから菌が入り化膿することがある。 またかきむしると皮膚に色素が沈着してしまい、痕がのこってしまうことになる。 この痕は年齢が進むほど長く残りやすい。 ハチに刺されて命を落とすことも アウトドアで最も注意したいのはハチ。 特に一度刺されたことのある人は絶対に刺されないようにしたい。以前に刺されたことで、体内にハチの毒の抗体ができているため、2度目に刺されると体内の抗体が激しく反応しショックを起こしてしまう可能性があるからだ。 こうなると死に至る可能性が高い。 刺されないようにするためには、黒い服を着ないこと、ハチが近寄ってきても動き回らないこと。 ハチは黒いモノ、よく動くものに反応して針を刺す性質がある。 ハチが近寄ってきたと思ったらあわてずにゆっくりと逃げるようにしよう。 もし刺されてしまった場合、ミツバチのように針を刺した相手に残していくものだったら、針を抜き取ること。 この場合、安易に指でつまむとさらに毒液を吸収することにもなるので、毛抜きなどを使って針の根部を確実に抜き取るようにしよう。 傷口はよく洗い抗ヒスタミン軟膏を塗り冷湿布をする。 腫れがひかない時や、刺された後でノドが乾く、呼吸が苦しいなどの症状があれば必ず医師(皮膚科)の診断をうけることだ。