疾患・特集
心疾患
心臓病はがんに次いで2番目に多く、年間20万人弱の人が心臓病で亡くなっています。心臓病は身近な病気であり、誰もがかかる可能性のある、命に関わる病気だといえるでしょう。その心臓病にも虚血性心疾患である狭心症や心筋梗塞のほか、不整脈や先天性心疾患など多くの種類があり、さまざまな症状や原因があります。
心臓病はがんに次いで2番目に多く、年間20万人弱の人が心臓病で亡くなっています。心臓病は身近な病気であり、誰もがかかる可能性のある、命に関わる病気だといえるでしょう。その心臓病にも虚血性心疾患である狭心症や心筋梗塞のほか、不整脈や先天性心疾患など多くの種類があり、さまざまな症状や原因があります。

重症の心不全の患者さんに、細胞シートという再生医療等製品を用いた治療が保険診療で受けられるようになりました。実際の治療の流れと患者さんが負担する費用などについて解説します。 目次 重症心不全の細胞シート治療、患者負担の実際は? 受診、細胞シート作製、シート移植まで1ヵ月以上の期間が必要 再生医療の治療費は高額療養費制度を活用すると数十万円に 重症心不全患者は増加傾向 重症心不全の細胞シート治療、患者負担の実際は? 既存の薬物治療や非薬物治療で治療効果がない重症の心不全の治療では、補助人工心臓や心臓移植などの選択肢はありますが、人工心臓への感染、心臓移植においてはドナー不足、また免疫抑制剤による副作用などの課題がありました。 そこで、既存の標準治療で効果が十分期待できない虚血性心疾患による重症心不全の患者さんを対象に、患者さん自身の太ももの筋肉細胞を採取して細胞シートという再生医療等製品の「ハートシート®」を作製して、開胸後の心臓表面に直接貼り付ける移植治療が2015年に薬事承認され、より広く治療が受けられるようになりました。 細胞シート治療を受ける患者さんにとって、患者さんが負担する治療費用はいくらになるのでしょうか。治療の流れも含めて概説します。 受診、細胞シート作製、シート移植まで1ヵ月以上の期間が必要 重症心不全の患者さんがハートシート®を用いた再生治療を受ける際、以下のような治療ステップを踏むことになります。 ■細胞シート治療の流れ 医療機関で患者さんの大腿部から筋肉組織を数g程度を採取します。 採取された筋肉組織は、専用の容器に入れられて企業の細胞培養・調整施設に送られます。施設で筋肉組織に含まれている骨格筋芽細胞を分離培養して増殖し、専用容器に充てんして凍結保存されます。期間は数週間です。 凍結保存された培養細胞はまず安全性などを確認する規格検査が行われます。この検査には約1ヵ月の期間が必要です。 規格検査に合格した培養細胞は、手術の日程に合わせて、凍結した状態で企業が細胞シート加工用の容器内にセットし、医療機関に届けます。移植前日に医療機関内の細胞調整施設で細胞がシート状に調製(作製)されます。シート作製は5枚ほどです。 患者へのハートシート®の移植として、開胸後に心臓表面に1枚ずつ載せるように貼り付けます。 出典:テルモ株式会社 http://www.terumo.co.jp/pressrelease/detail/20160530/237 上記の治療の流れを見ると、患者さんには細胞組織採取のための太もも手術と、細胞シートの心臓移植とでトータル2回の手術を受けることになります。最初の細胞組織採取から移植までおよそ1ヵ月以上の期間が必要になります。 また、移植後に顕著に心機能に回復が認められるのは、患者さんの状態、重症度にもよりますが、細胞シート移植後から約3ヵ月が経過したころといわれますので、ある程度の期間は慎重な術後管理、健康管理が必要です。 参考:テルモ株式会社 http://hs.terumo.co.jp/ RSMP vol.6 no.2, 215—222, May 2016 再生医療の治療費は高額療養費制度を活用すると数十万円に 細胞シート治療を受ける重症心不全患者さんの負担は、いくらになるのでしょうか。ハートシート®は保険適用で治療を受けることができます。医療機器として算定された保険償還価格が2016年1月から認められています。 ハートシート®の保険償還価格は、組織・細胞の採取から培養までのAキット製品が636万円、細胞輸送~シート作製~移植までのBキットが細胞シート1枚168万円です。 ハートシート®は薬事承認上、5枚使用することになっていますので,636万円+168万円×5枚の合計で約1,470万円になります。技術料として組織採取の際に5,000円、移植に9万4,200円となります。 これに対し、従来の心臓移植の治療費は2,000~3,000万円(術前検査から退院までの費用)や補助人工心臓は2,000~3,000万円の費用となっています。心臓移植はドナーが圧倒的に少なく常に治療が可能なわけではありません。 保険診療は、基本的には患者さんは3割負担になります。ここに高額療養制度(上限10万円)をあわせればかなり負担が軽減されます。高額療養費制度が適用されれば、患者さんの収入条件にもよりますが、数十万円に抑えられることになります。 重症心不全患者は増加傾向 現在、保険適用が承認された虚血性(きょけつせい)の心筋症患者の細胞シート再生医療に加えて、心臓移植を受けなければ助からないような重症化する拡張型心筋症の小児患者を対象とした細胞シートを用いた臨床試験や、小児の先天性疾患患者を対象とした心臓内幹細胞を用いた臨床試験が実施されています。 また、人工多能性幹(iPS)細胞を用いて細胞シートを作製して治療する研究も進められ、2018年5月についにヒト臨床研究が承認されました。筋芽細胞は心筋細胞には変化しませんが、iPS細胞からは心筋細胞が作ることができるので注目されています。 最後になりますが、循環器疾患診療実態調査報告書によると、2015年度の循環器専門施設・研修関連施設における心不全による入院患者数は23万8,840人で、最近は年間につき1万例以上の患者数が増加しています。 重症の心不全患者も増加傾向にあることが考えられますが、治療に関しては、今後はさまざまな選択肢を選ぶことができるようになる日も近いでしょう。 ■関連記事 心不全患者の心筋を再生させる治療とは 公開日:2018/11/12 監修:大阪大学大学院心臓血管外科学 宮川繁先生、一般社団法人細胞シート再生医療推進機構業務執行理事/ユタ大学薬学・薬剤化学部併任教授 江上美芽先生

重症の心不全という病気に対する治療は、以前は心臓移植や補助人工心臓装置などしかなかったのですが、最近は心筋を再生させる治療法が保険診療で受けることができるようになっています。 目次 重症の心不全に対して心筋を再生させる細胞シート治療 細胞シートを心臓に直接貼りつける治療法が開発 患者自身の太ももから筋肉組織を少量採取して心筋シートを作製 細胞シート移植後に免疫拒絶や炎症反応が起こるリスクがないメリット 重症の心不全に対して心筋を再生させる細胞シート治療 国内の死因別死亡数を見ると、心臓の病気(心疾患といいます)による死亡はがんに次いで多く、心疾患のなかで死亡数が最も多い疾患は心不全といわれています*。重症の心不全では、心臓移植や補助人工心臓装置など治療選択肢が少ないことが課題でした。 最近、既存の標準治療で効果不十分な虚血性心疾患(きょけつせいしんしっかん)による重症の心不全の患者さんが、自分の太もも(太腿)の筋肉細胞(筋芽細胞)を培養して作った複数枚の細胞シートを心臓の上から直接貼り付けることで、心筋を再生させる治療効果を望める再生医療が薬事承認されました。2006年から臨床研究が始まった治療ですが、ついに一般の患者さんが保険診療として治療が受けられるようになりました。 この細胞シートの製品名は、再生医療等製品「ハートシート®」といいます。テルモ株式会社が販売しています。現在は大阪大学病院などで保険適用として治療を受けることができます。 *平成26年(2014)人口動態統計 細胞シートを心臓に直接貼りつける治療法が開発 心不全は、虚血性心疾患、弁膜症、先天性心疾患などにより、心臓が十分な収縮や拡張ができず全身に十分量の血液を送ることができなくなることで酸素や栄養が臓器や細胞に行き渡らなくなって、全身状態が悪化してしまう疾患です。 重症な心不全になると、薬物療法やペースメーカーの植え込み、冠動脈バイパス術や弁形成術などでは治療効果が得られない状態となります。 例えば、自宅から近くの駅まででも、数百メートル毎に休まないと歩いていけない、会社に通勤して仕事をすることができないなどの健康状態となります。 そうなると、従来は補助人工心臓を装着するか、心臓移植しか治療の手段が残されていませんでした。細胞治療や再生治療は、そうした患者さんを救う可能性のある画期的な治療として研究開発されてきました。 補助人工心臓は、本来は心臓移植の待機期間に受ける治療技術として開発されており、長期間における耐久性や合併症をおこすといった問題があります。 また、心臓移植は圧倒的なドナー不足による待機の課題やコスト、また移植の際における拒絶反応、移植後の免疫抑制薬の服用による副作用などが課題になっています。 細胞移植治療に関しては、1990年代では心筋細胞に分化するとみられる骨髄細胞や内皮前駆細胞,骨格筋(太腿筋肉など)の筋芽細胞,間葉系幹細胞などを患者さん本人から採取して心臓に局所注射する手法があります。 ただし、心臓への局所注射は、患部に細胞が生着できずに90%以上が流れてしまうこと、また注射部位の選択が難しく、広範囲における心筋の安定的な再生や心機能の改善という面では課題がありました。 こうしたなか、2000年以降から、患者さん自身の細胞シートを患部に貼り付ける画期的な再生医療技術による治療法が開発されました。 患者自身の太ももから筋肉組織を少量採取して心筋シートを作製 細胞シートを用いた再生治療については、大阪大学大学院外科学講座心臓血管外科教授の澤芳樹氏らが、細胞シート工学を発明開発した東京女子医科大学前先端生命医科学研究所所長の岡野光夫教授らのチームと連携して、2000年ごろから患者さん自身の細胞を採取して心筋シートを作製し、開胸した患者さんの心臓表面に貼り付ける細胞シート移植治療に関する研究を開始しました。 2007年には、左室人工心臓を装着している末期の拡張型心筋症患者さんに細胞シート治療を実施して成功しました。 その後、臨床研究を重ねて、2015年にはテルモ社から「ハートシート®」という再生医療等製品として承認され、保険適用で治療を受けることができるようになったのです。 細胞シート移植後に免疫拒絶や炎症反応が起こるリスクがないメリット 再生医療等製品のハートシート®は、患者さん自身の太ももから筋肉組織(骨格筋細胞)を少量採取し、そのなかから骨格筋芽細胞を取り出して培養・増殖して細胞シートが作製されます。 筋芽細胞は、心臓の弱った心筋を修復させるためにさまざまなサイトカイン(液性因子)という分子を産生します。 つまり、細胞シートを心臓表面に貼り付けることにより、サイトカイン補充効果を得て心筋が再生するという治療法です。 ハートシート®は、患者さん自身の細胞から作製されますので、移植後に免疫拒絶や炎症反応が起こるリスクがないというメリットがあります。 実際の治療に関しては、 患者さんからの太もも筋肉組織採取 →企業による細胞分離・保存 →治療用の細胞シート作製 →開胸手術により細胞シートを貼る治療 という順になりますので、これまでの人工補助心臓や心臓移植とも違う治療スケジュールとなります。 参考:テルモ株式会社 http://hs.terumo.co.jp/ 公開日:2018/11/09 監修:大阪大学大学院心臓血管外科学 宮川繁先生、一般社団法人細胞シート再生医療推進機構業務執行理事/ユタ大学薬学・薬剤化学部併任教授 江上美芽先生

子供の心臓病といわれる先天性心疾患には、さまざまな病態があります。日本で最も多く見られる心室中隔欠損症、次いで多い肺動脈狭窄、心房中隔欠損症など、先天性心疾患の症状や治療法をご紹介します。 目次 先天性心疾患の代表的な病気 先天性心疾患の症状 先天性心疾患が発症する時期 先天性心疾患の代表的な病気 子供の心臓病といわれる先天性心疾患には、さまざまなものがあります。 日本で最も多く見られる心室中隔欠損症、次いで多い肺動脈狭窄、心房中隔欠損症のほか、ファロー四徴症、動脈管開存症、完全大血管転換症、単心室症などがあります。 心臓病といっても、先天性心疾患には特に治療の必要のない軽いもの、自然治癒するものもありますが、一方で、すぐに手術が必要なもの、治癒の難しい重症なものもあります。 先天性心疾患の症状 心室中隔欠損症 1000人に3人の割合で発生する心室中隔欠損症は、そのうちの約半数は生後1年までに自然閉鎖することが知られています(参考:日本小児外科学会)。 その症状は、軽いものから重いものまでさまざまですが、呼吸が荒い、ミルクや食事の量が減り体重が増えない、汗をかきやすい、といった症状が見られる場合は、早めに医師の診察を受ける必要があります。 心室中隔欠損症の治療は、通常は心臓カテーテル検査を行ってから根治手術を行います。症状の重い場合は1歳未満、比較的症状が軽い場合は2~4歳以降で手術を行う施設が多いようです。 心房中隔欠損症では、心不全の症状が乳幼児期に現れることはほとんどなく、三歳児検診や小学校入学時の検診で発見されることがほとんどです。そのため、手術は4~6歳で行われることが多く、肺高血圧、心不全を伴わない場合の手術危険率はほぼ0%といわれ、開心術としてはやさしい手術です。 肺動脈弁狭窄 肺動脈弁狭窄は、右心室から肺に送られる血液が逆流するのを防ぐ弁の開きが悪い病気です。治療法としては、狭い弁を広げる「肺動脈弁形成術」があります。これは、カテーテルの先につけた風船を膨らませて行います。 また、弁そのものが小さい場合や、弁の上下に狭い部分がある場合は、手術での治療が必要となります。 ファロー四徴症 ファロー四徴症は、右心室の出口から肺動脈にかけて細く、心室の壁に大きな穴があり、右心室に負担がかかって壁が厚くなるという病気です。右心室の出口が極端に狭い赤ちゃんは、強く泣いたり、排便で息んだり、熱を出したときにチアノーゼ(皮膚や粘膜が青紫色である状態)がひどくなり急変することがあります。 単心室症 単心室症は、左右あるうちのどちらか一方の心室が十分に大きくならない病気です。手術は一度では終了せず、三度の段階的な手術が行われます。最初の段階で行う手術が大変複雑で難しい手術といわれています。 そのほかの症状の特徴については、国立循環器病研究センターのサイトを参照するといいでしょう。 先天性心疾患が発症する時期 ここまでに、さまざまな先天性心疾患の症状や治療法を紹介しましたが、それぞれの疾患は発症する時期が異なります。 重症な疾患ほど新生児期、乳児早期に発症し、左心低形成、右心低形成、重度大動脈狭窄、完全大血管転位といった疾患は生後すぐから発症します。 生後1ヵ月から2年ごろにかけて発症するものには、大きな心室中隔欠損、大きな動脈管開存、三心房心などがあります。 このように、子供の心臓病は生後しばらくしてから発症するものもあり、このようなときお父さん、お母さんの不安や動揺はとても大きいものです。しかし、子供の心臓病の診断と治療の技術は大きく進歩していて、多くの子供の心臓病の治療が可能となっています。 主治医の指示をしっかりと守り、あせらずにゆっくりと成長を見守ることが大切です。 ■関連記事 重症心不全への再生治療の実際 公開日:2016/08/22
心臓病はがんに次いで2番目に多く、年間20万人弱の人が心臓病で亡くなっています。心臓病は身近な病気であり、誰もがかかる可能性のある、命に関わる病気だといえるでしょう。その心臓病にも多くの種類があり、さまざまな症状や原因があります。 目次 日本で2番目に多い死因の心臓病 生活習慣から狭心症や心筋梗塞に 不整脈には問題のないものから命に関わるものまで 先天性の心室中隔欠損症とファロー四徴症 「一無・二少・三多」を心がける 日本で2番目に多い死因の心臓病 2015年の厚生労働省「人口動態統計の年間推計」における死因では、心臓病はがんに次いで2番目に多く、年間20万人弱の人が心臓病で亡くなっています。心臓病は身近な病気であり、誰もがかかる可能性のある、命に関わる病気だといえるでしょう。 生活習慣から狭心症や心筋梗塞に 心臓病にも多くの種類があり、なかには生活習慣が原因だと考えられる心臓病もあります。生活習慣から高血圧や脂質異常、高血糖となり、動脈硬化を招いてしまうと、心臓にうまく血液が流れなくなる虚血性心疾患になってしまいます。 心臓病のうち、代表的なのがこの虚血性心疾患です。狭心症や心筋梗塞はこの虚血性心疾患に含まれています。狭心症は心臓を動かしている筋肉に血液を送るための冠動脈の異常により起きるもので、症状には狭心痛と呼ばれる痛みがあり、大抵の場合、数分から十数分以内に収まります。 心筋梗塞は冠動脈などが詰まる、塞がるなどが原因で虚血状態になることで心筋が壊死してしまい、胸痛が15分以上継続し、数時間に及ぶこともあります。 不整脈には問題のないものから命に関わるものまで 心拍のリズムが一定でない状態を不整脈といいます。不整脈のなかには、全く問題がないものから、何らかの心疾患や心臓以外の疾患を示しているもの、突然死に至る可能性のあるものまでさまざま。不整脈が起きる原因には、加齢や疲労、ストレスもあります。 不整脈は単に脈が飛んでいるだけでは問題ないとされることがあるものの、重大な病気の信号となっていることもあります。判断の難しい不整脈では、普段の自分の規則正しい脈拍を知っておくと、異常に対する判断がしやすくなります。 先天性の心室中隔欠損症とファロー四徴症 心臓病のなかには子供の時に発見されることが多い先天性のものもあります。 日本小児外科学会によれば、先天性心疾患のなかで最も多いのが心室中隔欠損症です。人間の心臓は縦と横の4つの部屋に仕切られており、上部を心房、下部を心室と呼びますが、左右の心室を隔てている壁に穴が開いていると、本来とは違う血液の流れになってしまいます。これには、自然に治癒するものから、直ちに手術が必要なものまで病態には幅があります。 また、この「心室中隔欠損」と「肺動脈狭窄または閉鎖」、「右心室肥大」、左心室だけから出ているはずの大動脈が、右心室と左心室の両方から出ている「大動脈騎乗」の4つが同時に起きていると指定難病のファロー四徴症と呼ばれるようになります。 ファロー四徴症は、心臓が発生する段階で、肺動脈と大動脈の2つの大きな血管を分ける仕切りの壁が体の前方にずれることで起きます。生後まもなく心雑音で見つかることが多く、基本的には乳児期に手術をすることになります。未手術の場合は、少し運動しただけで息が切れるようになり日常生活の制限が強くなります。 「一無・二少・三多」を心がける 体の隅々まで酸素や栄養を運んでいる血液を、絶えず送り出しているポンプが心臓です。生命にとって欠かせない心臓に異変が起きると、命に関わります。心臓病のうち、生活習慣を原因とする虚血性心疾患は、動脈硬化などを防ぐことで、そのリスクを軽減できます。 日本生活習慣病予防協会が提唱している「一無・二少・三多」は生活習慣から発生する心臓病の予防にも意味があります。これは、煙草を吸わないようにして(一無)、少食、少酒に努め(二少)、たくさんの運動、睡眠・休養、社会活動(三多)を心がけるべきだという健康標語です。 生活習慣が原因の心臓病は、誰もがかかる可能性があります。これを予防しつつ、異変を感じた時には迷わず、医療機関を受診してください。あなたの命を支えている肝心要の臓器が心臓なのですから。 ■関連記事 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 重症心不全への再生治療の実際 公開日:2016/08/15

冬の乾燥により、体内の水分が減って血液がドロドロになってしまうことが原因で脳梗塞・心筋梗塞が起きることも。湿度50~60%前後を保てるよう、室内の乾燥を防ぐための4ヵ条を紹介します。 目次 冬の乾燥が原因で脳梗塞・心筋梗塞が起きる!? 室内の乾燥によって体内の水分が失われて、血液がドロドロに 湿度50~60%前後を保つための、室内の乾燥対策とは? 冬の乾燥が原因で脳梗塞・心筋梗塞が起きる!? 肌を刺すような冷たい風を感じる季節。防寒もさることながら、乾燥対策に余念がない方も多いでしょう。カサつく肌が白い粉をふき、かゆみに悩まされないようにするための保湿クリーム。鼻やのどの粘膜を乾燥しにくくして、風邪・インフルエンザのウイルスに感染するのを防ぐためのマスク。これらで対策は万全かと思いきや、それだけではまだ十分とは言えません。 乾燥対策は、家の外側だけではなく家の内側、さらには体の内側にまで目を向ける必要があります。というのも、乾燥によって起きやすい病気として乾燥肌や風邪・インフルエンザのほかに、脳梗塞・心筋梗塞も挙げられるからです。脳梗塞・心筋梗塞が冬に起きやすいのは、寒さで血管が縮むことだけではなく、乾燥により体内の水分が減って血液がドロドロになることも、原因のひとつだと考えられています。 室内の乾燥によって体内の水分が失われて、血液がドロドロに エアコンやストーブ、こたつなどの暖房器具が普及し、構造や内装の流行が変化した現代の日本の住居は、ひと昔前の一般的な住居よりも乾燥しやすい環境だと言えます。人間の体は皮膚や粘膜、吐いた息から水分が自然に失われますが、空気が乾燥しているとより多くの水分が失われます。血管内の水分が減ると血液中に含まれる成分の割合が高くなるため、血液はドロドロとした濃い状態になって血液がうまく流れなくなり、脳梗塞・心筋梗塞が起きやすくなります。 現代の住居の室内が乾燥しやすい理由 暖房器具の普及 外気よりも乾燥した空気になり体から失われる水分量が多くなります。 気密性の向上 空気の出入りが少ないので入り込む外気による加湿がされにくくなります。 広々としたリビング・ダイニングの増加 水分を適度に出し入れする壁やふすまなどの仕切りが少なくなります。 天然のイグサが用いられた畳の減少 水分を適度に出し入れする天然イグサの働きを利用できなくなります。 湿度50~60%前後を保つための、室内の乾燥対策とは? 脳梗塞・心筋梗塞の予防として室内の乾燥を防ぐには、まずは湿度計を設置して、現状を把握する必要があります。湿度50~60%前後を保てるように、状況に応じて以下の対策を実践しましょう。 乾燥を防ぐための4ヵ条 ●湿度を高める 加湿器を使うほかに、こまめに換気をする、洗濯物を部屋に干す、室内で植物を育てる、石油ストーブの上に水を入れたやかんを載せるといった方法でも、湿度を高められます。 ●水分補給をする 冷たい水を飲むことによる体の冷えが気になる場合は、常温の水か、沸かしたお湯を冷ました白湯(さゆ)を飲むと良いでしょう。利尿作用のあるコーヒーや緑茶は、飲みすぎると水分が尿として排出されやすくなるので、飲みすぎないように注意が必要です。飲み物だけでなく、緑黄色野菜や果物などを食べることで、食事でも水分補給ができます。 ●鼻呼吸を心がける 口よりも鼻から息を吐いたほうが、失われる水分量が少なくなります。鼻で息を吸うと、空気は加湿されて体内に取り込まれます。また、鼻には風邪・インフルエンザなどのウイルスの侵入を防ぐフィルターとしての役割もあるので、意識して鼻呼吸をするようにしましょう。 ●厚着をする 肌の露出が減ると、皮膚や粘膜から失われる水分量を減らすことができます。暖房器具をきかせすぎるのを避けられるため、室内の乾燥防止にもつながります。 公開日:2015/12/14

高齢者を中心に、入浴中に倒れる人が多くなる冬場。暖房で温められた部屋と、寒い部屋を行き来することで発生しやすくなる、「ヒートショック」と呼ばれる現象が主な原因です。お風呂場で命を落とすことのないよう、ヒートショックの予防法について、紹介します。 目次 脳や心臓の病気が起きたり、風呂場でおぼれたりして命を落とすことも… 高齢者や生活習慣病、肥満の人などは特に注意! ちょっとの工夫で予防できる!ヒートショックから身を守りましょう 脳や心臓の病気が起きたり、風呂場でおぼれたりして命を落とすことも… 高齢者を中心に、入浴中に倒れる人が多くなる冬場。原因は、「ヒートショック」と呼ばれる現象です。ヒートショックとは、大きな温度差にさらされて血圧が激しく上昇または低下し、体がダメージを受けることです。暖房器具で温められた部屋と、寒いままの部屋を行き来することで、ヒートショックが発生しやすくなります。 ヒートショックが特に起きやすいのは、入浴するときです。温かい部屋から寒い脱衣所や浴室へ移動し、さらに熱いお風呂に入ることで、血圧は激し変動。それによってめまいがして、倒れる事故が後を絶ちません。最悪の場合は、脳出血や脳梗塞、心筋梗塞などが引き起こされたり、意識を失って風呂でおぼれたりして、命を落とすケースもあります。 高齢者や生活習慣病、肥満の人などは特に注意! ヒートショックのリスクが高いのは、下記の条件が1つでも当てはまる人です。高齢になると血圧が変動しやすく、自分の体調の変化にも気づきにくくなります。高血圧の人は、血圧の急激な低下が起きやすく、糖尿病や脂質異常症の人は、血管の動脈硬化が進行して、血圧を一定に保てないことがあります。 めまいがして倒れるときは、一瞬のことなので対処法はなく、手の施しようがありません。そのため、リスクが高い人は特に、ヒートショックが起きないようにあらかじめ対策をとることが、何よりも重要です。 ヒートショックのリスクが高い人 65歳以上 生活習慣病(高血圧・糖尿病・脂質異常症) 肥満気味 睡眠時無呼吸症候群(SAS)などの呼吸器官の病気 不整脈 熱い風呂が好き 飲酒後に入浴する ちょっとの工夫で予防できる!ヒートショックから身を守りましょう ヒートショックを防ぐために、高齢者や生活習慣病の人は特に、次のようなことに気を付けて入浴しましょう。 入浴するときのヒートショック対策 ●脱衣所や浴室を暖房器具で温めておく 脱衣所が部屋として仕切られておらず、廊下と続いているような場合は、厚手のカーテンなどで仕切ると断熱性が高まり、熱が逃げにくくなります。暖房器具が濡れることによるトラブルを招かないために、浴室では浴室専用の暖房器具を使いましょう。 ●シャワーで風呂にお湯はりをする 浴槽の近くにある蛇口などよりも、高い位置に設置したシャワーでお湯をはるほうが、浴室全体を温められます。 ●風呂の温度は41度以下にする 寒い日は熱いお湯に入りたくなるものですが、熱いお湯に入ると血圧が急激に下がる恐れがあるため、ヒートショックのリスクが高まります。 ●入浴前に水か白湯を飲む 入浴により汗をかいて脱水症状に陥ると、血圧の急激な低下へとつながりかねません。脱水症状を防ぐために、入浴前にコップ1杯の水か白湯を飲むようにしましょう。 ●食事の直後や飲酒時は入浴しない 食後や飲酒時は季節を問わず、血圧が下がりやすくなります。冬場の入浴は、血圧がさらに下がる恐れがあるため危険です。 ●日中に入浴する 夕方以降と比べて、外気温が比較的高い日中は、脱衣所や浴室が冷え込みにくいため、ヒートショックのリスクも軽減されます。 ●入浴前に家族に声をかける 万が一のときに、対応してもらいやすくなります。家族がいない場合は、公衆浴場や日帰り温泉などを利用することで、一人での入浴を避けることができます。 ●長風呂をしない 適度な温度であっても、お湯につかると血圧は徐々に下がるため、のぼせや失神(ブラックアウト)の恐れがあります。 ●旅先などでの露天風呂に注意する 露天風呂は、脱衣所と外気温との差が大きく、お湯の温度も自分では調節できません。旅先を選ぶ時点から、ヒートショックのリスクが高いと理解しておくことが大切です。 脱衣所や浴室のほかに、トイレやリビングなどでもヒートショックが発生する恐れがあります。暖房や断熱性を改善させるために、家全体を改修できるのが理想的ですが、窓の隙間に目張りをする、窓ガラスに断熱フィルムを貼る、床に断熱シートを敷くという対策でも効果があります。部屋の移動をする際は、厚着をすることが大切です。また、たとえ人がいない部屋でも、「もったいない」「ぜいたくだ」などとは考えずに、暖房で温めておくことが勧められます。これらの対策をしっかりとして、ヒートショックを防ぎましょう。 公開日:2015/02/09

夏は、脱水状態による血流の悪化で、脳や心臓の血管が詰まりやすくなる季節。そのため脳梗塞や心筋梗塞は、夏に起きやすい病気です。脳梗塞は30代でも起こることがあります。あなたは脳梗塞にかかりやすい?ここでチェックしてみましょう! 目次 脳梗塞・心筋梗塞は夏に起きやすい! 若い人も要チェック!脳梗塞のかかりやすさ 血管の詰まりを防ぐには、こまめな水分補給を 脳梗塞・心筋梗塞は夏に起きやすい! 暑くなると、体がだるい、食欲がわかないといった症状が現れる、ご存じ夏バテ。主な原因の一つに、発汗による脱水状態が挙げられますが、同様の原因で夏に起きやすい、意外な病気があります。それは、脳梗塞と心筋梗塞。夏は、脱水状態による血流の悪化で、脳や心臓の血管が詰まりやすい季節なのです。 特に脳梗塞は、ろれつが回らなくなる、倒れて意識を失うなどの発作が起きて、治療を受けた後も、次のような後遺症が残ることがあります。後遺症が残ると、家族などによる介護が必要になったり、仕事や社会生活に支障が出たりして、生活が大きく変化することになります。 脳梗塞の主な後遺症 ●体の左右片側のまひ ●手足のつっぱり ●言語障害 ●感覚障害 …など 若い人も要チェック!脳梗塞のかかりやすさ 脳梗塞は60代以上で多くみられる病気ですが、30代や40代の若年層でも起きることがあります。高齢者の脳梗塞は多くの場合、動脈硬化などによって引き起こされます。それに対して、若年性脳梗塞の原因として多いのが、もやもや病や、奇異性脳塞栓症(心臓の異常によってできた血栓が詰まって起きる脳梗塞)などの脳血管障害です。また、原因不明のケースもみられます。 脳梗塞にかかりやすい人の条件としてまず挙げられるのが、60歳以上であることや、生活習慣病(高血圧、糖尿病、脂質異常症など)にかかっていることです。そのほかに、次の項目も関係すると考えられています。家族や自分自身に当てはまるものがないか、チェックしてみましょう。 脳梗塞のかかりやすさをチェック! あまり運動をしない ストレスを感じることが多い ゆっくりと休むことができていない 何事もきっちりとする完璧主義だ 味付けの濃い料理を好んで食べる 脂っこいものが好きでよく食べる 野菜や果物をあまり食べない たばこを吸う お酒をたくさん飲む …など 血管の詰まりを防ぐには、こまめな水分補給を 夏の脳梗塞を予防するには、血管が詰まりやすくなる脱水状態にならないように、気をつける必要があります。そのために欠かせないのが、こまめな水分の補給。ここで注意したいのが、水を飲んでも、体にすぐに行きわたるわけではないということです。喉がかわききったり、大量の汗をかいたりした後ではなく、前もって水分を補給しておきましょう。 特に気をつけたいのが、お酒を飲んで寝た後。アルコールには利尿作用があり、脱水状態になりやすいので、寝る前に水を飲んでおくのとともに、いつでも水分補給ができるように、枕元に水を置いておくと良いでしょう。 また、体を動かさないと、血流が停滞してしまい、血管が詰まりやすくなります。適度な運動としてお勧めなのが、ウォーキングです。ただし、気温が高い日に出歩くと、熱中症になる恐れがあります。出掛ける前に、帽子や水の用意など、万全の準備が必要です。 脳梗塞は、発作を起こして突然倒れることがありますが、ろれつが回らなくなることや手足のまひが、徐々に進行していく場合もあります。近年は心房細動などの、不整脈による心原性脳塞栓症も増加傾向にあり、日頃から予防に気をつけるとともに、気になる症状がある場合は医師に相談しましょう。 公開日:2014/07/28
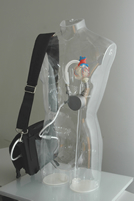
心臓移植を受けるには、健康状態や経済的な問題はもちろん、心臓を提供してくれるドナーの存在が欠かせません。ドナーが見つかるまでの間に助けになる補助人工心臓について、詳しく紹介します。 目次 心臓移植は最後の望み 補助人工心臓が心臓の働きをサポートする 自宅での生活や外出も可能に! 心臓移植は最後の望み ヒトをはじめとする動物の心臓は、全身に血液を送り出すポンプのような役割を担っています。血液は体内のあらゆるところに酸素や栄養素を運んでいて、心臓の異常によってそれらが届けられなくなると、さまざまな症状が現れてしまいます。 心臓の病気にはいくつかの種類がありますが、心臓が十分なはたらきができなくなった心不全や、心臓の血管にあって、血流を調節する弁が正常に開閉しなくなった心臓弁膜症などは、危険な病気として数えられます。それらにかかり、食事療法や薬物療法では回復が見込めない場合、残された治療法は心臓移植のみとなってしまいます。 補助人工心臓が心臓の働きをサポートする 心臓移植を受けるには、いくつかの条件をクリアしなくてはなりません。健康状態や経済的な問題などはもちろんですが、何よりも欠かせないのが、心臓を提供してくれるドナーの存在です。ドナーが見つかるまで待つことになりますが、その間にも病気は悪化し、心臓のはたらきは弱くなっていきます。 そのような状況で大きな助けとなるのが、補助人工心臓という医療機器です。心臓移植が行われるまで、心臓のはたらきの一部を補助するので「補助」と名付けられています。心臓は大きく4つに分けられますが、その中でもっとも負担がかかる左心室という部位に代わって、全身に血液を送り出すはたらきを担うことが多いようです。心臓が、拍動と呼ばれる「ドクン、ドクン」という動きを伴うポンプであるのに対して、補助人工心臓は、電気の力で羽根を回転させ、血液を押し出す仕組みになっています。 自宅での生活や外出も可能に! 画像提供:テルモ株式会社 開発当初の補助人工心臓は大きく、患者さんは体外の動力装置と結ばれていたため、病院のベッドで寝たきりの生活を送るしかありませんでした。 現在では体内に埋め込める大きさで、かつ止まらないように設計されているため、日常の取り扱いは患者さん自身が自宅ででき、病院で暮らす必要もありません。 さらに、コントローラーやバッテリーは、両方を合わせてもノートパソコン程度の重さにまで軽量化されていますので、バッグに入れて肩から提げて、外出することも可能です。 心臓移植を待つ間も、自宅で家族と過ごしたり、外へ出かけたりして、健康な人と同じような生活が送れるようになったことは、患者さんにとって実に大きな医療の進歩だといえるでしょう。 公開日:2011/08/22

「優先席付近では携帯電話の電源をお切りください。なお、優先席以外ではマナーモードに設定し、通話はお控えください」。電車に乗っていると、携帯電話の使用に関する車内アナウンスが聞こえてくることがある。通話マナーの問題は言うまでもないが、優先席付近についてこのアナウンスを流しているのは、心臓ペースメーカーの使用者に対する配慮が求められているため。そもそも、携帯電話の使用と関係があると考えられている心臓ペースメーカーとは、どのようなものなのだろうか? そもそも心臓ペースメーカーとは 心臓は体中の血液を集めたり送り出したりするため、つねに収縮と拡張とを繰り返している。これを「拍動」といい、1日に約10万回おこなわれる。 ところでこの拍動のリズムが、電気刺激によって作られていることをご存知だろうか。電気刺激を作り出しているのは、右心房にある「洞結節(どうけっせつ)」というところ。 ここから興奮が心筋細胞に伝わり、心臓を収縮させたり拡張させたりしているのだ。 ところが、洞結節に支障が起こると、不整脈が生ずる。脈拍が不規則になったり、緩んだり、あるいは速くなったりするのである。不整脈はときに脳梗塞を招くばかりか、意識障害をも引き起こす。場合によっては、突然死につながることも――。 洞結節のかわりに、脈拍を作り出してくれるのが「心臓ペースメーカー」だ。電池と制御回路、それに刺激を心臓に伝える電極リード線から成っている。心筋に人工的な刺激を与えることで、心収縮を発生させるものだ。もともと体の外に取り付ける「体外式」が使われていたが、1960年代には皮膚の下に埋め込む「植込み式」が開発された。 携帯電話によって誤作動が引き起こされる!? 携帯電話は、通話中のみ電波を出しているわけではない。携帯電話の近くに心臓ペースメーカーの使用者がいた場合、この電波の影響により、誤作動が引き起こされてしまう可能性があると考えられている。優先席付近では携帯電話の電源を切るように呼びかける車内アナウンスは、この考えに基づいて、携帯電話の使用者に注意を促している。 ○×クイズにチャレンジ! 優先席付近で携帯電話の電源を切るのは、お年寄りが携帯電話の着信音に驚き、心臓に負担がかかってしまうから? 答え × … 優先席は、心臓ペースメーカー使用者が座っている可能性がある。距離が離れていれば、携帯電話からの電波は影響を及ぼさないが、至近距離では誤作動を招く恐れがある。 電車の中では、優先席に近付かなければ、心臓ペースメーカー使用者と接近することはない? 答え × … 満員の電車内では心臓ペースメーカー使用者と、知らずに接近していることがある。ラッシュアワーのような混雑した状況では、総務省が定めた指針に従い、携帯電話と心臓ペースメーカーとの距離が15cm程度以下にならないよう、注意を払うようにしたい。 携帯電話の電波が原因で、ペースメーカー使用者が死亡した例はない? 答え ○ … これまでの死亡例はゼロとされている。ただし今後、誤作動がもとで思わぬ事故が発生しないとも限らない。配慮を怠らないようにしよう。 心臓ペースメーカーを使っている人は、携帯電話を使えない? 答え × … 利用は可能。ただし、ペースメーカー植込み部位より15cm以上離して使用する。通話の際は、植込み部位と左右反対の耳に当てる。持ち歩くときも、植込み部位から15cm以上離して携帯するか、電源を切ること。 携帯電話のほかにも注意すべき機器はある? 答え ○ … 携帯電話以外にも、IH式電気炊飯器の電磁波により、心臓ペースメーカーの設定がリセットされてしまった事例が報告されている。ペースメーカーの使用者 は、炊飯中はもとより保温中もIH式電気炊飯器のそばに長時間立ち止まらないようにするべきだ。このほか、店舗の出入口などに設置された盗難防止装置によって、誤動作が引き起こされる可能性もある。 ■関連記事 心電図検査とは?心電図検査の結果からわかること 心拍数と寿命 重症心不全への再生治療の実際 公開日:2014年6月23日

発症後24時間以内に死亡してしまう突然死。突然死とはどんなもので、どのようなときに起こるのでしょうか。突然死を予防するには、定期健診などで心電図の検査を受けることが重要です。そこで、突然死と関係が深い心室細動を取り上げて紹介します。また、突然死を避けるための生活習慣も紹介します。 目次 突然死とは 突然死はどんな状況で起こる? 突然死のこんな前兆に要注意 健康診断でチェックするべき突然死の危険因子 「心電図」の異常はそのままにしない 突然死しないための生活習慣チェックポイント 突然死とは 「ううっ!」と痛みを感じ、容態が急変してしまう。ある日突然のごとくやってくる死。 「事故や自殺などの外因性の原因がなく、それまでまったく病気がないか、あっても安定した状態にありすぐに悪化する気配がなかったのに、突然病気が発症して24時間以内に死んでしまう場合」を突然死と呼んでいます。とくに、発病から1時間以内に亡くなってしまったケースを「瞬間死」ということもあります。 突然死を起こす直接の原因の約半数は心臓です。残りは脳(くも膜下出血や脳内出血、脳梗塞など)や呼吸器系に原因があると言われています。 実際に突然死した人の実態を把握するのはとても難しいようです。なぜなら、突然死というのが死亡の原因ではなく、死に方の問題だからです。ただ、突然死する人は意外に多く、亡くなる人の5人に1人が病気を発症して24時間以内に亡くなっているとも言われています。 突然死はどんな状況で起こる? 予防医学の専門家・川村孝氏(京都大学保健管理センター長)らが、愛知県内の勤労者男女約20万人を対象に、1989年から7年間にわたって調査した中に、突然死した264人のデータがあります。 ●40代、50代が最も多い ●女性より男性のほうが約2倍の確率で起こる ●月別にみると4月が多い(平均的な月に比べて1.62倍) ●ウィークデーに比べて日曜日は1.9倍、土曜日が1.36倍と、週末に起こるケースが多い ●深夜から未明にかけて起こることが多く、午前0時から3時は、午前9時から12時の1.71倍の確率 ●死因は、心臓血管系が半数以上。原因がわかっているものでは、急性心筋梗塞が最も多いが、8割方が原因不明で、心不全である(正確に言えば、心不全は死因ではなく、心臓が機能しなくなって停止したということ) ●勤務中に突然死する確率は2割弱、勤務外が8割強。その内訳は、睡眠中が20%、入浴中が5%、用便中が5%と、自宅で倒れる確率が多い このデータによると40代・50代の働き盛りの男性が突然死してしまったケースが目立ちます。 また、 4月や週末に多いのは、おそらく職場や家庭の環境の変化などが精神的・肉体的ストレスとなっていることも原因ではないかと考えられています。 突然死のこんな前兆に要注意 突然死はほんとうに「突然」やってくるのでしょうか。その前触れはなにもないのでしょうか? 実際、突然死を起こす前に前駆症状を訴える確率は低いようですが、前兆がないわけではなさそうです。 急性心筋梗塞やくも膜下出血などで突然死した人が事前に訴えていた自覚症状には、次のようなものがあります。 突然死のこんな前兆 近ごろ、体がだるく、疲れがなかなか取れない 熱っぽい状態が続いている なんとなく体調が悪い 頭が痛い 食欲がない 時々胸が痛む 肩こりが激しい 手足がしびれる このような症状は「風邪かな?」「睡眠不足かな?」とも思われるようなもので、取りたてて珍しい症状ではないため、自覚症状から突然死を予知することは難しいようです。結局のところ、定期健康診断などを受け、その結果、突然死する危険因子がないかどうかを判断するのが、一番の予防法となります。定期健診で高血圧や高コレステロールなどの異常があった場合、「そうなんだ」と放っておかず、必ず生活習慣を改善し、治療を受けるなどするようにしましょう。 健康診断でチェックするべき突然死の危険因子 血圧 収縮期血圧が160mmHg以上の人は、120mmHg未満の人に比べて7.4倍、拡張期血圧が100mmHg以上の人は、80mmHg未満の人に比べて5.2倍も突然死する確率が高い コレステロール 総コレステロール値が、250mg/dl以上または140mg/dl未満だと突然死する確率が、2倍前後高くなる 肥満 BMI指数が、26.5以上の人は、標準の人に比べて2.7倍突然死する確率が高い 尿酸値 尿酸値が8.0mg/dl以上の人は、正常値の人に比べて3.4倍突然死する確率が高い 心電図 期外収縮(ふつうのリズムより早期に心臓が収縮する状態)や心房細動(心房筋が規則的な収縮をできなくなる状態)などの不整脈があると、突然死する確率は3.7倍になる 出典:川村孝(京都大学保健管理センター長)ら調査 「心電図」の異常はそのままにしない 「心電図の異常」の多くは心配のいらない不整脈ですが、なかには突然死の原因になる不整脈もあります。定期健康診断で心電図に異常があると言われた場合には、一度専門医で診断を受けましょう。 突然死を起こす不整脈「特発性心室細動」とは? 心臓は筋肉でできているポンプであり、そのはたらきによって血液を全身から集めて体中へ血液を送り出しています。この規則正しい収縮のリズムが狂ってしまった状態が不整脈です。 不整脈には、大きく分けて脈が速くなる頻脈性不整脈と脈が遅くなる徐脈性不整脈があります。なかでも、頻脈性不整脈の一種である心室細動は最も危険な不整脈であり、突然死の原因にもなっています。 心室細動とは、心臓の心室筋がばらばらに動いて血液を送り出すポンプの役割を果たさなくなった状態です。これが数分間続くと全身に血液が循環しないため、死に至ってしまいます。心室細動になる要因は、心臓の冠動脈が詰まる心筋梗塞や肥大型心筋症、拡張型心筋症です。 最近の研究では、特発性心室細動を起こす人には心電図に特有の形や振幅が出現することがわかってきたため、きちんとした心電図の検査を受ければ特発性心室細動のリスクは下げることができます。 心臓の声をしっかり聞こう! 突然死しないための生活習慣チェックポイント もちろん、定期健診による心電図のチェックも必要ですが、なんといっても日常生活から気を付けることが大切。日々の積み重ねが突然の不幸を避ける最も有効な方法です。 朝の光を浴び、規則正しい生活をする 突然死の原因ともなる心筋梗塞や狭心症の発作が深夜から明け方にかけて集中するのには理由があります。 人間の脳にある視床下部には、自律神経やホルモンの中枢など、重要な神経細胞がぎっしり詰まっています。その自律神経には、交感神経と副交感神経の2種類があり、本人の意思とは関係なくうまくバランスをとりながらはたらいています。 早朝から午前中は、ちょうど体が休息から活動に変わる時間帯であり、目が覚めるとそれまで活発にはたらいていた副交感神経のはたらきが低下し、反対に交感神経が活発になります。交感神経が活発にはたらくと、血圧が上昇したり、心拍数が増加するのです。 ところが、不規則な生活や夜更かしなどをすると自律神経のリズムが乱れ、血圧や心拍数が急激に上昇して心臓の冠動脈に負担をかけてしまいます。そのため、動脈硬化が進み冠動脈の血流が悪くなったり、詰まったりして狭心症や心筋梗塞などの発作が起こりやすくなるのです。 これを防ぐには、まず規則正しい生活をして、自律神経のリズムを乱さないこと。とくに、朝の光を浴びると目からはいった光は脳の視床下部に送られ、生体リズムが覚醒モードに入ります。1日の生活をスタートさせるには、できるだけ決まった時間に起き、朝の光を十分に浴びることが理想的です。 ■相反する『自律神経』2種のはたらき 交感神経のはたらき 副交感神経のはたらき ●心臓のはたらきを速める ●血圧を上げる ●消化を抑制する ●排泄を抑制する ●心臓のはたらきを抑える ●血圧を下げる ●消化を促す ●排泄を促す ストレスや過労に注意 阪神淡路大震災やロサンゼルス地震の後に心臓に起因する突然死が急増したとの報告があります。 自分では疲れていないとか、ストレスなんてたまっていないと思っていても、実際には心的・肉体的に負担がかかっていることがあるのです。特に、ストレスは定期健診などで分かるものではないので、ある程度は自分で振り返りながら注意する必要があります。 職場や家庭などで悩みがあったり、ちょっと働き過ぎだなと思う場合には早め早めに休養を取るようにしましょう。また、本人がなかなか気づかない場合もあるので、周りから見て「働き過ぎだな」と思える人には、休養を取るよう勧めましょう。 運動中の突然死にも要注意 突然死は運動中にも起こることがあります。 中高年の場合、ランニングのスタートやゴール直後、ゴルフの最中などに突然死することが多いようです。 普段から血圧が高い、コレステロール値が高い、また心臓になんらかの疾患があるなどの危険因子を持った状態で急激に運動をすると、心臓に負担がかかってしまうのです。 もし、事前に心電図に異常があるなどするのなら、あらかじめ運動負荷心電図やマスター2段階テストなどの検査を受けておきましょう。 また、運動中は水分を十分に摂り、急激な運動は避けるようにしましょう。 ■関連記事 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! リスク指標が刷新!脂質異常を再確認 重症心不全への再生治療の実際 公開日:2003年7月28日
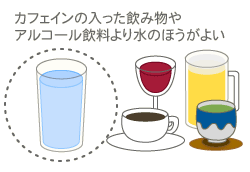
エコノミークラス症候群を予防するには、こまめに水分を取ったり、動いたりすること。中高年がなりやすいと思われていたが、若い人にも起こる。また飛行機以外の乗り物でも要注意。 目次 エコノミークラス症候群を防ぐ! 万が一、危険を感じたら…? エコノミークラス症候群の事例 エコノミークラス症候群を防ぐ! せっかくの旅行が台無しにならないよう、エコノミークラス症候群を防ぐポイントをチェックしておこう。 ◆水分を補給しよう 特に女性は、水分を摂るとトイレに行きたくなるため、乗り物に乗ったときに水分を摂らないようにするケースがある。これではかえって血液濃度が濃くなり、血液がどろどろになってしまう。 そこで大切なのが水分補給。長時間乗り物に乗るときは、水やソフトドリンクなどを1時間ごとにコップ1杯程度飲むのがベスト。とはいえ、コーヒーや緑茶などカフェインの入った飲み物は利尿効果があり、飲んだ以上に水分となって体外に出ていってしまう。またビールやワインなどのアルコール類も同じように利尿効果があるため、避けたほうがよい。 ある実験によると、水よりもイオン飲料のほうが尿量が少なく、体内に残っている水分量が多くなるという結果が出ている。 こまめに水分補給するよう、心がけよう。また、搭乗前に軽い食事を摂っておくとよい。 ◆体を動かそう 狭い機内でしかも窓側に座ると、「ちょっとすいません…」と言いながら、席を立つのを遠慮してしまいがち。ついつい座りっぱなし…という結果が血栓をつくる原因になる。 本当は、席を立ってちょっと動いたりできるとよいのだが、なかなかそうもいかない場合には、座ったままでもよいので足を動かすようにしよう。血のかたまりはふくらはぎやひざの裏にできやすいため、足のかかとやつま先を上下させたり、足の指を動かすことでも効果あり。さらに、ふくらはぎをもんだり、足首をぐるぐる回してみよう。 ◆体をしめつけない服装で 窮屈な服は、血液の流れを悪くしてしまう。できるだけゆったりとした服を着よう。 ◆思い当たることがあるなら、主治医に相談を 動脈硬化や高脂血症、糖尿病などを患っていたり、大きな手術をした、足を骨折した、など血が固まりやすい危険因子に思い当たるなら、血を固まりにくくする薬もあるので、一度主治医に相談してみよう。 万が一、危険を感じたら… もし、飛行機を降りるときに太ももより下の足が痛かったり、腫れたり、妙に赤くなっていたりしたら、まず立ちあがらないで乗務員に相談しよう。動くことによって血栓が肺に移動してしまう可能性があるので、おかしいな?と思ったら遠慮せずに伝えること。 また、胸が苦しいとか呼吸困難などの症状があるときも同じだ。 ちなみに、エコノミークラス症候群は着陸直後だけでなく、1週間くらいしてから苦しくなることもあり、我慢していると呼吸困難になってしまうこともあるので、早めに周りの手を借りて医師の診断を受けよう。 エコノミークラス症候群に注意!夏の長距離ドライブ 意外な危険 エコノミークラス症候群の事例 1994年から2000年までに起きたエコノミークラス症候群の事例(成田赤十字病院調べ) ●男性2例、女性19例。平均60.3±9.8歳で、1例を除いて40歳以上 ●平均身長156.8±6.5cm、平均体重59.3±8.2kg ●すべて8時間以上の飛行時間。座席はエコノミークラスだった。発症前に席を立った回数は、14例が0回 ●呼吸困難、胸痛、動悸、意識消失など。機内で起こったのが10例、残りの11例は空港内で起こった。ほとんどの症例は、初めて席を立った直後に発症 この報告によると、女性の19例のうち、15例は身長160cm未満で体格は肥満気味という特徴があった。「背が低い人は座った姿勢の時に足が圧迫され、血液がうっ血しやすくなるのでは?」とみられている。 日本人が肺塞栓症を起こす確率は人口100万人に対し、年間28人とされている。また、厚生労働省によると肺塞栓による死亡はこの10年間に2.8倍に増加している。 公開日:2003年7月7日

心臓病を見逃さないためには、早期発見、予防が大切です。心電図の波形からもさまざまなことがわかります。うまく利用して、心臓病予防に努めましょう。 目次 心臓の検査ってどんなことをするの? 心臓からのメッセージ「心電図」を読み取ろう! 心電図の種類 検査や治療ってどのくらいの費用がかかる? ストップ・ザ・心臓病 心臓の検査ってどんなことをするの? 心臓病は、職場や地域での健康診断や人間ドックなどで発見されることも多くあります。「健康診断なんてあまり役に立たない」といった先入観を捨て、心臓病の早期発見のためにも定期的に受診しましょう。もちろん、自覚症状があるなら迷わずすぐに医師の診断を受けるようにしましょう。実は心臓のどこに問題があるのかは医師の問診で8割以上わかると言っても過言ではないからです。胸のどこが、どんなときにどのように痛いのかを正確に医師に伝えるようにしましょう。 心臓病の主な検査内容 ●血圧測定 心臓病の原因の大きな部分を占めるのが血圧。まずは、正しい血圧かどうかをチェックします。 ●血液検査 血液の生化学検査では、総コレステロールや中性脂肪が増えたり、HDLコレステロールが減ることで動脈硬化の進みやすさがわかります。また、心臓病と密接な関係がある糖尿病は、血糖値やヘモグロビンA1Cなどでわかります。 ●心電図 心臓が発しているごく微小の電圧を12種類の電極から記録し、それを波形で表すものです。 ●超音波検査 超音波を利用して心臓の状態を画像として映し出す検査方法です。心臓の大きさ、心筋の厚さ、肥大の部分、心筋の収縮の様子、弁の動き、腫瘍などがあるかないか、などを知ることができます。 ●胸部X線検査 心臓のシルエットを知ることができ、心臓の大きさや4つの心房・心室が拡大していないか、また、心不全でみられる肺うっ血や胸部大動脈瘤の有無も確認できます。 ●心臓カテーテル検査・冠動脈造影検査 冠動脈の異常を実際に目に見える形で示すものです。血管の中にごく細い管(カテーテル)を挿入して、血管や心臓の中の血圧や内腔の様子や血流を調べます。どの部分がどの程度悪くなっているのかを正確に捉えることができますが、検査費用は約35万円ほどかかります。 心臓からのメッセージ「心電図」を読み取ろう! 心電図というとあの波形を思い浮かべる人も多いはず。心臓の筋肉が収縮するごとに発生する微量の活動電流の変化を図形に記録したものが心電図です。簡単な検査で豊富な情報が得られることもあって、心臓の肥大や虚血などの心臓病の早期発見や診断にかなり有益です。とくに、不整脈の診断には欠かせません。 心電図の波形の山や谷は、それぞれP、Q、R、S、T波と名づけられており、それぞれの波の大きさと時間の関係が重要になります。P波は電気信号が心房内を伝わっていく状況を、QRS波は電気信号が心室内を伝わっていく状況を、T波は伝わった電気信号が消えていく状況を示しています。正常な脈の場合は、規則正しく波が繰り返されますが、何らかの原因で不整脈がある場合には、波に乱れが出ます。 心電図と不整脈 ■正常な脈 ■トゲ(QRS波)の間隔の乱れに注意 ほぼ同じスタイルのトゲが出ていますが、トゲの出る間隔が不規則で乱れが認められます。 ■トゲのスタイルに注意 トゲの間隔は、ほぼ規則正しく並んでいますが、異なったスタイルのトゲが混在しているのが認められます。異なったスタイルのトゲは、普段と異なった場所から電気の興奮が起こっているか、あるいは興奮の伝わり方が普段と異なっていることを示し異常です。 心電図の種類 標準十二誘導心電図 一般に臨床で用いられている心電図です。ベッドに横たわった安静な状態で胸や手足に6つの電極を付け、しばらくそのままで測定します。安全で苦痛のない検査です。 ホルター心電図 24時間心電図を連続記録するもの。最高、最低心拍数や不整脈の種類、数、発生時間や心拍数との関係、STセグメントの低下または上昇と時間的関係や運動との関係を検討し、不整脈の診断をすることができます。 イベント心電図 携帯心電計携帯できる大きさの心電図です。携帯することで症状のあったときに自分で心電図がとれるため、24時間いつでも計測が可能です。24時間心電図を計測するホルター心電図でも症状を捉えられない患者に有効です。とった心電図は電話で病院や専門のサービスセンターへ送信し、医師に解析をしてもらうことができます。 負荷心電図検査 運動負荷心電図「トレッドミル検査」 安静にしているときには正常でも、運動をしたときに不整脈が出ることもあります。よく知られているものは、二段の階段を一定時間昇り降りしたあとに心電図をとる「マスター二段階テスト」や、ベルトの上を歩くことで運動負荷を行う「トレッドミル検査」や、固定した自転車のペダルを踏んで主に下肢に負荷を掛ける「エルゴメーター検査」などです。 体表面電位図 特殊な検査が必要なときに使われるもの。これは、前胸部、背胸部に約80~100の電極をつけて心臓の電気現象を細かくコンピューターで分析します。 電気生理学的検査 心臓のなかにカテーテル電極を入れて心房や心室の小さい電位を記録し、電気刺激を加えて頻拍発作を起こさせたりして不整脈の起こり方を調べる検査です。 検査や治療ってどのくらいの費用がかかる? 人間ドックでは体全体の健康状態をチェックしますが、特に心臓が気になる!という人は、心臓の専門ドック(心臓ドックなど)の検査を行うことをおすすめします。 身体測定や血圧測定、血液検査、胸部X線、心電図(ホルター心電図や運動負荷心電図)、超音波などの検査を行うと、費用はおおよそ3~5万円(病院によって異なる)となります。 また、万が一心臓病が見つかった場合、治療費はどのくらいかかるのでしょうか。心臓病の治療で使われるカテーテルは1本約30万円とも言われています。それを用いた手術を行った一例を挙げてみると、 (例) 心筋梗塞の緊急手術で、PTCA法を行い、約40日間入院した→約300万円 もちろん、公的医療制度により自己負担額が300万円というわけではありませんが、それでもかなりの治療費が必要になる。 そうならないためにも、定期的な検査は必要です。 ストップ・ザ・心臓病 心臓病にならないためには、早期発見や予防を心がけることがまず大切です。「痛くなってから」「症状が出てから」病院へ行けばいい、では手遅れになることもあります。 自分や大切な家族が心臓病にならないためにも、「ストップ・ザ・心臓病」の心がけを忘れないようにしましょう。 生活習慣を見直そう! ●食生活の見直し 動物性脂肪の摂り過ぎ、不規則な食事など、食生活の乱れは最も危険です。まずは食生活の見直しからはじめましょう。 ●運動習慣の見直し 日頃運動不足だと感じている方は、ぜひ運動をしましょう。とはいえ、ジョギングやテニスをいきなりはじめる必要はなく、毎日の生活でできる運動からスタートさせましょう。ウォーキングは心肺機能を鍛えることができる有酸素運動として最も有効的です。 ●生活習慣の見直し 喫煙や過度の飲酒はご法度です。とくに百害あって一利なしのたばこは、すぐにでも禁煙をはじめましょう。 ●定期的な検診や医師の診察 職場や地域での定期検診や健康診断を利用しましょう。ちょっと費用はかかるが、心臓ドックや人間ドックをするのもおすすめです。不整脈などちょっと気になる人は、これまで病院でとっていた心電図が家庭でとれるものもあるので、これまでより手軽に心電図をとって医師に診てもらうのもいいでしょう。 ■関連記事 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 重症心不全への再生治療の実際 公開日:2003年4月28日
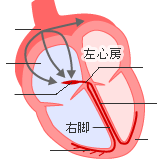
心臓は産まれてから死ぬまで休むことなく動きつづける大切な臓器です。しかし、案外知らないことも多いのではないでしょうか。基本的な心臓の病気について紹介します。 目次 なぜ増えている?心臓病 心臓病で亡くなる人の約半数が「虚血性心疾患」!? 「狭心症」はどんな病気? 「心筋梗塞」はどんな病気? 知っておきたい主な心臓病 心臓からの危険信号「不整脈」を見逃すな! なぜ増えている?心臓病 近年、心臓病の患者が増えているのをご存知ですか?現在、日本人の死因の1位はがん、続いて2位は心臓病(心疾患)、3位は脳血管疾患となっています。しかし、数年前までは、心臓病よりも脳血管疾患で亡くなる人のほうが多かったのです。ここ数年、脳血管疾患での死亡者数は減少してきているのに対し、心臓病で亡くなる人は増加傾向にあります。 ■心疾患の死亡者数と死亡率 出典:厚生労働省「人口動態統計」 なぜ、心臓病は増えているのでしょうか?その一因としてライフスタイルの欧米化が指摘されています。心臓病のなかでも、心筋梗塞や狭心症といった虚血性心疾患は、長年にわたる不適切な食生活や運動不足、ストレスなどの生活習慣が大きく関わっています。多くの欧米諸国で死因の第1位が心臓病であることを考えると、日本人も動物性脂肪をたくさん摂るなど食生活が欧米化していることが、心臓病患者が増加したことの大きな要因であると考えられているのです。 さらに、以前は心臓病といえば、50代、60代の高齢者がなる病気というイメージがありましたが、最近では30代、40代でも虚血性心疾患になる人が増えています。また、食生活の欧米化の影響などを考えると、現代の子供たちが成人するころには心臓病の患者数はますます増加するだろうと危惧されているのです。近い将来、10代20代でも虚血性心疾患が日本人の死因上位になるかもしれません。 心臓病で亡くなる人の約半数が「虚血性心疾患」!? 心臓がポンプのようなはたらきをするために、心臓の筋肉(心筋)に栄養や酸素を運んでいる血管に動脈硬化が起こり、血流が悪くなって起こる障害を「虚血性心疾患」といいます。心臓病で亡くなる人の約半数がこの虚血性心疾患です。虚血性心疾患には、「狭心症」と「心筋梗塞」があります。 狭心症と心筋梗塞の違いは、狭心症は酸素不足の状態が一時的で回復するのに対し、心筋梗塞は血栓などで心臓のまわりに巻きついている冠状動脈が完全に閉塞し、その先の血流が途絶えて心筋が壊死を起こしてしまいます。一度死んでしまった心筋は回復しないため、心臓に大ダメージを残してしまうのです。 「狭心症」はどんな病気? ■どんな病気? 冠状動脈のどこかが狭くなり、心筋に血液が十分流れなくなると心臓に必要な血液を得ることが難しくなる箇所ができます。その部分が酸素不足に陥り、胸痛、圧迫痛、動悸、息切れなどの症状を起こす病気です。昼間、何かの動作によって起こる場合を労作性狭心症といい、夜間、ことに早朝の安静時によく起こる場合を異型狭心症といいます。 ■狭心症の主な症状 労作性狭心症は、階段を駆け上がるなど何かの動作に伴って痛みが起こります。一般的には胸の中央が痛みますが、人によってはのどや下顎、歯、耳などが痛むこともあります。痛みは「ぎゅっと締めつけられるような」「圧迫するような」「焼き火箸で胸をかき回されるような」などと表現されることも。発作は1~10分程度でおさまることが多いようです。また、異型狭心症の場合は、1日のうちで決まった時間帯に発作が起こる傾向があります。 ■狭心症の発作が起きたら? 発作が起きたらまずニトログリセリンやニトロールなどを舌下頓服すると、1分くらいで効き目が現れます。 ■狭心症の治療法 労作性狭心症の場合は、心臓の仕事量を減らしたり、心臓の筋肉への酸素供給量を減少させるような内科的治療や、大動脈ー冠動脈バイパス術、冠動脈形成術のような、冠動脈を流れる血液量を増やすための外科的治療が行われます。大動脈ー冠動脈バイパス術では、開胸する必要がありますが、冠動脈形成術は胸を開けることなく皮膚の上から血管を突いて行えるため、患者に与える負担は少なくなります。 心筋梗塞はどんな病気? ■どんな病気? 心臓をとりまく冠状動脈のどこかが極端に狭くなったり完全に詰まってしまった場合に起こる病気です。そこから先の部分には、血液が行かなくなり、心臓の筋肉が死んでしまいます。冠状動脈が閉塞する原因は、血管壁に付着したアテローム(粥状硬化)によって狭くなったり、アテロームの破裂による血栓の形成などです。 ■心筋梗塞の主な症状 何の前ぶれもなく急に発作が起きます。胸が焼けるような激しい痛みに襲われ、その痛みは30分以上と狭心症より長く続きます。あぶら汗、呼吸困難、冷や汗が出て、死ぬかもしれないという恐怖感を伴うことも少なくありません。痛みの程度も一般的に狭心症より強いです。 ■心筋梗塞の発作が起きたら? ニトログリセリンやニトロールは無効か、効果があっても不十分です。激しい胸の痛みを感じたら、一刻も早く救急車を呼び、医師の診察を受けること。 ■心筋梗塞の治療法 狭心症の場合と同様に、冠動脈の閉塞・狭窄した部分をカテーテルを使って拡張する血管内の手術(経皮的冠動脈形成術)や冠動脈バイパス術などの外科的治療が行われます。冠動脈形成術では、風船やステントと呼ばれる金属などを使って血管の内腔を広げます。 知っておきたい主な心臓病 虚血性心疾患は心臓病の代表のようなものですが、そのほかにもさまざまな心臓病があります。その主だったものを紹介します。 心筋炎 心臓に風邪などのウィルスが付着して、炎症や過度の反応を起こす病気です。風邪の症状が起こってから1~2週間後に発病することが多く、軽ければ自覚症状はありません。多くの場合は、発熱、咳、頭痛、だるさなど、風邪のような症状が先行するため、気がつかず見過ごしていると心筋の細胞破壊がどんどん進んでしまい、不整脈や心不全の原因をつくることになります。 心臓弁膜症 心臓がポンプのような役割を果たす時に、血液の逆流を防ぐために心臓についている弁の開きが悪くなって、血液が心臓の部屋から出て行きにくくなったり(弁狭窄症)、弁の閉じ方が悪くなって血液が逆流してしまう(弁閉鎖不全症)病気です。 心膜炎 心臓を包み込んでいる心膜が炎症を起こす病気。心膜が急性に炎症を起こしたものを急性心膜炎、急性心膜炎や心筋梗塞の心破裂、外傷により心膜に急激に心膜液や血液が溜まってしまうものを心タンポナーデ、心膜炎が原因で心膜が固くなり、慢性の心臓拡張不全を起こすものを慢性収縮性心膜炎といます。 心内膜炎 細菌が血流によって心臓に入り、異常のある部分や弁に付着して繁殖し、発熱を引き起こす、たちの悪い病気になる可能性があります。心臓弁膜症の患者は、かかりやすいようです。 心臓からの危険信号「不整脈」を見逃すな! 心臓はポンプのように膨らんだり縮んだり(これを拍動と言う)して全身に血液を送っています。その回数はなんと1日10万回にもなります。そのリズムは、右心房の上部にある「洞結節」という特殊な心筋細胞の集まりから心臓に出される電気刺激によって作られています。洞結節で発生した電気的興奮は、洞結節→心房→房室結節→ヒス束→右脚・左脚に分かれる→プルキンエ線維→作業心筋 という順に伝わり、作業心筋に伝わると電気的興奮が起こって収縮という現象を起こします。洞結節から出される刺激は1分間に約60~100回です。これが、正常な順序で伝わっていくメカニズムを正常同調律といいます。その正常同調律以外の心臓のリズムすべてを不整脈というのです。 主な不整脈の種類は次の通りです。 期外収縮 心房や心室など、洞結節以外で命令が起き、早めのタイミングで収縮するために脈が余分に打ったり、心臓が十分に収縮できず脈がとんだように感じるもの。不整脈のなかで最も多くみられます。 頻脈性不整脈 1分間に100回以上の電気的興奮が起こるもの。主な原因としては、電気的興奮が一定の同じ場所をぐるぐる旋回する(リエントリー)と考えられています。代表的なものとして、洞性頻脈、心房頻拍、発作性上室性頻拍、心室性期外収縮、心室細動などがあります。 徐脈性不整脈 1分間に60回以下の電気的興奮しか起こらないもの。電気的興奮が起こらなかったり、電気的興奮が通らない場合に起こります。代表的なものとして、洞不全症候群、房室ブロックなどがあります。 不整脈のすべてが悪いのかというと、実はそうとも言えません。不整脈の多くは気にしなくていいものですが、血圧の低下、冷や汗、胸の違和感や苦しさ、目の前が暗くなるなどの症状を感じる時には注意が必要です。ひどい場合には、意識がなくなり、失神を起こすこともあり、生命に関わる危険性もあるからです。 自覚症状を感じたり、健康診断などでとった心電図によって不整脈が発覚したら、一度は専門医の診察を受けましょう。 公開日:2003年4月28日
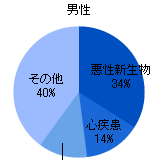
三大生活習慣病とは、「がん」「脳卒中」「心臓病」のこと。この3つの病気が日本人の死因の約6割を占めています。死の四重奏を奏で続けていると、三大生活習慣病を引き起こしてしまうかも…?ここでは、それぞれの病気の原因や症状、また発見方法をまとめてみました。 目次 三大生活習慣病とは? ほかにもある!見逃せない生活習慣病 三大生活習慣病とは? 数ある生活習慣病の中でも、「がん」「脳卒中」「心臓病」は三大生活習慣病と言われている。生活習慣病のなかでも生死に関わるこれらの病気は見逃せない。 がん なんらかの原因によって、人間の正常な細胞が突然変異してがん細胞になり、際限なく急激に増えていく(腫瘍になる)病気。悪性新生物とも言う。 ●原因は? 正常な細胞を突然がん細胞に豹変させてしまう原因には、発がん性物質の存在が確認されている。これらの物質を作り出す原因は、食生活や喫煙などの生活習慣に深く関係している。 ●主な症状は? がんは体のどの部分にも発生する厄介な病気。でも、最近では無症状のうちに定期健診で発見されているものが多い。みぞおちあたりの痛み、吐気なら胃がん、血便、便潜血なら大腸がん、咳、血痰なら肺がん、不正性器出血、ピンクのおりものなら子宮がん、などの疑いがある。 ●どうやって発見される? がんが発生する部位によって異なるが、乳がんの場合は胸のしこりに気がついたり、肺がんの場合は痰の中に血液が混じるようになって気がつくことも。いずれにせよ、早期発見のためには定期健診を欠かさないこと。 心疾患 心臓そのものに栄養・酸素を送る冠状動脈がふさがり、酸素不足になっておこる病気。一部が詰まった場合は狭心症と言われるが、完全に冠動脈の内腔がふさがってしまうと血液が遮断され、そこから先の細胞が壊死してしまう。これが心筋梗塞。 ●原因は? 食生活の乱れ、運動不足、喫煙、ストレスなどによって血管が硬化して塞がりやすくなる。 ●主な症状は? 心臓に激痛が走る。狭心症の発作は体を動かさずじっとしていれば長くても2~3分ほどで痛みが治まってくるが、心筋梗塞の発作の場合は心筋の部分的壊死が起こっているため胸痛が激しく長時間続く。すぐに救急車を呼ぶ必要がある。 ●どうやって発見される? 胸、特に左前胸部やその奥に痛みや圧迫感、締めつけられるような感じがする。さらに、左肩や首筋、顎、のどなども痛み出したら要注意。また、めまいや動悸、息切れが起こることも。 脳血管疾患 最も多い脳疾患は脳卒中。原因により大きく2つに分かれる。脳の動脈が詰まって血液の流れが妨げられる脳梗塞と、脳の動脈が破裂して出血する脳出血である。 ●原因は? 動脈が破裂し、出血してしまう最大の原因は高血圧。血圧が高いと血管にいつも負担がかかるため、傷んでしまうのだ。また、脳梗塞は動脈硬化を湯床に引き起こされることが多い病気である。 ●主な症状は? 重症の場合は、意識不明の昏睡状態、吐気、高熱が続く。また、脳卒中の場合、意識障害や手足の運動機能の障害があるのが特徴。 ●どうやって発見される? 脳梗塞の場合、目の焦点が合わない、手足のしびれ、めまい、ろれつが回らないなどの前ぶれが見られる。また、脳出血の場合、頭が重い、吐気がする、頭が激しく痛むなどの前ぶれが見られる。 ほかにもある!見逃せない生活習慣病 三大生活習慣病は死因の上位になっている重要な病気。その手前段階でなりやすい生活習慣病が、高血圧や高脂血症(脂質異常症)、糖尿病などの病気。自覚症状があまりないだけに、気がつかないうちに症状が進行してしまうことも。 糖尿病 すい臓で作られるインスリンというホルモンのはたらきが慢性的に不十分になる病気。インスリンは、血液中のブドウ糖をエネルギーとして利用する時にはたらくもので、不足すると血糖値が上がり、高血糖と呼ばれる状態になる。 ●原因は? 糖尿病は遺伝的に受け継いでいる人も少なくない。また、暴飲暴食、動物性たんぱく質の摂り過ぎも影響している。 ●主な症状は? やたらのどが渇く、空腹感、やせてきた、目がかすむ、疲れやすいなどの症状があるが、これらはかなり病気が進行してから出るもの。初期段階では自覚症状はほとんどない。 ●どうやって発見される? 定期健診で発見されることも多い。空腹時の血糖値を測定し、126mg/dl以上なら糖尿病型。正常型は70~110mg/dl未満。また、糖尿病世代と言われる40代に入ったら、尿に糖が出ていないかどうかを調べる習慣を持つことが大切。尿検査で尿糖値が陽性と出たら、一度糖尿病の検査を受けよう。 ●合併症は? 「糖尿病性網膜症」「糖尿病性腎症」「糖尿病性神経障害」が糖尿病の三大合併症。 高血圧 文字どおり、血管内の圧力がなんらかの原因によって高くなってしまった病気。そのため、血管に負担がかかり、ある日突然血管が破れたり、詰まったりしてしまう結果を招く。 ●原因は? 二次性高血圧と本態性高血圧の2種類があるが、前者は心臓病や腎臓病などの疾患からくるもの。日本人の高血圧は、後者が圧倒的に多く、その主な原因は塩分の摂り過ぎ。また、本態性高血圧は、その体質が遺伝しやすいため、身内に高血圧患者がいる場合には要注意。 ●主な症状は? 高血圧そのものは、自覚症状はほとんどない。ただ、放置すると脳卒中、心臓病、腎臓病などの危険因子になる。収縮期血圧が180mmHg、拡張期血圧が110mmHg以上の高血圧になると、頭痛やめまい、倦怠感、耳鳴り、肩こりなどの症状が出ることもある。 ●どうやって発見される? 医療機関での検査や健診で、収縮期血圧が140mmHg以上または拡張期血圧が90mmHg以上の場合は高血圧。ただし、病院や健診の時だと緊張してしまい、普段の血圧より10~20mmHg高くなることもある。 ●合併症は? 高血圧はさまざまな病気のもと。全身を網羅する血管を傷めるため、動脈硬化を引き起こし、脳卒中、心臓病、腎臓病などを招く。 高脂血症(脂質異常症) 血液中の脂質が何らかの原因によって増え過ぎてしまう病気。血管内腔に脂質が付着し、その結果内腔が狭くなってしまって血液が流れにくくなってしまう。 ●原因は? コレステロールそのものは体に必要な物質だが、過剰摂取することによって血管を詰まらせてしまう原因になる。脂質の多い食品の摂り過ぎ、運動不足などが、コレステロールや中性脂肪の過剰摂取を招く。 ●主な症状は? 糖尿病、高血圧などと同様に、高脂血症だけでは自覚症状はほとんどない。 ●どうやって発見される? 定期健診の血液検査で発見される。 (「リスク指標が刷新!脂質異常を再確認」参照)。 ●合併症は? 高脂血症は、動脈硬化、さらに心臓病、脳梗塞への導火線。 ■関連記事 BMIチェック 糖尿病を放置しないで!セルフチェックのコツ 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意 更新日:2003年2月3日

コエンザイムQ10(CoQ10)には、老化防止、体力向上、美容などの効果が期待できる。また、コエンザイムQ10を補給すると心臓ポンプのはたらきがよくなり、心疾患の改善にも効果が期待できたという。そのほか、アルツハイマーやパーキンソン病、がんなどの予防・改善にも期待大。 目次 コエンザイムQ10で老化を防止! 抗酸化作用にも頼もしい存在 まだある!コエンザイムQ10のメリット 世界で初めてコエンザイムQ10の原料供給に成功したのは日本の会社だった! コエンザイムQ10で老化を防止! 心臓は血液を全身に送るポンプのようなはたらきを持っており、1日24時間休みなくはたらき続けている。コエンザイムQ10は特に心臓で必要とされる補酵素であり、コエンザイムQ10が不足すると心臓の機能が低下してしまう。その結果、足のむくみ、動悸、息切れ、疲労感、低血圧、心疾患の悪化などさまざまな疾病を引き起こすと考えられている。 心臓を強くすることは老化防止にもつながる。これから日本が迎える高齢化社会に対応するためにもしっかりコエンザイムQ10を摂取しよう。 抗酸化作用にも頼もしい存在 ■ビタミンEの酸化を防ぐCoQ10 資料提供:日清ファルマ株式会社 「活性酸素」が体にダメージを与える存在であることはご存知の方も多いだろう。 ストレスや喫煙、過度の飲酒などによって体内で生成される活性酸素は不安定で攻撃的。これが体内で適切に処理されないと、それが引き金となって心筋梗塞や脳卒中、がんなどの生活習慣病を引き起こしてしまう。この活性酸素によって体が傷つけられるのを防ぐ作用を抗酸化作用と呼ぶ。 抗酸化作用のある物質としてはビタミンEやビタミンCなどが有名だが、実は、コエンザイムQ10も強力な抗酸化物質。ちなみに、体のサビの原因でもある脂質過酸化物の生成が、コエンザイムQ10が存在する間は抑えられるという研究結果も報告されている。病気の予防や老化防止にも役に立つとの期待大である。 まだある!コエンザイムQ10のメリット エネルギーを作り出すのに必要なコエンザイムQ10。ほかにもまだまだメリットがたくさん! 肌の老化をストップ コエンザイムQ10は特に女性には嬉しい美容効果がある。 皮脂などの皮膚のオイル成分が老化や紫外線などの影響により酸化すると「過酸化脂質」になり、シミやシワ、乾燥肌などの皮膚の老化現象が起こる。コエンザイムQ10には、この過酸化脂質をもとの物質に還元し、さらにビタミンEとともに過酸化脂質の発生を抑えてくれるはたらきがあるのだ。 また、アメリカでは脚のむくみの解消や脚の部分やせができるとして、女性に非常に人気がある。コエンザイムQ10は脚の動脈を広げて血流をよくすることで、脚の水分代謝をよくしむくみを解消し、下半身の脂肪を燃焼させると言われている。 コエンザイムQ10はお肌がきれいになってさらにダイエットもできる、スグレモノなのだ。 体力向上!疲れ知らずになれる 前述の通り、コエンザイムQ10は、体内でエネルギー産生に大きく関わっている。と言うことは、コエンザイムQ10が不足すれば、当然エネルギーも減り、疲れやすい体になってしまう。また、摂取した食物はきちんと代謝し、エネルギーに変換することが必要なのだ。 慢性的な疲労でお悩みなら、コエンザイムQ10を摂取してみてはどうだろうか。 病気の改善・予防に期待 もとは心疾患患者のための医薬品でもあったコエンザイムQ10。補給すると、心臓ポンプのはたらきが高まり、心不全や高血圧、脚のむくみなどの症状が予防・改善すると考えられている。 また、パーキンソン病やアルツハイマーなど脳と関連した疾患は、活性酸素が神経組織にダメージを与えることが原因と考えられるため、コエンザイムQ10の補給で脳疾患を予防するとも考えられている。 そのほか、がんの予防や改善、肥満の改善、免疫系の強化など、さまざまな疾病の予防や改善に期待されている。 世界で初めてコエンザイムQ10の原料供給に成功したのは日本の会社だった! 1957年にアメリカの研究者たちによってコエンザイムQ10がはじめて発見され、翌年から本格的な研究が始まった。その研究のために、大量のコエンザイムQ10が必要となり、その要望にこたえて世界初の量産化に成功したのは日本の会社だ。それが、日清製粉株式会社の医薬部門(現在の日清ファルマ)だった。製粉会社と医療品原料、ちょっと遠いようだが、実は同社の創業者が健康増進に強い関心を持ち、ビタミンの研究を続けていたのだとか。またエーザイ株式会社との共同研究を重ねた結果、世界初のうっ血性心不全の医療用医薬品を発売。 このように、コエンザイムQ10の研究と開発には日本の企業が深く関わっていたのだ。 公開日:2003年3月3日

日本人の60%以上のかたが3大生活習慣病〔3大疾病:がん・心臓病・脳卒中(脳血管疾患)〕で亡くなっています。 目次 現代日本人の死因トップ3=生活習慣病 3大生活習慣病とは? 現代日本人の死因トップ3=生活習慣病 日本は平均寿命80歳という世界有数の長寿国!でも、誰もが健康的な長寿をまっとうできているわけではありません。健康長寿の最大の敵は、がん・心臓病・脳卒中・肝臓病・腎臓病・糖尿病などの「生活習慣病」たちです。しかもこれらは長期間、患うことが多い病気です。 3大生活習慣病(3大疾病)とは? 3大生活習慣病(3大疾病)とは、先に述べた通り「がん・脳卒中(脳血管疾患)・心臓病」です。それらはどんな原因からくる病気なのか簡単に説明します。 がん(悪性新生物) がんの原因については、いまださまざまな説が考えられています。DNA異常、細胞分裂異常、免疫機能の低下などのほか、運動不足により血液循環が悪化し体の中で酸素不足が起きるためとも考えられています。 心臓病(虚血性心疾患) 狭心症と心筋梗塞が主な病気です。心臓そのものに栄養・酸素を送る冠状動脈が塞がり、酸素不足となり起こります。喫煙や食生活の乱れ・運動不足・ストレスなどによって血管が硬化し塞がりやすくなったところに、さらに無理がかかると心臓を激痛が襲うことになります。 脳卒中(脳血管疾患) 脳に血液を送る動脈が詰まる・破裂するなどにより脳細胞の死滅が起こります。血管を詰まらせる食生活や、たばこ・ストレス・運動不足などによる高血圧が危険です。 ■関連記事 BMIチェック 糖尿病を放置しないで!セルフチェックのコツ 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 偏食・肥満や運動不足による酸化ストレスで老け顔や感染症、骨粗しょう症などに注意 更新日:2020/09/17

心電図検査は、心臓の天気予報とも言われ、心臓の動きに関するさまざまな異常を知ることができます。しかし、不整脈や狭心症など、いつ起こるかわからない病気も多いので、一度の検査では安心できません。 目次 心電図検査とは 心電図検査は病気発見の第一の手がかり 24時間休まず見守るホルター心電図 心電図検査の結果からわかること 健康な心臓を作ろう 心電図検査とは 不整脈の有無 虚血性心疾患(狭心症、心筋梗塞)の有無 高血圧をともなう心肥大の有無 心臓病の有無 心電図検査は病気発見の第一の手がかり 心臓の疾患に関わる検査の中でも比較的簡単に行えるので、病気発見の第一の手がかりとしてよく用いられるのが心電図です。 心臓の筋肉が鼓動を打つために発生する微弱な電気信号を、体表面につけた電極から検出し、波形として記録。その乱れから病気の兆候などを読み取ります。 この検査で異常が出たらほかの検査も行い、それにより、狭心症や心筋梗塞などの虚血性心疾患、不整脈、心臓肥大、心膜炎、冠動脈不全、高血圧症、動脈硬化症などの発見をします。 24時間休まず見守るホルター心電図 不整脈や狭心症はいつ起こるかわからないため、短時間の心電図検査では異常が発見できないことが多いようです。そこで携帯型の小さな装置・ホルター心電図で24時間連続して心電図を記録します。コンピュータで解析、診断します。 これにより心電図変化をとらえる可能性が飛躍的に高くなりました。 また心臓に何か変化のあった時のみ、作動するイベントホルター心電図も普及しつつあります。 心臓の声をしっかり聞こう!心電図の読み取り方と種類 心電図検査の結果からわかること さて、あなたの心電図は何を語っているのでしょうか? ※注:検査の数値はあくまでも「めやす」です。不安があれば必ず、詳しく調べるようにしましょう。 検査 正常 異常で疑われる病気 心電図 正常な波形 不整脈、虚血性心疾患、心筋梗塞、心肥大、冠不全、動脈硬化症など 狭心症や心筋梗塞は、心臓に酸素や栄養を送る冠状動脈が詰まり、血がいかなくなって起こる病気。その原因のほとんどが、血管の壁に脂肪やコレステロールが付着し、血管が狭くなったことによります。そのため、血管を狭くする原因の血中コレステロールもあわせて見る必要があります。心電図だけでなく、そこでも黄色信号が灯っている場合は特に注意が必要です。 健康な心臓を作ろう 心臓をイキイキさせるには血管がキレイになることが大切です。100年以上動いてくれる心臓を作りましょう。 ●心臓が弱っているかな?と感じたら 低カロリーの食事をとるようにする お酒はなるべく控える。特に連日はやめる 少しでも禁煙にチャレンジする 適度な運動を心がける ■関連記事 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! リスク指標が刷新!脂質異常を再確認 重症心不全への再生治療の実際

刺激伝導系の故障で起きる不整脈 心臓が規則正しく拍動するのは心臓内の洞結節という部分のおかげです。洞結節からの電気刺激が、房室結節を経由して心筋に伝わって、初めて規則正しい拍動が起こります。この刺激伝導系に故障が起きると、心室が勝手に収縮を始めてしまいます。これが不整脈です。 そこで、心拍数をコントロールする必要があります。そのために、洞結節に代わって人工的に電気刺激を与えて心臓を興奮させる方法が取られます。 その装置が人工ペースメーカーです。一時的に刺激を与える体外式・胸壁式と、半永久的治療を目的とした埋め込み式があります。 6~7年以上機能する埋め込み型ペースメーカー 埋め込み型は、リチウム電池で6~7年以上も機能します。入浴なども可能で日常生活に特に支障はありません。 ただし、気をつけなければならないことがあります。電気製品です。強い電波、電界、磁界を発するものに近寄ると誤作動の危険があるのです。電気機械や送信アンテナ、携帯電話などには注意が必要です。

心電図とは 心臓は全身に血液を循環させるポンプとしてはたらいています。その指令を送っているのが上大動脈と右心房の間にある洞結節という部分です。洞結節は1分間に70回前後のひん度で電気刺激を発生します。それが心房や心室へ伝えられ心筋が収縮するわけです。 その心筋の電気的変化を体表面に装着した電極から検出し、波形として記録したものが心電図です。 十二誘導心電図が最も一般的で、健診などでも使われています。心電図は不整脈や虚血性心疾患などの検出に適しています。それぞれ特有の波形を示すからです。 ただし、発作が起きている時でないと不整脈などの異常心電図変化は現れません。そこで、診断する前に軽い運動をしてから心電図を測定する方法も用いられます。これが運動負荷心電図です。これでも異常をとらえることができないこともあります。 ホルター心電図とは ホルター心電図が有用なのはこんな場合です。これは携帯型の装置で24時間の心電図を連続的に記録できるものです。心電図変化をとらえられる可能性はより高くなります。 心臓に何らかの変化があった時だけに作動するイベントホルター心電図も普及しつつあります。

心臓の役割は生命維持に必要な血液を全身に造ること 心臓はよくマンガなどに描かれるようにハート型をしています。大きさは人の握りこぶしよりやや大きい程度、重さは成人で約250~350gです。 規則正しく収縮と弛緩を繰り返して血液を絞りだす筋肉(心筋)からできており、内部は左右の心房と心室の4つの部屋に分かれます。 心臓は生命維持に必要な血液を全身に送るという重要な役割を持っています。酸素やエネルギー源を豊富に含んだ動脈血を体のすみずみに回すために、規則的なポンプの作用をします。 1回の心拍動で送り出される血液量は約60ml、1分間で約5L 送りだされた血液は、帰り道に各組織から二酸化炭素やエネルギー消費後の老廃物を受けとって静脈血となり、心臓(右心房)に戻ります。さらに肺に送られて新鮮な酸素を得て動脈血となり、再び心臓(左心房)に戻って大動脈に送りだされます。 1回の心拍動で送り出される血液量は約60ml、1分間に約5Lにのぼります。 左右の心房と心室、右心室と肺動脈、左心室と大動脈の間にはそれぞれ弁(心臓弁膜)があって、血液が逆方向へ流れるのを防ぎます。いわゆる「心臓の音」は血液が押しだされて弁が閉まる時にたてる音です。

心臓・血管への影響 怖いのは、慢性的なストレスで心身の疲れがたまっている時に急性ストレスが追い打ちをかける場合です。 慢性ストレスが続くと、免疫力の低下や動脈硬化など、身体の老化現象が起こりやすくなります。 そこに急性ストレスが加わると、急激な血圧上昇や血液の凝固などの変化に身体が耐えきれず、急性心不全や心筋梗塞の発作が起きやすい状態になるのです。 人ごとではない悲劇 過労死は、「過重労働が誘因となって心臓死などを発症し、永久的労働不能や死亡に至った状態」と定義されます。 具体的な事例を見ると、過重労働という慢性的なストレス状態にある人が突発的な事故に出あった時に、死に至る発作を起こすことが多いのです。 例えば、常にノルマに追われて緊張が続いていた人が、ある日大切な書類を紛失したことに気付いた途端、心筋梗塞を起こした、また、時間外労働が数年続いていた人が、大きなプロジェクトを終わらせて、ほっとした途端に急性心不全で倒れた、というものなどです。 緊張の持続の後で急にほっとするのも、ある意味で急性のストレスになるので、休息の取り方にも気を付けなくてはなりません。

適量の飲酒は心臓血管疾患のリスクが低い 米国保健科学協議会(ACSH)が、各国の医療関係者が発表した研究報告をまとめて分析しました。すると、1日に日本酒に換算して1、2合程度のお酒を飲む人が、最も心臓血管疾患のリスクが低いという結果が出ました。これには人種や性別、地域条件を越えた共通性が見られます。 そして、病気だけでなく事故や事件を含めたあらゆる原因による死亡率(全死亡率)と1日の飲酒量をグラフにするとJ型のカーブになります。このことから「Jカーブ効果」といわれます。 日本人の適量は少ない ところが、日本人の場合、約半数はアセトアルデヒド脱水素酵素が遺伝的に欠損しているため、アルコールに弱いといわれています。ですから、外国人と同じ量のアルコールでは、日本人にとっては反対に害になる可能性があります。 そのため、日本人にとって心臓血管疾患のリスクが低くなるお酒の適量は、外国人よりも少ない量と考える方が良いでしょう。さらに、アルコールの許容量は個人差がありますし、アルコール依存症や薬物乱用者など、適量という概念が当てはまらない人もいます。 なお、このJカーブ効果はもともと飲まない人に飲酒を進めるものではなく、大量飲酒の人に適量を勧めるものです。

栄養状態が良くても大酒家は心不全を起こす アルコール依存症の人が、飲酒中や飲酒後に急死することがよくあります。これは、アルコール依存症の禁断症状が見られる時期には、血栓ができやすくなるため、心筋梗塞を起こしたのではないかと考えられています。 また、お酒をたくさん飲み過ぎて、ビタミンB1不足により、脚気衝心といわれる心不全が起こったとも考えられます。ところが、栄養状態が良くても、大酒家は心不全を起こすことがあります。拡張型心筋症に似た状態を示す「アルコール性心筋症」があることも分かってきました。 この原因は、アルコールやアルコールの代謝物が直接心臓に作用すると考えられています。30~50歳代に多く、一般的にアルコールを10年以上飲んでいる人に見られます。初期症状としては、動きや息切れなどですが、進行すると呼吸困難を起こし急死してしまうことがあります。 適量は冠動脈疾患の危険性を減らす説もある ところが、適量のアルコールは心臓の栄養血管である冠動脈疾患の危険性を減らすという説もあります。これは、善玉のHDLコレステロールがアルコールによって増えるからと考えられています。 しかし、もともとお酒に弱い日本人に当てはまるかどうか分からない点もあります。一方、お酒をたくさん飲むと明らかに病気がなくても、不整脈が生じることもあります。このようにアルコールはかなり心臓に対して作用することが分かってきています。 ■関連記事 働き盛りのあなたを襲う「突然死」はある日突然訪れる!?突然死を予防するには 重症心不全への再生治療の実際

心臓病の人が多い 運動は健康にとって大変いいのですが、高血圧であったり、心臓に疾患を持っている人は、専門医の指導を受けてから取り組むのが鉄則です。本人は、自分の病気を軽く見てしまうことが多いのです。 毎年、ジョギングやマラソン中に倒れ、そのまま亡くなる人が跡を断ちません。 そのほとんどは心臓病を指摘されていたり、高血圧で治療中だったという人が少なくありません。 ではどうして、と考えるのはしごく当たり前のことですが、自分の病気を軽く見て、「少しぐらい走っても」と思った結果です。 健康管理は自分のために 「ぼくは時々健康診断を受けているから大丈夫」という例が多いのですが、なかには、健康診断では異常が出なくても、心不全などで倒れ、亡くなった例もあります。 健康診断の結果はその時点でのことであって、それ以後も異常なしといっているわけではありません。 日常のチェック項目 日常の体調の不調のチェック項目は、次の13項目です(野間口英敏=東海大学体育学部教授 考案)。 食欲がない 便秘や下痢をしがちである 発熱しやすい 寝汗がひどい 顔や手にむくみがある 軽い運動でもどうきや息切れが激しい 安静にしていても息苦しい 疲れやすく回復が遅い 寝つきが悪くよく眠れない 減量していないのにやせてきた 体の一部に原因不明の痛みがある 耳鳴りや目まいがする 異常にのどが渇く
善玉が増えると悪玉が減る 脳卒中を予防するためには、心臓や脳の中を走っている動脈を老化させない努力が必要です。特に血液中のLDL(悪玉)コレステロールや中性脂肪、線維素という物質を必要以上に増やさないことが大切となります。 運動は、悪玉コレステロールの酸化を起こしにくくし、その中でも特に悪玉とされる高密度小粒子のLDLの割合を減らします。更に動脈硬化を予防するはたらきとなるHDL(善玉)コレステロールが逆に増えるということが分かってきています。コレステロールと中性脂肪は、脂肪性の物質ですから、速歩のような中等度の運動を長時間続ければ続けるほど消費されてよいというわけです。 2種類の運動を組み合わせる 線維素という物質は、血液凝固を促進させ血栓などを作る原因となりますが、弱い運動ではなかなか溶けません。少々強い運動を行うことによって、線維素を溶かす機能が高まるといわれています。 ですから2種類の運動が必要となります。例えば、速歩をできるだけ長く続け、その間に急歩やジョギングを少しはさむというプログラムです。ただし、ある程度歩いて体が温まり、心臓も慣れてきてから少し激しい運動を取り入れるようにします。

虚血性心疾患は高血圧が関係 心臓は、表面を取り巻く冠状動脈から血液の供給を受けて活動している。 高血圧などで血流が悪化し、十分な血液が供給されなくなることではたらきが鈍くなる状態を虚血性心疾患と呼ぶ。 虚血性心疾患には狭心症と心筋梗塞とがあり、いずれもその発生に高血圧が大きく関係している。狭心症は、動脈硬化、あるいは冠状動脈の一部のスパスム(縮み)によっても発生する。 心筋梗塞は、冠状動脈に動脈硬化が起こり、血流が悪化して詰まってしまい、心筋が壊死する状態。狭心症を経て心筋梗塞に進展するケースが多い。 また、虚血性心疾患にはならなくても、高血圧の状態でいること自体が心臓の機能に過重な負担をかけ、心臓の左室肥大から心不全が起こる危険性もある。

マグネシウムを多く含む食品群 マグネシウムは、緑黄色野菜、豆類、穀物、海藻類、アーモンドやチョコレートなどに多く含まれています。 マグネシウムの必要摂取量は、成人で1日300mgですが、実際に摂取している量は200~250mgで、不足しています。 マグネシウムは、加熱や精製、食品の加工の過程で80%も失われてしまいます。 また、カルシウムの取り過ぎも、マグネシウムの不足を引き起こします。重量比として、カルシウム2に対し、マグネシウムは1以下が理想的です。 マグネシウムには、カルシウムが血管や組織に沈着するのを防ぐはたらきがあります。十分に取れば、高血圧を予防できる可能性があります。 また、筋肉をし緩させる作用があるとされています。手や足の脱力感やこむら返り、凝り、痛みなどは、マグネシウムの不足から起きることがあります。 欠乏すると心臓病を起こす マグネシウムが欠乏すると、心臓障害を起こしやすく、突然死とも関係があるといわれています。突然死した人の冠動脈には、マグネシウムが非常に少なくなっているのが分かっています。 慢性的にマグネシウムが不足すると、血管の狭さくが起きて、虚血性心臓病を誘因すると考えられています。 ■関連記事 働き盛りのあなたを襲う「突然死」はある日突然訪れる!?突然死を予防するには 重症心不全への再生治療の実際

50~60歳の働きざかりに目立つ突然死 突然死とは、発症から1週間以内に亡くなることを指します。その中で、休日不足や長時間労働による疲労の蓄積やストレスなどの働き過ぎが原因で起こる突然死を過労死といいます。 過労死が社会問題となる中、1991年(平成3年)に厚生省が壮年期死亡の実態調査を行いました。それによると、30歳から64歳までの壮年期に死亡した人のうち、8人に1人は発症から1週間以内に亡くなった突然死だったそうです。特に、50~60歳の働きざかりの男性が目立ちました。 死者の72%の人が既往症 死因の内訳は、心不全や心筋梗塞など心臓の病気が過半数を占め、次いで脳卒中が3割強という結果でした。特に、原因不明の心不全が全体の3割以上を占めました。しかし、注目したいのは、全体の72%に高血圧症などの既往症があったことです。 さらに詳しく調査してみると、生前家族に何らかの異常を訴えていた人が65%に達しました。その異常は、全身のだるさや疲労感、胸痛・冷汗・息切れ、首や肩の凝り、手足のしびれ、頭痛などだったそうです。 こんな症状が現れたら無理をせず休養をとることが必要です。 「突然死」というと、ある日突然に死んだようなイメージがありますが、その多くは防げるものなのです。 ■関連記事 10年以内の心筋梗塞などを発症する確率を予測 あなたの動脈硬化のリスクをチェックしよう! 重症心不全への再生治療の実際

心拍数によって寿命が分かる? 心拍数と寿命の関係については、名古屋大学医学部第一内科の林博史氏が面白い論文を発表しています。 それによると、人間の一生の心拍数は安静時で15億(拍)、活動を考慮すると20~23億(拍)といわれています。哺乳類では動物の種類によらず一生の心拍数はおよそ一定です。心拍数と寿命の間に成り立つ数式を簡略化すると、 寿命(分)=20~23億(拍)÷1分当たりの心拍数 となり、寿命は心拍数に反比例することが分かっています。 これを人間の心拍に当てはめると、1分当たりの心拍数が90拍だと寿命は約45年、同50拍だと約75年になります。 つまり、1分間の心拍数が速い人ほど寿命が短いというわけです。 寿命と関係の深い因子とは? また、寿命に関する疫学調査でも、中年男女が75歳まで生き抜くのに関係の深い因子の検討が行われ、男性の場合は、心拍数、1日の喫煙本数、収縮期血圧、肺活量が寿命を左右するのに重要な因子であることが分かりました。 一方、女性の場合は、心拍数の代わりに長寿の両親に恵まれることが必要であるとの結果が出ましたが、その理由は分かっていません。 ■関連記事 心電図検査とは?心電図検査の結果からわかること 重症心不全への再生治療の実際