疾患・特集
痛風・高尿酸血症
風が当たっただけでも痛い、というほどの激痛を伴う痛風。患者は95%が男性で、30~50代に多い。原因は、体のなかに尿酸が増えすぎている状態となる「高尿酸血症」です。高尿酸血症は、狭心症や心筋梗塞などの危険因子のひとつともされ、高血圧や脂質異常症、糖尿病、耐糖能障害との合併も多く、これらが影響しあい、動脈硬化が加速度的に進み、心臓病や脳出血、脳梗塞の危険も高まる、といわれています。
風が当たっただけでも痛い、というほどの激痛を伴う痛風。患者は95%が男性で、30~50代に多い。原因は、体のなかに尿酸が増えすぎている状態となる「高尿酸血症」です。高尿酸血症は、狭心症や心筋梗塞などの危険因子のひとつともされ、高血圧や脂質異常症、糖尿病、耐糖能障害との合併も多く、これらが影響しあい、動脈硬化が加速度的に進み、心臓病や脳出血、脳梗塞の危険も高まる、といわれています。
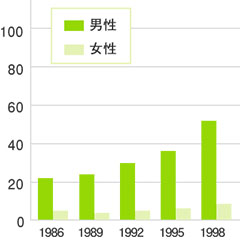
尿酸値が高くなると、足指のつけ根や関節などに激痛が走る痛風が思いだされますが、問題は痛風だけではありません。高血圧や糖尿病・肥満などの生活習慣病、腎障害、脳・心血管の病気にも関わることが指摘されています。医師が診療時に参考にする「高尿酸血症・痛風の治療ガイドライン改訂第3版(2019年改訂)」をふまえ、尿酸値が高い人の注意点について、スリーワンクリニック名誉院長の板倉弘重先生に解説してもらいました。 目次 痛風の患者数は100万人以上、高尿酸血症は1000万人以上の可能性あり 日本の死因の多くを占める脳梗塞・心筋梗塞や血液透析の原因となる生活習慣病の1つ 高尿酸血症は尿酸値7.0mg/dL超、8.0mg/dL未満で症状がなくても生活習慣の改善を! 尿検査では分からない高尿酸血症のタイプがあります ワンポイントアドバイス:高血圧や糖尿病、脂質異常症なども考えて食事や運動など生活習慣を改善すべき 痛風の患者数は100万人以上、高尿酸血症は1000万人以上の可能性あり 国民生活基礎調査から推定される痛風の患者数を1990年代後半から最近まで見ると、右肩上がりに上昇しており、2016年は100万人以上とされています。 ガイドラインによると、痛風の原因になる高尿酸血症に関しては、痛風患者数の10倍と考えられているので、国内では1000万人以上が存在するといわれています(図)。 図:国民生活基礎調査より推定される痛風の患者数 出典:厚生労働省・国民生活基礎調査から算出 日本の死因の多くを占める脳梗塞・心筋梗塞や血液透析の原因となる生活習慣病の1つ 最近は、痛風患者数がますます増加しています。生活習慣の欧米化などによるメタボリックシンドロームとの関わりや、生活習慣病(高血圧、糖尿病、脂質異常症、慢性腎臓病など)との関連、さらには高尿酸血症自体が生活習慣病の1つとして考えられています。 生活習慣病は、脳梗塞や心筋梗塞など日本人で死因の多くを占める病気や血液透析などに関わるものです。となると、高尿酸血症も病気の悪化に関わっている可能性があります。 尿酸値が高いと痛風になるのはよく知られています、高尿酸血症の人で痛風を発症するのは1割です。残り9割の人は生活習慣病として理解し、改善に努めるべきです。 高尿酸血症は尿酸値7.0mg/dL超、8.0mg/dL未満で症状がなくても生活習慣の改善を! 高尿酸血症は、ガイドラインでは尿酸値7.0mg/dL超としています。 高尿酸血症かつ、痛風関節炎や痛風結節(尿酸の結晶がたまってコブのようなものができます)がある場合は、アルコール制限を含めた食事内容など生活習慣の改善と薬剤治療を受けること、尿酸値8.0mg/dL未満で症状がなくても生活習慣の改善が推奨されています。 尿酸値や合併症などによって、どのような治療を受けるのかを示した治療アルゴリズムが「高尿酸血症・痛風の治療ガイドライン改訂第3版発刊のお知らせ」*に掲載されています。 生活習慣の改善に関しては、体内で尿酸を作るもとになるプリン体を含む食品に気をつけることなどが推奨されています(表)。 表:食品中のプリン体含有量(100gあたり) 極めて多い 300mg~ 鶏レバー、干物(マイワシ)、白子(イサキ、ふぐ、たら)、あんこう(肝酒蒸し)、太刀魚、健康食品(DNA/RNA、ビール酵母、クロレラ、スピルリナ、ローヤルゼリー)など 多い 200~300mg 豚レバー、牛レバー、カツオ、マイワシ、大正エビ、オキアミ、干物(マアジ、サンマ)など 中程度 100~200mg 肉(豚・牛・鶏)類の多くの部位や魚類などほうれんそう(芽)、ブロッコリースプラウト 少ない 50~100mg 肉類の一部(豚・牛・羊)、魚類の一部、加工肉類などほうれん草(葉)、カリフラワー 極めて少ない ~50mg 野菜全般、米などの穀類、卵(鶏・うずら)、乳製品、豆類、きのこ類、豆腐、加工食品など 出典:日本痛風・核酸代謝学会「高尿酸血症・痛風の治療ガイドライン改訂第3版142ページ、表1 尿検査では分からない高尿酸血症のタイプがあります 尿酸はプリン体から作られ、体外に排泄されるときは約3分の2の尿酸が腎臓、残り約3分の1のほとんどが腸から排泄されます。 高尿酸血症は、プリン体から尿酸が多く作られるタイプと、腎臓からの尿酸の排泄が低下するタイプが考えられてきました。2つのタイプは尿検査でわかります。 今回、ガイドラインでは新しい病態として、腸から尿酸が排泄することが低下することで尿酸値が高くなる「腎外排泄低下型」という考え方を記載しています。日本の痛風患者さんでは、このタイプがかなり多いとの指摘があります。 治療に関しては、腎臓から尿酸の排泄を促すことが重要なので、薬剤治療においては腎臓の病気や腎機能が悪い高尿酸血症の患者さんに対して、腎機能の低下を抑制する目的に尿酸降下薬を条件つきで推奨しています。 最後になりますが、高尿酸血症は痛風だけなく、生活習慣病として日本人の死因の多くを占める病気の原因、あるいは病気を悪化させる因子になっている可能性があります。 そこで、日本痛風・核酸代謝学会ではガイドライン2019年版をもとに、痛風がなくても尿酸値が高くなる人に、生活習慣病として啓発することを積極的に推進するとのことです。 高血圧や糖尿病、脂質異常症なども考えて食事や運動など生活習慣を改善すべき ガイドラインでは、治療を受ける前に生活習慣の改善が推奨されています。 というのは、生活習慣病は日本人で死因の多くを占める病気や血液透析などに関わります。高尿酸血症を生活習慣病の1つと考えられますし、他の生活習慣病、高血圧や糖尿病、脂質異常症、慢性腎臓病などと関わりあい、相乗的に悪化要因や死因になっている可能性があります。 高尿酸血症だけでなく、他の生活習慣病がどのような状態なのかを考えることが重要です。 患者さんが尿酸値や血圧値、血糖値、コレステロール値などを総合的に把握して自分の特性を理解して、生活習慣を改善することや薬剤の治療を受けるといった対策を講じていくことが重要です。 生活習慣を改善するためには、これまでの生活を振り返ったうえで、食事に気をつけることや運動などが重要になります。 *:高尿酸血症・痛風の治療ガイドライン改訂第3版発刊のお知らせ https://www.tukaku.jp/wp-content/uploads/2018/12/gl2018-12.pdf 一般社団法人 日本痛風・核酸代謝学会:日本痛風・核酸代謝学会「高尿酸血症・痛風の治療ガイドライン改訂第3版 http://www.tukaku.jp/guideline/ 公開日:2019/05/10 監修:スリーワンクリニック名誉院長 板倉弘重先生

「風が当たっただけで痛い」という名の通り、激痛を感じる痛風。痛風の原因は、体のなかに尿酸が増えすぎている状態となる「高尿酸血症」です。高尿酸血症の人は、ほかの生活習慣病を併せ持っている場合が多いため、早めに病院で治療を受けましょう。 目次 約8割に合併あり、との研究も 心筋梗塞や脳血管障害も 約8割に合併あり、との研究も 「風が当たっただけで痛い」という名前のとおり、症状が現れると激痛を感じる痛風。この痛風の原因は、体のなかに尿酸が増えすぎている状態となる「高尿酸血症」にあります。高尿酸血症が原因で、体のなかで結晶化した尿酸が関節や腎臓にたまり、これが痛風の発作の原因とるのです。血液1dL中に7mg以上の尿酸がたまっていると、高尿酸血症と判断されます。 そしてこの高尿酸血症の人は、痛風だけでなく、肥満や高血圧、高脂血症などのさまざまな生活習慣病も併せ持っている場合が多いようです。 東京慈恵会医科大学の研究によると、高尿酸血症の約80%の人に、生活習慣病の合併が認められた、とされています。また、高尿酸血症と他の生活習慣病の合併症が多い理由については、ほかの論文にて、 単に過食、過飲、運動不足を基盤として同時に発症したという考え方もある。しかし、高尿酸血症といくつかの代謝疾患との合併に関して、高尿酸血症と共通の機序が関与した代謝異常であることが想定されている。 引用:Gout and Nucleic Acid Metabolism Vol.24 No.2より と示されています。言い換えれば、高尿酸血症と他の生活習慣病になる要因は共通した部分があるため、生活習慣に気を付ければ、高尿酸血症も防げる可能性があるということです。 心筋梗塞や脳血管障害も 痛風の原因となる高尿酸血症は、狭心症や心筋梗塞などの危険因子のひとつともされています。 これは、血清尿酸値の高い人は中性脂肪も高く、HDLコレステロール(善玉コレステロール)が低い傾向にあり、低HDLコレステロールは狭心症や心筋梗塞の危険因子となるためです。 また、高血圧や脂質異常症、糖尿病、耐糖能障害との合併も多く、これらが影響しあい、動脈硬化が加速度的に進み、心臓病や脳出血、脳梗塞の危険も高まる、といわれています。 このように、さまざまな生活習慣病と合併のリスクが高まる高尿酸血症。食事の内容に気を付ける、水分を十分に取る、アルコール(特にビール)を控える、塩分を控える、といった生活の見直しによって、予防、改善が期待できます。また、適度な運動、ストレスをためない、といったことも大切です。 痛風は発作が起こると耐え難い激痛がありますが、しばらくたつと症状がなくなってしまいます。このため、治療などを行わずに放っておいてしまいがちです。しかし放置すれば、痛風の再発だけではなく、紹介したような生活習慣病のリスクも高まるため、早めに病院などで治療を受けることが大切です。 公開日:2016/10/24

排尿障害となった場合は、一体どのような治療方法があるのでしょうか。排尿障害の治療方法は、大きく分けて外科的治療方法と薬物的治療方法の2種類あります。排尿障害の治療方法について詳しく解説します。 目次 排尿障害の治療方法の種類 蓄尿障害の治療方法 排出障害の治療方法 外科的治療方法 排尿障害の治療について心配だなと思ったら 排尿障害の治療方法の種類 排尿障害となった場合は、一体どのような治療方法があるのでしょうか。ここでは、排尿障害の治療方法について詳しくみていきましょう。 排尿障害の治療方法は、大きく分けて外科的治療方法と薬物的治療方法の2種類あります。一般的とされるのは、薬物的治療方法です。 薬物的治療方法は、おしっこが我慢できないことによる尿漏れや頻尿などの症状がみられる「蓄尿障害」と、おしっこが出しきれずに膀胱から尿が漏れてしまう「排出障害」があります。排出障害の主な原因には、前立腺肥大症がみられます。 蓄尿障害の治療方法 蓄尿障害の治療薬としては、「抗コリン薬」や「β2刺激剤」が使用されます。 抗コリン薬には、膀胱の収縮を抑えることで膀胱を広げる作用があります。抗コリン薬は種類がたくさんあり、人によって効果にも差があるため、病院で残尿量を定期的に検査しながらの服用が望ましいでしょう。 β2刺激剤は、排出路となる尿道を閉める作用があります。主に中年女性に多くみられる咳やくしゃみなどによる腹圧が加わったときに尿が漏れる症状がみられる腹圧性尿失禁に使用されます。 排出障害の治療方法 排出障害の治療薬としては、膀胱の筋肉である平滑筋を緩めることによって、尿をためる用量を大きくする「膀胱平滑筋弛緩薬」があります。 また、前立腺肥大症の場合は、前立腺を緩めて、尿道に対する圧迫を軽減させる「α1受容体遮断薬」と「抗アンドロゲン薬」などがあります。 α1受容体遮断薬は、前立腺肥大症に最も多く使用される治療薬です。抗アンドロゲン薬は、別名で抗男性ホルモン剤とも呼ばれ、前立腺に対する男性ホルモンの働きを抑える作用があります。また、症状によっては、漢方薬が投与される場合もあるでしょう。 外科的治療方法 排尿障害の場合、始めに医師の指導のもとで薬物療法による治療が行われます。経過を観察し、1ヵ月ほど経過しても効果がみられない場合は、外科的治療方法として手術が検討されます。 男性の場合は、前立腺をレーザーによって切除する前立腺切除術などが行われます。外科的治療方法が必要かどうかを判断する場合は、レントゲン検査や内視鏡検査などの精密検査が必要となります。 排尿障害の治療について心配だなと思ったら このように排尿障害の治療方法にはさまざまな種類があります。どの治療方法が適切かはご自身では判断できないので、専門医師による指導の下で、症状によって適切な対応をとることが望ましいでしょう。 排尿障害の治療について、さらに詳しく知りたい場合は、専門の医師に相談されることをおすすめします。 公開日:2016/05/23

私たちは食事からプリン体を体内に取り入れており、過剰にプリン体を摂取して体内の尿酸が増えると、高尿酸血症になってしまいます。プリン体を多く含む食品とうまく付き合うことで、高尿酸血症を予防していきましょう。 目次 過剰にプリン体を摂ると高尿酸血症に 高尿酸血症はほかの病気を併せ持っている可能性が高い 高プリン食を控えめにする 栄養バランスにも配慮を プリン体とうまく付き合って生活習慣病を予防しよう 過剰にプリン体を摂ると高尿酸血症に 私たちは食事からプリン体を体内に取り入れています。プリン体はあらゆる動植物の細胞の中にあるため、ほぼすべての食品に含まれているものです。 このプリン体が体内に入ると、肝臓で分解、廃棄物の尿酸が作られます。私たちの体の中では、常に尿酸が作られ、尿として排出されていますが、過剰にプリン体を摂取して体内の尿酸が増えると、高尿酸血症になってしまいます。 高尿酸血症はほかの病気を併せ持っている可能性が高い 高尿酸血症が続くと、尿酸が血液中に溶けきれなくなり、尿酸の結晶が関節などに蓄積します。それが激しい痛みとなって現れるのが「痛風」です。 高尿酸血症自体に症状があるわけではありません。そのまま放置しておくと、痛風や腎臓の病気、動脈硬化などの別の病気を引き起こしてしまう可能性があるということです。 また高尿酸血症の方は、高血圧、糖尿病など、別の生活習慣病を併発していることが多いそうです。 高プリン食を控えめにする 食品100gあたりプリン体が200mg以上含んでいるものを「高プリン食」と呼んでいます。高プリン食には、動物の内臓や魚の干物、乾物などが多くあります。日本痛風・核酸代謝学会などが作成した「高尿酸血症・痛風の治療ガイドライン」に掲載されているプリン体の多い食品と少ない食品を紹介します。 ■極めて多い(300mg~) 鶏レバー、マイワシの干物、イサキの白子、アンコウの肝の酒蒸し、カツオ節、煮干し、干し椎茸 ■多い(200~300mg) 豚レバー、牛レバー、カツオ、マイワシ、大正エビ、マアジの干物、サンマの干物 ■少ない(50~100mg) ウナギ、ワカサギ、豚ロース、豚バラ、牛肩ロース、牛方バラ、牛タン、マトン、ボンレスハム、プレスハム、ベーコン、ツミレ、ほうれんそう、カリフラワー ■極めて少ない(~50mg) コンビーフ、魚肉ソーセージ、かまぼこ、焼きちくわ、さつま揚げ、カズノコ、スジコ、ウインナーソーセージ、豆腐、牛乳、チーズ、バター、鶏卵、とうもろこし、じゃがいも、さつまいも、米飯、パン、うどん、そば、果物、キャベツ、トマト、にんじん、大根、白菜、ひじき、わかめ、こんぶ 栄養バランスにも配慮を 高尿酸血症を予防するためには、これらを摂り過ぎないように心がけることになります。ただし、プリン体はほぼ全ての食品に含まれており、また、上記の食品を全く摂らないのも、栄養バランスを損ねることになり、体によくありません。偏った食事で過剰にプリン体を摂取しないことが大切となります。 また、アルコール類にもプリン体は含まれていますが、仮にプリン体の極めて少ないお酒を飲んだとしても、アルコールには、尿酸を過剰に作り出したり、その排出を抑制したりする作用があります。したがって、1日のアルコールの量を控え、週に2日ほどの禁酒日を設けるとよいでしょう。 プリン体とうまく付き合って生活習慣病を予防しよう 前述のように、プリン体も適度に摂れば問題ありません。また、プリン体を多く摂ってしまったとしても、野菜や海藻類などのビタミン・ミネラルを多く含む食品を摂ることで、尿酸の排出を促すことができます。 尿酸値が気になる場合は、高プリン体食に気をつけ、アルコールを取り過ぎないようにして、適度な運動を行いましょう。どうしても高プリン食を摂ってしまう人は、バランスよく野菜や海藻類を摂っていきましょう。 プリン体とうまく付き合あうことで、生活習慣病を予防していきましょう。 公開日:2016/07/19

排尿は人間にとって欠かすことのできない活動で、この一連の機能のいずれかに問題が生じると排尿障害となります。排尿障害の症状はさまざまで、それぞれに原因があるため、その治療方法も異なってきます。それぞれの原因と治療法を解説します。 目次 症状により異なる治療方法 ウラピジルには血圧を下げる作用も 前立腺肥大症による排尿障害の治療薬 女性に多い排尿障害の治療薬 東洋医学からのアプローチ 原因と症状により薬を使い分ける 症状により異なる治療方法 尿は血液の中から老廃物や有害物質などを排出するために腎臓で作られます。腎臓から尿管を通り膀胱に溜められ、ここが尿で満たされると尿意を催し、尿道を通って排出されます。 排尿は人間にとって欠かすことのできない活動で、この一連の機能のいずれかに問題が生じると排尿障害となります。 排尿障害の症状はさまざまで、尿が途切れる、尿が出づらいなどの排出の症状、夜間に何度も目覚めてしまう蓄尿の症状、排尿したはずなのに残尿感がある尿排出後の症状などそれぞれに原因があるため、その治療方法も異なってきます。 ウラピジルには血圧を下げる作用も 排尿障害の初期段階で処方されるウラピジルには尿道の筋肉の緊張を緩和し、尿道を拡張する作用があります。 また、血圧を下げる効果もあるため、高血圧患者にはその対策としても有効ですが、血圧が下がってはいけない場合には注意が必要です。そのために、ウラピジルと比較して、起立性低血圧の副作用の可能性が低いシロドシンが用いられることもあります。 前立腺肥大症による排尿障害の治療薬 加齢とともに増える男性の前立腺肥大症に伴う排尿障害ではウラピジルも処方されますが、そのほかに前立腺肥大症に男性ホルモンであるアンドロゲンが関わっているため、このアンドロゲンの作用を抑制する抗アンドロゲン剤と、2014年から尿管を拡張するタダラフィルも使用されています。 女性に多い排尿障害の治療薬 女性で多いのは過活動膀胱。過活動膀胱は膀胱が必要以上に収縮してしまい、頻尿や失禁してしまうといった症状が現れる病気です。 この過活動膀胱に対する薬物療法では、その収縮に関わっているアセチルコリンのはたらきを抑制する抗コリン剤が使用され、これは男性の前立腺肥大症患者に対して処方されることもあります。 また、膀胱や尿道の機能はほとんど問題がなくても、骨盤底筋の緩みなどで起きる腹圧性尿失禁では、ちょっとした咳や運動によりお腹に力が入ると、尿が漏れてしまうことになります。この腹圧性尿失禁では、尿道括約筋を強くするクレンブテロールが使用されます。ただ、その根治には手術も考えなくてはならないかもしれません。 東洋医学からのアプローチ 排尿障害では、東洋医学の考え方が用いられることもあります。いわゆる漢方薬では、猪苓湯(ちょれいとう)や竜胆瀉肝湯(りゅうたんしゃかんとう)を膀胱炎の治療に、八味地黄丸、八味丸を高齢者の頻尿に、神経性のものに対しては清心蓮子飲(せいしんれんしいん)などが処方されます。 原因と症状により薬を使い分ける 排尿障害はさまざまな要因で起きる障害で、その中には心因性のもの、薬物の影響によるものもあります。排尿障害の原因となる可能性のある薬物の中には、風邪薬やアレルギー対策に用いられる抗ヒスタミン剤などもあり、注意が必要です。 また、上に挙げた抗コリン剤が排尿障害の原因となることもありますので、排尿障害の薬はその原因と症状により、使い分けが必要になります。原因と症状が人それぞれである排尿障害の治療では、専門医の指導に従うことが必要なのです。 公開日:2016/04/25

年齢を重ねると症状に悩まされる方が多くなる排尿障害。ひとくちに排尿障害といっても、その症状にはさまざまなものがあります。そのうちのひとつには、「頻尿」が挙げられます。 目次 排尿障害の症状とは? 排尿障害の現れる原因とは? 排尿障害の症状とは? 年齢を重ねると症状に悩まされる方が多くなる排尿障害。ひとくちに排尿障害といっても、その症状にはさまざまなものがあります。 そのうちのひとつには、「頻尿」が挙げられます。これは、排尿回数が平均と比べて多くなるもので、一般的には朝から夜までに8回以上の排尿がある場合、頻尿と判断されます。 また、頻尿のなかでもその症状が夜間に現れ、寝た後に何度もトイレに起きなければいけない、というような場合は、「夜間頻尿」といわれます。 ほかにも、自分の意思とは関係なく尿が排出されてしまう「尿失禁」という症状もあります。このなかには、咳やくしゃみなどで力が入ったときに失禁してしまう「腹圧性尿失禁」や、突然強い尿意をもよおす「切迫性尿失禁」などがあります。 ここまでにご紹介した症状とは反対に、尿が出にくい症状もあります。 「尿閉」という症状の場合、膀胱にたまっている尿をスムーズに排泄できなくなります。また、トイレに行った後もまだ尿が残っているような不快感が残る「残尿感」という症状もよくみられます。 ここまでにご紹介したような症状がある場合、排尿障害のサインといえるかもしれません。日常生活にも大きな影響を及ぼす排尿障害。なぜこのような症状が現れるのか、原因を次にご紹介します。 排尿障害の現れる原因とは? 排尿障害の症状を「年のせいだから」とあきらめている方もいらっしゃるかもしれません。でも、排尿障害の症状には、さまざまな原因があり、それを取り除くことができれば、生活の質も向上するでしょう。また、この症状が重大な病気のサインであることもあります。 例えば、前立腺肥大症が原因となって頻尿になるケースです。前立腺肥大を放置しておくと、膀胱に負担をかけてしまい過活動膀胱を引き起こすこともあります。 そのほかにも頻尿が、前立腺炎、膀胱炎などの尿路感染、膀胱がんなどが原因となっていることもあります。膀胱がんの場合、重要な症状は血尿として現れますが、まれに膀胱を刺激する症状として頻尿が現れることもあるのです。「もしかして?」と思われる方は、泌尿器科を受診することをおすすめします。 尿失禁のなかで腹圧性尿失禁は女性に多い症状です。これは、加齢や出産による骨盤底筋群という筋肉が緩むためにおこります。この治療の中心は骨盤低筋群を鍛える体操になりますが、薬や手術による治療法もありますので、この症状にお悩みの方は一度病院を訪ねてみてはいかがでしょうか。 ■関連記事 男性必見!前立腺の健康度チェック 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー 公開日:2016/04/11

頻尿や尿失禁の症状を排尿障害と呼びますが、食生活の見直しや骨盤底筋を鍛えることによって予防できる場合もあります。 目次 多種多様な排尿障害 がんの手術の影響で排尿障害に 日常生活で排尿障害を予防する 過活動膀胱を改善する 危険な病気の症状でもある排尿障害 多種多様な排尿障害 排尿において、その回数が多い、または少ない、そして、困難さを伴う場合などを排尿障害と呼びます。ひと口に排尿障害とはいっても、その症状はさまざまであり、多尿、頻尿、尿失禁、尿閉(排尿できない)、乏尿(1日当たりの尿量が少ない)、無尿、残尿感と、それぞれに症状も異なっています。 頻尿の場合「起床時から就寝までの排尿回数が8回以上」であれば頻尿の症状が起きているといえるでしょう。この症状が起きる原因として、膀胱が必要以上に収縮する過活動膀胱や、男性特有の前立腺肥大、そして心理的影響も考えられます。 また、これとは別に、就寝時に尿意により目が醒めて排尿するものを夜間頻尿といい、夜間に1回以上、加齢を考慮に入れる場合には、夜間に2回以上排尿しなければならない場合、夜間頻尿だと判断されています。 がんの手術の影響で排尿障害に 排尿障害には手術が関わっている場合もあります。特に多いのが直腸がんの術後に現れる症状で、この手術のリンパ節郭清の際に膀胱などの排尿を制御している神経が傷つけられることで、上手く排尿できなくなることがあります。ただ、これも術後半年程度で回復することが期待できるとされています。 日常生活で排尿障害を予防する その症状や原因がさまざまで複合的な要素もある排尿障害ですが、普段の生活で予防のためにできることもあります。頻尿や残尿感が起きる急性膀胱炎では、これを予防するため、下半身を冷やさないようにして、トイレを我慢せず、水分を多めに摂ることが必要です。 そして、残尿感や排尿に時間がかかる、腰痛、下腹部痛、血尿といった症状の原因となる膀胱結石や尿路結石、尿道結石を予防するために、尿が酸性に傾いて結石ができてしまわないように、動物性たんぱく質と塩分などを摂りすぎないようにして、水分を多めに摂るようにしましょう。 また、結石は小さいうちであれば、自然に排出されますので、習慣的な軽い運動もお勧めです。そのほか、排尿障害は薬の飲み合わせなどでも起きるため、何らかの薬を複数服用している場合には、医師や薬剤師に相談して下さい。 過活動膀胱を改善する 女性の場合、尿道が短いため、比較的失禁などが起きやすく、また、それを気にするあまり、トイレに行くほどではないのに、トイレに行ってしまうことが習慣化されてしまっている場合があります。 膀胱に尿の量が少ないのに、排尿を繰り返していると、膀胱の機能が低下したり過敏になったりする過活動膀胱の原因となることがあります。この場合、少しだけトイレに行くことを我慢してみましょう。そして、普段から尿道や肛門、腟を閉める運動を行い、骨盤底筋を鍛えて、過活動膀胱や尿失禁を改善しましょう。 危険な病気の症状でもある排尿障害 排尿障害は普段の生活から予防などの対処が可能な場合もあります。しかし、排尿障害が重大な病気のサインとなっていることもあります。たとえば、男性の前立腺がんには残尿や夜間頻尿の症状があります。そして、膀胱がんでも排尿障害の症状が現れることがあります。 そのほか、命に関わらないとしても、判断の難しい排尿障害では、自身の症状を医師に相談するのが最善の方法であるのは間違いありません。 公開日:2016/03/22

「排尿障害」というと、なにか難しい病気のようですが、「夜何度もトイレに起きる」、「くしゃみなどでお腹に力が入ると尿がもれてしまう」といった症状を指し、身近なものです。排尿障害の特徴について解説します。 目次 「ためる」機能と「出す」機能 尿をためる機能に問題がある場合 尿の排出に問題がある場合 「ためる」機能と「出す」機能 「排尿障害」というと、なにか難しい病気のようですが、「夜何度もトイレに起きる」、「くしゃみなどでお腹に力が入ると尿がもれてしまう」といった症状を指し、身近なものです。 「排尿が正常に行われるには、「尿をためる機能」と「尿を排出する機能」の両方が正常にはたらかなければなりません。この2つの機能は、特に高齢者の方が弱くなってくる傾向にあり、どちらかでもはたらきが弱くなると、排尿障害の症状が現れます。 では、どれくらいだと「正常」だと考えられるのか、具体的にみてみましょう。 1回あたりの排尿時間が20~30秒 1日の排尿量が1000~1500ml 1日の排尿回数が5~7回 排尿間隔が3~5時間に1回 以上の状態とかけ離れている場合には、排尿障害が疑われる可能性があります。 排尿障害の特徴について、「ためる」機能、「出す」機能のそれぞれに問題がある場合にわけて、ご紹介しましょう。 尿をためる機能に問題がある場合 「トイレに行きたくて夜に何度も起きてしまう」、「少し前にトイレに行ったばかりなのにすぐにまた行きたくなる」。このような症状がある場合は、膀胱が尿をためる機能が低下している可能性があります。このような症状が現れる原因としては、前立腺肥大、過活動膀胱などが挙げられます。 前立腺肥大は、現在約100万人の患者さんが治療を受けていて、潜在患者はその4倍ともいわれ、多くの方が悩んでいる病気です。前立腺は膀胱や尿道のすぐ近くにあり、これが加齢や男性ホルモンの影響で大きくなると、頻尿の症状が現れます。 過活動膀胱は、「急に我慢できないような尿意が起こる」、「トイレが近い」といった症状を示す病気です。この病気が起こる原因としては、脳と膀胱の筋肉を結ぶ神経回路の障害、女性の場合には骨盤底筋のトラブルなどがあります。 尿の排出に問題がある場合 尿の排出に関しては、排出しにくい、我慢できずにもれてしまう、といった症状があります。 尿を排出しにくいタイプには「溢流性尿失禁」というものがあり、排尿に勢いがない、残尿感がある、尿意がはっきりしない、といった症状がみられます。また、「神経因性膀胱」という神経の障害で尿が出にくい場合もあります。 我慢できずに尿がもれてしまう場合には、「腹圧性尿失禁」「切迫性尿失禁」などがあります。 「腹圧性尿失禁」は、咳やくしゃみ、スポーツなどでお腹に力が入ると失禁してしまうもので、特に女性の場合は、出産時に骨盤の底を支えている筋肉群がゆるんでしまうことなどが原因となっています。 「切迫性尿失禁」は、急にトイレに行きたくなり我慢ができずにもれてしまう、という症状で、脳からの排尿の指令によるコントロールが、脳血管障害などによりうまく行かなくなる、という原因も挙げられます。しかし、特に原因がないのに膀胱が勝手に収縮してしまうという場合も多いようです。 「仕方のないこと」と諦めていたり、病院に行くのが恥ずかしかったり、といったことで仕方なくこの症状と付き合っている方も多いかもしれません。しかし、医師の診断と治療を受ければ、この症状が改善する場合もあります。排尿障害がなくなれば、生活もよりよいものになりますね。このような症状でお悩みの方は、一度診察を受けてみてはいかがでしょうか。 公開日:2016/03/14

排尿障害の症状の主な症状は、オシッコをしようとしてもなかなか出てこないことや終了に時間がかかることなど、排尿に困難がある症状です。その原因は加齢や出産など多岐にわたります。排尿障害の原因と対処法について解説します。 目次 オシッコがなかなか出ない!時間がかかる! 排尿障害はやっぱり年のせい!? 症状がみられる場合は、早めの対策を オシッコがなかなか出ない!時間がかかる! 排尿障害の症状の主な症状は、排尿を開始しようとしてもなかなか出ないことや、終了に時間がかかるなど、排尿がスムーズにいかない、または排尿に困難がある症状です。その他にも、排尿終了後もすぐに尿意が起きたり、お腹に力を入れるなどの努力をしないと排尿ができない場合などもあります。 排尿障害はやっぱり年のせい!? 排尿障害の原因には、下記のようなものがあげられます。 加齢 加齢に伴って膀胱が柔軟性を失う傾向があります。それにより、尿を溜めておける量が少なくなるなどの症状がみられる場合があります。男性か女性かによっても症状が異なります。 男性は、加齢に伴い前立腺が肥大しやすくなる傾向があり、尿道や膀胱が圧迫され、尿が出にくくなることがあります。また尿道の筋力の弱まりから、折れ曲がった尿道球部に尿が溜まり、排尿後、知らないうちに尿がたれる場合もあります。 一方、女性の場合は、骨盤の筋肉機能の低下が原因となって症状がみられる傾向があります。お腹に圧力がかかった時の尿もれや、尿意を感じてから排尿に至るまでに排尿を我慢できる能力の低下などの症状がみられます。 出産 出産による排尿障害の原因としては、分娩の時の切開や裂傷などによる子宮下部や膣の損傷を起こしていることや、赤ちゃんの頭などが膣から出る際、膀胱や尿道の圧迫に伴い、知覚神経麻痺や尿道がずれるまたは腹圧が低下することなどがあげられます。そのため、尿に勢いがない、残尿を感じる、尿もれを引き起こすなどの症状がみられる場合があります。 薬剤の影響 副交感神経を遮断する作用の強い胃腸薬や、風邪薬に含まれる抗ヒスタミン剤や解熱・鎮痛薬などによって、排尿障害の副作用が起きる場合があります。主に高齢者に多くみられます。 その他の病気の影響 排尿障害の原因には、その他の病気からくるものがあります。例えば、中高年以降の男性にみられる病気で、加齢とともに肥大化した前立腺が、尿道と膀胱を圧迫することで排尿困難になる前立腺肥大症があります。 また、女性の子宮に良性腫瘍ができる子宮筋腫や膀胱結石・尿路結石・尿道結石、前立腺がん、尿道狭窄症などの疾患があげられます。 症状がみられる場合は、早めの対策を このように、排尿障害の原因はさまざまなものがみられます。排尿障害は、日常生活に支障をきたすものも多いですので、少しでもおかしいと思ったら、早めに泌尿器科の診察を受けることをおすすめします。 公開日:2016/03/07

「女性なら誰でも一度は経験する」とまで言われる病気、膀胱炎。菌が膀胱に入り、炎症化したために起こる。深刻な病気が隠れている場合もあるので注意が必要だ。 目次 女性に多いのはなぜ? これが膀胱炎の症状だ! 抗生物質でケロリ 予防は清潔と水分補給が肝心! 注意!間質性膀胱炎に合併症 女性に多いのはなぜ? 「女性なら誰でも一度は経験する」とまで言われる病気がある。膀胱炎だ。もちろん、男性がかかることもあるが、女性のほうが格段に発症しやすい。 膀胱炎は、大腸菌をはじめとする細菌が膀胱の中で増え、炎症を起こしている状態を指す。女性がかかりやすい原因は、体の構造にある。第一に、尿の出口と肛門が近い。さらに、男性の尿道が14~18cmと長いのに対し、女性の場合はたった3~5cm。菌が膀胱に侵入しやすく、簡単に炎症化してしまうのだ。 これが膀胱炎の症状だ! さて、膀胱炎はポピュラーとはいえ、なかなか厄介な病気。悪化したあげく、不快感と痛みにトイレで泣いたことのある女性は少なくないだろう。そうならないためには、少しでも早い段階で対処することが大切。そこで、症状の進行の様子を、以下の通りご紹介しておこう。 ●進行度1:トイレに行く回数が増える 1日数回だったトイレの回数が、気がつくとなんだか増えている。排尿してもなんだかすっきりしないような…。 ●進行度2:排尿後しみる 排尿が終わるときに、ツ~ンとしみるような違和感を感じる。少し痛みもある。 ●進行度3:何度も何度もトイレへ 排尿しても残尿感があるため、何度も何度もトイレへ。排尿の終わりごろに、はっきりとした痛みも感じる。 ●進行度4:トイレから出られない! 痛みと残尿感はますますひどくなり、トイレから出られないほど。尿は濁り、時に血が混ざることも。 抗生物質でケロリ ごく軽い症状の場合は、できるだけ水分を摂るようにすれば治ることが多い。ただし、アルコール類など刺激物は禁物。それでも解消しなければ、すぐに泌尿器科を受診しよう。抗生物質を飲めば、通常3 日で治る。早めの対処が肝心だ! 予防は清潔と水分補給が肝心! 膀胱炎は気をつければ防げる病気。以下のような点に注意し、日ごろからかからないようにしよう。 膀胱炎を予防するために ●ストレスや疲労をためこまないようにしよう ●過激なダイエットは避けよう ●トイレを我慢せず、こまめに行こう ●水分は多めに摂ろう ●外陰部を清潔に保ち、排便のときは前から後ろに拭こう ●下半身を冷やさないようにしよう ●生理用ナプキンやおりものシートは、できるだけ3時間以内に替えよう 体力が落ちているときは警戒を 以下のようなときは、とくに膀胱炎を発症しやすい。普段にもまして予防に気を配ろう。 ●精神的なストレスがたまっているとき ●過労で疲れているとき ●ダイエット中のとき ●生理のあと ●性行為のあと 注意!間質性膀胱炎に合併症 よくなったかと思えば再発したり、突然、症状がひどくなったり…。こんな状態を繰り返すようなら、間質性膀胱炎の可能性もある。アレルギーや免疫疾患、神経血管性トラブル、感染、機械的刺激、環境など、いくつかの要因が考えられており、治療も複雑で時間がかかるので要注意だ。 もうひとつ考えられるのが、糖尿病などの病気が隠れているケース。そのほか、膀胱がんや結石にかかっていることもありうる。また、慢性的なものでなくても、悪寒や高熱、腰痛が起こった場合は、炎症が腎臓に波及している可能性も高い。 万が一、これらに当てはまる場合は、素人判断せず、きちんと病院へ行くことが大切。恥ずかしいからと迷っていると、取り返しがつかなくなる。「膀胱炎になったら、とにかく我慢は禁物」と心しよう。 ■関連記事 男女で差がある尿道の長さ 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー 公開日:2004年9月13日
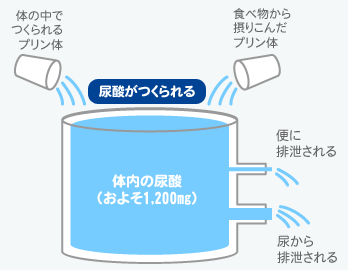
風が当たっただけでも痛い、というほどの激痛を伴う痛風。患者は95%が男性で、30~50代に多い。痛風の原因は、尿酸値が高くなることだが、その尿酸のもとになっているのは「プリン体」と呼ばれる物質である。 目次 痛風は「とにかく痛い!」 痛風はぜいたく病!? 尿酸の産生と排泄のバランスが崩れると痛風になる 尿酸値が高いまま放っておいてはダメ 痛風は「とにかく痛い!」 ある日突然足の親指のつけ根が激痛に見舞われる。この発作が起こるとたちまち赤く腫れてしまい、ほんの少し動いたり、近くを車が通りすぎる音さえも足に響き、新たな激痛を覚えてしまう。まさに、字のごとく「風が当たっただけでも痛い」病気が痛風だ。 これほど痛い痛風なのに、激しい痛みは一時的なもので、長くても1~2週間しか続かない。その後は何事もなかったかのように痛みが治まってしまうので、「あれ、治ったんだ」と勘違いしてしまうことも多い。しかし、発作が治まったからと言ってこの病気が改善されたわけではない。痛みがなくても症状が進行中ということがあるので、注意が必要だ。 痛風はぜいたく病!? 西洋では古くからよく知られた痛風だが、日本で初めて痛風患者の報告があったのは、約100年前のこと、第二次世界大戦以降の1960年ごろから痛風にかかる人が急増し、現在では約50~60万人にものぼると言われている。 当時、痛風は「ぜいたく病」とも言われたように、美食や大酒が関係した病気であり、毎晩のように晩餐会を開いてぜいたくをした上流階級の人がかかる特別な病気だと考えられていた。しかし、最近では食生活が変化し、ごく一般的な病気へと変わってきたのだ。 尿酸がたまると痛風に 痛風のおこりやすい箇所 食生活と深い関わりのある痛風は、血液中に「尿酸」という物質が増えてしまうことによって起こる。 尿酸は、健康なときには液体に溶けた形で存在しているが、これが過剰に増えてしまうと針状の結晶になって体のいろいろな場所に沈着する。とくに関節などに沈着した場合に激しい痛風発作を起こすのだ。 「痛風」は約70%が足の親指のつけ根が痛くなる。それ以外にはひじやひざ、かかと、足の親指以外の関節、くるぶしなどで発作が起こり、最初の発作では約90%が足の指の関節周辺で起こると言われている。 尿酸の産生と排泄のバランスが崩れると痛風になる 尿酸は体内で「プリン体」と呼ばれる物質が分解されてできるもの。プリン体とは、動植物の細胞の核や染色体の中にある、遺伝に関わる核酸という物質の成分だ。 プリン体は食事から摂りこまれるだけではなく、新陳代謝によっても産生される。そして、肝臓で代謝されて尿酸となる。尿酸は腎臓で老廃物となり、結局のところ排泄されてしまう。つまり、人の細胞が生命活動をする中で、その老廃物として尿酸が作られているのである。 尿酸が増えてしまう理由のひとつは体内で尿酸がつくられ過ぎる場合。これは、体内の尿酸合成が多すぎたり、プリン体を含む食べ物を摂り過ぎてしまうことが原因だ。 もうひとつは尿酸の排泄がうまくいかず、たまってしまう場合。日本人はこのタイプで痛風になることが多いようだ。 健康な人の場合は常に約1,200mgの尿酸が蓄積されている。そのうち半分以上の尿酸が毎日入れ替わっている。排泄される尿酸のうち、4分の3は尿として、残りは汗や便として排泄される。しかし、この排泄がうまくいかなくなるとバランスが崩れてしまい、尿酸が体内にたまってしまうのだ。 尿酸値が高いまま放っておいてはダメ 尿酸が高いかどうかは健康診断や人間ドックの血液検査で分かる。 ■尿酸値の基準値 正常値 7.0mg/dl以下 尿酸値の平均値は年齢や性別によって多少変動があり、男性で4.0~6.5mg/dl、女性では3.0~5.0mg/dlが正常と言われている。ただし、男女ともに7.0mg/dl以上になると「高尿酸血症」と呼ばれる。 しかし、高尿酸血症だからといってすぐに痛風の発作が出るわけではなく、長年放置しておくと尿酸の結晶が関節などに蓄積して激痛をもたらす痛風になってしまうのだ。 ちなみに、痛風発作が起きても治療をせずに放っておくと、関節だけではなく関節の周囲や軟骨、皮下組織などにも尿酸の結晶がたまり、「痛風結節(つうふうけっせつ)」といわれるこぶができる。触っても痛みはないため、気がつかないうちに大きくなってしまうこともある。 また、尿酸は腎臓から尿として排出されるので、尿酸が増えれば腎臓にも負担がかかる。処理しきれなかった尿酸が結晶化して腎臓の中にたまってしまい、腎障害を起こしてしまうのだ。腎障害を気がつかずに放っておくと腎不全、さらに尿毒症を起こし、死に至ることもある。 また、高尿酸血症の人が、高血圧や糖尿病、高脂血症などの合併症を起こしていることも少なくない。 いずれにせよ、検査で尿酸値が高めだと診断されたら、専門の医療機関を訪れて異常がないかチェックしよう。 痛風結節のできやすい箇所 ■関連記事 尿酸値が高いと生活習慣病、痛風だけでなく脳梗塞や心筋梗塞、透析に注意 公開日:2003年7月22日

痛風は、男性に圧倒的に多く、なかでも40~60代の働き盛りの男性に多い。肥満、食生活、運動などにその傾向が現れるようだ。まずは、痛風予備軍度をチェックしてみよう。 目次 あなたは痛風予備軍?まずはチェックしてみよう! あなたは痛風予備軍?まずはチェックしてみよう! さて、あなたの痛風予備軍度はどのくらいだろうか?以下の質問に答えてみよう。あてはまる項目が多いほど、痛風予備軍度が高いので要注意!それぞれの項目に解説をつけておいたので、気になるところは確認しておこう。 痛風予備軍度チェック ■男性である ⇒説明を読む ■太っている ⇒説明を読む ■お酒が大好き ⇒説明を読む ■40歳以上である ⇒説明を読む ■魚の卵や動物の内臓などの珍味が好き ⇒説明を読む ■ストレスを感じている ⇒説明を読む ■激しい運動をすることがある ⇒説明を読む ■家族に痛風患者がいる ⇒説明を読む 男性である:痛風は男性が圧倒的に多い 血液中の尿酸の濃度には男女差があり、男性の方が高い。そのため、痛風にかかる人は男性100人に対して女性1~2人と、圧倒的に男性が多い。ちなみに、女性の尿酸値が上がらないのは、女性ホルモンが尿酸を排泄するからだと言われている。したがって、女性も女性ホルモンが減少する更年期(閉経後)には注意が必要だ。 チェックへ戻る 太っている:肥満は痛風への第一歩 痛風になる人の2人に1人は肥満だとも言われている。これは、太った人が肉類やこってりしたものなど、高エネルギー食を好む傾向にあるからだ。これらの動物性たんぱく質の摂り過ぎが、尿酸のもととなるプリン体を体内に増やす原因になる。 また、太った人には汗かきが多いことも尿酸値を高める原因。尿酸は汗の中にはあまり排出されず、大部分が尿として体外に排出される。しかし、汗をかくと尿が減ってしまい、尿が濃くなって酸性に傾き、尿酸がとけにくくなってしまうのだ。 肥満はすべての生活習慣病につながると言っても過言ではないので、まずは肥満を予防しよう。 BMIチェックはこちら チェックへ戻る お酒が大好き:アルコールは尿酸値を上げる アルコールの中でもとくにビールにはプリン体が多く含まれているため、ビール好きの人は痛風になりやすい。 また、アルコールは体内で尿酸をたくさんつくるのと同時に、腎臓でも尿酸の排泄機能を低下させてしまう。痛風発作を起こすのは、ビールの消費量が圧倒的に多くなる夏と、年末年始に多いとされている。お酒もほどほどにしておこう。 チェックへ戻る 40歳以上である:40歳以上に圧倒的に多い 痛風を発症する年齢は40~50代が多い。男性の場合、尿酸値は思春期に急激に上昇し、頂点に達する。思春期を過ぎてから過食や飲み過ぎをしてしまうと尿酸値はさらに上がってしまうのだ。バリバリ働いて接待や宴会などでお酒を飲む機会が多い人はとくにかかりやすいので、気をつけよう。 しかし、最近では30代でも高尿酸血症を発症することもあり、年々若年化しているので、油断は禁物。 チェックへ戻る 魚の卵や動物の内臓などの珍味が好き:動物の内臓や魚の卵には「プリン体」がいっぱい 尿酸のもととなるプリン体は、体内でつくられるものに比べれば食べ物から摂取する分ははるかに少ない。しかし、それでも高尿酸血症の人の食生活を見てみると、プリン体を多く含む食品をよく食べている傾向にある。とくに、鶏や豚のレバー、白子、えびの卵など酒の肴になる珍味といわれるものはプリン体を多く含んでいる食品が多い。 また、「肉を避けて、魚を食べればいいんじゃない?」と思って刺身などを食べる人がいるが、かつおやまぐろ、えびやいかなどはプリン体も多く、食べ過ぎには注意したい。 極端な食事制限をする必要はないが、偏った食事を改めバランスよく食べるようにしよう。 チェックへ戻る ストレスを感じている:ストレスが痛風発作を引き起こす ストレスがたまっている時や疲労で疲れきっている時などには尿酸値が上がり、痛風発作が起こりやすくなる。なぜ、ストレスが尿酸値を上げるのかはまだ明らかになっていないが、一説にはストレスを受けると腎臓の血管が収縮して尿量が減少し、尿酸の排泄機能が低下すると考えられている。 チェックへ戻る 激しい運動をすることがある:急激な運動は、尿酸値を上げてしまう可能性大 肥満を解消しようと急激な運動をしたら、痛風発作に襲われた、なんていうことがある。 急激に筋肉を使う無酸素運動を行うと尿酸の産生量が増加するのとともに、尿酸が体内にたまって尿酸の排泄機能が低下してしまう。そのため、尿酸値がどんどん上昇してしまう。 腕立て伏せや腹筋、背筋運動などの筋肉トレーニングや、テニスやサッカーなど走り回る運動、短距離走や重量挙げなどの瞬発力を必要とする運動には十分注意しよう。 しかし、「痛風になったらスポーツをしてはいけない」ということではない。むしろ、肥満防止のためにも適度な運動を心がけよう。また、有酸素運動であれ、汗をかくと尿酸値は上がるので、運動後はたっぷりと水分を補給すること。ただし、運動後のビールは禁物。 チェックへ戻る 家族に痛風患者がいる:食生活や生活習慣が似ていると、親子で痛風になることもある 痛風は遺伝する病気だと思われているが、明らかに遺伝的要素をもって発症するのは1割未満だと言われている。 痛風の場合、遺伝というよりは、食生活や生活習慣などの環境因子が、家族で似ているため、親子で痛風になることがあるようだ。家族に痛風患者がいる場合には、まず生活習慣を見直そう。 チェックへ戻る ■関連記事 尿酸値が高いと生活習慣病、痛風だけでなく脳梗塞や心筋梗塞、透析に注意 公開日:2003年7月22日

日本人の平均身長は男性が約171cm、女性158cm、体重は男性約67kg、女性約54kg(「四訂食品成分表2000」30代のデータより)。さらに男性は、女性より平均して体脂肪が少ない…。こうした性差は、もちろん体内のさまざまな器官にも存在する。今回は、こうした男女のカラダの違いが、発症率の差となっていると考えられる病気をご紹介しよう。 目次 患者全体の約99%が男性、痛風 40代を筆頭に、30代でも多い、尿路結石 患者全体の約99%が男性、痛風 痛風は、どんな病気? 「風が吹いても痛い」とよく言われる痛風は、患者全体の約99%が男性、特に40代の男性に多い病気。ある日突然、足の親指のつけ根(この部位に症状が出る人が約70%と最も多い)が激烈な痛みに襲われるのが初期症状だ。その痛みは人によっては「ペンチで思い切り締めつけられているよう」だとも「キリでえぐられるような痛み」だともいう。想像するだけでも怖ろしくなる痛さだ。 だが、この痛みは2~3日でやわらぎはじめ、10日もするとなくなってしまうため、患者の中には「治った」と勘違いして治療を受けずに放置してしまうケースもあるようだ。痛風は、初期症状が治療スタートのシグナル。ここでしっかり治療をはじめないと、1~2年後にまた痛みの発作が起こり、その後は発作のサイクルがどんどん短くなっていくのが特徴。しかも、痛風は、体内の異常事態を知らせるシグナルでもあり、放置すると肝臓病や糖尿病などを併発しかねない病気でもあるのだ。 男性に多いのはなぜ? 痛風の原因となるのは尿酸。高カロリーな食事や、処理機構に何らかの問題が起きて体内に尿酸が増え過ぎると、関節などに尿酸が溜まってしまう。その状態が何年も放置されると、尿酸が結石化し、激しい痛みとなって襲ってくるのだ。つまり痛風は、高尿酸血症の人が行き着く先ともいえる。 男性が圧倒的に多い理由は、もともと女性より尿酸量が多いため。尿酸は、プリン体という物質を分解した老廃物。だが、もうひとつの側面として、体内の活性酸素を抑えるはたらきがあるともいわれている。男性の場合は、女性より筋肉量が多く、体内で活性酸素ができやすい。それを抑えるために、女性より尿酸が多いカラダの構造になっているといわれているのだ。 さらに、女性の場合は、女性ホルモンが尿酸の排泄を促すため、尿酸値が増え過ぎることが少ない。もちろん女性でも、病気や閉経などによって女性ホルモンが減ると、尿酸値が増えることもある。 健康診断で尿酸値が高めなら、今から予防に努めよう! プリン体とは… 古い細胞を分解する途中や、激しい運動をしたときのエネルギー代謝によって体内でつくり出される物質。また、動物性脂肪やビールなどにはプリン体が多く含まれ、食事によって摂取されるプリン体もある。 痛風は、こうして予防しよう! ●栄養のバランスを整え、食べ過ぎない ●アルコールを控える ●適度な運動をする ●ストレスをためない工夫をする 以上が基本の予防ポイントだが、これらはどこかで見たことがあるはず。そう、生活習慣病全般に言えることなのだ。さまざまな病気の予防を兼ねて早速、実行しよう。さらに、痛風特有のポイントとして、以下の2点も予防の要となる。 ●尿酸の排泄を促すため、水分をたっぷり摂る ●プリン体を多く含む食品(動物性脂肪、アルコールなど)を控える 40代を筆頭に、30代でも多い、尿路結石 尿路結石は、どんな病気? 尿路結石は、男性のほうが女性の約2倍も発症しやすく、40代を筆頭に、30代でも多い病気。自覚症状としては、夜中や早朝に「疝痛(せんつう)発作」と呼ばれる激痛に襲われるのが特徴。鋭い痛みが腎臓のある辺りから背中、脇腹、下腹部へと広がっていき、時には血尿や吐き気などを伴うこともある。 治療は、結石のできた場所や大きさ、さらに結石の成分によって異なるが、小さな結石なら水分を大量に摂って自然の排出を促したり、薬で溶かす、内視鏡を使って取り除くなどの簡単な方法で完治できる。 ただ、結石は再発しやすいのが難点。5年以内に再発する率は約40%と高く、生活そのものから見直し、予防していかないと、繰り返し結石ができることになってしまう。さらに、放置すれば腎臓の機能に大きな影響を及ぼすこともあるので、早めの治療が大切だ。 男性に多いのはなぜ? 治療法についてはさまざまな研究・開発が進んでいる結石だが、原因となると約8割が不明という現状。わずかにわかっているのは、遺伝によってできる結石があることくらいだ。 男性が多い理由としては、男性ホルモンが結石の成分となりやすいシュウ酸を増やすのに対し、女性ホルモンは結石をできにくくするクエン酸を増やすはたらきがあるからだと考えられている。 成分の違いによる結石のいろいろ ●シュウ酸カルシウム 尿路結石の約8割を占めるのが、このシュウ酸カルシウムを主成分とするもの。尿中のシュウ酸が増えるために起こる。 ●リン酸カルシウム 尿がアルカリ性になったときに結石ができやすい。シュウ酸カルシウムと一緒にできることも多い。 ●リン酸マグネシウムアンモニウム 尿路感染が原因でできる、女性に多い結石の主成分。この結石ができると、結石が細菌を増やし、さらに結石ができるという悪循環に陥りやすい。 ●尿酸 高尿酸血症、高尿酸尿症、痛風などの人にできやすい結石。酸性化した尿をアルカリ性にすることで改善できる。 ●シスチン 遺伝による尿路結石の代表。尿をアルカリ性にすることで溶かすことができる。 シュウ酸とは… ほうれん草などの野菜に含まれている、いわゆる「アク」のこと。チョコレートや紅茶にも含まれている。 尿路結石は、こうして予防しよう! ●水分をたっぷり摂る 尿中のミネラル濃度を低くすることで、結石をできにくくすることができる。特に夜、寝る前にはコップ1杯の水分を。 ●脂肪分の多い食事を控える 吸収されきれなかった脂肪分がカルシウムと結合し、体内にシュウ酸を増やす結果になりやすい。 ●野菜をたっぷり摂る マグネシウムを含む野菜は結石の抑制に、アルカリ性の野菜は体内でクエン酸を作って結石を抑える効果がある。 ●シュウ酸の多い飲み物や食品を控える シュウ酸が多いのは、ほうれん草やタケノコ、ナッツ類、チョコレート、紅茶、コーヒー、ビールなど。ほうれん草などの野菜は、ゆでるなどしてアクをとってから食べよう。 ●塩分・糖分を控える 塩も砂糖も、尿中のカルシウム濃度をあげる作用があり、結石をできやすくしてしまう。 主に食生活の注意点が多いが、かといって偏った食事になっては意味がない。栄養バランスの良い食事を心がけよう。また、適度な運動によって代謝をスムーズにすることもおすすめだ。 公開日:2003年3月24日
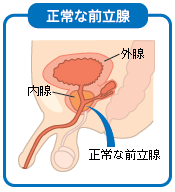
前立腺の病気には高齢者に割合の高い前立腺肥大症、近年増加傾向にある前立腺がん、前立腺炎などがあります。それぞれの治療法、検査法をまとめました。 目次 前立腺肥大症 前立腺がん 前立腺炎 どんなことをするの?前立腺の検査 前立腺肥大症 前立腺肥大症は、どんな病気? 前立腺は思春期から急激に大きくなり、その後45歳くらいまではほぼ横ばいの状態が続く。その後40代後半からさらに大きくなる人と、ほとんど変化しない人に分かれる。加齢とともに前立腺が大きくなり過ぎると尿道を圧迫して排尿障害になったり、尿道を不自然に刺激するため尿道の不快感や頻尿の原因ともなる。 前立腺肥大症は、どんな症状? 前立腺肥大症は病状から3つの病期(段階)に分けて考えられる。 ■肥大症の病期 第1病期 刺激期 夜間の排尿回数が増える(2回以上)。尿道の不快感や頻尿。すぐに出ない、時間がかかるといった排尿困難の自覚。 第2病期 残尿発生期 排尿後に残尿が生じる。さらに排尿困難が悪化する。飲酒後に急に尿が1滴も出ない急性閉尿をおこすこともある。 第3病期 膀胱拡張期 残尿が多くなり、膀胱や腎臓のはたらきも低下してくる。この段階では手術が必要。 前立腺肥大症の治療法は? 初期症状であれば薬でOK。αブロッカー、抗男性ホルモン剤、生薬・漢方製剤などを用いる。 前立腺がん 前立腺がんは、どんな病気? 前立腺がんは中高年以上に多い病気で、ほとんどの患者は60歳以上、70歳くらいが発症のピークになっている。日本での発生率が近年急激に増えてきている原因として、人口の高齢化や、北米で前立腺がんにかかる率が際立って高いことから食生活を含めたライフスタイルの欧米化が考えられている。 また、前立腺肥大症と前立腺がんは別の病気。肥大症が進行してがんになるわけではない。 前立腺がんは、どんな症状? 前立腺がんの初期には、多くの場合自覚症状が現れにくい。がんの進行にしたがって尿の出が悪い、尿線が細いあるいは途絶している、頻尿(特に夜間)、血尿あるいは精液中に血液がみられる、腰背部・臀部あるいは骨盤部のしつこい痛みなどの症状がみられる。がんが外腺にできることが多く、前立腺の真ん中を通っている尿道への影響がそれほど強くないため、肥大症に比べて症状を感じにくい。 前立腺がんの治療法は? 前立腺がんの治療は、がんの広がりによって変わってくる。一般的には手術(摘出)、放射線治療、ホルモン治療などがある。 前立腺がんの発生そのものを確実に予防する方法は、今のところはっきりとはわかっていない。だが、早く発見して適切な治療を施せば、がんが早期であれば完治する場合もあるし、晩期でもがんの進行を遅らせる可能性もある。 前立腺炎 前立腺炎は、どんな病気? 前立腺炎には、尿道から入った細菌が原因で炎症を起こす場合と、原因不明の慢性前立腺炎がある。 細菌性の前立腺炎は38℃以上の高熱が出るが、抗生物質で比較的短期間に治療できる。 一方、慢性前立腺炎の場合は陰のうと肛門の間辺りの不快感、残尿感などの不定愁訴のような症状が続き、若者~中年の男性に多い。原因が不明なため、完治が難しい。 どんなことをするの?前立腺の検査 早期発見のために、いざ前立腺の検査へ…。その前に、検査ではどんなことをするのか簡単にご紹介。 ■前立腺の検査 検査名 目的 検査の方法 直腸診 前立腺の病気を診断する最もポピュラーな検査。前立腺の肥大状況が確認できる。 医師が手袋をつけ人差し指にゼリーをつけて肛門に挿入し、触診する。 超音波断層検査 前立腺全体の大きさや形、前立腺がんなどの疑いがわかる。 超音波発信器を下腹部にあてたり、肛門から直腸に入れて前立腺や膀胱の断層画像を得る。 血液検査(PSA) PSAとは前立腺に特有のたんぱく質のことで、前立腺特異抗原という。血液中にPSAが多くなると前立腺がんの可能性が高いといわれている。 血液検査なので、たいていの病院で受けられる。集団検診の中でPSAを実施している自治体もあるので自分の住む自治体が実施しているかどうか確認してみては? 公開日:2003年1月20日
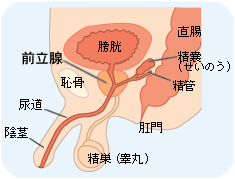
前立腺とは男性にしかない器官で、生殖に不可欠な重要な臓器です。排尿時のトラブルなどから前立腺の病気の可能性がわかります。 目次 前立腺って何? 前立腺の病気とは? 前立腺の健康度チェック 前立腺って何? 糖尿病や高血圧、心筋梗塞といった生活習慣病や肥満など、中高年になるといくつか気がかりな病気が出てくる。男性にとってはそのひとつに「前立腺の病気」があるのではないだろうか。 前立腺は男性にしかない器官で、精液の一部である前立腺液を分泌している。生殖に不可欠な重要な臓器なのだ。 男性の膀胱のすぐ下(出口付近)に位置し、成人では約20グラム程度、クルミくらいの大きさで尿道をぐるりと取り囲んでいる。前立腺の中には精子の通り道である射精管が通っていて、すぐ後ろには直腸がある。前立腺の内部構造は、前立腺の内側にあり尿道をとりまいている内腺と、外側にある外腺に分かれている。 前立腺の病気とは? 特に50歳以上の男性で、排尿について何かトラブルがあるなら前立腺の病気を疑ったほうがいい。夜間に何度もトイレに起きる、人より排尿に時間がかかる、残尿感があるなどの症状に併せて、高熱が出た、血尿が出たといった場合には前立腺の病気の疑いが強い。 前立腺の病気は「前立腺肥大症」と「前立腺がん」に大きく分けることができる。なかでも多いのが前立腺肥大症。年齢とともに症状のある人が増えていて65歳では全体の35%とも言われている。また、前立腺がんは近年日本でも急激に増加中で、高齢男性にとっては今後要注意の病気と言えるだろう。そのほか、「前立腺炎」という前立腺に炎症が起こる病気もある。 こうして解決!前立腺の病気 前立腺の健康度チェック 排尿時の自覚症状から前立腺の病気をチェックするために、現在広く用いられているものが「国際前立腺症状スコア(IPSS)」だ。特に前立腺肥大症の重症度の判定に優れていると言われている。気になる症状のある人は早速チェックしてみよう。 またこれはあくまでチェック項目に過ぎない。排尿時のトラブルを抱えているなら、必ず専門医に診せることが大切だ。 国際前立腺症状スコア(I-PSS) 質問 まったくなし 5回に1回の割合 2回に1回の割合 2回に1回の割合未満 2回に1回の割合以上 ほとんど常 最近1ヵ月間、排尿後にまだ尿が残っている感じがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿後2時間以内にもう一度行かねばならないことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿途中に尿が途切れることがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿を我慢することがつらいことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、尿の勢いが弱いことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿開始時にいきむ必要がありましたか? 0 1 2 3 4 5 最近1ヵ月間、床に就いてから朝起きるまでに普通何回排尿に起きましたか? 0 1 2 3 4 5 1~7の合計点 ⇒ QOLスコア 質問 大変満足 満足 大体満足 満足・不満のどちらでもない 不満気味 不満 大変不満 現在の排尿の状態が今後一生続くとしたらどう感じますか? 0 1 2 3 4 5 6 総合判定 I-PSS QOL 軽症 0~70、1 中等症 8~192、3、4 重症 20~355、6 ■関連記事 がん10年生存率は56.3%、80%以上は前立腺、甲状腺、乳房、子宮体など 国立がん研究センター/全国がんセンター協議会 公開日:2003年1月27日更新日:2020/09/25

トイレは便や尿を排泄するところ。トイレほどあなたの健康状態を教えてくれるところはありません。便や尿の状態からどんなことがわかるのでしょうか? 目次 便秘 下痢 血尿 細菌尿・膿尿 頻尿 多尿 便秘 48時間以上排便がなかったり、便意はあるのに排便できず苦しんだりする場合を便秘という。 普通は起き抜けに水を飲んだり運動を心がけることで解消されるが、慢性腸炎、腸閉塞、がんなどでも便秘になることがある。 下痢と交互に便秘になったり、激しい腹痛、嘔吐などがある場合は一度医師に相談を。 下痢 下痢には一時的な腸の機能の異常が原因のものと、腸の病気が原因のものがあり、前者はあまり心配がないが、後者は治療が必要となる。 その見分け方のポイントは、便の中に血液、粘液、膿が混じっていないか、便の色が灰色、赤色、黒色、緑色など普段と違っていないかなどである。 下痢以外に、発熱、腹痛、嘔吐などの症状がある場合は間違いなくなんらかの病気なので内科へ行くこと。 上記のような症状がない下痢なら、水分のとり過ぎや腸が疲れているだけなので様子を見ても良い。 血尿 尿が赤ワインのような色の時は、腎臓や膀胱の病気の可能性大。 排尿の最初の方で血尿が見られる時は膀胱、最後の方の時は腎臓に疾患があると考えられる。 血尿のほかにむくみや動悸、手足のしびれ、疲労感、残尿感などの症状がある場合は、一刻も早く泌尿器科か内科の病院に行くこと。 かぜ薬や下剤など薬を服用した時や、たくさん汗をかくなどして尿の量が少なくなった濃縮尿の時にも尿が赤く見えることがあるが、これは血尿ではない。 細菌尿・膿尿 尿が白く濁ったり、濁ってどろどろしている場合、腎盂腎炎、膀胱炎、尿道炎など腎臓や尿路系が細菌に感染したと考えられる。 この場合、排尿時の痛みや発熱、背中の痛みなどを伴うことが多く、放っておくと腎不全になる可能性もあるので必ず医師の診断を受けることが必要。 頻尿 排尿回数が異常に多い場合を頻尿という。 たびたび尿意をもよおしトイレに行くが排尿量は少ないのが特徴。 尿道炎、膀胱炎など尿路が細菌に感染し、その炎症が刺激となって尿意をもよおす。 多尿 排尿回数、排尿量とも多いのが多尿。 水分などを再吸収する腎臓の機能が低下するために尿量が増える。 多尿は、腎臓病でも長いこと腎不全が続いている人や糖尿病の人に多いが、多尿になるまでには、ほかの症状により分かっている場合が多い。 公開日:2001年7月16日

尿たんぱくが増える原因 異常値には生体の病理・生理的変化が反映されてはいます。しかし、病気による変化なのかどうかは、精密検査をしてみなければ本当のところは分かりません。 最も身近な例として尿たんぱくについて考えてみます。正常範囲を超える尿たんぱくが認められた場合、すべてが病気というわけではありません。 原因には2つのケースが考えられます。腎臓や尿路系にたんぱくが漏れる要因がある、または病気が存在するかのどちらかです。 病気でなくともたんぱくは増加する しかし、正常な尿にも微量のたんぱくは認められます。ちょっとした体調の変化によってその量が増加することもあり得ます。 また、起立性(体位性)たんぱく尿という状態もあります。起立時に尿たんぱくが増加するものです。体位の変換によって糸球体の内圧が上昇し、正常な場合以上の血清たんぱくが尿中に移行してしまうために起こると考えられています。これは必ずしも病気とはいえません。 少なくとも1回の検査だけでは正常か異常かは判断できないというわけです。

尿のもと(原尿)は腎臓で作られる 1日に排せつされる尿量は成人で約1.5L(0.8~1.9L)です。これは飲水量、気温、発汗量、精神状態などでかなり変動します。夜間は昼間より少なく1/3~1/4になります。 血液中の老廃物をろ過して尿を作るのは腎臓です。ここで尿のもと(原尿)が作られます。 血液成分を一定にするはたらき 1日に作られる原尿の量はなんと約180L(ほぼドラム缶1本分)にもなります。それなのに、なぜ尿として排せつされるのは原尿の100分の1程度になってしまうのでしょうか。 原尿は腎組織の皮質にある糸球体に続く尿細管を流れていくうちに、水分とそこに溶けている物質(溶質)の一部は再び血液に吸収されます。 一方で、吸収された物質の一部はもう一度尿細管から排せつ・分泌されるという複雑なシステムになっています。そのため、原尿の量は大幅に減るというわけです。 この複雑な処理を行うおかげで、老廃物や取りすぎた物質を体外に捨てて、体に必要なものを適量だけ取り戻し、血液成分を一定にすることができるのです。 ■関連記事 腎臓は沈黙の臓器、慢性腎臓病(CKD)かどうかチェックしよう 徳島県民に愛される「金時豆入りバラ寿司」を低たんぱくアレンジ 病院おすすめ・ご当地食材で腎臓にやさしいレシピ(5) 健診で見逃されて腎不全や透析?糖尿病性腎臓病(DKD)に注意

クリの実の形、大きさに似た前立腺 前立腺は男性生殖器の一つ(内性器)です。重さは成人で約16g。長さ約2.5cm、幅約4cm、厚さ約1.5cmです。形・大きさともクリの実に似ています。 ぼうこうの真下にあって、尿道によって上下に貫通されています。射精管と後部尿道を囲んでおり、尿道周囲の内腺と外腺に分けられます。 尿道には、前立腺の中央部でその後面に粘膜が高くなった精丘があります。この丘の中央に小さな盲孔があります。これは「ミュラー管の遺残」と呼ばれ、女性の子宮に相当する部分です。 精子の運動をよくし、精液の放出を助ける役割 前立腺の役割は、精子の運動をよくするために、乳白色で特有の匂いを持つ弱酸性(pH6.6)の液を尿道中に分泌することです。さらに、前立腺に分布する多くの平滑筋が射精管からの精液の放出と、前立腺内の尿道からの精液の排出を助けます。

尿を体外へ排せつするための管 尿道は、ぼうこうの内尿道口から外尿道口まで尿を運び体外へ排せつするための管で、内縦走筋、外輪状筋からできています。 男女ではその長さに大きな差があります。 男性尿道は長く約16~20cm。前立腺から陰茎の中をS状に曲がって通り、亀頭先端に開口します。 一方、女性尿道は4~5cmと短く、拡張性に富んでいます。腟の前を真っすぐに下がり、腟口の前に開口します。 男性の尿道は排尿と精液射出のはたらきがある 女性の尿道は排尿だけのはたらきしかありません。 男性の尿道は排尿の外、精液を射出するための管にもなります。そのため、前立せん尿道の精丘という場所に、精のうから続いている射精管の開口部があります。 男性に比べて女性にはぼうこう炎が多く見られます。構造上、細菌が尿道から進行して、ぼうこうに入りやすいからです。 逆に男性は、尿道結石など尿道の通過障害が起こりやすくなります。 ■関連記事 ちょっと気になる身近な病気「膀胱炎」 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー

ぼうこうは尿を一時ためておく場所 ぼうこうは、腎臓で作られて尿管を通じて流れ込む尿を、一時ためておく場所です。いわば貯水池の役割を果たしています。 恥骨結合のすぐ後ろに位置している袋状の骨盤臓器です。男性は直腸の前、女性は子宮と腟の前にあります。 尿が300~400mlになるとオシッコしたくなる 尿がたまっていない時は恥骨の背後に隠れて骨盤の中に納まっています。この時ぼうこうは底辺を上に向けた三角形(さかずきの形)をしています。尿がたまると球状に膨らんで腹腔内に押し出されてきます。 ぼうこうの容量は300~500ml程度です。一般にぼうこう内の尿が250ml以上、内圧がある限度(10~20cm/H2O)になると尿意を催します。尿が300~400mlに達すると内圧は急上昇して100cm/H2O近くになり、著しい充満感を覚え意思の力で排尿を抑えることができなくなります。

痛風の人の94%に飲酒の習慣 痛風はお酒をよく飲む人に多いことや、アルコールをたくさん飲んだ後に痛風発作が起こりやすいことは、昔からよく知られています。痛風の人の94%がお酒を飲む習慣があり、1週間に平均5.3日飲むという調査結果もあります。 アルコールの消費量は年々増加しており、特にビールの消費量は急増しています。これは、最近の痛風患者の増加に関係していると考えられています。 痛風の原因 ところで、痛風の原因は高尿酸血症といって、血液中の尿酸値が高くなっている状態です。アルコールを飲むと血清尿酸値が高くなる傾向があります。 中でもビールはプリン体という物質がほかのお酒よりも多く含まれていて、このプリン体が血清尿酸値に悪影響を与えます。また、お酒を飲むときに一緒に食べる食物によって、肥満や高脂血症などにつながって血清尿酸値に影響することもあります。 ですから、高尿酸血症や痛風の人は病気を悪化させるため、お酒をやめるかあるいは控えるべきです。また、高尿酸血症や痛風の治療薬の尿酸下降剤(アロプリノール、ベンズブロマロン)を使用している時に、お酒を飲むとその効果が弱くなります。 ■関連記事 尿酸値が高いと生活習慣病、痛風だけでなく脳梗塞や心筋梗塞、透析に注意

動物性たんぱく質の食べ過ぎに注意 たんぱく質の過剰摂取、特に動物性たんぱく質を食べ過ぎると、これらは動物脂肪やプリン体を含んでいることが多いため、動脈硬化とそれに伴う心臓病や痛風を引き起こす可能性があるので、注意が必要です。 たんぱく質の取り過ぎは腎臓の負担が大きい たんぱく質は消化酵素の作用を受け分解され、アミノ酸となり腸から吸収され、門脈から肝臓へ運ばれます。肝臓でアミノ酸を構成する窒素成分の一部はアンモニアとなり、大部分は尿素になって腎臓から尿とともに排せつされ、体内の窒素バランスは保たれます。 しかし、たんぱく質を取り過ぎると肝臓でのアミノ酸代謝が進み、多くの尿素が出ます。そこで腎臓では絶えず排泄しなくてはいけなくなり、腎臓本来の仕事量を超えてしまい、機能低下を招いてしまいます。 ■関連記事 尿酸値が高いと生活習慣病、痛風だけでなく脳梗塞や心筋梗塞、透析に注意 あなたの動脈硬化のリスクをチェックしよう! 徳島県民に愛される「金時豆入りバラ寿司」を低たんぱくアレンジ 病院おすすめ・ご当地食材で腎臓にやさしいレシピ(5) 腎臓は沈黙の臓器、慢性腎臓病(CKD)かどうかチェックしよう 健診で見逃されて腎不全や透析?糖尿病性腎臓病(DKD)に注意