疾患・特集
子宮がん
子宮がんに関する記事をご紹介します。子宮がんの正しい知識を身につけることで、予防や改善にお役立てください。
「HPVワクチンは子宮頸がんを予防するワクチンだから男の子には関係ない」と思う方もいらっしゃるかも知れません。でも男の子とその保護者のみなさんにも知っておいてほしいことがあるのです。 目次 男の子に多いがんを防ぐ効果もある 性感染症の予防にもなる 海外では男の子にも接種 まとめ 男の子に多いがんを防ぐ効果もある HPV(ヒトパピローマウイルス)は、子宮頸がんだけでなく、咽頭(のど)、外陰部、膣、陰茎、肛門にできるがんの原因となることが知られています。 アメリカでは子宮頸がんの年間発生数(1.2万人)はゆっくりと減少する一方、咽頭がんの発生数は増えており、年間1.9万人と既に子宮頸がんを抜いています*1。 咽頭がんの中で特に中咽頭がんの発生にはHPVが大きく関わっているとされていますが、このがんは圧倒的に男性にできやすいのです*2。 HPVワクチンでこのがんを減らすことができるため、HPVワクチンは男性にとってもがんを予防するワクチンなのですね。 そのことを男の子や保護者の皆さんにも知ってほしいのです。 性感染症の予防にもなる 尖圭(せんけい)コンジローマという病気があります。 これは主にHPV(ヒトパピローマウイルス)が原因(90%)の、陰茎に「できもの」ができる性感染症で、かゆみが出たり、痛くなったりします*3。 自然に治ることもありますが、レーザー治療や外科的な切除が必要になることもあります。 日本で年間約5000人(男性3000人、女性2000人)が報告されていますが*4、男女それぞれ2万人という推計もあり、隠れた患者さんがとても多いとされています。 この病気もHPVワクチンの接種で防ぐことができます。 海外では男の子にも接種 このワクチンは、ウイルスに感染しないためのもので、既に感染しているウイルスを退治することはできません。 ウイルスの多くは性的な接触でうつりますので、そのような接触が始まる前、つまり学童の時期に接種しておくことで大きな予防効果を発揮します。 男の子に接種をすると、自身の将来のがんや感染症の予防だけでなく、将来のパートナーに感染させないことにもつながるのですね。 こうした理由から、海外では、男女ともに接種している国が数多くあります。オーストラリア、アメリカなどでは男女ともに定期接種となっています。 日本ではまだ男性には未承認なのですが、男女やパートナー間でうつしあう感染症でもあり、近い将来接種できるようになればと願っています。 まとめ HPV感染症は男の子の将来のがんの原因にもなり、ワクチンでそれを防ぐことができます。 女の子だけの問題ではなく、自分事として捉えていただければと思っています。 執筆者 医師:坂本昌彦 ■参考文献 *1:Van Dyne EA. Henley SJ. Saraiya M etal.: Trends in human papillomavirus-associated cancers-United States.1999-2015.MMWR.67(33):918-924.2018 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6107321/ *2:国立がん研究センターがん情報サービス「それぞれのがんの解説(中咽頭がん)」(2020年8月20日参照) https://ganjoho.jp/public/cancer/mesopharynx/index.html *3:国立感染症研究所ホームページ「尖圭コンジローマとは」(2020年8月20日参照) https://www.niid.go.jp/niid/ja/kansennohanashi/428-condyloma-intro.html *4:厚生労働省.性感染症報告数 (2020年8月20日参照) https://www.mhlw.go.jp/topics/2005/04/tp0411-1.html ※本記事は、一般社団法人「HPVについての情報を広く発信する会」が運営するWebサイト、「みんパピ!」の記事を、転載許可を得て掲載しております。 みんパピ!:https://minpapi.jp/ <HPVワクチンの信頼できる情報一覧のまとめ> HPVワクチンの信頼できる情報一覧をまとめました。 https://minpapi.jp/hpvv-source/ ※みんパピ!のページに遷移いたします。 公開日:2021/02/09

毎年11月は子宮頸がんの予防啓発月間です。子宮頸がんは、国内では20~30歳代の女性を中心に患者数も死亡率も増加し続けているのが問題です。原因の多くが性交渉によるヒトパピローマウイルス(HPV)感染ですので、HPVワクチン接種による感染予防と、検診による早期発見・治療が重要です。最近、国内で20~22歳を対象にワクチン接種によるHPV感染状況を検討した研究結果が新潟大学の榎本隆之先生のグループから報告されました。 目次 20~30歳代の若い女性で子宮頸がんが多く30歳代後半が発症のピーク 新潟県で子宮頸がん検診を受けた20~22歳の女性1814人を対象に検討した研究 初交を経験する前に接種していた人ではワクチン有効率は高い ワクチン積極的勧奨がなくなる時期の前後でHPV感染やがん発症率の検討も視野に 20~30歳代の若い女性で子宮頸がんが多く30歳代後半が発症のピーク 子宮頸がんの原因のほとんどはHPV感染です。HPVは性交渉により感染するウイルスですが、通常は感染しても体内で免疫の機能で異物として排除されます。しかし、ウイルスが排除されずに長期間にわたって感染が続くと、一部の人では感染した細胞ががん化します。 日本産科婦人科学会の産科婦人科学会の病気の解説によると、子宮頸がんは子宮がんで約7割を占め、国内では毎年約1万人が発症して、約3,000人が死亡するといわれています。 問題は、2000年以降では患者数も死亡率も増加していることと、最近は20~30歳代の若い女性の患者さんが増えてきており、30歳代後半が発症のピークになっていることです。 新潟県で子宮頸がん検診を受けた20~22歳の女性1814人を対象に検討した研究 子宮頸がん対策は、HPV感染そのものをワクチン*接種により感染をブロックすること、定期的に検診を受けて体の異変を早く発見することが重要です。 ワクチンの効果に関しては、国内で大規模な研究結果の報告はこれまでなかったのですが、2014~2016年度に新潟県の自治体検診を受けた20~22歳 1,814人を対象に検討した研究結果が、The Journal of Infectious Diseases誌2018年10月9日オンライン版に掲載されました(新潟大学産科婦人科学分野教授・榎本隆之先生らの報告)。 初交を経験する前に接種していた人ではワクチン有効率は高い 研究結果を見ると、高リスク型のHPV16型、18型の感染予防を目的としたHPV2価ワクチンを接種した1,355人のグループではHPV感染率は0.2%と、接種していない459人のグループの2.2%に比べて差があり、ワクチン有効率は91.9%と高い感染予防効果がわかりました。 また、ワクチンは初交前の接種が効果的ですので、初交を経験する前に接種していた1,459人で分析すると、ワクチン有効率は93.9%とさらに上昇していました。 さらに、HPV16型と18型以外のウイルス型への感染予防効果を検討すると、高リスク型のHPV31型、45型、52型に対するワクチン有効率が67.7%あることがわかりました。 ワクチン積極的勧奨がなくなる時期の前後でHPV感染やがん発症率の検討も視野に 榎本先生らのグループによると、研究は現在も継続しており、子宮頸部の細胞診異常や子宮頸がんの予防効果についても検証を行うとしています。 また、今回の研究対象はワクチンの積極的勧奨が2013年に中止される以前のワクチン接種率が高いと予測される世代の結果です。一方、2020年にはHPVワクチンの接種率が激減した世代が検診対象になります。 榎本先生によると、ワクチンの積極的勧奨が中止される前後の世代においてHPV感染率、がん発症率がどのような変化があるのかを検討することを視野に入れているとのことです。 *ワクチンについて:HPVは200種類以上あるウイルス型のなかで、子宮頸がん以外に肛門がん、口腔咽頭がん、外陰がん、膣がん及び陰茎がんの原因となる高リスク型があります。高リスク型は、HPV16型、18型、31型、33型、35型、39型、45型、51型、52型、56型、58型、59型、68型があります。HPV16型と18型で全世界の子宮頸がんの約70%を占めています。 ワクチンは、日本では高リスク型のHPV16型、18型の感染予防を目的としたHPV2価ワクチンと、HPV16型と18型および、いぼ(専門用語で尖圭コンジローマといいます)の原因になるHPV6型と11型の感染予防を目的としたHPV4価ワクチンがあります。 海外では高リスク型のHPV16型、18型、31型、33型、35型、39型、45型、52型、58型と、HPV6型、11型の感染予防を目的としたHPV9価ワクチンの接種を受けることができます(2018年10月時点)。 新潟大学のリリース:https://www.niigata-u.ac.jp/wp-content/uploads/2018/10/301009_re.pdf ■関連記事 女子会から読み解く!乳がんと食事との関係 マンモ+超音波で乳がんを早く発見!生稲晃子さん・乳がん手術5回を乗り越えて がん治療後の後遺症のむくみでお悩みの方のためにリンパ浮腫患者スクールを開講 キャンサーフィットネス なぜ今注目されている?子宮頸がん がん告知で「びっくり退職」はちょっと待った!サバイバー伝授!がんとお金(2) 婦人科がん(子宮・卵巣のがん)の発症リスクと治療後のむくみ対策 キャンサーフィットネス・リンパ浮腫患者スクール 公開日:2018/11/20更新日:2020/09/25

卵巣がんは自覚症状に乏しいので、見つかったときには転移のケースが多く、命を落とす患者さんが多い予後が悪い病気です。最近、血液検査から卵巣がんを発見する診断モデルが開発され、卵巣がん患者、その他のがん患者、がんではない人を対象に検討した結果、高い精度で卵巣がん患者を判別できる可能性についての研究成果が報告されました(国立がん研究センタープレスリリースより)。 目次 血液中のマイクロRNAを診断に応用 将来は血液検査を取り入れた卵巣がん検診システムができる可能性あり 血液中のマイクロRNAを診断に応用 早期診断が困難で予後の悪い卵巣がんですが、血液検査により高い精度で卵巣がんを発見する診断モデルを開発するための研究が実施されています*。 研究は、遺伝子の機能を抑制・制御するはたらきがあるといわれるマイクロRNA(リボ核酸といいます)という分子を卵巣がん診断に応用するというものです。過去には、抗がん剤の感受性の変化、がんの転移や消失といった体内における病気に関わる変化と血液中のマイクロRNA量の変動に関連があるとの報告があります。 将来は血液検査を取り入れた卵巣がん検診システムができる可能性あり 研究の詳細を見ると、卵巣がん428例、その他のがん859例、がんを有さない2759例の血液(血清)中のマイクロRNAを解析して、卵巣がん患者さんにおいて特異的に変化するマイクロRNAが複数あることがわかりました。そのうち10種のマイクロRNAを組み合わせて診断モデルを作製しました。 診断の精度を卵巣がんの人とそうでない人で検証した結果、このモデルで卵巣がん患者さんを98.8%の割合で高い精度で判別できることがわかりました。 病期(ステージといいます)別に診断制度を見ると、ステージⅡ~Ⅳの患者さんのグループでは100%の精度で陽性、ステージⅠでは95.1%と高い精度で陽性と診断できました。 卵巣がんは予後が悪い病気で、早期発見の対策が課題でしたが、将来は血液検査で血液検査による卵巣がんを検診することができる可能性が期待されています。 詳しくはこちら 卵巣がんを早期から検出できる血液中マイクロRNAの組み合わせ診断モデル作成(2018年10月17日) https://www.ncc.go.jp/jp/information/pr_release/2018/1017/index.html *国立がん研究センター研究所分子細胞治療研究分野プロジェクトリーダーの落谷孝広先生(現:東京医科大学医学総合研究所分子細胞治療部門教授)、横井暁先生(現:MD Anderson Cancer Center博士研究員)、松崎潤太郎先生(現:MD Anderson Cancer Center博士研究員)らによる研究です。 公開日:2018/10/31

目次 女性外来ってどんなところ? 女性と男性の体の違い 女性外来の診療プロセスとは? 女性外来 Q&A 女性外来ってどんなところ? 男と女では、体の構造は当然異なる。その違いに注目し、女性のココロと体をトータルに診る女性外来が、全国各地で増えてきている。 男性と女性ではかかりやすい病気が異なるうえ、同じ病気でも症状や薬の作用が大きく異なることがある。このことがアメリカでは10数年前から注目され、性差に基づく医療が始まっている。日本では、90年代終わり頃から女性医師たちが活動を始め、2001年5月に鹿児島大病院にできたのを皮切りに、各地の病院が女性外来の窓口を設け始めた。 専門窓口ができてみると、患者が殺到し、数ヵ月先まで予約がいっぱいになったという病院もある。「じっくり話を聞いてもらえなかった」「話をしても男性医師には症状のつらさを理解してもらえなかった」「男性医師には相談しにくかった」と訴える女性患者が大勢いるそうだ。また、女性は、仕事の他にも親の介護や思春期の子どもを抱えていたり、男性と比べて病気の背景に人生そのものが複雑に関わっていることが多い。女性外来はおのずと、女性の「ココロ」と「体」を総合的に診ることになるようだ。 女性と男性の体の違い 男性と女性でかかりやすい病気が異なるのは、女性が「産む性」であり、女性の体がエストロゲン(卵胞ホルモン)、プロゲステロン(黄体ホルモン)という2つの女性ホルモンの影響を受けているため。 では、具体的には女性は男性とどう違うのだろうか。例えば、コレステロール値。40代未満は男性のほうが高いが、40代になると男性の値が下降を始める一方で女性の値が上昇し、男性より高くなる。そして、50~70代まで女性のほうが高い値を持続する。女性ホルモンはコレステロールから作られるため。更年期に入ってコレステロールが女性ホルモンに転換される量が減る。女性ホルモンによるコレステロール低下作用が弱まるためである。 また女性は、周期的に女性ホルモンの影響を受けることで心が不安定になりやすい。女性ホルモンの分泌が衰える更年期には、さまざまな心身のトラブルが起こりやすくなるなど、一生を通して大きく体が変わっていく。そのことが、生殖器官だけに留まらず女性と男性の違いを生み出している。 ピンクリボンフェスティバルとは? 乳がんの早期発見を啓発するための活動で、9月下旬から10月にかけて、東京と神戸で開催される。乳がんは、日本では女性の30人に1人がかかると言われる。早期発見をすれば十分治癒も望めるがんであるにもかかわらず、年々死亡者数が増えていることから始まったもの。積極的に健康診断を受けたい病気だ。 女性外来の診療プロセスとは? 女性外来は現在、北海道から鹿児島までほとんどの都道府県に各1ヵ所以上ある。「女性のための」と銘打った専門病院もあれば、総合病院に週数回外来を設けるところ、婦人科を標榜するクリニックなど、さまざまである。 女性外来の診療プロセス STEP1カウンセリングで、症状だけでなく悩みや不安もじっくり聞いてくれる STEP2症状や悩みに応じて、どの科を受診すればよいかアドバイスをもらえる STEP3専門医による診察を受け、治療を始める ※家から遠い場合は、近くで適切な病院を紹介してくれることもある 女性外来 Q&A Q. 女性外来はどんな症状のときに受診したらいいの? A. 女性外来には治療だけでなく、健康相談を受付けているところもある。生理不順、更年期障害、イライラ、だるい、腰痛、肩こりなど、どんな症状でも診てもらえるだろう。 Q. 女性外来にはどんな治療法があるの? A. 女性外来では、治療の方針も一緒に考えてくれる。ときには、漢方薬や運動療法を取り入れることも。治療に関する希望や不安があれば、じっくり相談してみよう。 Q. 女性外来の治療費はいくらぐらい? A. 基本的に保険が使えるが、医療行為を行わないカウンセリングなど一部で保険が使えず自費診療となることも。カウンセリングの費用は、1時間6,000円~8,000円など医療機関によってさまざまなので、事前に電話で確認しておくと安心。 精神的なストレスが背景にある場合、最初のカウンセリングで症状や悩みを聞いてもらえるだけで安心して症状が軽くなるケースもある。不調はあるけれど、どの病院にいけばいいか分からないといった悩みを抱えている女性は、ぜひ女性外来に行ってみよう。 公開日:2005年9月26日
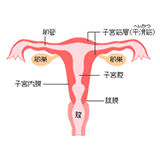
30歳を過ぎた女性なら、誰でも気をつけておきたい婦人科系の病気の中から子宮の病気についてまとめました。早期発見で完治するケースも多いので、健康診断などを利用して定期的にチェックしましょう。 目次 子宮とはこんな器官です セルフチェック!こんな症状に心当たりはありませんか? 婦人科に行ってみよう! 子宮とはこんな器官です 女性なら誰でも、普段からぜひ気をつけておきたい子宮の病気。まずは子宮のしくみやはたらきを知っておこう。 子宮の役目は「胎児を守り育てること」で、伸縮性のある平滑筋という筋肉でできた袋のような臓器だ。ニワトリの卵ほどの大きさで、膀胱と直腸の間にあり、骨盤の底の部分に固定されている。 子宮の左右には親指ほどの卵巣が連結し、子宮と卵巣を結ぶ卵管が広がっている。子宮の内側を覆っている粘膜が子宮内膜で、毎月一定の周期に合わせて厚みを増し、受精卵の着床がないときに剥がれ落ちて膣から排出される。これが生理と呼ばれる現象だ。 セルフチェック!こんな症状に心当たりはありませんか? 子宮筋腫や子宮内膜症は、生理のトラブルなどから見つかりやすい。以下のチェックで自覚症状に当てはまるものが複数あった場合は早めに病院で診てもらおう。 また子宮がんには主に2種類あるが、それぞれ自覚症状が異なる。早期発見でかなりの割合が完治するので、こちらも気になるなら早めに病院へ。 子宮筋腫・子宮内膜症チェック 生理のときの出血量が多い…子宮内膜症 レバー状のかたまりがある…子宮筋腫 生理痛がひどい …子宮筋腫、子宮内膜症 貧血、疲れやすい …子宮筋腫 不正出血がある …子宮筋腫、子宮内膜症 生理周期が短い …子宮筋腫 おなかが張る …子宮筋腫 性交時に痛みがある…子宮内膜症 トイレが近い …子宮内膜症 排便時に痛みがある…子宮内膜症 子宮体がんチェック 出産経験がない 更年期から閉経10年後までの時期である 標準体重より20%以上太っている 乳がんや卵巣がんになったことがある 子宮がんは、どんな病気? 子宮頸がんチェック 妊娠・出産の経験が多い セックスパートナーが多い ヘビースモーカーである 子宮がんは、どんな病気? 婦人科に行ってみよう! 子宮や卵巣などの婦人科系の疾患は、妊娠・出産といった女性のライフスタイルに大きく関わるもの。「いつものことだから」「忙しいから」とついつい先送りにしがちだが、「おかしいな」、と思ったらぜひ婦人科で診察を受けてみよう。 診察の際に心がけたいこと ●症状や伝えたいことはあらかじめメモしておく ●膣や子宮を診察する際、スムーズに受けられるようにゆったりしたフレアースカートなどの服装を。また上半身の診察には前開きのシャツが望ましい ●できれば基礎体温表を持参する など 生理痛がひどい、出血量が多いなどの問題があるなら生理中でも受診できるし、不正出血があった場合もすぐに診てもらおう。健康保険については適用される場合とされない場合があるので、事前に医師に説明を求めておくと安心。 また、あらゆる病気と同じく、子宮の病気も何より大切なのは早期発見。今とりあえず問題がなさそうな場合でも、定期健診を利用して毎年1度必ずチェックするようにしたい。 ■関連記事 20~22歳の子宮頸がんワクチン有効率を検討 新潟大学・HPV感染調査 なぜ今注目されている?子宮頸がん 女子会から読み解く!乳がんと食事との関係 卵巣の病気セルフチェック!女性ホルモンと卵巣の深い関係 婦人科がん(子宮・卵巣のがん)の発症リスクと治療後のむくみ対策 キャンサーフィットネス・リンパ浮腫患者スクール 公開日:2003年2月17日
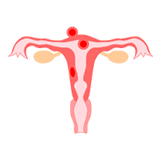
子宮筋腫、子宮内膜症、子宮がんに代表される子宮の病気があります。それぞれの病気の特徴、治療法などをまとめて紹介します。 目次 子宮筋腫 子宮内膜症 子宮がん 子宮筋腫 子宮筋腫のできる位置 子宮筋腫とは子宮の中にできる「こぶ」のようなもので、ほかの臓器に転移することのない良性の腫瘍。女性の体にできる腫瘍の中では最もポピュラーだが、無症状であることが多く、たまたま検診で見つかるなどのケースが多い。 30代半ば~50代半ばにかけておきやすいと言われているが、最近は初潮の低年齢化に伴い、20代にも見られることがある。 子宮筋腫は、どこにできる? 子宮筋腫はいくつかの部位に発生するが、子宮の筋層内にできるもの、子宮の内側にできるもの、子宮の外側にある腹膜にできるものの3つに大別される。そのうちの70%は筋層内筋腫と言われている。 子宮筋腫は、どうやって治療する? 子宮筋腫自体は、それ自体が命に関わるものではない。治療法も経過をみたり、薬で症状を抑えたり、それでも改善できないときには手術による対処方法もある。以下を参考にして、自分にあった治療法を選択しよう。 1 経過を見守る 筋腫が小さく、日常生活に支障がない場合は3ヵ月に1回程度婦人科を受診して経過を見守る方法をとる。ただし、急に大きくなった場合は要注意。悪性腫瘍である「肉腫」の可能性もある。妊娠中に筋腫が見つかった場合も、原則的に経過を見る。 2 薬物療法 貧血がひどい場合は鉄剤を処方される。筋腫は女性ホルモンの影響で大きくなることから、GnRHアナログという薬で女性ホルモンの分泌を抑え、「偽閉経療法」をとる場合がある。ただし、副作用として更年期障害に似た症状が出ることもあるので、投薬は長くても半年まで。 3 手術 子宮筋腫核手術 筋腫のこぶだけをとって子宮を残す手術。妊娠・出産が可能。数年後に再発することもある。 子宮全摘出手術 子宮を全部摘出する手術。筋腫の再発はなし。妊娠・出産はできなくなる。 子宮内膜症 子宮内膜症のできる位置 子宮内膜症とは子宮内膜とよく似た細胞がなぜか卵巣や腸、膀胱などで増殖する病気。生理のたびにその部分から出血し痛みを引き起こしたり、周りの臓器や膜と癒着を起こしたりする。 30代~40代に多く、閉経後はほとんど症状がみられない。最近では10代~20代で発症するケースも多い。 子宮内膜症は、どこにできる? 子宮周囲や腹膜、膀胱、卵巣、腸、直腸と子宮の間など。最も多くできるのは卵巣の中で、チョコレートのような古い血液がたまることから「チョコレートのう胞」と呼ばれる。また子宮筋層の中にできる内膜症は「子宮腺筋症」と呼ばれ、子宮筋腫との併発も多い。 子宮内膜症は、どうやって治療する? 子宮内膜症の治療も、薬によるものと、手術によるものの2つに分けられる。 気をつけたいのはいきなり「ホルモン療法」に入ること。子宮内膜症ではなく、重い生理痛である場合にホルモン治療を受けると副作用(体重増加・にきびなど)が出ることもある。できれば事前に情報収集をして、子宮内膜症の専門医に診てもらうことが望ましい。 1 薬物療法 生理痛をやわらげるため、鎮痛剤が処方される。子宮内膜症は生理のたびに症状が悪化するため、女性ホルモンの分泌を抑えるためにGnPHアナログやダナゾール(男性ホルモンに似た構造の薬)を用いることも。こうした薬で副作用がでることもある。低用量ピルを用いる場合は効き目が緩やかになるが副作用がGnPHアナログやダナゾールに比べ比較的少ない。 2 手術 保存手術 妊娠・出産を望む場合は子宮を残す手術を行う。その方法には開腹手術と、お腹の一部に穴をあけてそこから内視鏡や器具を入れて病巣を治療する「腹腔鏡下手術」がある。再発することもある。 準根治手術 子宮を全摘出し、卵巣の一部を摘出する手術。 子宮内膜症の症状がかなり軽減されるが、 妊娠・出産はできなくなる。 根治手術 非常に症状が重い場合、卵巣と子宮を全摘出する。再発はないが、妊娠・出産はできなくなる。また、卵巣からの女性ホルモンの分泌がなくなるので更年期症状が起こる。 子宮がん 子宮がんのできる位置 子宮がんには子宮の入り口にできる「子宮頸がん」と子宮の奥にできる「子宮体がん」の2種類がある。子宮がんのうち、子宮頸がんが6割以上を占めている。子宮頸がんは30代~40代に多く、子宮体がんは40代以降に多い。比較的早期発見しやすく、早期に発見できればどちらの場合もほぼ治る。 子宮がんは、どこにできる? 子宮体がんが、子宮体部の内側にある子宮内膜に発生。子宮頸がんは膣に近い子宮頸部にできる。 子宮がんは、どうやって治療する? 子宮体がんも子宮頸がんも、がんの進行度合いとライフスタイルによって治療法が変わってくる。手術、放射線療法、化学療法(抗がん剤)がある。 1 手術 円錐切除術 お腹を切らずに膣から子宮頸部の一部を切り除く手術。頸がんの検査と治療を兼ね備えてできる。妊娠・出産も可能。 単純子宮全摘出術・広汎子宮全摘出術 子宮だけを全摘出する。早期のがんであれば完治できる。早めの更年期障害の心配も比較的軽い。妊娠・出産はできない。 リンパ節郭清 がんの転移を防ぐため、子宮と子宮の周りの組織もとる方法が広汎子宮全摘出術。骨盤内のリンパ節への転移を避けるため、切除する方法がリンパ節郭清。妊娠・出産はできない。術後は排尿・排便障害が残ることもあるが、回復する。 2 放射線療法 がんに放射線を当てて細胞を死滅させる方法。進行したがん(特に頸がん)に用いる。副作用として下痢や吐き気、食欲不振などが見られることもある。 3 化学療法(抗がん剤) がん細胞の分裂・増殖を薬で抑制する。手術や放射線療法の後、再発予防のために使ったり、大きな病巣を小さくするために手術前に使うことも。嘔吐や脱毛、白血球や血小板の減少などの副作用もある。 公開日:2003年2月17日
がんが若い世代に増えている 子宮がんは、がんのできる場所によって子宮体がんと子宮頸がんに大きくわかれるが、近年、テレビやインターネットなどのメディアを通し「子宮頸がん」という病名を耳にすることが多くなった。なぜ今、こんなにも注目されているのだろうか。 理由のひとつとして、子宮体がんが50~60代の女性で多く診断されるのに対し、子宮頸がんは20代後半~40代前後という若い世代で診断されることが増え、問題となっていることが考えられる。 ワクチン接種で予防できる子宮頸がん さらに大きな理由としては、子宮頸がんのほとんどが「ワクチン接種によって予防できる」という点だろう。 子宮頸がんの原因は、そのほとんどがヒトパピローマウイルス(Human Papillomavirus:HPV)の感染によるもの。子宮頸がんの患者さんを調べたところ、なんと90%以上の患者さんから、このウイルスが検出されたといわれている。子宮頸がんを防ぐには、ヒトパピローマウイルスの感染を防ぐことが有効なのだ。 ヒトパピローマウイルスには100種類以上ものタイプがあり、近年、日本でもこの一部のウイルス感染を防ぐワクチンが接種できるようになった。 国をあげて、子宮がん対策を支援中! 子宮頸がんが、いくらワクチン接種で予防できるといっても、すべての子宮頸がんを予防できるわけではない。やはり定期的な子宮頸がん検診を受けることは重要だ。婦人科検診に抵抗感を抱く若い女性も多いが、自分の将来の健康を考えると、ぜひとも検診を受けてほしい。 わが国でも、子宮がんや乳がんの検診を普及するために一定年齢の女性に「がん検診無料クーポン」を配布している。また、クーポンの使用方法や、がんに関するやさしい解説が書かれた「検診手帳」も配布されている。この事業は、市区町村によって異なっていることもあるため、まずは住んでいる市区町村のがん検診担当窓口に問い合わせてみよう。 ■関連記事 女子会から読み解く!乳がんと食事との関係 マンモ+超音波で乳がんを早く発見!生稲晃子さん・乳がん手術5回を乗り越えて がん治療後の後遺症のむくみでお悩みの方のためにリンパ浮腫患者スクールを開講 キャンサーフィットネス 20~22歳の子宮頸がんワクチン有効率を検討 新潟大学・HPV感染調査 がん告知で「びっくり退職」はちょっと待った!サバイバー伝授!がんとお金(2) 婦人科がん(子宮・卵巣のがん)の発症リスクと治療後のむくみ対策 キャンサーフィットネス・リンパ浮腫患者スクール 更新日:2020/09/25