- Online Shop
- ログイン
- 利用登録
- 検索
疾患・特集
妊娠・出産
妊娠・出産に関する記事をご紹介します。

子供や思春期、若年のがん患者さんにとって妊娠・出産は切実な問題です。病気やがん治療により、「妊よう性」という生殖能力(妊娠する力のことをいいます)が低下するケースがあるからです。子供が授かる可能性として妊よう性温存治療の選択肢などがありますが、正確な情報を理解して納得したうえで選択すべきです。医学会や地域の相談事業や自治体サポートの取り組みを紹介します。 目次 思春期・若年成人(AYA)世代のがん患者さんにとって切実な問題 AYA世代の時期にがんと診断された人の恋愛や結婚に対する思い 妊よう性温存治療は正確な情報をもとに納得したうえで選択すべき 治療を受ける前、手術を受ける前にがん・生殖医療ネットワークに相談できます 保険適用がない妊よう性温存治療の治療費を一部の自治体が助成 思春期・若年成人(AYA)世代のがん患者さんにとって切実な問題 思春期~若年成人の15~39歳くらいの世代はAYA世代(AYA:Adolescent&Young Adult)といいます。学業、就職、社会参加に加え、恋愛、結婚、妊娠や出産などのライフイベントに巡りあう機会が多い世代です。 しかし、病気やその治療が生殖機能に影響を及ぼすことがあります。特に、がん治療において、手術、放射線治療、抗がん剤治療などの影響で、がんを克服した後に子供を授からなくなるケースが少なくないので、がん克服後に長期の人生を過ごすAYA世代をはじめとした若年患者さんにとっては切実な問題です。 生殖臓器(子宮や卵巣、男性では精巣など)以外の疾患でも、上記の治療の副作用として生殖機能低下を引き起こし、不妊となる可能性があります。 また、治療が生殖機能にダメージを与えなくても、治療期間が5~10年と長く続くと、この間に生殖可能年齢を過ぎてしまうケースもあります。 筑波大学の吉田加奈子さんらは、AYA世代のがん経験者さんに調査を実施して、がん罹患が恋愛や結婚に及ぼす影響について検討しています。2つの研究結果を紹介します。 AYA世代の時期にがんと診断された人の恋愛や結婚に対する思い 吉田さんらの研究成果から、まずAYA世代の時期にがんと診断され、そのときは未婚であった人に、当時の恋愛や結婚に対する思いを面談形式で調査した結果について紹介します。 恋愛や結婚にがん罹患が影響したことに関する調査結果では、回答が多い順に「不妊の可能性など妊よう性の問題」、「がん罹患を打ち明けること」、「外見の変化」、「再発・転移・体調への不安」などが挙げられていました。 がん罹患後の恋愛・結婚に関して希望するサポートは「医療機関/カウンセラー」と「ピアサポート」と答えた人が多く、医療機関に対しては「がん治療開始前の妊よう性温存治療の選択肢があることや、がん治療後の生殖機能に関する情報が欲しい」といった意見が多く寄せられていました*1。 次に、多くのかたを対象としてニーズを詳しく探るために、AYA世代の未婚期にがんに罹患した経験がある約200人にウェブ調査をした結果を紹介します。 調査結果では、がん罹患が恋愛・結婚に及ぼした影響については、1~3位は以下のとおりでした(複数回答)。1~3位は、いずれも回答者の約半数が「強く影響した」または「やや影響した」と回答していました。 ●がん罹患が恋愛・結婚に及ぼした影響 1位:再発への不安 2位:子供ができない、子供ができないかもしれない 3位:がん罹患による自分に対する自信の低下 この調査に参加した人は全員、がん診断時は独身でしたが、調査に参加した時にも独身で、今後の恋愛・結婚に不安を感じると回答した人が、具体的に不安に感じることの1~3位は以下の通りでした(複数回答)。1~3位はいずれも回答者の約4~5割が回答していました。 ●今後の恋愛・結婚に不安を感じると回答した人が、具体的に不安に感じること 1位:相手の親の反対 2位:治療に関する経済的な問題 3位:がん罹患を話すこと がん罹患後の恋愛・結婚に関して、希望するサポート先と実際に利用してきたサポート先を聞いたところ、希望・利用ともに多いのはがん経験者さんの体験談や医療情報でした。 希望するサポートに関しては、同じがん種、同じ年代、同じライフステージ(未既婚、⼦供の有無など)のがん経験者さんの体験談を挙げる⼈が多いこと、利⽤したサポートに関しても、がん経験者の体験談を聞くことを挙げた⼈が多いこともわかりました**2。 妊よう性温存治療は正確な情報をもとに納得したうえで選択すべき がん患者さんの病気や治療が妊よう性に影響する場合、子供が授かる可能性として妊よう性温存治療を受ける選択肢があります。 生殖医療(技術)の進歩によって、過去には治療後の妊娠・出産が不可能だった患者さんの妊娠の期待がひらけていきました。 その半面、これらの医療によって100%子供を持つことが保証されるわけではないこと、患者さんの生殖機能や原疾患の病状によっては妊よう性温存が適さない場合もあること、高額な医療費の問題など、十分な理解と納得が必要です。 日本がん・生殖医療学会では、妊よう性温存治療について詳しく紹介しています。 日本がん・生殖医療学会 一般の方・患者のみなさま http://www.j-sfp.org/public_patient/index.html また、妊よう性温存治療以外に里親・特別養子縁組制度があります。がん患者さんへのサポートをどのようにするのかが課題です。 参考イベントとして、2020年2月15日、16日に、さいたま市大宮区にて開催予定の第10回日本がん生殖・医療学会学術集会共催市民公開講座「がん・生殖医療の福祉の協働」(http://www.j-sfp.org/entry/2020program.html#190216)があります。 治療を受ける前、手術を受ける前にがん・生殖医療ネットワークに相談できます かつては、がん治療を受ける前や手術を受ける前に、妊よう性温存治療のことを知らなかった、妊娠・出産のことを相談する機会がなかったという人は少なくありませんでした。 妊よう性温存治療のネックは、健康保険が使えず高額で保管料を毎年払う場合があることです。また女性の場合、凍結保存に2~4週間かかるときがあり、がん治療を受けるまでの短期間で選択しなければならないときがあります。 病気の進行が早い患者さんには、がん治療を早急に受けなければなりません。家族の不安が大きい時期に、さまざまな問題を抱えながら今後のことを考えることになります。 そこで、自分1人で考えるのではなく、患者さんや家族などへの相談サポートができるよう、日本がん生殖・医療学会、医療機関と自治体が地域ネットワークをつくっています。 がん・生殖医療ネットワークの「Oncofertility Consortium Japan」〔OncofertilityはOnco(がん)とfertility(不妊)を組み合わせた表記です〕が22府県で稼動しています。 下記は、日本がん・生殖医療学会のウェブサイトで22府県の取り組みです。 日本がん・生殖医療学会 地域医療の連携の紹介 http://www.j-sfp.org/cooperation/index.html 保険適用がない妊よう性温存治療の治療費を一部の自治体が助成 妊よう性温存治療が患者さんの全額自己負担になることに対し、自治体によっては一部助成しています(助成対象は生殖機能温存療法に関わる費用で、入院費などは対象外です)。 県や市など自治体の取り組みはさまざまです。男性では助成金の上限は2万円もしくは3万円としているところが多く、自治体によっては5万円を上限にしているところもあります。女性では10~20万円の上限が多く、25万円を上限にしている自治体もあります。 上限に関しては費用の半額、助成金を受けられるのは1回のみ、凍結保存の維持(毎年の保管料など)は対象外とする自治体が多いようです。今後、助成制度を導入予定で、毎年の保管料もカバーするなど何回でも受けられることを考えている自治体もあります。 がん妊よう性温存治療の助成に関する記載があるおもな自治体は下記です。 東日本 千葉県いすみ市 千葉県館山市 埼玉県 神奈川県 静岡県 山梨県 群馬県高崎市(助成予定や補正予算案などについて記載) 西日本 岐阜県 三重県 和歌山県 滋賀県 京都府 兵庫県〔兵庫県議会意見書第94号「AYA(思春期・若年成人)世代がん患者の妊孕性温存への支援を求める意見書」〕 広島県 香川県 福岡県 現在は2人1人ががんになる時代で、がん種によっては10年生存率が50%以上との報告もあります(がん10年生存率は56.3%、80%以上は前立腺、甲状腺、乳房、子宮体など 国立がん研究センター/全国がんセンター協議会)。がん経験者さんの多くは、治療が終わった後の今後の見通しについて考えるようになりました。 だからこそ、病気や治療が妊よう性に影響するのかどうか、妊よう性温存治療や自己負担額の詳細、助成制度などについて正確な情報を伝えることや、納得して自分がどうするのかを選択できるよう、相談やサポートをしてもらえるところが必要です。 受診している病院の相談機関、在住地域のネットワークや自治体、患者会や支援団体などから話を聞くことや、参考先として日本がん生殖・医療学会のホームページから情報を収集することをお勧めします。 *1:第56回日本癌治療学会学術集会(2018年)のペイシェント・アドボケイト・リーダーシップ・プログラムで筑波大学大学院人間総合科学研究科の吉田加奈子さんが発表した「若年がん体験者のがん罹患による 恋愛・結婚への影響及び必要なサポートの検討」の演題です。最優秀ポスター賞を受賞しました(http://congress.jsco.or.jp/jsco2018/)。 また、日本生殖医学会雑誌・Reprod Med Biol. 2019 ; 18(1): 97–104(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6332751/)に同様の調査結果が報告されているので参考にしてください。 *2:吉田 加奈子、松井 豊.若年がん体験者の妊孕性の心理社会的問題.第32回日本サイコオンコロジー学会総会 抄録集p253(2019年10月、http://www.procomu.jp/jpos2019/) ■関連記事 がん患者さんの妊よう性温存治療の保険適用を目指す会が発足 血液情報広場・つばさ 癌(がん) 妊娠 公開日:2020/02/05

妊娠中は、ホルモンバランスが変化したり、子宮が大きくなることでまわりの臓器を圧迫したりと、母親が体調を崩しやすくなります。母親の病気はおなかの赤ちゃんにも影響しますので、気をつけて過ごしたいですね。妊娠中にかかりやすい病気について、紹介します。 目次 赤ちゃんだけではなく、母親の体も大切に 静脈血栓症 急性妊娠脂肪肝 腎盂腎炎(じんうじんえん) 貧血 妊娠中はいつも以上に自分の体を大切に 赤ちゃんだけではなく、母親の体も大切に 赤ちゃんを授かったことがわかると、色々と気を使いながら過ごすようになると思います。母親の体調不良が赤ちゃんにまで影響するかもしれないからです。 妊娠中は、ホルモンバランスが変化したり、子宮が大きくなることでまわりの臓器を圧迫したりと、母親が体調を崩しやすくなります。生まれてくる子供に影響するような病気に罹ったら大変です。 そこで、妊娠中にかかりやすい病気について、紹介します。 静脈血栓症 静脈血栓症とは、血管内にできた血栓(血のかたまり)が、血管に突然つまってしまう病気です。この血栓が脳の動脈につまると脳梗塞、心臓の動脈につまると心筋梗塞を引き起こすなど、重大な症状につながることもあります。 子宮が大きくなってくると、骨盤のなかの臓器の圧迫と同時に、両足を行き来している血液の流れも悪くなってしまいます。 このような状況に、つわりによる脱水で血液がドロドロになる、切迫早産などによる長期間の安静生活などの要因が重なると、この病気の発症リスクも高まります。 これを予防するためには、軽くマッサージを行ったり、ウォーキングを行ったりすることや、弾性ソックスの着用、間欠的空気圧迫マッサージ器を使用することが効果的です。 急性妊娠脂肪肝 発生頻度は低いですが、母子ともに死亡する可能性もある病気です。 妊娠後期ごろに発生し、急速に肝臓の機能に障害がおこり、肝臓のなかに脂肪が蓄積し、重症化すると急性の腎不全、脳炎、腸管出血、凝固系以上なども出てきます。最初は症状が少なく、吐き気、嘔吐、食欲低下、倦怠感、頭痛など風邪の症状と似ていて、早期診断は難しいといわれます。 急性妊娠脂肪肝の検査には血液検査が行わなれます。血液検査だけでは、脂肪肝の確実な診断ができないため、エコー検査やCT検査などと照合して最終的な診断が下されます。治療には早期の娩出と集中治療を行うのが一般的です。緊急を要する場合には帝王切開が行われます。 腎盂腎炎(じんうじんえん) 腎臓内の尿のたまる部分で細菌が繁殖し、腎臓にまで炎症が及んだものを腎盂腎炎(じんうじんえん)といいます。妊娠中の女性の体は、生理的な尿路の拡張などから、腎盂腎炎などの尿路感染症が発症しやすくなっています。 発症すると、背中や腰の痛み、38度以上の熱、激しい寒け・震えなどの症状が現れます。また、膀胱炎の症状も出てきます。重症化すると、細菌が腎臓から血流に乗って全身へ広がり、命に関わることもあります。 症状が現れた場合、尿検査・採血・超音波(エコー)検査などを行い診断します。抗生剤での治療が中心で、症状や原因によっても治療法は異なります。軽症の場合は、自宅治療も可能ですが、重症になると入院が必要になることもあります。 貧血 病気ではないですが、妊娠中に現れやすい症状の一つとして「貧血」が挙げられます。「妊娠したら貧血を起こすのはよくあること」とあまり気にとめない方もいらっしゃるかもしれません。 しかし、貧血は母親だけでなく、赤ちゃんにも影響を及ぼすことのある、決して見逃すことのできない症状です。 重度の貧血の場合は低体重出生児のリスクが高まりますし、妊娠後期に貧血の症状がある場合は、出産時に血圧が下がりやすく、出血量が増えて産後の回復にも悪影響を及ぼします。 このようにリスクの高まる貧血を防ぐには、食生活の見直し、場合によっては病院で診察を受け鉄剤を服用する、といった対処が必要となります。 妊娠中はいつも以上に自分の体を大切に 妊娠中は体調の変化が起こりやすい時期です。ここで紹介した病気以外にも、妊娠中に罹りやすくなる病気はいくつもあります。 ただの風邪だと自己判断せず、体調不良を感じたら、すぐにお医者さんに診てもらうようにしましょう。 公開日:2016/11/07

うつ病は性別を問わずかかる病気ですが、世界的に女性のほうが男性より2倍かかりやすく、女性は5人に1人が一生のうちで一度はうつ病になると言われています。女性が男性よりうつ病にかかりやすいのは、なぜでしょうか。 目次 うつ病のかかりやすさの違いを生むのは、女性ホルモンの変動とストレス 働く女性にとって大きなストレスとなる、いまだに男性社会の職場 妊娠・出産とともに、不妊がうつ病発症のきっかけになることも 更年期は女性ホルモンの減少にくわえて、生活スタイルの変化が起きる時期 女性はうつ病にかかりやすいことを意識して、無理せず十分な休養を うつ病のかかりやすさの違いを生むのは、女性ホルモンの変動とストレス うつ病は性別を問わずかかる病気ですが、世界的に女性のほうが男性より2倍かかりやすく、女性は5人に1人が一生のうちで一度はうつ病になると言われています。厚生労働省の患者調査(2014年)によると、うつ病を含む気分障害の国内の患者約110万人のうち、男性が約40万人なのに対して女性は約70万人。女性のほうが医療機関で受診する機会が多く、またうつ病と症状が重なる不定愁訴が多くみられるためうつ病が発見されやすいという一面は、たしかにあります。しかしそれを考慮に入れても、男女で差があるのは明らかです。 女性が男性よりうつ病にかかりやすいのは、エストロゲン(卵胞ホルモン)やプロゲステロン(黄体ホルモン)などの女性ホルモンの影響によるものです。精神の安定に関わる女性ホルモンが月経周期などにより変動すると、気分が不安定になりやすく、うつ病のリスクが高まります。 うつ病の発症には環境や性格、体質などさまざまな要素が関係していますが、最大の原因と考えられるのはストレスです。ストレスを日々感じていることに性別の違いはありませんが、女性には男性が感じることのない女性特有のストレスがあります。さらに、女性ホルモンの変動は、ストレスに対する抵抗力の低下をもたらすことも、うつ病のかかりやすさに性差が生じる原因だと考えられます。 働く女性にとって大きなストレスとなる、いまだに男性社会の職場 誰にとっても、仕事は少なからずストレスを感じるものです。しかし、いまだに男性社会の風潮が色濃く残る多くの職場で、女性が感じるストレスは男性と比べて計り知れないでしょう。女性というだけで不当な評価を受けたり、セクハラやパワハラの被害にあったりしてうつ病を発症して、会社に行けなくなったという報告は後をたちません。 反対に、仕事で高く評価されてうつ病になることもあります。重要な仕事を任されて頑張りすぎる場合や、頼りにされて毎日忙しく、結婚・出産を望んでいても思うようにならない場合などは、精神的に追い込まれてしまうのです。 妊娠・出産とともに、不妊がうつ病発症のきっかけになることも 女性ホルモンが変動しやすく、かつストレスを感じやすい周産期(妊娠中・産後)は、うつ病の危険性が高まる時期です。産後から数日の間に、気が滅入って悲しい気分になる「マタニティー・ブルー」になることはありますが、通常は1週間ほどで元気を取り戻します。しかし、時間が経っても改善しない場合は「産後うつ病」の可能性があります。 晩婚化の傾向にある現代では、妊娠を望んでも子どもを授かれない不安や焦り、自分を責める気持ち、周囲からのプレッシャーなどで、うつ病発症のひきがねとなることがあります。不妊治療を行っている人であれば、生理予定日が近づくにつれて高まった期待感と、うまくいかなかったときの失望感との落差は大きなストレスです。「不妊治療を始めればすぐに妊娠できる」と思っていた人にとっては、理想と現実とのギャップも大きいでしょう。また、不妊治療では通院の手間や身体的な負担、経済的な負担なども、心に重くのしかかります。 更年期は女性ホルモンの減少にくわえて、生活スタイルの変化が起きる時期 女性ホルモンが変動し、うつ病のリスクが高まる時期として、更年期が挙げられます。女性ホルモンの分泌量が減少することで、不安やイライラが生じる更年期障害が起きることはよく知られています。そのため、精神状態の異変に気づいても、よく聞く更年期障害の症状だと思い込んでいたら、実際には「更年期うつ病」が隠れていたということもあるのです。 この時期は、子供の独立や親の介護などで、生活のリズムが大きく変わる時期でもあります。子供が進学や就職、結婚などで親元を離れて巣立っていくと、母親としての役目が終わったように感じられる喪失感に襲われる「空の巣症候群」になることがあります。また、親の介護に心身ともに疲れ切ってしまうことがあります。これらは、うつ病を発症するきっかけとして、十分すぎるほど大きなストレスだと言えるでしょう。 女性はうつ病にかかりやすいことを意識して、無理せず十分な休養を 女性がうつ病になるのを防ぐには、「女性は男性の2倍うつ病にかかりやすい」ということを、普段から意識しておくことが大切です。これを頭に入れておけば、仕事などで無理をしそうになったときにブレーキをかけられるようになり、また心の異変を感じたときにしっかりと休めるようになるでしょう。なかなか改善しないときは、「精神科」「心療内科」「メンタルクリニック」などを掲げている医療機関で相談してみましょう。 ■関連記事 うつ病をFacebookから診断できる? 西川伸一先生ブログ・論文ウォッチから 疲れやストレスを感じたら体内時計をリセット!うつ病学会が自己管理のコツを紹介 うつ病に良い栄養は葉酸や鉄分 うつ病は過敏性腸症候群や善玉菌が関係あり うつ病、統合失調症など精神疾患が生活習慣改善により予防できるケースも 公開日:2016/07/04

定期的な妊婦健診を受けていない、回数が少ないなどの未受診妊婦が問題となっています。未受診の場合、出産時、産院に受け入れてもらえない可能性も。妊娠が確定したら定期的に健診を受けるようにしましょう。 目次 受診が欠かせない、定期的な妊婦健診 血液検査や尿検査など 赤ちゃんの「今」を確認するエコー検査 産後1ヵ月の母子健診 母子手帳をよく読む> 受診が欠かせない、定期的な妊婦健診 妊婦であるお母さんとお腹の赤ちゃんの命はつながっているため、母親の健康状態がお腹の赤ちゃんにも関係しています。自分自身のためとお腹の赤ちゃんのために必要なのが妊婦健診です。近年、定期的な妊婦健診を受けていない、回数が少ないなどの未受診妊婦が問題となっています。 何が起きるかわからない未受診の出産の場合、産院がそのリスクを回避するため、出産時に受け入れてもらえない可能性もあります。妊娠が確定したら、定期的に健診を受けるようにしましょう。 血液検査や尿検査など 妊婦健診ではさまざまな検査が行われますが、いずれもお母さんとお腹の赤ちゃんのためのもの。たとえば、B型肝炎抗原検査やC型肝炎抗体検査は、妊婦がこれらの肝炎にかかっていると、母子感染の可能性があるため、その確認をするために採血が行われます。また、同じ理由で妊婦HIV抗体検査なども行われます。 そのほか、こういった血液検査以外に、妊婦は虫歯や歯周病になりやすいため、歯科健診も必要です。そして、腎臓機能を確認する尿たんぱく、尿糖を確認する尿検査も必要で、子宮頸がん発見のための子宮頸部細胞診では子宮頸部の細胞を採取して行われます。 赤ちゃんの「今」を確認するエコー検査 もちろん、お腹の赤ちゃんの状態を確認できる、いわゆるエコー検査、超音波検査も行われます。この検査にはいくつかの方法があり、特に妊娠初期に行われる腟内から子宮を検査する経腟法、お腹の上から検査する経腹法がよく知られています。 臍帯や赤ちゃんの臓器の状態を確認できるカラードップラー、赤ちゃんの体内の確認には不向きではあるものの、赤ちゃんの姿を立体視できる3D法という方法もあります。 産後1ヵ月の母子健診 そして、いよいよ出産して赤ちゃんと対面、その後も自分自身と赤ちゃんの健康に気を配ることとなります。産後1ヵ月には、産婦人科で母子健診が行われることが多く、赤ちゃんの身長や体重、股関節脱臼がないかなど、運動器の状態が確認されます。 お母さんの健診は、血圧や体重、尿検査に加え、子宮が元の位置に戻っているか、悪露と呼ばれる出血が止まっているか、乳腺炎や母乳の状態などが確認されます。そして、この健診はお母さんが心配なこと、気になっていることを医師に質問できる貴重な機会でもあります。 産婦人科では、この母子1ヵ月健診で定期健診を終えることが多いようです。もちろん、それ以前でもその後でも、異変を感じた場合には受診が必要となります。 母子手帳をよく読む 一方、赤ちゃんの健診は続きます。成長するにつれて、光や音などの外的刺激に対する反応をチェック。また、心臓などの内臓の状態も確認します。生後4ヵ月ぐらいになると、首のすわりを確認、声をかけた時の反応、生後半年を過ぎると、寝返りできるか、おすわりできるかなども重要となってきます。 こういった健診は、いずれもお母さんと赤ちゃんの病気を予防するため、早期に発見するためのものです。費用については、これらの検査に対して各自治体から公費が支給されることが多くなっていますので、お住まいの自治体で確認してみましょう。 また、妊娠が確認された時に手にすることになる母子健康手帳には、こういった検査の情報などが書かれていますので、よくお読みになってください。 公開日:2016/05/09

妊娠、出産時に女性がかかりやすい病気として、「産後うつ」があります。症状はさまざまですが、産後うつは病気ですから、適切な治療を受ければ症状がなくなり、つらい日々が快適な日々に変わることも十分考えられます。産後うつの症状や原因、対処法を詳しく解説します。 目次 こんな症状、原因はうつ病かも? 産後うつにかかったら こんな症状、原因はうつ病かも? 妊娠、出産時に女性がかかりやすい病気として、「産後うつ」があります。 妊娠、出産時の母親には、ホルモンバランスの変化に加えて、育児に関わる体力的、精神的な負担がかかります。 現代の社会では、核家族化によって自分が子どもを持つまでは、小さな子どもに接する機会がなかった、という母親も多く、どのように子育てをすればよいのか、大きなプレッシャーを感じてしまう方も多いのではないでしょうか。 このような原因が重なり発症するのが、産後うつです。産後うつの発症時期や期間には個人差があり、産後2~3週間で発症する人もいれば、3~4ヵ月後の人もいます。 産後うつの症状としては、精神的に不安定になる、自信が持てなくなる、楽しいと感じられることが少なくなるなど、さまざまなものがあります。こういった症状は、「子育てで疲れているから」とも受け取られるため、病気とは気づきにくいかもしれません。 しかし、産後うつは病気ですから、適切な治療を受ければこの症状がなくなり、つらい日々が快適な日々に変わることも考えられるのです。 「些細なことにイライラして落ち着かない」「自分が好きなことにも興味がわかない」「食欲がない、食べ過ぎてしまう」「何事も自分が悪いと考えてしまう」「頭痛や吐き気がある」といった症状がある場合、原因は産後うつかもしれません。一度、心療内科や地域の保健センターなどに相談してみましょう。 産後うつにかかったら 病院や保険センターなどで産後うつと診断されたら、まずは医師とよく相談することが大切です。軽いうつの場合は、じっくりと悩みを聞いてもらったり、心配なことを相談したりするだけでも、症状が軽くなる場合もあります。 また、病院では投薬治療を行うこともあります。母乳で育児をしている方は、「薬が赤ちゃんに悪い影響を及ぼさないの?」と心配になるかもしれません。しかし、薬の種類によっては、赤ちゃんへの影響は心配しなくていいものもありますので、医師とよく相談して治療を続けましょう。 薬を処方された場合は、「赤ちゃんへの影響が心配だから」「症状がよくなってきた」といった理由で、自己判断で服薬を中断することは避け、そのように感じたらまずは医師に相談しましょう。 そして、産後うつにかかったら、自分だけで頑張ろうとせず、周囲の人に助けを求めたり、ちょっと妥協したりして自分をいたわることも大切です。 また、「こんな気分なのは自分だけではない」と思うだけでも、気持ちが楽になることもあるでしょう。パートナーや同じような年頃の子どものいるお母さん、育児の先輩でもあるご両親、といった身近な人に、不安や悩みを相談してみるのもいいですね。 公開日:2016/04/18

これからお母さんになる妊婦は、この食べ物はお腹の子供にとっていいものだろうか、薬はできるだけ飲みたくないなど、自分の体に取り入れるものについて、特に気になるかと思います。 目次 赤ちゃんにとっていいものを食べたい 赤ちゃんの脳の発達にはDHA 魚に含まれる水銀には要注意 妊娠に気付いたら気をつけよう DHAはサプリメントからでも 赤ちゃんにとっていいものを食べたい これからお母さんになる妊婦は、この食べ物はお腹の子供にとっていいものだろうか、薬はできるだけ飲みたくないなど、自分の体に取り入れるものについて、特に気になるかと思います。 お腹の子供にとって、毒になってしまいそうなものを避けたくなるのは当然ですし、赤ちゃんにとっていいものを食べたいものです。それに、栄養の摂り過ぎやバランスを欠いた食事も避けたいところです。 お腹の赤ちゃんは、胎盤を通してお母さんから栄養や酸素を得ています。赤ちゃんの体を作るタンパク質やカルシウム、赤ちゃんの成長を促す葉酸、妊婦は胎盤から赤ちゃんに血液を送っていますので、鉄分もより意識して摂るべきでしょう。その他にも、積極的に摂取すべき栄養素があります。その一つがDHAです。 赤ちゃんの脳の発達にはDHA DHAはオメガ3脂肪酸の一種、ドコサヘキサエン酸の略で、魚などに多く含まれています。動脈硬化の予防、記憶力向上と維持、美肌効果などが期待されていますが、胎児にとっても神経発達のために重要な栄養素なのです。妊婦に限らず、DHAは脳などの中枢神経の発達にとって、とても重要な栄養素といえるでしょう。 DHAが多く含まれているのが魚です。魚にはDHAの他に、同じくオメガ3脂肪酸のエイコサペンタエン酸(EPA)という物質が含まれ、これも母体や胎児にとって重要な栄養素となります。 魚に含まれる水銀には要注意 しかし、魚を食べる時に注意する点があります。魚は生きているうちに、どうしても自然界の水銀などの有害物質を体の中に取り込んでしまいます。普段なら、さほど気にする必要はないのですが、胎児は母体を通して入ってきた水銀を外に排出できないため、妊娠中はより注意深く魚を食べるべきでしょう。 また、妊娠中にDHAなどが胎児にいいからと、魚ばかりを食べていると、胎児に悪影響を与えてしまう可能性があります。魚を食べることはとてもいいことです。しかし、水銀が多く含まれている可能性があるカジキ、キンメダイ、クロマグロといった食物連鎖の上位の魚はたくさん食べない方が安全です。 妊娠に気付いたら気をつけよう ただ、妊娠は妊娠してすぐに気付けるものではありません。妊娠に気付かずに、水銀に注意すべき魚を食べてしまっている場合もあるかと思います。その場合でも、あまり気にする必要はないようです。 胎児が水銀を取り込んでしまうには胎盤が必要ですが、胎盤ができ上がるのは妊娠4ヵ月程度。一般的にはほとんどの妊婦が妊娠に気付いているはずですので、妊娠に気付いたら注意するという心掛けで問題ありません。 DHAはサプリメントからでも おすすめできるのが、アジやサバ、イワシなどの青魚。これらからDHAをEPAとともに摂ってください。そして、もしも魚が好きではないなどの理由で食べられないのであれば、サプリメントでの摂取も可能です。 出産後も、お母さんが食べたDHAは母乳を通して赤ちゃんへと受け渡されます。妊娠中も出産後も、水銀が怖いからと魚を食べない方が赤ちゃんのためによくありません。赤ちゃんが元気で健やかに成長するために、よりよい食生活を送って下さい。 公開日:2016/02/29

持病がある方は、病気が胎児や出産へ与える影響やリスク、持病を治療する薬の影響について、心配に思うこともあるかもしれません。妊娠、出産に影響する可能性のある疾患をご紹介します。心あたりのある妊婦さんは、医師に相談しましょう。 目次 医師と相談しながら、母体を健康に 持病のために赤ちゃんをあきらめないで! 妊娠と薬について相談できる「妊娠と薬情報センター」 医師と相談しながら、母体を健康に 「赤ちゃんを授かる」。幸せな気持ちでいっぱいになる一方で、ひとつの命が自分の体のなかで育つことへの不安を感じる方も多いでしょう。 持病がある方は、病気が胎児や出産へ与える影響やリスクについて、心配に思うこともあるかもしれません。また、持病を治療するための薬の影響なども気になるところです。 持病のために赤ちゃんをあきらめないで! しかし、「持病があるから赤ちゃんをあきらめなくてはいけない」ということではありません。医師と相談しながらお母さん自身が健康になることで、出産も十分に可能なこととなるのです。以下に挙げた疾患は、妊娠、出産に影響する可能性のある疾患の一部です。心あたりのある妊婦さんは、医師に相談することをおすすめします。 バセドウ病 バセドウ病は、甲状腺ホルモン分泌が過剰となり新陳代謝が上昇する疾患です。これは、自分の体のなかに自分の甲状腺を攻撃する抗体が作られることが原因となっています。甲状腺ホルモンが分泌過剰なときに妊娠すると、早産や流産といったトラブルにつながるリスクが高くなることは事実です。 しかし、だからといってこの持病があると妊娠ができない、ということではなく、的確な治療で甲状腺ホルモンの数値を安定させていれば、妊娠は十分に可能です。 バセドウ病の治療のためには薬物療法が行われます。「薬が赤ちゃんに影響しないの?」と心配になる方もいらっしゃるかもしれません。しかし、妊娠中の患者さんに対しては、赤ちゃんの肢体に不自由を起こすような薬が処方されることはありません。 「赤ちゃんがほしい」と思っている方は、そのことを医師に告げ、医師と相談しながら治療に臨みましょう。また、出産後の授乳が可能な薬もありますので、これも医師に相談しましょう。 子宮筋腫 子宮は胎児を育てる場所ですので、この持病のある方は心配に思うことも多いでしょう。しかし、多くの場合は出産には影響がないと言われ、筋腫があることに気づかずに出産することもあるほどです。 しかし、子宮頸部に筋腫があり、お産に影響がある場合は、帝王切開になることもあります。過去に子宮筋腫の手術をしている場合も帝王切開になることがあるため、医師に相談しましょう。 糖尿病 糖尿病の妊婦さんの場合、重症の場合は胎盤の機能が低下して、未熟児になることもあります。また、妊娠中は早産や妊娠高血圧症候群症、羊水過多などになりやすいため、医師の適切な治療を受けながら体調の管理をしましょう。 妊娠と薬について相談できる「妊娠と薬情報センター」 どの持病にも共通するのが、「胎児への薬の影響はないのか?」という心配です。このような悩みを持った妊婦さんのために「妊娠と薬情報センター」が国の事業としておよそ10年前にスタートしました。持病を治療するための薬が胎児にどのように影響するのか心配で、服薬をためらう妊婦さんも多いでしょう。しかし、このセンター長でもある医師は「大事なのはお母さんと赤ちゃんに総合的にプラスになる道を探ること。」とお話をされています。 治療のために医師から処方された薬について疑問のある方は、このセンターに相談するのもよい方法ですね。 公開日:2016/03/07

おなかのなかで新しい命を育てている妊婦さん。妊婦さんの食事は母体の健康と同時に、赤ちゃんの健康にも大きく影響していきます。妊婦さんと赤ちゃんの病気を予防するために必要な栄養素をご紹介します。 目次 必要な栄養をしっかりと摂って病気を予防 バランスのよい食事が大切! 妊娠中に多く摂りたい栄養素 必要な栄養をしっかりと摂って病気を予防 お腹のなかで新しい命を育てている妊婦さん。妊婦さんの食事は母体の健康と同時に、赤ちゃんの健康にも大きく影響していきます。つわりなどもあり、普段通りの食事をすることが大変で、食事がおろそかになってしまっている妊婦さんもいらっしゃるかもしれません。 妊婦さんと赤ちゃんの病気を予防するために必要な栄養素をご紹介します。 バランスのよい食事が大切! 妊娠中には、何か特別な栄養が必要では?と思う方が多いかもしれませんが、妊娠中の食事でも、大切なのはバランスのよい栄養を摂ることなのです。バランスのよい食事とは、「主食」「副菜」「主菜」「牛乳・乳製品」「果物」がバランスよく摂りいれられているもの。 また、食事を規則正しく食べることも大切です。1日3食が基本となりますが、つわりや妊娠後期で胃が圧迫されて、一度にたくさんの量を食べられない場合は、4~5回にわけてもいいでしょう。 妊娠中に多く摂りたい栄養素 妊婦さんには、基本のバランスのよい栄養のほかに、普段より多く摂りいれたい栄養素があります。これらの栄養素は母体や赤ちゃんの健康のために大切なものとなります。 まず、よく耳にする「葉酸」。この栄養素は特に妊娠初期に必要とされるもので、妊娠時は通常の2倍の接種が必要といわれています。ホウレンソウやブロッコリーなどの緑黄色野菜に多く含まれます。この栄養素は胎児の脳の発育を助け、神経を作るはたらきがあり、不足すると「神経管閉鎖障害」という先天異常が赤ちゃんに発症するリスクが高くなります。 次に「鉄分」についてご紹介します。鉄分は赤血球に含まれるヘモグロビンを作る材料です。レバー、いわし、ひじきなどに多く含まれています。妊娠中は胎児にこの鉄分を使われてしまうため、母体の鉄分が不足し「妊婦貧血」の症状が現れるときがあります。妊娠中に動悸や息切れ、めまい、体のだるさといった症状がある場合は、妊婦貧血を疑い医師に相談しましょう。 ほかにも妊婦さんに特に必要な栄養素としては、亜鉛、カルシウムなども挙げられます。亜鉛は牡蠣、豚レバー、牛肉などに含まれ、カルシウムは煮干し、ししゃも、プロセスチーズ、干しえびなどに含まれています。このような栄養素はできるだけ食事で摂りいれたいものですが、つわりなどで食事を摂ることが難しい場合は、サプリメントなどで補う方法もあります。 サプリメントを飲むときは、お茶や紅茶、コーヒーなどと一緒に飲まない方がよいでしょう。飲み物の成分が栄養素の吸収を妨げてしまう場合もあるからです。また、栄養素をサプリメントや薬で摂りいれたい場合には、念のため主治医に相談しましょう。 公開日:2016/03/14

女性は40歳を超えても妊娠することが可能とされていますが、35歳を超えるとその確率は大きく低下します。年齢が高くなれば出産時のリスクも高まります。 目次 高齢出産って何歳から? 妊娠の確率が低くなりリスクが高まる 卵子は胎児の段階で作られている 不安なことは産科医に相談 高齢出産って何歳から? 近年は社会的経済状況などの影響もあり、晩婚化が進んでいます。結婚が遅くなると、第1子の出産、初産も遅くなり、高齢出産が増える傾向にあります。しかし、高齢出産とはいうものの、何歳以上の出産をそう呼んでいるのでしょうか。 日本産婦人科学会によれば、現在、「35歳以上の初産婦」を高齢出産と定義していて、世界産婦人科連合(FIGO)は、「35歳以上の初産、経産婦では40歳以上」としています。日本産婦人科学会では、1993年以前は30歳以上の初産婦としていて、その頃からも現在は初産の年齢が高くなっていることがわかります。 妊娠の確率が低くなりリスクが高まる 一般に、女性は40歳を超えても妊娠することが可能とされていますが、35歳を超えるとその確率は大きく低下します。 そして、出産時のリスクも高まります。年齢が高くなれば、そのぶん、産道や子宮口の柔軟性が低下するとされ、そのために難産になる確率が高くなると考えられています。また、かつては妊娠中毒症と呼ばれた妊娠高血圧症候群の発生頻度が高くなり、これらのために自然分娩ではなく、帝王切開の確率が高くなるようです。 生まれてくる赤ちゃんにもリスクはあります。いわゆるダウン症、ダウン症候群は卵子の染色体異常が原因とされ、高齢出産は初産よりもそのリスクが高くなり、25歳未満では2000例に1件なのに対し、40歳では100例に1件の発生頻度だという統計もあります。 卵子は胎児の段階で作られている 女性の場合、25歳の時に排出される卵子も40歳の時の排出される卵子も、自分が胎児の時に体内で作られた卵子です。 つまり、年齢が高いほど、卵子が作られてからの年数が経過しているため、そのぶん、卵子が損傷していることが多く、ダウン症候群などの卵子の染色体異常に起因する新生児の障害が発生しやすくなります。 不安なことは産科医に相談 しかし、年齢を問わず、どの分娩も100%安全だとは言い切れないのが出産です。 高齢出産の場合も、そうでない場合も、自分の体やお腹の赤ちゃんに問題を感じれば、産婦人科を受診しなければならないのは同じです。問題がないと思っていても、定期的な妊婦健診を受けて、バランスの良い食事、適度な運動が必要なのも同じなのです。過度な心配をせずに精神的にゆとりを持つことも必要でしょう。排卵があれば、女性は妊娠することができます。周産期医療が進歩する中、40歳以上でも無事な出産をしている女性は多数います。かかりつけの産婦人科を持ち、不安なことがあれば、まずは相談してみるべきではないでしょうか。 公開日:2016/02/15

妊婦さんが薬を服用していると、赤ちゃんに影響を及ぼし、新生児として誕生したときに副作用が現れる場合があります。これを「新生児薬物離脱症候群」といい、赤ちゃんの最も重い症状としては、息を止めたり、痙攣したりすることもある「新生児薬物離脱症候群」について、詳しく説明しましょう。 目次 赤ちゃんに痙攣、無呼吸の症状も 「新生児薬物離脱症候群」の原因と症状 影響を及ぼす薬の種類は? 妊婦さんは絶対薬を飲んではいけないの? 赤ちゃんに痙攣、無呼吸の症状も 妊婦さんと赤ちゃんは、へその緒でつながり、必要な栄養などが伝わっています。 このとき、妊婦さんが薬を服用していると、赤ちゃんに影響を及ぼし、新生児として誕生したときに副作用が現れる場合があります。これを「新生児薬物離脱症候群」といい、赤ちゃんの最も重い症状としては、息を止めたり、痙攣したりすることもあります。 ここでは「新生児薬物離脱症候群」について、詳しく説明しましょう。 「新生児薬物離脱症候群」の原因と症状 妊婦さんが薬やアルコールを摂取すると、これが胎盤を通過して赤ちゃんにも伝わることになります。 そして、出産を経てへその緒のつながりがなくなると、新生児にはこれらの成分が届かなくなり、この成分が赤ちゃんの体から排出される過程で、脳や消化管、自律神経に関する症状が一時的に現れるのです。 脳の症状としては、筋肉の緊張がなくぐったりしていたり、不安興奮状態で手足をブルブルとふるわせたりすることがあります。もっと重い症状になると、息を止めてしまったり、痙攣を起こしたりすることもあります。 消化管の症状としては、下痢や嘔吐、自律神経の症状としては、汗をたくさんかいたり、熱が出たりします。 影響を及ぼす薬の種類は? このように、妊婦さんの服薬は赤ちゃんに重大な影響を及ぼす場合もあるので、注意が必要です。 「新生児薬物離脱症候群」を発症させる可能性がある薬や嗜好品としては以下のものがあります。 催眠・鎮痛剤 バルビツール系薬物(バルビタール、フェノバルビタール、チアミラールナトリウムなど) 非バルビタール系薬物(フルニトラゼパム、ブロモバレリル尿素など) 抗てんかん薬(フェノバルビタール、フェニトインなど) 抗不安薬(クロルジアゼポキシド、ジアゼパムなど) 向精神病薬(クロルプロマジン、ブロムペリドール) 抗うつ薬(ノルトリプチリン、イミプラミンなど) 非麻薬性鎮痛薬(ペンタゾシン) 気管支拡張薬(テオフィリン) 嗜好品(アルコール、カフェイン) 妊婦さんは絶対薬を飲んではいけないの? このような話を聞くと、「妊娠中は絶対薬を飲んではいけない。」と考えてしまう方もいらっしゃるかもしれません。 しかし、赤ちゃんの健康ももちろん大切ですが、お母さんの健康も同じように大切なものです。薬を飲まなければ、お母さんの健康を維持できない場合には、医師の判断によって投薬が行われる場合もあります。 また、まだ妊娠と気づかないうちに、服薬してしまう場合もあります。後で妊娠に気づき「あのとき飲んだ薬は大丈夫なの?」と心配になる妊婦さんもいらっしゃるかもしれません。 このような場合、受精から2週間(妊娠4週目)ぐらいまでにあてはまる法則として「All or Noneの法則」というものがあります。 これは、受精卵が分裂を繰り返している時期に薬の大きな影響が受精卵に与えられた場合には、受精卵は死んでしまうため(All)、そもそも妊娠したことには気づかずに過ごすことになります。一方、小さな影響の場合は他の細胞が代償するので、全く影響がなく(None)普通の発育ができる、というものです。 このため、この期間に薬を服用しても、新生児に影響することはない、と考えられています。 しかし、妊娠4週目以降になると、妊婦さんの飲んだ薬が胎児に重大な影響を及ぼす場合もあるため、注意が必要となります。 ここまでご紹介したように、妊婦さんの服薬は新生児に影響を及ぼす場合もありますが、かといって、妊婦さんのために必要な薬でも絶対に飲んではいけない、というものでもありません。 妊娠していることがわかった、または妊娠を希望しているときに、お母さん自身の体調が悪くなったときは、自己判断せずに医師に相談するようにしましょう。 公開日:2016/02/08

お母さんのおなかの中で成長する赤ちゃん。ときには、子宮内胎児発育不全と診断され、順調な発育が見られないことがあります。妊娠の約8~10%で発生するとも言われ、決して珍しいことではない子宮内胎児発育不全について、原因や症状、治療法についてご紹介します。 目次 胎児にも危険がある場合も 子宮内胎児発育不全の原因 子宮内胎児発育不全の症状 子宮内胎児発育不全の治療法 胎児にも危険がある場合も お母さんのおなかの中で、成長する赤ちゃん。ときには、子宮内胎児発育不全と診断され、順調な発育が見られないことがあります。妊娠の約8~10%で発生するとも言われ、決して珍しいことではないのです。 このような場合、胎児の生命にも危険が及ぶこともあり注意が必要です。ここでは、子宮内胎児発育不全について、原因や症状、治療法についてご紹介します。 子宮内胎児発育不全の原因 子宮内胎児発育不全の原因は大きくわけて3つ、胎児側の原因、胎盤の原因、母体の原因があります。 胎児側に原因がある場合、遺伝子や染色体異常、胎内感染が原因として挙げられます。妊娠初期から中期にかけて発症し、予後も不良で胎児の死亡のリスクも高まります。 胎盤に原因がある場合、胎児への栄養供給に障害がおこるため、胎児の体重が増加しにくく、いわゆる「痩せ」型となります。予後は比較的良く、頭の大きさは正常で体が痩せている赤ちゃんが誕生することが多いようです。 母体に原因がある場合、早発型妊娠中毒症、高度栄養失調、薬物、喫煙、アルコールなどが原因となります。胎児の予後は、その発育の遅れの程度によって異なります。 子宮内胎児発育不全の症状 子宮内胎児発育不全は、お母さんに自覚症状はなく、妊婦健診での、該当する妊娠週数の子宮底長の平均値や、母体の体重増加の差、超音波検査による胎児推定体重などで診断されます。 具体的には、母体体重増加が4週間で1kg未満、子宮底長が該当する週数の平均値-1.5SD以下、または妊娠35週までは-6cm、36週以降は-7cm以下で、子宮内胎児発育不全が疑われます。また、超音波検査による胎児推定体重が、出生時体重基準曲線で10%未満の場合も、この症状と診断されます。 子宮内胎児発育不全の治療法 子宮内胎児発育不全で胎児に原因がある場合は、現在では明確な治療法がありません。しかし、原因が胎盤や母体にある場合は、その原因を取り除くことで胎児の成長につながることになります。 母体に原因がある場合、喫煙や飲酒、食生活といった生活習慣を見直すことで改善に向かう場合があります。妊娠中には禁煙、禁酒はもちろんですが、塩分の摂り過ぎや必要な栄養の不足といった、食生活の見直しも大切です。 また、妊娠による体型の変化を気にして、ダイエットをし過ぎるのも良くありません。お母さんの体の中で、ひとつの命を育てるということは、自身で感じるよりも大変なことなのですね。 母体に原因があると診断されたときは、お母さんは横になって安静に過ごすことになります。これは、横になった姿勢の方が、立っている姿勢よりも、子宮胎盤血流量が増加して循環が改善されるためです。 また、妊娠高血圧症候群、糖尿病、TORCH症候群などの合併症の治療も優先されます。 ここまで、子宮内胎児発育不全についてご紹介しました。子宮内胎児発育不全の場合、お母さんには自覚症状がないことが多いため、定期的な妊婦健診を受けることが大切です。 公開日:2016/02/08

赤ちゃんが発熱で苦しそうにしている、こんなときどうすればよいのか、心配になってしまいますよね。場合によっては少しでも早く病院に連れて行った方がいいこともあります。赤ちゃんに多い病気を、発熱と一緒に現れる咳や痙攣、吐く、といった症状別にご紹介します。 目次 発熱は病気のサイン 発熱とともにせきをしているとき 発熱とともに吐くとき 発熱とともに痙攣があるとき 発熱は病気のサイン 赤ちゃんが発熱で苦しそうにしている、こんなときどうすればよいのか、心配になってしまいますよね。赤ちゃんの発熱にはさまざまな原因があり、場合によっては少しでも早く病院に連れて行った方がいいこともあります。 ここでは、赤ちゃんに多い病気を、発熱と一緒に現れる咳や痙攣、吐く、といった症状別にご紹介します。 発熱とともにせきをしているとき 赤ちゃんが咳をしているとき、「かぜだから大丈夫」と決めつけてしまうのは要注意。重い病気のサインであることもあります。 例えば肺炎は、発熱や咳、多呼吸などが主な症状です。赤ちゃんの場合、大人と比べて重症化しやすいため、注意が必要です。おかしいな、と思ったらすぐに病院に連れて行きましょう。 赤ちゃんの肺炎の原因としては主に、ウイルス性肺炎、細菌性肺炎、マイコプラズマ肺炎の3つが挙げられます。細菌性肺炎では、重症化して呼吸困難を引き起こしたり、嘔吐や下痢などの合併症を起こしたりすることもあります。 ほかの病気としては、発熱や乾いた咳の症状で始まり、次第に痰を伴う湿った咳へと変化する、急性気管支炎というものがあります。急性気管支炎の原因の多くはRSウイルスとされ、特に6ヵ月未満の乳児に多い病気です。 発熱とともに吐くとき 赤ちゃんが発熱とともに吐くという症状を示す場合、感冒性胃腸炎(嘔吐下痢症)にかかっているかもしれません。 この原因となるウイルスには様々なものがありますが、ロタウイルスやノロウイルスといったものが有名ですね。特に、ロタウイルスは赤ちゃんがかかると、吐く、下痢といった症状がひどく、脱水症状を起こして入院が必要となることもありますので、早く受診することがお勧めです。 ほかに発熱とともに吐く、痙攣といった症状が出る髄膜炎という注意が必要な病気があります。 髄膜炎は病原体が神経系に入り込む感染症で、治療が遅れると重篤な後遺症をもたらす場合もあります。 このようなことを聞くととても不安に思うお父さん、お母さんもいらっしゃると思いますが、細菌性髄膜炎の原因となるインフルエンザ菌と肺炎球菌の感染は、乳児期早期の予防接種(ヒブ)で防ぐことができます。 発熱とともに痙攣があるとき 赤ちゃんの嘔吐、これにも心配のない生理現象から、病気まで様々な原因があります。 赤ちゃんが白目をむいて手足をつっぱり痙攣を始めてしまった、こんなことがあったらとても心配になりますね。このような症状を熱性痙攣といい、日本ではおよそ10人に1人の割合で起こすものといわれています。熱性痙攣のうち、7~8割は単純型熱性痙攣で、特に心配はありません。 しかし、発作が10分以上続く、短い間隔で繰り返し発作が起こりこの間意識障害が続く、身体の一部的な発作といった特徴がある場合は、良性の熱性痙攣ではない場合があるため、早急に受診することが必要です。 ここまで、赤ちゃんの発熱を伴う病気をご紹介してきました。赤ちゃんはお話ができないだけに、赤ちゃんの身体がどのような状況であるのか、お父さん、お母さんがその様子をよく見てあげることが大切です。 公開日:2016/02/08

赤ちゃんが具合が悪そうにしている、機嫌が悪い、そんな様子に気づいたら、何か病気にかかっていないか注意してみましょう。赤ちゃんの病気が疑われる症状と、その対処方法についてご紹介します。 目次 症状にあった正しいケアを! ぽつぽつと発疹が… 発熱がある場合 嘔吐してしまった場合 症状にあった正しいケアを! 赤ちゃんが具合が悪そうにしている、機嫌が悪い、そんな様子に気づいたら、何か病気にかかっていないか注意してみましょう。 赤ちゃんがかかりやすい病気にはさまざまなものがあり、その種類によって対応も異なります。実際に具合が悪くなってからでは、慌てて的確な対応を取ることができないこともあるかもしれません。事前に病気についての知識を身につけておくことが大切です。 ここでは、赤ちゃんの病気が疑われる症状と、その対処方法についてご紹介します。 ぽつぽつと発疹が… 赤ちゃんにぽつぽつと発疹がある場合、まず考えられるのは、乳児湿疹、脂漏性湿疹といった肌のトラブルです。 赤ちゃんは肌が敏感であるため、ちょっとした刺激(食べこぼしや鼻水、汗など)で発疹が出やすいのです。そのため、このような場合には、皮膚を清潔に保ち、保湿をしてあげましょう。 ほかに赤ちゃんの湿疹でよく目にするのが、あせもです。これは、汗や皮脂が汗腺に詰まってしまうことで起こるものです。赤ちゃんが汗をかいたら、こまめにシャワーで流したり、タオルで拭き取ったりしてあげましょう。 ここまでに挙げたものは、赤ちゃんには起こりやすい生理的なトラブルといってもいいでしょう。しかし、発疹には熱を伴い、病気が疑われるものもあります。 はしか(麻しん)や風疹、水痘(水ぼうそう)といった病気は、発熱とともに発疹が現れます。これらの病気の場合は、小児科を受診することをおすすめします。また、予防接種によって防ぐことができる病気でもあります。 また、発疹が出る前に40度近い高熱が出た場合は、突発性発疹が疑われます。熱が高いので心配になるかも知れませんが、突発性発疹に伴う熱はそれほど心配なものではなく、2~3日で自然に治ります。 ここまでにご紹介したように、赤ちゃんの発疹の原因にはさまざまなものがあります。「たぶんあせもだから大丈夫」と思っていたら、ほかの病気が原因だった、ということもあります。最初のうちは、小児科や皮膚科を受診して、原因を確認するようにしましょう。 発熱がある場合 赤ちゃんが熱を出した場合、さまざまな原因が考えられますが、新生児髄膜炎、川崎病、尿路感染症といった重篤な病気の場合もあります。 また、赤ちゃんのかかりやすい中耳炎も発熱する場合があります。どのような原因にしても、病院で適切な治療を受けることが大切です。 そして、赤ちゃんが高熱を出すと、痙攣を起こす場合があります。子供が比較的起こしやすい熱性痙攣というものの場合は、それほど心配はいりません。しかし、発作が30分以上も続くような痙攣重積という症状の場合は、脳炎や髄膜炎、脳出血やてんかんなどの疾患や、頭部外傷が原因となっている可能性があります。 嘔吐してしまった場合 赤ちゃんの嘔吐、これにも心配のない生理現象から、病気までさまざまな原因があります。 ミルクを飲んだ後に吐いてしまった、というのはよくあることですね。赤ちゃんは胃が未発達であるため、胃の中のものが逆流してきてしまうこともあります。このような場合は、特に心配はありません。ミルクを飲んだ後は、ゲップをさせてあげたりすると、吐いてしまうことも少なくなるかも知れませんね。 一方、嘔吐で心配なのは、勢いよく噴水のように吐き出してしまう場合です。このようなときには、幽門狭窄症や髄膜炎の可能性も考えられますので、すぐに病院に連れていきましょう。 また、ロタウイルスやアデノウイルス、ノロウイルスといったウイルスが体内に入り込んで起こる、嘔吐下痢症という病気もあります。この場合、熱が出ないことが多く比較的短期間で治りますが、脱水症状を起こすことがあるので、水分を多めに取らせるなどの注意が必要です。 ここまでに、赤ちゃんの気になる症状と病気についてご紹介しました。発疹や嘔吐などは、生理的な原因で問題のないものもありますが、なんらかの病気が原因となっている場合もあります。「なにかいつもと違うな?」と感じたら、一度受診してみましょう。 公開日:2016/02/08

地震をはじめとした自然災害への備えとして、日本では過去の反省から、避難袋(非常用持ち出し袋)の用意、倒れないための家具の固定、避難場所の確認などを実践している家庭が増えました。しかし、健康管理に関する備えは、一般的にまだ十分に浸透していないのが現状です。今回は、避難生活中にできるだけ健康を維持するために知っておきたいことを、(1)歯・口内、(2)糖尿病、(3)妊産婦・乳幼児という3つのテーマで解説します。 目次 歯磨きができないせいで、被災地では多くの命が失われた!? 糖尿病の治療の中断が、そのまま命に関わることも… もしものために!避難所で赤ちゃんが生まれそうになったときの対処法 歯磨きができないせいで、被災地では多くの命が失われた!? 最初のテーマは「歯・口内」です。1995年に発生した阪神・淡路大震災の死亡者6,434人のうち、最多となる5,512人の死因は、圧死や火災などの「直接死」です。しかし、それ以外の原因で震災後2ヵ月以内に死亡した「震災関連死」も922人いました。その中でもっとも多かったのが、死亡者223人(震災関連死のうちの24.2%)の「肺炎」で、そのほとんどが「誤嚥性(ごえんせい)肺炎」だったと考えられています。 誤嚥性肺炎は、口の中の細菌を含んだ唾液や食べ物が食道ではなく、誤って気管から肺に入って起こる肺炎で、免疫力が低下した高齢者で多くみられます。2011年の東日本大震災でも、誤嚥性肺炎の患者が例年より増えたことが確認されています。 歯や口の中の健康を心掛ける必要があるのは、誤嚥性肺炎が起きやすい高齢者に限りません。避難所への支援として、食料とともにお菓子が届くことも多く、それらを食べ続ける子供は虫歯になりがちです。 誤嚥性肺炎や虫歯の予防には、歯磨きが有効です。しかし、避難所では歯ブラシや水の不足により、日常生活と同じようには歯磨きができない場合があります。避難所でも歯や口の中の健康を保てるように、避難袋の中に以下のものを入れておくことが望ましいと言えます。 歯・口内の健康のために避難袋に入れておきたいもの 歯ブラシ・歯磨き粉 マウスウォッシュ(デンタルリンス) キシリトール入りガム 義歯(入れ歯)用ケース 義歯(入れ歯)洗浄剤 …など 避難生活中に歯磨きができない場合は、うがいを習慣にしましょう。うがいもできない場合、ティッシュペーパーなどで歯を拭くことで、口内の雑菌をある程度は除去できます。義歯(入れ歯)を使用している人はつけっぱなしにせず、洗浄剤がない場合はウェットティッシュなどで拭きましょう。 糖尿病の治療の中断が、そのまま命に関わることも… 2番目のテーマは「糖尿病」です。糖尿病の人は避難生活中も、治療を継続する必要があります。特にインスリン使用者は、治療の中断が命に関わりかねません。糖尿病の人は、避難袋(非常用持ち出し袋)に非常食や懐中電灯(ペンライト)などの一般的なものとともに、以下のものを用意しておきましょう。 糖尿病の人が避難袋に入れておきたいもの 常用薬(経口剤、インスリン自己注射セット)3日~2週間分 血糖測定器 飲料水 お薬手帳・糖尿病連携手帳・保険証のコピー 通院している病院の連絡先・診察券のコピー 低血糖対策のブドウ糖 …など 避難所で手元の薬がなくなったときは、医療スタッフに相談しましょう。ただし、必要としている薬の伝え方が「丸い形をした白い飲み薬」「注射型の糖尿病の薬」というような漠然としたものでは、複数の薬が当てはまるため、どの薬を指しているのか伝わりません。避難所での緊急の医療体制の下では、医師に診てもらえる時間やタイミングは思い通りにならず、薬の選択の遅れが治療の遅れへとつながります。このような事態を避けるために、常用している薬の名前は覚えておくか、書いてあるものを示せるようにしておきましょう。 糖尿病の人はほかにも、血糖コントロールのための「水分の十分な摂取」「散歩やラジオ体操などの運動」や、感染症を予防するための「手洗い・うがい」を行うことが大切です。避難生活中は、物資や環境の面からなかなか思い通りにできないことも多くありますが、可能な限り実践するよう心掛けましょう。 もしものために!避難所で赤ちゃんが生まれそうになったときの対処法 最後のテーマは「妊産婦・乳幼児」です。妊産婦や乳幼児のいる家庭は、ただでさえ健康状態に不安を抱えがちであり、災害時となればなおさらです。妊産婦や乳幼児のいる家庭では母子の健康のために、避難袋(非常用持ち出し袋)の中に一般的なものとともに、以下のものを用意しておくことが勧められます。 妊産婦のために避難袋に入れておきたいもの 清浄綿 生理用品 分娩準備品(紙おむつ・タオルなど) マタニティマーク 母子健康手帳・お薬手帳のコピー 通院している病院の連絡先・診察券のコピー …など 乳幼児のために避難袋に入れておきたいもの ミルク用飲料水・調整粉乳・哺乳瓶 レトルトの離乳食・おやつ スプーン・ストロー・スパウト 授乳ケープ・授乳用肌着 だっこ紐 紙おむつ・おしり拭き おもちゃ 子供用の歯ブラシ 子供用の常備薬 子供の医療証のコピー …など 妊婦は体が冷えるとお腹が張ることがあるので、できるだけ暖かい格好を心がけましょう。お腹が張って出血した場合は、清潔なナプキンを当てて休みます。妊婦は血栓ができやすいので予防のために、不便な避難生活の中で可能な限り「水分の十分な摂取」「ストレッチなどの運動」を実践することも大切です。 また、避難生活中の出産に備えて、助産師や病院と連絡できる環境を整えておくことも必要です。2011年の東日本大震災では、18,000人以上の命が失われた一方で、発生当日である3月11日に、被災地で110人以上が新たに生を受けたことがわかっています。 避難所で赤ちゃんが生まれそうになったら… 「規則的な痛みを伴うお腹の張り」「おしるし(粘りけのある出血)」「破水」は、赤ちゃんが生まれるサインです。無理をせず、すぐに避難所の医療スタッフの助けを求めましょう。破水した場合は紙おむつやタオルを当てて、横になります。陣痛が始まったら横になり、焦らずにゆっくりと呼吸を整えましょう。 赤ちゃんが生まれたら、まずは顔を拭き、呼吸できているかを確認します。その後、柔らかい乾いたタオルで体を拭き、赤ちゃんを胸に抱いて保温します。お母さんは出産後にナプキンやタオルを当てて、2時間程度は安静にしましょう。 公開日:2015/08/31

妊婦さんにとって華やかであり、人生の大舞台である出産。自分の理想どおりに出産したいなら、妊娠初期の段階から計画することが大切です。赤ちゃんとの感動の対面を夢見て「バースフラン」を考えましょう。 目次 赤ちゃんとの感動の対面を夢見て!「バースプラン」を考えましょう どれを選ぶ?分娩方法や立ち合いの有無など 理想の出産のためには、条件に合う産院探しも大切 赤ちゃんとの感動の対面を夢見て!「バースプラン」を考えましょう 妊婦にとって出産は、幸せに満ちあふれた、人生における華やかな大舞台のようなものではないでしょうか。初産であればなおさら、赤ちゃんとの感動の対面を想像して、夢は膨らむばかりです。理想を実現させるために、出産経験のある人から話を聞いたり、本やインターネットなどで体験談を読んだりする方は多いですが、妊娠の初期段階で出産を具体的にイメージするのは、なかなか難しいでしょう。 出産の流れをイメージするのに役立つのが、「バースプラン」と呼ばれる、出産・産後の計画を考えることです。羊水検査を受けるかどうか、赤ちゃんの性別を事前に聞くかどうかなどを決めるのと同様に、自分の希望を産科に伝えるのは、満足のいく出産のために大切なことです。計画どおりに出産できるとは限りませんが、計画を立てることで、医療スタッフの対応や説明、家族の満足度、生まれてきた赤ちゃんの様子などを総合した、出産後の母親の満足度は高まると言われています。 どれを選ぶ?分娩方法や立ち合いの有無など バースプランの記入用紙を妊婦に配り、提出してもらう産院は近年増えてきました。バースプランの各項目の中には、産院の設備や方針によって、できること・できないことがあります。希望する項目がある場合は、身のまわりの人に聞いたり、インターネットの病院検索サイトなどを利用したりして、希望をかなえられそうな産院を事前に探しておくと良いでしょう。記入用紙が配られない、あるいはこちらから申し出ないと特に何も言われない産院もありますが、そんなときも遠慮なく、こちらの要望を伝えて相談しましょう。 バースプランの主な項目 ●分娩方法 経膣分娩か、帝王切開か。経膣分娩の場合、産院によっては、局所麻酔で痛みをやわらげる「無痛分娩・和痛分娩」が可能な場合もあります。呼吸法方法には、次のようないくつかの種類があります。 ・「ヒッ・ヒッ・フー」でおなじみの「ラマーズ法」 ・ヨガと禅の呼吸法を取り入れた「ソフロロジー」 ・中国医学の気功を取り入れた「リーブ法」 …など ●分娩時の姿勢 横になって仰向けとなる一般的な姿勢のほかに、次のような姿勢があります。いずれも、可能かどうかは産院によって異なるので、事前に確認しておく必要があります。 ・座った姿勢の「座位分娩」 ・横向きや四つんばいなど妊婦が楽な姿勢をとる「フリースタイル」 ・温水の中で行う「水中分娩」 …など ●入院・分娩時の処置 外陰部を清潔に保ち、裂傷が起きたときに縫合しやすくする「剃毛」、排便を促す「浣腸」、分娩時の裂傷による出血を防ぐ「会陰切開」などを行うかどうか。また、出産予定日を何日も過ぎても陣痛が起きない場合や、胎盤の機能低下がみられた場合などに、陣痛誘発剤を使用するかどうかも、希望を考慮してもらえることがあります。 ●立ち会い 赤ちゃんの父親が立ち会うかどうか。安全面や衛生面の観点から、立ち合いを認めない産院もあります。妊婦の親や、赤ちゃんにとって兄・姉に当たる上の子どもの立ち合いを希望する場合は、事前に認めてもらう必要があります。産院や健康状態によっては、帝王切開でも立ち合いが可能な場合があります。 ●妊婦が過ごす部屋 陣痛室の照明の明るさや香り(アロマ)、BGMなどをどうするか。また、産後の回復を図るために入院する部屋は、大部屋にするか個室にするか、母子同室にするか別室にするか。産院によっては、LDR(陣痛室・分娩室・産後に入院する部屋が一つになっていて、移動する必要がない方法)が可能な場合があります。 ●写真・動画 産院によっては健診時のエコー動画を、DVDなどに保存してもらえることがあります。近年はパソコンやスマートフォンなどで、エコー動画を見られるようにしてもらえるサービスもあります。分娩時の写真や動画の撮影に関しても、希望があれば事前に伝えましょう。 理想の出産のためには、条件に合う産院探しも大切 産後のケア・指導についても、あらかじめ産院に希望を伝えておきましょう。産後すぐに、赤ちゃんを母親の素肌の胸の上で抱いてスキンシップを図る「カンガルーケア」や、授乳指導、沐浴(もくよく:赤ちゃん用の浴槽で赤ちゃんの体を洗ってあげること)の指導などを希望するかどうかも、バースプランの項目の一つだと言えます。 母子の安全はもちろんのこと、一生の宝物とも言える思い出を残すためにも、理想の産院を探したり、家族とバースプランについて話し合ったりしてみてはいかがでしょうか。 公開日:2014/11/10

数年ごとに流行する傾向にある風疹。女性が妊娠初期に風疹を発症すると胎児に悪影響を及ぼすこともあります。少女期に予防接種を受けていない女性は特に注意が必要です。 目次 主な症状は、リンパ節の腫れと発熱 法律の変わり目に生まれた人は、予防接種を受けていない!? 重症化することは少ないが、油断は禁物 主な症状は、リンパ節の腫れと発熱 春から夏にかけてかかる人が多い感染症のひとつに、風疹があります。俗に「三日はしか」とも呼ばれ、数年ごとに流行する傾向にあります。特に2012年の夏は、年半ばにして過去の年間報告数を大きく上回る、大流行の年となりました。 典型的な症状は、首や耳の後ろにあるリンパ節の腫れや、その数日後に起こる、微熱から38度前後の発熱などです。さらに、色が薄く小さな発疹が、多くの場合は顔から出はじめ、全身にまんべんなく広がります。発熱や発疹は3日から数日程度で治まりますが、リンパ節の腫れは1ヵ月程度続く場合もあります。大人が感染した場合は強い関節痛もみられ、1週間ほど仕事を休むことも珍しくありません。 風疹の累積報告数の推移(2008年~2012年)※2012年のみ第29週まで 出典:国立感染症研究所 感染症発生動向調査(IDWR)2012年29週(2012年7月25日現在) 法律の変わり目に生まれた人は、予防接種を受けていない!? 風疹を引き起こす風疹ウイルスは、主にくしゃみなどで飛沫感染する。幼児や学童が感染すると集団感染となる可能性もあり、「発疹が消失するまで登校(登園)することはできない」と法律(学校保健安全法施行規則)でも定められています。 かつては中学2年生の女子を対象に予防接種が行われていましたが、法律の変わり目に中学時代を過ごした1979年4月2日から1987年10月1日に生まれた人は、予防接種を受けていないことが多いようです。予防接種を受けていない女性が、妊娠初期に風疹に感染すると、胎児に先天性の白内障や心奇形になるなどの影響を及ぼすこともあります。そのため、妊娠可能な年齢の女性やそのパートナーは、抗体検査や予防接種を受けておくことが望ましいといえます。なお、現在は乳児期から定期予防接種が行われています。 重症化することは少ないが、油断は禁物 風疹自体は、いわゆる「はしか」よりも感染力が弱く、重症化することはあまりないため、治療が必要となることは少ないようです。しかし、ツラいと感じる症状が続く場合は、解熱鎮痛薬などが処方されることもあります。また、ごく稀に合併症を起こす場合もあります。風疹と診断された後、強い疲労感や頭痛、けいれん、意識障害などの症状がみられたら、すぐに医療機関を受診し、適切な治療を受けましょう。 公開日:2012/08/13

1950年代後半、ある特定の睡眠薬を飲んだ妊婦さんから、手足の短い赤ちゃんが産まれるなどの薬害があり、当時は大きな社会問題となりました。「飲んでしまったから中絶を」と早まる前に、気がかりな場合は主治医にじゅうぶん相談しましょう。 目次 妊娠に気づかず、うっかりお薬を飲んでしまった! 妊娠中のお薬は、禁忌の薬に注意をし、医師に相談を ふだんから薬を飲んでいる人が妊娠を希望する場合 妊娠に気づかず、うっかりお薬を飲んでしまった! 1950年代後半、ある特定の睡眠薬を飲んだ妊婦さんから、手足の短い赤ちゃんが産まれるなどの薬害がありました。被害者は300人以上、当時は大きな社会問題となりました。このように、薬の作用によってお腹の赤ちゃんに奇形をつくることを「催奇性」、赤ちゃんの発育や機能に影響を及ぼすことを「胎児毒性」といいます。 妊婦さんにとっては、自分が飲む薬が、生まれてくる赤ちゃんにどのような影響を及ぼすかはとても不安なところです。「妊娠していることに気づかず、風邪薬を飲んでしまった」と慌てる人も多いでしょう。そこで今回は妊娠と、薬との関係についてまとめました。 妊娠中のお薬は、禁忌の薬に注意をし、医師に相談を 妊娠中の薬の服用は、妊婦さんにとって大変心配なことです。しかし結論から言って、うっかり薬を飲んでいたとしても、多くは心配の必要はありません。薬局で購入できるような風邪薬、頭痛薬、胃薬などであれば、用法・用量を守って飲んでいれば、まず問題ないのです。 医師から処方される薬の中には妊娠中に禁止されているものがありますが、赤ちゃんに影響を及ぼすような危険性の高い薬は一部です。 というのも、薬の催奇性については、薬が開発される段階で動物実験などにより厳重な試験が行なわれており、催奇性の強い薬は、抗がん剤など一部の薬をのぞき、発売されることはありません。「飲んでしまったから中絶を」と早まる前に、気がかりな場合は主治医にじゅうぶん相談しましょう。 添付文書を読もう! 薬を購入したときについてくる「添付文書」をよく読んでみましょう。「使用上の注意」欄に「妊婦への投与」についての記載があります。妊娠中に飲んではいけない薬は冒頭の「禁忌」という欄にその旨が記載されています。気になる人は添付文書をチェック! ふだんから薬を飲んでいる人が妊娠を希望する場合 また、病気の治療のためにふだんから薬を飲んでいる人が、妊娠を希望する場合。このケースは、事前によく医師と相談することです。医師の管理のもと、計画的な妊娠・出産が可能となる上に、場合によってはより影響の少ない薬に変更することもできます。 ●喘息患者さんの場合 激しい喘息発作は血液中の酸素不足を招き、赤ちゃんの発育に悪い影響を及ぼす恐れがあります。発作を予防するためにも、薬による治療を続けましょう。喘息の治療薬は、妊娠中でも安心して使用できます。 ●アトピー性皮膚炎患者さんの場合 治療によく用いられるステロイドの塗り薬は、妊娠中でも問題なく使用できます。大量に使用している場合は医師と相談して減量を考えましょう。抗アレルギー薬も種類が豊富なので、より安全なものに切り替えを。 ●てんかん発作を起こす患者さんの場合 てんかんの患者さんでは、医師による専門的な管理が必要です。催奇性のある薬もあり、ある程度の危険性は否できませんが、てんかんの発作はお腹の赤ちゃんにも大きな負担となります。主治医とじゅうぶんに話しあう必要があります。 公開日:2008/07/28
いま、妊婦の間では、「お産難民」というキーワードが話題となっている。産婦人科医の不足により、休診・閉院する産婦人科が増加したため、出産する場を確保するため病院を探す妊婦をこう呼んでいるのだ。社会問題にもなっている少子化対策が叫ばれるなかで、安心して出産できる体制づくりは急務である。その対策として今、改めて見直されているのが「助産師」である。そこで今回は出産のプロフェッショナル「助産師」について紹介する。 どこで産めばいいの?さまよう「お産難民」 社団法人日本産婦人科医会の調査によれば、出産のできる病院や診療所は2,905件で、出産適齢期の女性1万人あたりに換算した全国平均は1.69施設。首都圏に至っては1万人あたり1施設にも満たないのが現状である。 地方でも、産科のある病院は都市部に集中し、住んでいる地域で出産ができない妊婦も多い。自治体主導で医師の確保に乗り出すなど、さまざまな対策が取られはじめたものの、それでもなお医師の不足によって休診や閉鎖となる産婦人科はあとを断たず、多くの医師が過労状態となっているという悪循環も。また、医師と同様に不足しているのが「助産師」。同会の調査によれば、現在、産科施設の75%が定員割れを起こしているというから、妊婦が安心して出産できる環境にあるとはとても言えない深刻な状況だ。 女性の性に関するプロフェッショナル「助産師」 昔は産婆さん、助産婦さんなどと呼ばれていた助産師は、看護師資格をもつか、同等の教育を受けた女性で、なおかつ助産師国家試験に合格したものが得られる資格。看護師と違い正常分娩の場合、医師の監督なしで病院、家庭などでの出産に立ち会い、介助したり、支援することができる。もちろんいざというときのために連携できる病院、医師を確保できれば、助産院を開業することもできる、いわば「出産のプロ」だ。 しかもそれだけでなく、女性の性に関するあらゆる相談や、出産後の育児に関する相談にのってくれる、女性の性と出産に関するトータルアドバイザー役も担っている。現在はそのほとんどが病院に所属しているが、産科医師との連携や役割分担を行うことで、医師、助産師双方の不足を補いながら、安心して出産できる環境をつくろうとする試みもはじまっている。 妊婦への情報提供と、医師との連携がカギ その昔、出産は自宅や助産院で行われていたが、現在はそのほとんどが病院で行われている。そんななかで現在注目されているのが、病院出産の利点と、助産所出産の利点の両立を目指した「院内助産所」「助産師外来」の開設だ。 院内助産所は、緊急時にも対応が可能な病院内で、助産師が出産を介助する方法を取っている。急変時には医師が対応するという役割分担により、医師、助産師の負担を軽減できるのがメリットだ。また、助産師外来は、医師と助産師が並行して健診や指導を行うことで、双方の負担を軽減するというもの。 主な助産院と病院の違い 助産院 病院(産科) 管理者 助産師医師 扱う出産 正常分娩のみ正常分娩はもちろん、帝王切開や合併症のある妊婦の分娩にも対応 緊急時 助産師は、母子の命を助けるための緊急処置に限り対応可能。それ以外は、病院内では産科医が、助産院であれば連携病院で対応その場で医師が対応 出産場所 分娩姿勢や部屋の環境はもちろん妊婦の希望がある程度受け入れられる。自宅や家族同席での出産も可能病院内分娩室(分娩台での出産がほとんど) 出産後 新生児と同じ部屋で過ごすことができる新生児室に母親が会いに行く しかしこれだけで絶対的な「お産難民」問題が解決できるわけではない。こうした医師と助産師の連携はもとより、妊婦が助産師のもとで出産することに対する不安を取り除くには情報提供の場の確保、さらに将来的な対策として、不足している産科医師、助産師育成のための、教育現場の見直しは必須だ。未来を託す子どもたちを、自然に、安全で、安心して出産できる場が確保されるには、まだまだ多くの課題が残されている。 公開日:2006年9月25日

ピルは安全性の高い避妊薬 ピルは、1960年に米国で承認されて以来、世界各国で多くの女性に使われてきた経口避妊薬である。日本では「脳血栓を起こす」「がんになりやすい」など副作用の心配が強調され、なかなか受け入れられずにきた。確かに開発当初のピルはホルモン量が多く副作用も起こりやすかった。しかし、現在避妊薬として認可されている低用量ピルは、その名のとおりホルモン量が少ないため、深刻な副作用は起きない。それどころか、望まない妊娠を防ぐという本来の目的以外にも、本人やその周囲の人たちにとっても利点の多い薬なのだ。 こんなにある、低用量ピルの副効用 ピルが作用するメカニズム ピルは、代表的な二つの女性ホルモンと同様の合成卵胞ホルモン(エストロゲン)と合成黄体ホルモン(プロゲストーゲン)を配合した薬だ。これを服用すると、血液中のこれら2種類のホルモン濃度が高まって、脳が妊娠したと錯覚する。すると、視床下部や下垂体からのホルモン分泌が停止し、排卵が起こらなくなる。また、プロゲストーゲンは、精子が子宮に入ってくることを防ぐ。さらに子宮内膜が厚くならないので、受精したとしても受精卵が着床しにくくなる。複合的に体にはたらきかけて妊娠を防ぐのだ。避妊薬としては95~99.9%の成功が期待できる。ちなみに、日本でよく使われるコンドームの避妊率は86~97%である。 ピルの副効用 ピルには、避妊以外の副効用が多い。 ●生理の周期が安定するので、仕事や旅行などのスケジュールが組みやすい ●生理痛が軽くなったり、過多月経の経血量が減る ●肌の調子がよくなり、にきびなどが出にくくなる ●貧血が改善される ●子宮内膜症の進行抑制と症状の改善 ●子宮筋腫にかかりにくくなる ●子宮体がん、卵巣がんの予防になる ●骨粗しょう症の予防になる ●関節リウマチにかかりにくくなる ●良性乳房疾患や良性卵巣腫瘍の減少 不妊を防ぐ作用も! そして、ピルの使用は、不妊の原因となりやすい子宮内膜症などのリスクが減るため、結果的に不妊症になりにくくなるメリットがある。ただし、ピルに性感染症予防の効果はないので、予防には必ずコンドームを利用しよう。 ピルはなぜ使用者が少ないの? これだけメリットの多いピルが、なぜ日本では普及しなかったのか。最初にも伝えたように、副作用への恐れは確かに大きかった。しかしそれだけではなく、利用に至るまでのハードルも高かったのだ。副作用の少ない低用量ピルが日本で認可されたのは、1999年と遅い。そして、認可後も実際に利用するには、婦人科で、抵抗感の大きい内診や性感染症検査を受けることが必要だった。これらの検査は保険がきかないため、検査の内容によっては、数万円程度かかることもあった。そのため、日本での低用量ピルの使用率はわずか1~2%に留まっている。 女性たちに朗報!検査が簡便に その高いハードルが下がった。2006年2月、日本産科婦人科学会がピルの使用方針を改訂。処方前の検査が大幅に簡略化され、上で紹介したような副効用が明記された。検査費用は数万円から初回は3,000円程度、と大幅に安くなった。女性の健康を守り、パートナーと共に快適な生活を送るためにも、ぜひピルの利用をお勧めしたい。 ピルも万能選手ではない もちろん、少なくなったとはいえ副作用が出る人はいるし、女性なら誰でも低用量ピルが使えるわけではない。 ●最初の1~2ヵ月はつわりのような嘔吐感やめまいなどを生じることがある ●肥満や喫煙習慣、高血圧がある女性は、脳梗塞や心筋梗塞になる可能性が高くなる ●妊娠またはその可能性のある人、授乳中の人は服用できない ●高血圧・糖尿病・高脂血症・肝機能障害のある人は、服用できない場合がある ●35歳以上で1日15本以上喫煙している人は服用できない 公開日:2006年7月19日

無痛分娩ってどんなもの? 「お腹を痛めて産んだ…」 わが子について語るときよく使う言葉。母親にとって出産時の痛みは、生涯忘れられない記憶なのだろう。 出産の痛みとしては、おもに2種類がある。ひとつは、子宮が胎児を体外に押し出そうとして収縮をくり返し始めることで起こる、陣痛。もうひとつは、胎児が産道を通過し、母体の外に出る時、膣や会陰部を大きく広げ圧迫することによる、分娩の時の痛みだ。 これらの痛みをコントロールする方法として、現在、日本でひろがりつつあるのが麻酔を使う「無痛分娩」だ。次の3つの方法が一般的に普及している。 無痛分娩の代表的な方法 ●全身麻酔法 静脈注射または吸入により、全身を麻痺させる。妊婦はほぼ眠ったままで出産する。 ●陰部神経ブロック法 産道~会陰部のみの最小限の部分を麻痺させる局部麻酔。陣痛を弱めてしまうことなく産道周辺の筋肉を緩めることができる。妊婦は意識がある。 ●硬膜外麻酔法 現在最も普及している方法。硬膜の外にあるスペースに、低濃度の麻酔薬と鎮痛薬を持続的に注入する。局所麻酔よりもより広い下半身の感覚を麻痺させることで、妊婦の意識を保ったまま、陣痛時の痛みを確実に抑えられる。 痛みに耐えてこそ一人前? わが国の女性にはまだなじみが薄い「無痛分娩」。欧米諸国ではのきなみ80%を超え、出産の一般的な選択肢のひとつになっているという。この違いには、どんな背景があるのだろうか? わが国では「痛みに耐えられる」=「精神的に強い」という考えから、「お腹を痛めて産んだ子」「痛みに耐えてこそ一人前の母親になる」などとまことしやかに言われ、痛みをともなわないお産を選択しようとする母親に精神的なブレーキをかけている。 しかし、「無痛分娩」はすべての痛みを取り去るわけではない。正常な分娩の場合、不規則な陣痛(前駆陣痛)が次第に定間隔になり、10分おきになると本格的な分娩がはじまる。無痛分娩のための麻酔は、この本格的な分娩の開始後に打つ。極度の痛みによって生じる弊害を避けるため、痛みを軽くするという考え方なのだ。まったく痛みを感じないわけではないので、「和痛分娩」と呼ぶ産婦人科医もいる。 また、わが国には無痛分娩を手がけることのできる麻酔科医、あるいは麻酔術に熟達している産婦人科医が非常に少ないという現実がある。とくに硬膜外麻酔は、特殊で難易度が高い手技と、分娩に関する知識や経験、判断力が求められる。妊婦が無痛分娩を希望しても、「当院では対応できない」と断られるケースもあるだろう。 無痛分娩によるメリット、デメリット 妊婦のなかには、分娩時の“極度の”痛みにより、過呼吸を起こしたり、子宮口が十分に開かないうちにいきみ始めてしまうケースが多く見られる。すると胎児の体に十分な酸素を送ることができなくなり、低酸素血症や仮死におちいるが、無痛分娩はそのリスクを軽減することができる。心疾患や妊娠中毒症などで高血圧を合併している妊婦も、分娩管理がしやすい。痛みによる緊張がなくスムースに胎児が母体外に出やすいため、会陰切開の必要もない。産後の回復も早く、日常生活にも復帰しやすい。 また麻酔をかけるといっても硬膜外麻酔や陰部神経ブロックの場合は局所のため、意識は明確だ。痛みはなくても母体自身の力でいきみ、産むことができる。 もちろん、無痛分娩にも短所はある。わが国では麻酔科医の数そのものが少ないので、無痛分娩の場合は麻酔科医のスケジュールにあわせ日中の計画分娩になるケースが多くなってしまう。帝王切開や吸引分娩(吸引カップを胎児の頭にあてて陰圧で吸着させ、これを引っぱって胎児が出てくるのを助ける医療処置)になるケースが多いという報告もある。 医学の進歩はめざましい。分娩の「痛み」だけが時代から取り残されていくのもおかしな話である。正しい知識を身につけ、自分らしい、納得の得られる出産をしよう。 無痛分娩Q&A Q. 硬膜外麻酔法が向いていないケースは? A. 例えば、血が止まりにくい妊婦さんなどには、硬膜外麻酔ができない場合がある。また、硬膜外麻酔は背中に針を刺すため、全身、または背中に感染症がある場合も硬膜外麻酔ができない。このほかにも無痛分娩ができないケースがある。医療機関に相談してみよう。 Q. 麻酔薬は胎児に影響する? A. 麻酔薬が作用するのは、痛みを大脳に伝達する神経のみ。胎児への影響はない。 Q. 麻酔が効かない、あるいは効き過ぎることは? A. 無痛分娩の場合、分娩監視装置によってお産の進み方や胎児と母体の状態をチェックするのが一般的。状況を見ながら麻酔の効き具合を調節するため、効かない、あるいは効き過ぎるということはない。 公開日:2006年5月22日

妊娠した女性はお薬をはじめ、アルコールやたばこなどの嗜好品、そして食生活全般に注意が必要だ。胎児に悪い影響を及ぼす食品については、とくに敏感に配慮しなければならない。2005年、厚生労働省より「妊婦は魚に注意」という呼びかけがあったのをご記憶だろうか?マグロなどおなじみの魚に有毒な水銀が含まれており、胎児に悪影響を及ぼすというものだ。 ショッキングな内容だけに専門家から消費者まであらゆる層で議論を呼んだ。 いまあらためて、妊婦とお魚の真実について検証してみよう。 水銀はぜったい悪者? 水銀は私たちの住む地球上に、もともと存在するもの。雨といっしょに降りそそいだ水銀は山や地面、海などに蓄積し、植物や海水、火山などから蒸発しまた雨になるという循環をくりかえしている。水銀には人体に無害なものと、悪影響を及ぼすものがあり、後者を「メチル水銀」という。 自然界に存在する無毒な水銀も、川や海で微生物と接触するとメチル水銀に変化し、食物連鎖にしたがって魚の体内に蓄積されていく。 大人であればメチル水銀をたくさん含む魚を食べても、体外に排出できるため問題ない。 ところが胎児の場合はその機能がなく、体に悪影響を及ぼすのだという。実際に海外の調査で、メチル水銀に暴露された胎児は神経発達に影響があると指摘する報告がある。音を聞いたときの反応が1000分の1レベルで遅れるというもので、いのちに関わるような問題ではない。 とはいえ、生まれてくる赤ちゃんの健康には最大限配慮してあげたいもの。すでに妊娠している人、これから妊娠を考えている人はふだんの食生活で気にかけるとよいだろう。 望ましい摂食回数 対象 週に1回まで キンメダイ、めかじき、クロまぐろ、メバチまぐろ 週に2回まで キダイ、くろむつ、まかじき、ユメかさご、ミナミまぐろ ※一回あたり食べる量を 80g程度として 妊娠中だけ注意、あとはむしろどんどん食べよう 「妊娠していると気づかずに、マグロをたくさん食べてしまった!」という人も安心して。 上記の魚に注意が必要なのは、「妊娠したかな?」という時点で十分だからだ。 妊娠に気づくのは一般的に妊娠2ヵ月以降だが、胎盤がととのい、胎児に栄養をはこぶために大量の血液が流れるようになるのは妊娠4ヵ月以降。妊娠に気づいた時点で、上記の魚介類に注意すれば十分間に合うという。 摂取した水銀は尿や便から排出され70日で半分に減るため、水銀値の高い魚を食べないようにすれば体内で次第に減っていくので安心しよう。 「胎児がだめなら、小さい子供は?」と思う人がいるかもしれないが、こちらも心配ない。小さいお子さんであっても、大人と同じようにメチル水銀が体外へ排出されるという見解が食品安全委員会(厚生労働省)から出されている。 そもそも魚類は良質なたんぱく質や、DHA(ドコサヘキサエン酸)・EPA(エイコサペンタエン酸)などの不飽和脂肪酸、タウリン、アスタキサンチンを多く含む、優れた健康食材。妊娠中は注意が必要だが、一般的に、バランスのよい食生活を送る上では欠かせない食材だ。無事赤ちゃんが生まれたら、積極的に食卓にあげるようにしよう。 下記に、さらにくわしい情報をQ&A形式で紹介するので、ぜひとも参考にされたい。 妊婦さんのお魚の食べ方 Q&A Q. 上記の表にある「1回あたり食べる量を80gとして」の根拠は? A. お刺身が一人前あたり80g、魚の切り身は一切れあたり80g程度ということから設定された。お寿司、刺身の一貫または一切れは15g程度という。 Q. どんなマグロもすべて危険? A. マグロの中でもキハダまぐろ、ビンナガまぐろ、メジまぐろについては調査での水銀含有量が低いことから、妊婦であっても普通どおり食べて問題ない。 Q. マグロからつくられているツナ缶は? A. 加工食品は一般に、いろいろな食材からつくられている。ツナ缶に含まれている水銀濃度は低いのでだいじょうぶ。 Q. 授乳中も水銀値の高い魚を食べない方がいい? A. 母乳を介して乳児が摂取する水銀量は低い。このため授乳中のお母さんは、今回の注意対象には入っていない。 公開日:2006年3月6日
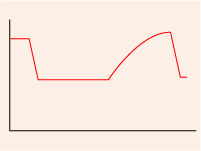
基礎体温測定は女性にオススメの健康チェック法。妊娠しているかどうかだけでなく、排卵日や月経時期、ダイエットに効果的な期間まで把握できる。 目次 基礎体温で何がわかる?自分のバイオリズムを把握しよう STEP1:基礎体温はどうやってチェックするの? STEP2:基礎体温のグラフが描けたら STEP3:自分のタイプをチェック! 基礎体温で何がわかる?自分のバイオリズムを把握しよう 時期によって体調が悪くなったり、気持ちが動揺したり…。女性の体はとてもデリケート。そんな揺れ動く女性のバイオリズムを把握するのに、もっともよい方法が「基礎体温」を記録すること。 女性の体温は、ホルモンのバランス次第で微妙に変化する。逆に言えば、体温を記録することで、ホルモンからのいろいろな情報をキャッチすることもできるのだ。「基礎体温は避妊したい人がつけるもの」などと思っている人もいるかもしれない。しかし、妊娠を望む、望まないに関わらず、女性としていきいきと生きるために、基礎体温測定はオススメの健康チェック法といえる。 基礎体温で何がわかるの? ●排卵日はいつ? ●もしかして妊娠している? ●流産していないかしら? ●ダイエットが効果的なのはいつ? ●肌荒れする時期は? ●そろそろ更年期? ●不妊症なのかしら? ※このほか基礎体温は、婦人病などの治療などにも役立つ STEP1:基礎体温はどうやってチェックするの? 測り方は簡単。朝、目が覚めたら、寝床から起き上がる前に寝たままの姿勢で体温測定しよう。ただし、より細かく測定できる「婦人体温計」を用いるように。体温の変化は微妙なものなので、なるべく正確に測る必要があるからだ。 「舌の下」「わきの下」のいずれでもよいので、必ずどちらかに決め、同じ方法で測ることが大切。なお、舌で測る場合は、つばをあまりためないようにし、口を閉じること。 体温を測ったら、基礎体温表に書き入れ、グラフを作ろう。 こんなときはどうするの? ●いつもと違う時刻に目が覚めてしまった… 目覚めたときに測ることが大切なので時刻が違っても測定を。3時間以上違う場合は、そのことを備考欄に記入しよう ●昼間は眠っていて、夜に起きる… 眠った後で測定できればよいので、問題はなし ●風邪をひいて熱がある… こんなときは、測定もお休み。平熱に戻ってからまた測ろう ●測りながらうとうとしてしまった… とりあえず測った数値を記録して。いつもより低めになりがちなので、二度寝したことを備考として書き入れておこう ●我慢できなくて先にトイレに行ってしまった… とりあえずトイレから戻ったら、測定を。備考欄に記入することを忘れずに STEP2:基礎体温のグラフが描けたら 人によって基礎体温グラフのパターンはさまざま。ここではもっともノーマルなタイプを例に、見てみよう。 通常、基礎体温は「低温相」「高温相」「低温相」というサイクルを繰り返す。月経が終わると約14日間低温が続き、その後、一気に体温が上昇する。さらに約14日間、高温期が続いたのちに、次の月経が始まり、同時に再び低温期が始まる。 さらに気をつけて見てみると、低温相と高温相の間に、急激に体温が下がっている日がある。ただし、低温相と高温相の差は、人によって大きい場合も小さい場合もある。一般的には、0.3~0.6度程度。 気になるポイントをチェック! 排卵日急激に体温が低下している日があれば可能性高し! 妊娠の可能性高温相がずっと続いている場合は妊娠しているかも 流産の可能性妊娠を確認したあと、急に体温が下がってきたら注意! ダイエットが効果的な時期痩せやすいのは低温相のとき。体も活動的に 肌荒れする時期排卵後、高温相が続いているときは肌荒れやイライラが起きやすい 更年期高温相が次第に短くなっている場合は、そろそろ更年期が始まるしるし STEP3:自分のタイプをチェック! さあ、あらためて自分のグラフを見てみよう。もっともノーマルなパターンのほかには以下のようなタイプがあるので、参考にしてみて。 ●高温相だらだら型 一気に体温が上がらず、だんだん上昇していくパターン。高温相が9日以上なら、きちんと排卵されている可能性は高い。 ●高温相M字型 高温相が続かず、途中で体温が下がる日がある。「黄体機能不全」といって、ホルモンのバランスが崩れたことによる症状。妊娠しにくい状態。 ●高温相一瞬型 高温相が極端に短い。排卵していない可能性が高い。排卵していたとしても、黄体機能不全が考えられる。妊娠しにくい状態。 ●のっぺり型 高温相がなく、排卵していない可能性が高い。妊娠が難しい状態。 基礎体温は根気よく続けてつけることが第一。もしも、途中でくじけて、空白ができてしまっても、あきらめずにまた測定を。気がかりなことがあれば、グラフを持参して、専門医を受診するように。 公開日:2004年3月1日

妊娠・産後は、ママの体から赤ちゃんに栄養が奪われるため、この時期は特にビタミン・ミネラルなどの栄養の補給に気を配らなければなりません。この時期に押さえておきたいビタミン・ミネラルについて確認しておきましょう。 目次 どうなるの?妊娠中と産後の体調 妊娠中や産後に起こりやすい不調 妊娠中のトラブルには葉酸+このビタミン&ミネラルを 赤ちゃんのために葉酸+このビタミン&ミネラルを どうなるの?妊娠中と産後の体調 妊娠すると女性の体にはさまざまな変化が現れます。妊娠初期に現れるつわりはもちろんのこと、肌や髪のトラブル、情緒不安定、だるさや疲れやすさなどその症状はさまざまです。また、妊娠中だけではなく、産後もしばらくの間はこうしたトラブルが続くことが多いようです。月経が再開するとしだいにホルモンバランスは戻っていきますが、それまでは不定愁訴や体調の変化に悩まされることもしばしばです。妊娠中、そして産後の女性に現れる不快な症状とはどのようなものなのか、事前に症状をチェックしましょう。 妊娠中や産後に起こりやすい不調 症状 主な原因 対策 眠くてだるい ホルモンバランスの乱れ、ストレス、貧血などの要因が絡み合って起こります 妊娠により疲れやすくなっているので、とにかくぐっすり眠ること 気持ちが悪い 妊娠初期に起こる、いわゆる「つわり」です。吐きづわり、空腹づわりなどタイプもさまざまです つわりの場合は、食べたいときに食べたいものを。もちろん、無理に食べなくてもOK 頭がズキズキ 妊娠中毒症が原因の場合、血圧の上昇に伴って起こります。めまいがしたり、目の前にチラチラしたものが見えることもあります 市販薬などを自己判断で飲まず、早めに受診を。妊娠中毒症の場合は安静を心がけ、塩分控えめの食事を フケ・かゆみ 皮脂腺が閉じやすくなっているのに皮脂の分泌が多くなるため 頭皮を清潔に。刺激の少ないシャンプーでやさしく洗いましょう シミ 貧血やストレスなどが原因となって起こります 栄養をしっかり補給。紫外線を防止し、悪化を防ぐことも大切です 憂うつ・イライラ ホルモンバランスの乱れやストレスが自律神経に影響を及ぼします あまり物事を考え過ぎない、思いつめないこと。気分転換やリラックスも大切です 妊娠中のトラブルには葉酸+このビタミン&ミネラルを 妊娠中は、おなかの赤ちゃんにママの体から栄養が奪われてしまいます。また、初期のつわりではほとんど食べられないという人も多く、さらに中期以降では体重管理とともに必要なビタミン・ミネラルまで減らしてしまい、栄養不足に陥るケースもあります。妊娠中に起こりやすいトラブルに関連した必要な栄養素をチェックし、足りない場合はサプリメントで補うことも賢い選択でしょう。 なお、サプリメントを利用する際は、注意事項をよく読むように。なかには、妊娠・授乳中の場合には控えた方がよいものもあります。迷ったら販売元や医師に相談をしましょう。 予防したい症状 必要な栄養素 妊娠中の1日の所要量( )内は授乳中の1日の所要量 必要な理由 貧血 赤血球のヘモグロビンのなかに含まれる鉄、赤血球の再生に必要な葉酸、ビタミンB12など 鉄…20mg(20mg) 葉酸…400μ g(280μg) ビタミンB12…2.6μg(2.6μg) 妊娠が進むにつれ体内の血液が急激に増えるため、赤血球の生産が追いつかなくなります つわり つわりの人に多いといわれる「キサンツレン酸」の増加を間接的に防ぐビタミンB6など ビタミンB6…1.7mg(1.8mg) ビタミンB6が不足すると、アミノ酸の代謝異常が起こり、「キサンツレン酸」が増加します 眠気やだるさ、イライラ 脳や神経の興奮を鎮め、精神を安定させるカルシウム カルシウム…900mg(1,100mg) 胎児の骨や歯の形成に、母親の骨からカルシウムが奪われます 妊娠中毒症 血圧を正常に保つカリウム、心臓の収縮をスムーズに行うカルシウム カリウム…2,000mg(2,500mg) カルシウム…900mg(1,100mg) 不足すると高血圧になり、妊娠中毒症の原因となります 栄養所要量の出典:第6次改定日本人の栄養所要量 赤ちゃんのために葉酸+このビタミン&ミネラルを 積極的な葉酸の摂取を ママの体のためだけではなく、丈夫で健康な赤ちゃんを産むためにも、栄養のコントロールは欠かせません。ビタミン・ミネラルのなかでも葉酸は、厚生労働省が「神経管閉鎖障害の発症リスクを低減させるために、妊娠の1ヵ月以上前から妊娠3ヵ月までの間、葉酸の摂取が必要である」としているように、元気な赤ちゃんを産むために大切な栄養素です。 しかしながら、葉酸は通常の食事から必要量摂取するのは至難の業。緑黄色野菜などはゆで野菜にすることで栄養成分が流出してしまいます。また、肉類で摂ろうとするとカロリーも増やしてしまうからです。現実問題として、毎日葉酸の多い食品ばかりを食卓に並べるのも大変なことでしょう。 米国政府では、「妊娠可能な年齢にあるすべての女性」に対し、1日400μg(0.4mg)の葉酸をサプリメントで摂取するよう呼びかけています。また日本でも厚生労働省が、食事だけでなくサプリメントの利用もすすめています。 必要量を毎日無理なく摂るために、食事で摂りきれない分をサプリメントで補うなど上手に組み合わせてみましょう。 こんなもので葉酸を摂取! 参考:2002新食品成分表(五訂日本食品標準成分表準拠) ビタミン・ミネラルの過剰摂取にも要注意 意外に見落としがちなビタミン・ミネラルの過剰摂取にも注意を。特に、妊娠3ヵ月までにビタミンAを大量に摂ると、新生児の奇形発生率が高まるといわれています。妊婦の場合ビタミンAの必要所要量は2,000IUだが、5,000IUを超えるとリスクが増えるといわれているので、十分に注意しましょう。 よいおっぱいをつくるには 出産が近づいてきたら、母乳の質を高め、量もたっぷりと与えられるように気を使うとよいでしょう。生まれてきた赤ちゃんは、妊娠中よりもたくさんの栄養を必要とするので、ママも負けずにしっかり栄養補給することが大切です。特に新生児のビタミンK欠乏性出血症を防ぐため、ビタミンKの摂取は積極的に行いましょう。このビタミンは血液凝固に必要な成分で、不足すると頭蓋内出血を引き起こし、脳障害の原因となります。 また、ホルモンの分泌を正常にし、母乳の分泌を高めるビタミンEや赤ちゃんの骨の育成に関わるカルシウムの補給もお忘れなく。
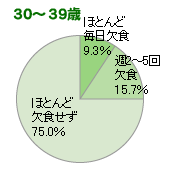
20~30代女性は、欠食習慣、ストレス、喫煙、飲酒などの要因により体調に変化を起こしがち。毎日のビタミン・ミネラルのバランスを見直すことが大切です。月経前症候群・月経トラブル、血行不良、自律神経失調症・抑うつなど女性に起こりやすいトラブル別のおすすめ栄養素を紹介します。 目次 こんな生活習慣がビタミン&ミネラルを奪っていく!? こんなトラブルにはこのビタミン&ミネラルを 女性の不調によいビタミン「葉酸」とは こんな生活習慣がビタミン&ミネラルを奪っていく!? 忙しい女性はついつい欠食しがち? 元気に毎日を過ごすには、毎日3度の食事をしっかり摂って食生活を管理することが大切です。しかし、ついつい忙しくて夕食を抜いてしまったり、寝坊して朝食を食べられなかったりということも多いのではないでしょうか。平成13年国民栄養調査(厚生労働省)によると、欠食習慣のある女性は、なんと20代で3人に1人、30代でも4人に1人にも上るようです。 欠食を続けているとどうなるのでしょうか?必要な栄養が脳に供給されず、頭がぼーっとする、憂うつ感が高まる、外出や新しいことを始めるのがおっくうになる、だるくて疲れやすくなるなどの不定愁訴につながっていきます。さらに、さまざまな心身の病につながることもあります。「最近、体調が悪い」という人は、まず自分の食習慣を見直すことから始めましょう。 ■20代、30代女性の欠食状況 出典:平成13年国民栄養調査「ふだんの欠食の頻度」 ストレスがビタミン&ミネラルを消費していく! 毎食きちんと摂っていても、栄養不足に陥ることがあることもご存知でしょうか。その最も大きい原因がストレスです。ストレスを感じると体内のビタミンが盛んに消費されます。例えば、ちょっとドキッとしただけでも、なんと1日の栄養所要量 (100mg)の5倍にも当たる量のビタミンCが消費されるといわれています。 体調管理に禁煙を!飲酒もほどほどに たばこやお酒もビタミン・ミネラルの不足に大きく関わっています。たばこ1本で破壊されるビタミンCは25mgといわれ、1本で1日の栄養所要量の1/4もの量があっという間になくなってしまうのです。しかも、日本たばこ産業の調査では、2002年に男性の喫煙率がようやく5割を切り、5年間で6%ほど減ったというのに、女性は14%前後でほぼ横ばいです。これでは自ら体調不良を招いているようなものです。 また、ビタミン不足にはお酒も無縁ではありません。アルコールを摂り過ぎると葉酸を含むビタミンB群が欠乏してウェルニッケ脳症を引き起こしたり、ナイアシンが欠乏してぺラグラなどの病気を引き起こすこともあります。 毎日を健やかに過ごすために禁煙・節酒を心がけることは、忘れてはならないポイントと心得ましょう。 アルコール依存とも関係があるビタミン・ナイアシンの欠乏症 こんなトラブルにはこのビタミン&ミネラルを 疲れやすい20~30代の女性はどんなビタミンを補給するとよいのでしょうか。女性によく起こるトラブル別に、不足しがちなビタミン・ミネラルの特徴や栄養素が多く含まれる食品を紹介します。 月経前症候群・月経トラブルには 月経の前にイライラや眠気、だるさや食欲の変化などが起こる月経前症候群、また生理不順などの月経トラブルによいとされるビタミン・ミネラル。 栄養素 どんなはたらきをするの? 多く含まれる食品 ビタミンB6 女性ホルモン(エストロゲン)の分泌が増えるとともに不足しがちに。月経前の不定愁訴を防ぐ効果があります。 かつお、まぐろ、白さけ、さんま、牛レバーなど ビタミンE 血液の循環をよくし、生理痛をやわらげる効果もあります。 アーモンド、にじます、へーゼルナッツなど 葉酸 細胞の新生を促し、月経前に起こりやすい口内炎などの症状を防ぎます。 レバー(鶏・牛・豚)、菜の花、枝豆など カルシウム 精神を安定させる作用があり、月経前のイライラなどを防ぎます。 田作り(ゴマメ)、干しえび、どじょう、わかさぎなど マグネシウム 月経前のむくみ感や不安感を防ぎます。カルシウム2に対し、1の割合で摂取します。 ごま、ピーナッツ、玄米、納豆、カキなど 血行不良には 血行不良を改善するといわれるビタミン・ミネラル。不足すると肩こりや頭痛、貧血、冷え性などが引き起こされることもあります。 栄養素 どんなはたらきをするの? 多く含まれる食品 ビタミンE 抗酸化作用により血液をサラサラにし、冷えなど血行不良の諸症状を改善します。 アーモンド、にじます、へーゼルナッツなど 葉酸 赤血球の新生を促し、悪性貧血を防ぎます。 レバー(鶏・牛・豚)、菜の花、枝豆など ビタミンB12 葉酸とともに赤血球の新生を促し、悪性貧血を防ぎます。 レバー(牛・鶏)、カキ、さんま、あさりなど 鉄 ヘモグロビンに含まれるミネラルです。不足すると血液が合成されず、貧血に。 天然あゆ、かわのり、干しひじき、あさり水煮など 銅 ヘモグロビンと鉄の合成に必要です。 ほたるいかの燻製、牛レバー、しゃこなど 自律神経失調症・抑うつには 自律神経のバランスを崩し、心身に影響を与える自律神経失調症や、抑うつによいといわれるビタミン・ミネラル。 栄養素 どんなはたらきをするの? 多く含まれる食品 ビタミンC ストレスに対抗する副腎皮質ホルモンの生成に関わります。 アセロラ、グアバ、赤ピーマン、菜の花など ビタミンB1 脳や神経のエネルギー源となる糖質の分解を促進し、精神を安定させます。 豚肉(ヒレ・モモ)、うなぎの蒲焼、たらこなど ビタミンB12 中枢神経のはたらきに関与し、脳のはたらきをよくします。不眠の解消にも。 レバー(牛・鶏)、カキ、さんま、あさりなど 葉酸 神経細胞、脳の神経伝達物質の産生に関わります。不足すると不眠などの症状が現れます。 レバー(鶏・牛・豚)、菜の花、枝豆など パントテン酸 ストレスに対抗する副腎皮質ホルモンの合成を促します。 レバー(鶏・牛・豚)、子持ちガレイ、にじますなど カルシウム 脳や神経の興奮を鎮め、精神を安定させます。不眠にも有効です。 田作り(ゴマメ)、干しえび、どじょう、わかさぎなど 女性の不調によいビタミン「葉酸」とは 女性に特有の症状の軽減に「葉酸」の摂取はとても大切です。月経に関連する不調や貧血、神経症状などに広く関わっています。葉酸は水溶性のビタミンB群の一種です。最初に抽出されたのがほうれん草からだったため、ラテン語で葉を意味する「フォリウム」からその名がつけられています。 葉酸って何?

ライフステージの変わりやすい20~30代女性にだるい、疲れやすいなどの不定愁訴を訴える人が増えているようです。その実態や背景について、また葉酸摂取の大切さについて説明します。 目次 ライフステージの変わりやすい20~30代女性は疲れ気味? スーパーウーマンは疲れをためやすい あなたの健康が子供の未来につながっている ライフステージの変わりやすい20~30代女性は疲れ気味? ■25~34歳女性のストレスの程度 出典:平成12年保健福祉動向調査 一生のなかで最も充実し、エネルギーに満ち溢れた時期ともいわれる20~30代。しかし、この年代の女性にストレスを感じる人が急増しているといいます。平成12年保健福祉動向調査(厚生労働省)によると、25~34歳の女性のうち、3人に2人がストレスを感じているという結果が明らかになりました。 そもそも、この年代の女性は、就職、転職、結婚、出産などライフステージがめまぐるしく変化します。こうした変化に伴ってストレスがたまると、ホルモンや自律神経のバランスが乱れやすくなり、疲れやだるさ、イライラ、憂うつなどの不定愁訴(心身の不調)につながってしまうのです。 スーパーウーマンは疲れをためやすい 「結婚して子供もしっかり育てたいけど、仕事もいままで通りに続けていきたい」「家事も手を抜きたくない」という「がんばり屋」さんは特に注意が必要です。何にでも100%の達成感をめざして気を張り詰めているとストレスが解消されず、不定愁訴を超えて過敏性大腸症候群や慢性頭痛、慢性疲労症候群など心身の病に達することもあります。 こうした女性のストレス病は「スーパーウーマン症候群」と呼ばれています。小さい頃から責任感が強く「優等生」と呼ばれてきた女性に多く、何事も妥協できないタチの人に起こりがち。体力も気力も限界に近いと思ったら、早めに生活パターンを見直すとよいでしょう。もちろん、こうした病気には食生活も大きく関わっているので、食事内容や時間帯のコントロールも大切です。 あなたの健康が子供の未来につながっている 女性にとっては「出産」も大切なライフイベントのひとつです。妊娠中の母親の栄養状態が、生まれてくる子供の健康に大きく関わっていることはすでにご存知でしょう。しかし、妊娠に気づく前から栄養バランスを整えておいたほうがよいことは、意外に知られていないようです。 脊髄や脳などの中枢神経、心臓、手足などは妊娠7週までに形成され、先天異常の多くは各器官が完成する10週までに発生するといわれています。しかし、妊娠に気づく頃にはたいてい5~6週をすぎているため、この段階であわてて栄養管理を始めるのはちょっと遅いというわけです。 特に無脳症、二分脊椎、脳瘤(のうりゅう)などを引き起こし、脊髄や脳が発生するときに奇形が生じる「神経管欠損症」という先天異常が問題となっていますが、この病気は葉酸というビタミンが不足することで起こりやすくなるといわれている。葉酸はビタミンB群の仲間で、レバーや緑黄色野菜や豆類などに比較的多く含まれています。 いつも笑顔でいたい!ママと赤ちゃんを支える「葉酸」 ■妊娠初期の胎児の成長

歯も心臓や胃腸などと同様、人間の体の臓器のひとつです。全身に何か疾病があると、それが歯周病に悪影響を及ぼす可能性も…。また女性ホルモンの影響で、歯周病にかかりやすいという事実もあるのです。 目次 歯周病の原因菌は「大人から子ども」に感染する!? 歯周病にかかりやすい因子 女性ホルモンの変化と歯周病 歯周病の原因菌は「大人から子ども」に感染する!? 比較的若い層に歯周病をもたらす細菌は、大人から子どもに感染するという研究報告もある。10歳くらいの永久歯が生えそろう少し前の時期に、親から子へ感染するというのだ。 まだ子どもだから歯周病のリスクがまったくないという思い込みは誤り。実際、15歳~24歳で歯肉に何らかの異変を持つ割合は60%を超えている。 歯肉の所見について 厚生労働省・平成11年歯科疾患実態調査の概要 歯周病にかかりやすい因子 普段あまり認識することはないが、歯も内臓と同様、私たちの体にとってなくてはならない「臓器」のひとつ。歯周病にかかりやすいかどうかは、食習慣などに限らず、内科的疾患やストレス・喫煙など多岐に及んでいる。少しでもこれらの因子をコントロールするように心がけよう。 歯周病にかかりやすい因子 ●食生活 ●内科的疾患:糖尿病 リウマチなど ●薬物の副作用:ホルモン製剤(更年期障害の治療など)、抗てんかん剤、狭心症の予防薬、免疫抑制剤、カルシウム拮抗薬、抗ヒスタミン剤 ●女性ホルモンの影響:妊娠、更年期、思春期 ●精神的ストレス ●喫煙 ●遺伝的な要因 ほかにも、歯の形態や噛み合わせ、不良な歯科治療などが因子としてあげられる。 内科的疾患や薬物の副作用が因子としてあがっているのを見て不安になった人もいるかもしれない。例えば、「糖尿病にかかると、歯周病にもなってしまうの?」というように…。 糖尿病は歯周病を起こす直接の原因ではないが、歯周病を悪化させてしまう因子と考えられる。糖尿病にかかっている人の場合、歯周ポケットの中の細菌を食べてくれる白血球のはたらきが弱くなってしまうので、短期間のうちに重度の歯周病に進んでしまう可能性が高いからだ。糖尿病の人は健康な人よりも歯周病予防に気を配る必要がある。 ほかの因子に該当するものがあった人も、自分の歯周病のリスクが高いことを認識し、日頃から歯の健康についてもケアすることが大切だ。 女性ホルモンの変化と歯周病 「子どもを1人産むたびに歯を1本失う」と言われるように、妊娠・出産は女性の口の中を悪化させる傾向がある。女性特有の歯周病にかかやすい因子として「女性ホルモンの影響」がありそうだ。この時期には、とりわけ日常のケアが必要だ。 妊娠による女性ホルモン・エストロゲンの増加 歯と歯ぐきの隙間からしみでるエストロゲンが増加することで、歯肉炎の細菌が異常増殖してしまう。この菌はもともと口の中の粘膜などにいる害のない細菌だが、あまりに増え過ぎると悪いはたらきを及ぼすようになる。 また、出産と歯周病との関係で言えば、歯周病菌を撃退する免疫反応として分泌されるサイトカインが羊膜を破壊し、早産の原因になったり、低体重児の出産につながるとの報告もある。 閉経後、骨粗しょう症にかかりやすくなること 閉経後、女性ホルモンの分泌が減少することで骨粗しょう症にかかりやすくなる。歯を支える歯周組織の破壊を加速させてしまうことも。 更年期障害や骨粗しょう症の治療に用いられるエストロゲンの影響 更年期障害や骨粗しょう症の治療にはエストロゲンなどが用いられるが、その副作用で歯肉の健康が損なわれるケースもある。 公開日:2002年10月28日

葉酸は、主に緑黄色野菜に含まれています。なかでも緑色をした葉っぱのものや豆類に含まれています。ほうれん草、ブロッコリー、枝豆などあなたは食べていますか?「そんな食事、してないよ~」という方には、手軽に摂取できるサプリメントもありますよ。 目次 葉酸が含まれる食品 葉酸を摂るときのコツとは? 葉酸が含まれる食品 さて、「葉酸を摂ろう!」と言われても、「何を食べたらいいの?」と思ったあなたに、具体的に葉酸が摂れる食品をご紹介。主に緑黄色野菜に多く含まれており、なかでも緑色の濃い、葉ものを食べるといいようだ。普段の食生活にぜひとり入れよう! ただし、レバー類はビタミンAが多く、過剰摂取の心配があるので注意すること。 葉酸はどのくらい含まれている?(食品100g当たり) 食品名 葉酸の含有量(μg) ●鳥レバー1,300 ●牛レバー1,000 ●豚レバー810 ●ひよこ豆350 ●なば菜340 ●えだまめ320 ●からし菜310 ●ささげ300 ●そらまめ260 ●みずかけ菜240 ●モロヘイヤ250 ●大豆230 ●ほうれん草210 ●ブロッコリー210 ●グリーンアスパラガス190 ●春菊190 ●たか菜180 ●たらのめ160 ●だいこんの葉140 ●納豆120 ●ライチー100 ●いちご90 ●パッションフルーツ86 ●アボガド84 ●マンゴー84 出典:五訂食品成分表 葉酸を摂るときのコツとは? 葉酸は水に溶け出しやすく、加熱に対して失われやすい性質を持っている。 そのためフルーツや野菜から摂取する場合はなるべく生の新鮮な状態で食べるようにし、スープや煮込み料理など熱を加える場合は、煮汁に溶け出した葉酸も一緒に摂るようにしよう。 また、葉酸は光にも弱いため、直射日光を避けるなど保存の仕方にも工夫をしないとせっかくの効果も減少してしまう。「葉酸が足りていないな…」と心配な場合は、1日成人200μgの推奨量を参考に食事で摂り、足りない分はサプリメントで補充すると良いだろう。 公開日:2002年6月3日

「男だから」「妊娠なんてしないから」葉酸は必要ない、なんてことはありません。葉酸は増血ビタミンとも言われるほど、血液と深く関係しています。葉酸が不足すれば、貧血や疲れ、皮膚の炎症や口内炎などを招きます。 目次 葉酸は、男性や妊婦以外の女性にも必要 葉酸はビタミンB12と切り離せない 現代人は不足気味 葉酸は、男性や妊婦以外の女性にも必要 もちろん、葉酸が必要なのは、妊婦や妊娠する可能性のある女性だけではない。 1998年2月4日付けのニューヨークタイムズ紙に、ビタミンB群を多量に摂ると女性の心臓発作の危険性が半減するという研究報告が掲載された。このビタミンB群の中で注目されたのは、ビタミンB6や葉酸であるという。 さらに、葉酸とビタミンB6を多量に摂取しつつ、アルコール飲料を1日1杯程度飲んだ場合は、なんと心臓発作の危険性が75%低下したという。これは、ビタミンB6や葉酸に血中のアミノ酸ホモシステイン濃度を下げ、血管の流れを妨げないようにするはたらきもあるからなのだ。 また、葉酸には赤血球の合成や赤芽球の分裂などに関与するはたらきがあるため、貧血気味、疲れやすいなどの症状がある人も葉酸やビタミンB12を摂取する必要がある。 葉酸は妊婦だけのものじゃない! 葉酸はビタミンB12と切り離せない 「じゃあ、葉酸だけを摂っていれば大丈夫なの?」というと、これは誤り。 葉酸とビタミンB12はお互いに補い合ってはたらいているため、どちらか一方が不足すると十分に作用しない。赤血球の製造を行う葉酸と、その葉酸を助けるビタミンB12のはたらきが必要なのだ。 ビタミンB12と葉酸は、どちらも「増血ビタミン」ともいわれ、赤血球の形成、再生に関係している。どちらか一方が不足しても赤血球が減り、貧血が起こりやすくなるというワケ。 ビタミンB12のはたらき ビタミンB12は主に肝臓に蓄えられている。そのためビタミンB12が不足して起こる貧血は、鉄分不足による貧血よりも悪性で、貧血の一般症状以外にも、胃腸障害や頭痛、全身の倦怠感、舌の炎症などが現れる。 また、ビタミンB12は神経にも関与しているため、不足すると中枢神経や末梢神経の障害が起こることもある。 要は「バランスよく摂る」ことが必要なのだ。 現代人は不足気味 ここ最近日本でも、ビタミン摂取の重要性に注目が集まり、意識してビタミンを摂取するようにはなってきたが、ほかのビタミンに比べるとやはり葉酸は摂取不足気味。 21~22歳の若い女性244名を対象に、3日間葉酸摂取実態を調査したところ、190±70μgという結果が得られた(平岡真美ら:ビタミン、74巻5-6号)。成人の1日の必要摂取量が200μgであることから考えると、やはり不足しているといわざるを得ない。 その要因は、ひとつは食生活の変化。インスタント食品やコンビニ食に頼る食生活では、ビタミン不足は避けられないことである。 また、喫煙やアルコール類の多量摂取でも葉酸は破壊されてしまうのだ。 葉酸不足を招かない生活を心がけよう! (葉酸を摂取できる食生活はこんなもので葉酸を摂取!をご覧ください。) 公開日:2002年6月3日

赤ちゃんがお腹に宿った時、母親はなんとも言えないウレシイ気持ちになります。そして、健康な我が子が10ヵ月後に産まれてくることを願うはず。そのために、『葉酸』が必要なのです。特に、妊娠初期に葉酸が不足すると、妊娠中に流産や死産、妊娠中毒症などの疾患が起こるかもしれません。 目次 妊婦に「葉酸」は欠かせない! 妊娠前の女性も必要 妊婦に必要なのはどのくらい? 海外の葉酸情報 妊婦に「葉酸」は欠かせない! 健康な赤ちゃんが生まれてくることを願わない親はいない。誰もが妊娠したことを知った時から、10ヵ月後に生まれてくる健康な我が子を抱くことを待ち望んでいる。しかし現実には不幸にも障害を持って生まれてきてしまう赤ちゃんもいる。 特に胎児の細胞の発達が目覚しい妊娠初期の過ごし方がとても大切なのだが、この時期に神経管閉鎖障害の発症リスクを低減するために大切な役割を担っているのが「葉酸」なのである。DNAを構成している核酸やたんぱく質の合成を促進する、というはたらきを持つ葉酸を、最も細胞が成長する妊娠初期(妊娠12週まで)に十分摂取する必要があるのだ。 妊娠前の女性も必要 もちろん、妊娠初期の女性だけに必要、というワケではない。たいてい、女性が妊娠に気がつくのは、妊娠2~3ヵ月のころ。「ひょっとして妊娠したの?」って気がつく頃には12週くらいになっていることもあるかもしれない。 そう考えると、妊娠する予定のある女性なら妊娠前からきちんと葉酸を摂取したほうがよい。妊娠する可能性のある女性は、妊娠する1ヵ月前から妊娠12週まで葉酸を1日400μg摂取すれば、神経管閉鎖障害児の出生リスクを70%軽減することができるとも言われているのだ。 妊婦に必要なのはどのくらい? 妊婦に必要な葉酸摂取量は、1日400μg(=0.4mg)。成人の約2倍必要である。 厚生労働省は2001年11月に母子健康手帳に「葉酸の必要性」を記述し、2002年4月以降に渡される母子健康手帳には、これらのことが記載されるようになった。 また、授乳期の女性は280μg必要だと言われている。 海外の葉酸情報 なにかとサプリメント好きなアメリカでは、日本よりもっと早い時期から「妊婦の葉酸必要性」が提唱されてきた。1992年に、「妊娠する可能性のある女性は、葉酸を1日400μg摂取しよう!」という勧告文が発表され、それ以来欧米諸国では先天異常児の発症リスク低減に努力してきている。アメリカでは葉酸入りのシリアルやパスタなどが登場しているそうだ。 日本では、2000年12月にようやく厚生労働省から1日400μgの摂取が望ましいとの報道がなされたが、まだまだ「妊婦には葉酸が必要!」ということが浸透していないようだ。 妊娠中、あるいは妊娠する可能性のある女性はもちろん、それ以外の人たちももっと認識を高めなければ! 公開日:2002年6月3日

数あるビタミンの中でも、ビタミンB群に含まれる葉酸。「ビタミンAやビタミンCはよく耳にするけど、『葉酸』って本当にビタミンなの?」という方、まずは葉酸とはどんなものかを知ってください。 目次 「葉酸」って知ってる? 体にどんなはたらきをするの? 葉酸不足は貧血のもと 「葉酸」って知ってる? 「葉酸」という言葉を聞いたことがある?実は、葉酸はビタミンの一種。ビタミンというと、ビタミンAやビタミンCを思い浮かべるが、葉酸は水溶性のビタミンB群の一種だ。 最初に抽出されたのはほうれん草からで、ラテン語で葉を意味する「フォリウム」から名づけられたもの。その名の通り、植物に多く含まれている。 ちなみに、ビタミンって? ビタミンとは、人の体を正常にはたらかせるために欠かすことのできない栄養素だ。1日の所要量は炭水化物やたんぱく質に比べてごく微量ではあるが、そうはいっても不足すると体にさまざまな不調が現れてしまう。 現在、健康に必要だといわれているビタミンは主に13種類。水に溶けやすい性質の水溶性ビタミンと、溶けにくい性質の脂溶性ビタミンに分けられる。なかでもビタミンB群は水溶性ビタミンでさまざまな酵素とともに食物の分解を助け、これらの成分の多くを燃やしてエネルギーを作り出している。 ビタミンB群には、ビタミンB1、B2、B6、B12、ナイアシン、パントテン酸、そして葉酸などが含まれている。 体にどんなはたらきをするの? ビタミンはほかの栄養素のはたらきを円滑に進めるための潤滑油のようなはたらきをする。人の体を車に例えるなら、炭水化物やたんぱく質が車を動かすためのガソリンであり、ビタミンは車のエンジンを動かすためのエンジンオイルに当たるのだ。 なかでも葉酸は血液と関係が深く、ほかのビタミンB群、特にビタミンB12と一緒にはたらく。 葉酸のはたらき ●遺伝物質であるDNAやRNAを構成している核酸の合成に不可欠 ●赤血球の合成 ●アミノ酸(グリシン、セリン、メチオニン)の合成やたんぱく質の生成・促進作用がある ●皮膚の粘膜の強化 ●口内粘膜の強化 葉酸不足は貧血のもと 葉酸が不足すると、体調にどのような変化が現れるのだろうか。 葉酸不足は、悪性の貧血(巨赤芽球性貧血=DNAの合成障害が原因で起こる貧血)、口内炎、食欲不振、舌炎、下痢、顔色が悪い、などの症状が現れる。 さらに、重要視されているのが妊婦の葉酸不足。とくに、妊娠初期(4週~12週)は胎児の細胞分裂がさかんな時期であり、この時期に葉酸不足を起こすと胎児に神経障害が起こりやすくなるといわれているのだ(妊婦と葉酸については、くわしくは妊娠中の女性にはとくに大切!をご覧ください)。 また、「過剰摂取の影響は?」というと、現在のところ摂り過ぎによる疾患は現れていない。葉酸は水溶性ビタミンなので、過剰分は腎臓から尿の中に排出されるため、それほど過剰摂取に敏感になる必要はないのだ。 1日の必要摂取量はどのくらい? ●成人男女の所要量:1日200μg ●妊婦の所要量 :1日400μg ●授乳婦の所要量:1日280μg ●許容上限摂取量:1日1,000μg 公開日:2002年6月3日

音楽を聴いて効果が得られるのは人だけではないようです。ここではどんな効果があるのかをまとめてみました。 目次 ストレス解消に 胎教には必須 老人性認知症にも効果的 酒に音楽を聴かせる!? ストレス解消に 1/fゆらぎの波長が聴覚を通して脳にはたらきかけ、脳の自律神経の調整によって感情や情緒を安定させる。それが、臓器を安定させ血液の流れをよくし、健康な身体にしてくれるのだ。このような癒しはどんな効果をもたらすのだろうか。 ストレスはその原因がわかれば、解決したようなものといわれるが、なかなか自分自身でも原因がわからないことが多い。そんなときには、その気持ちと同調するような音楽を聴く。すると、自分の心が見えてくるのだ。 例えば、イライラしている時には、激しいテンポの曲、なにもやる気がしない時には、テンポの遅い曲を聴くと、自分の気持ちが音楽と一緒になって、ぐっと内に秘めていたうっぷんが外に出るようになる。こうなれば、ストレス解消できるはず。 胎教には必須 胎教音楽の目的は、母親の情緒を安定させること。決して赤ちゃんに直接聞かせるのではなく、母親が聞いて赤ちゃんに伝えるものだ。ロックばかりをきいてたら、産まれてきた子供が情緒障害を起こした例もあるとか!?クラシックは1/fゆらぎをもっており、赤ちゃんの胎教に良い。 ちなみに、「いつものように赤ちゃんを抱いてください」とお母さんに言うと、たいていの人が、左に頭を持ってくるように抱く。これは、母親の心音も1/fゆらぎで、赤ちゃんがそれを聞くと安心するからだそう。赤ちゃんの情操教育に1/fゆらぎは欠かせない!? 老人性認知症にも効果的 誰とも話をしないうちに、寂しさなどから認知症になるお年寄りがいる。老人ホームで音楽療法を使用したところ、それまで無口だったお年寄りが、自分の知っている曲を聴いているうちに、緊張がほぐれおしゃべりをするようになったそう。 この場合に音楽は、かならずしもクラシックとは限らない。お年寄りが知っているナツメロや童謡でも構わないのだ。 酒に音楽を聴かせる!? 音楽による効果は人に限った話ではない。 ワインやお酒などに音楽を聴かせた(実際に曲を聴かせたのではなく、音楽を振動エネルギーと考えてその振動を与えた)ところ、非常に熟成されたまろやかなアルコールができたとか。 おなじように、乳牛に音楽を聴かせていたところ、乳がよく出るようになったそう(農林水産省畜産試験場の試験では、2~3%の増量が認められた)。 音楽療法は、人以外でも活躍する! 公開日:2001年4月9日

低い濃度のダイオキシンでも、長期間摂取すると慢性的な症状が現われます。具体的な症状について紹介します。ただし、ダイオキシンがこれらの病気を引き起こす、医学的なメカニズムははっきり証明されていないのが現状です。 目次 流産や奇形児出産の確率が高くなる!? ダイオキシンには、発がん作用もある!? 流産や奇形児出産の確率が高くなる!? ダイオキシンの毒性の中でも特に恐ろしいのは、生殖毒性と言われるものです。これは、子供を産む器官や産まれた子供自体に現われてくる毒性のことになります。 ベトナム戦争時、2,3,7,8-四塩化ダイオキシンを含む枯葉剤がアメリカ軍によって散布されました。その結果、これを浴びた人達に生殖障害(流産や新生児死亡などの出産異常、先天奇形など)が起こる割合が高くなりました。 また、日本でも、ダイオキシンによる汚染度が高い地域は、ほかの地域に比べて新生児死亡率が高いという報告がされています。 これについて、1979年に行われた有名な実験があります。実験内容を簡単にまとめました。 ■実験 50pptの2,3,7,8-四塩化ダイオキシンを餌にまぜて7ヵ月間アカゲザルに与えました。 ※50pptというのは1兆分の50のこと。これはアカゲザルの体重1kgあたり1.26ng(ナノ グラム。10億分の1グラムのこと)にあたります。 ■結果 8匹のうち6匹が妊娠しましたが、4匹流産。残りの2匹に子供が産まれましたが、1匹は未熟児でやがて死亡しました。 では、どのくらいの量なら産まれる子供に影響がない(毒性がない)のでしょうか。 その後、0.63ng/kg(体重1kgあたり1000億分の63g)を4年間与える実験が行われました。この実験でも、8匹のうち1匹しか産まれなかったと報告されています。 このような実験結果をもとに、産まれる子供に 影響がない(生殖毒性がない)ダイオキシンの量は約0.1ngと推定されています。 このほか、生殖毒性として以下のような症状が疑われています。 子宮内膜症 具体的な症状: 子宮の内側にある膜が異常に増えたり、子宮の内側以外にできる病気です。月経困難症、強い月経痛、不妊症などが起こります。 ダイオキシンとの関係: アカゲザルを使った実験では、126pg/kg/1日の餌を与えたところ(1日に体重1kgあたり126ピコグラム与えるということ)、71%に子宮内膜肥厚症が発症しています(ダイオキシンを与えないグループの発症率は33%)。※ピコグラムは1兆分の1グラム アメリカなどでは、不妊症や子宮内膜症が高い割合で起きており、ダイオキシンが関係している可能性が高いと言われています。 精子の減少 具体的な症状: 精巣が小さくなるなど精子を作る機能が弱まり、結果的に精子の数が減少します。 ダイオキシンとの関係: ダイオキシンが含まれる枯葉剤(2,4,5-T)の製造工場で働く人を対象にした調査で、血液中のダイオキシン濃度が高い人ほど男性ホルモンの濃度が低いことがわかりました。動物実験などでも、精巣が小さくなるなどの結果が出ています。 ダイオキシンの影響で精巣内の細胞に栄養障害が起こり、機能を低下させるのではないかと考えられています。 赤ちゃんへの影響 具体的な症状: 血液中のダイオキシン濃度が高い母親から産まれた赤ちゃんは、チロキシン(甲状腺ホルモンの1つ)の濃度が低いという調査報告があります。 ダイオキシンとの関係: チロキシンは胎児のときに脳を発達させる役割をする大事なホルモンです。 また、甲状腺ホルモンの量が少ない赤ちゃんには、アレルギー体質が多いと言われており、アトピー性皮膚炎との関係を疑う声もあります。 ダイオキシンには、発がん作用もある!? 1997年国際がん研究機関は、人に対する2,3,7,8-四塩化ダイオキシンの発がん性の分類を「人に発がん性あり」というものにしました。 各国のいろいろな動物実験でも、ダイオキシンががんを引き起こすという結果が出ていますが、がんになる部位については、オスとメスで異なるようです。 人間についても、以下の表のように、各種の疫学的な調査が行われているが、がん発生が増えるという報告と、増えないという報告があります。 ダイオキシンががんを発生させるメカニズムについては、まだはっきりしたことはわかっていません。研究者の間では、ダイオキシンが直接がんを発生させるのではなく、別の発がん物質と一緒になってはたらくのではないかと考えられているようです。 対象者 がんの種類 発がんリスク※ 研究年次と研究者 アメリカの化学工場従事者 軟組織肉腫9.2倍1991.フィンガーハットほか 呼吸器系がん1.42倍 ドイツの化学工場従事者 あらゆるがん1.9倍1991.マンツほか 2,4,5-T取扱者 軟組織肉腫1.3~2.5倍1990.エリクソンほか ベトナム戦争帰還兵 結合組織などのがん4.6倍1988.コーガンほか ベトナム戦争帰還兵 あらゆるがん1倍1990.ミカレクほか ※発がんリスク=それぞれのがんの発生率が、比較対象となる人達の グループより何倍ぐらい高いかを示したもの このほか、ダイオキシンと関係がある症状としては、免疫力の低下、肝臓障害、骨髄障害(血を造る機能の低下)などがあります。

妊娠中の飲酒が要因 妊娠中にお酒を飲むと、胎盤を通って直接胎児にまでアルコールが運ばれます。ですから、時には胎児性アルコール症候群(FAS)を引き起こすことがあります。 欧米では1万人に3~4人の割合でFASが起きるといわれていますが、日本では1万人に1人以下です。ただし、アルコールを大量に継続して飲んでいる人では、その割合はかなり高くなります。 症状は発育や知能の障害 FASの赤ちゃんに見られる障害としては、発育障害、知能障害、顔容異常などがあります。一般的には発育障害や知能障害は、学齢期に達しても回復しにくいといわれ、行動上も、情動不安定、落ち着きがなく、注意力散漫などが見られます。 どのくらいお酒を飲むとFASが起こるのか、どのくらいのお酒ならば飲んでいいのかということは、今のところ分かっていません。 しかし、妊娠中に安全なお酒の量はないと考えておくべきでしょう。さらに,妊娠中だけでなく母乳によって、赤ちゃんにアルコールの影響が出ないわけではありません。ですから妊娠から授乳期間中はお酒を控えるべきといえます。