- Online Shop
- ログイン
- 利用登録
- 検索
疾患・特集
増え続ける乳がん その最新治療とは?
自分で見つけられる唯一のがん「乳がん」
乳がんはすでに他人事ではない。食生活の欧米化や出産年齢の高齢化といったライフスタイルの変化に伴い、患者数は年々増加。今や女性の20人に1人がかかっているといわれているのだ。しかし、乳がんは自分で見つけられる唯一のがんとも言われている。ほんの少しの変化にも気がつくよう、乳がんセルフチェックを習慣づけたい。さらに「乳がん年齢」とも言われている40歳を過ぎたら年に一度のマンモグラフィ検診は欠かさずに。
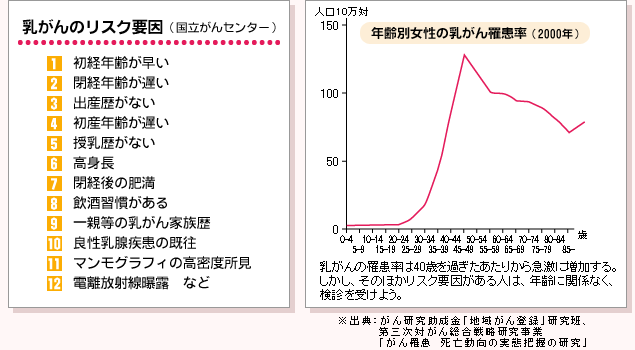
早期発見によって治療の選択肢が拡大
がんと聞くと、今でも「=死」と連想する人が多い。しかし、乳がんに関しては、ステージ1までの早期の段階で発見できれば、その5年生存率は90%を超える※。早く見つけて適切な治療を行えば、もはや怖い病気ではない。
しかも乳がんは治療法の選択肢が多く、手術、放射線治療、ホルモン療法、化学療法などから、ステージやホルモン感受性をはじめとする患者自身の状態はもちろん、治療後の生き方も踏まえた治療の組み合わせ、選択が可能となってきている。さらにごく早期の乳がんであれば、女性にとって大切な乳房や、リンパ節を残す手術への可能性もひらける。リンパ節を残すことができれば、術後の生活や後遺症への不安も大幅に減らすことができるのだ。
※一般にがんの完治は、5年生存率がひとつの目安となるが、進行が遅い乳がんの場合、10年間、再発や転移が見つからなければ完治という10年生存率を目安としている。
主な乳がんの治療法
●外科手術
現在行われている主なものとしては、「乳房温存手術」と「乳房全摘手術」がある。乳房温存手術は、しこりを含め、乳房の一部分を切除する方法で、手術後には放射線照射か術後化学療法を行うケースが多い。乳房全摘手術は、乳房全部と、ごく早期の乳がんを除き、わきの下のリンパ節も切除する。
●放射線治療
外科手術でがんを切除した後、再発を予防するために行われるのが一般的。そのほか、骨転移などがある場合、痛みをやわらげるためにも使われる。
●薬物療法
ホルモン療法、化学療法、分子標的療法と大きくわけて3種類あり、患者ごとにホルモン感受性やHER2の発現状況などを評価したうえで、治療法が選択される。ホルモン療法は、エストロゲンががん細胞の成長に影響している「ホルモン依存型」の患者に適用される。化学療法は、術前にがんの縮小や再発・転移の予防を目的として行われる「術前化学療法」と、手術後の再発・転移予防を目的として行われる「術後化学療法」がある。また、新しい薬物療法である分子標的療法は、乳がん細胞の表面にあるHER2タンパクと呼ばれるタンパク質に対して、狙い撃ちできる療法だ。HER2タンパク、あるいはHER2遺伝子を過剰に持つ乳がんの治療に使われる。
リンパ節を残せるか?「センチネルリンパ節生検」
乳がんの治療の基本は手術でがんを取り除くことにある。古くは乳房すべてとわきの下のリンパ節、乳腺の下の胸筋まで切除するハルステッド法という方法がとられていた。しかし、切除範囲を狭くして、できるだけ機能を残すための手術方法の研究が進み、現在は、乳房温存手術の適応も拡大している。さらに最近では、がんのある場所に最も近いリンパ節(センチネルリンパ節)にがんの転移がなければ、そこから先のリンパ節に転移はないとみなし、切除しなくても良いという選択肢も出てきた。現在も研究が進められているが、このセンチネルリンパ節生検によって、術後の後遺症であるリンパ浮腫に悩む患者を減らせる可能性が広がったのだ。
乳がん治療の新たな可能性とは?
乳がんは、外科手術によってがんを取り除くことが治療のベースであり、乳房の一部に残る傷を避けることはできなかった。しかし近年では、ごく早期で見つかったがんの場合、保険適用外ながら、一部で内視鏡や超音波などを使った治療法も実施されている。こうした治療法の登場によって、乳房の形を崩すことなくがんを死滅させることができる可能性も出てきたのだ。
気になる乳房再建手術とは?
乳房再建手術とは、切除した乳房の代わりに、形成外科手術によって、乳房をつくるもの。
お腹や背中の筋肉など、体の一部を移植する方法と、シリコンなどの人口乳房を挿入する方法がある。保険適用外。
標準的な治療においても、術後化学療法の再発予防効果や、早期乳がんにおけるホルモン療法の有効性の確立など、乳がん治療に関する研究開発は日々成果を挙げている。ただし、こうした幅広い選択肢は、早期がんに限られているのが実情である。早期発見によって、その幅を広げるのは自分自身なのだ。










