- Online Shop
- ログイン
- 利用登録
- 検索
疾患・特集
生殖器
生殖器に関する記事をご紹介します。
自分で見つけられる唯一のがん「乳がん」 乳がんはすでに他人事ではない。食生活の欧米化や出産年齢の高齢化といったライフスタイルの変化に伴い、患者数は年々増加。今や女性の20人に1人がかかっているといわれているのだ。しかし、乳がんは自分で見つけられる唯一のがんとも言われている。ほんの少しの変化にも気がつくよう、乳がんセルフチェックを習慣づけたい。さらに「乳がん年齢」とも言われている40歳を過ぎたら年に一度のマンモグラフィ検診は欠かさずに。 早期発見によって治療の選択肢が拡大 がんと聞くと、今でも「=死」と連想する人が多い。しかし、乳がんに関しては、ステージ1までの早期の段階で発見できれば、その5年生存率は90%を超える※。早く見つけて適切な治療を行えば、もはや怖い病気ではない。 しかも乳がんは治療法の選択肢が多く、手術、放射線治療、ホルモン療法、化学療法などから、ステージやホルモン感受性をはじめとする患者自身の状態はもちろん、治療後の生き方も踏まえた治療の組み合わせ、選択が可能となってきている。さらにごく早期の乳がんであれば、女性にとって大切な乳房や、リンパ節を残す手術への可能性もひらける。リンパ節を残すことができれば、術後の生活や後遺症への不安も大幅に減らすことができるのだ。 ※一般にがんの完治は、5年生存率がひとつの目安となるが、進行が遅い乳がんの場合、10年間、再発や転移が見つからなければ完治という10年生存率を目安としている。 主な乳がんの治療法 ●外科手術 現在行われている主なものとしては、「乳房温存手術」と「乳房全摘手術」がある。乳房温存手術は、しこりを含め、乳房の一部分を切除する方法で、手術後には放射線照射か術後化学療法を行うケースが多い。乳房全摘手術は、乳房全部と、ごく早期の乳がんを除き、わきの下のリンパ節も切除する。 ●放射線治療 外科手術でがんを切除した後、再発を予防するために行われるのが一般的。そのほか、骨転移などがある場合、痛みをやわらげるためにも使われる。 ●薬物療法 ホルモン療法、化学療法、分子標的療法と大きくわけて3種類あり、患者ごとにホルモン感受性やHER2の発現状況などを評価したうえで、治療法が選択される。ホルモン療法は、エストロゲンががん細胞の成長に影響している「ホルモン依存型」の患者に適用される。化学療法は、術前にがんの縮小や再発・転移の予防を目的として行われる「術前化学療法」と、手術後の再発・転移予防を目的として行われる「術後化学療法」がある。また、新しい薬物療法である分子標的療法は、乳がん細胞の表面にあるHER2タンパクと呼ばれるタンパク質に対して、狙い撃ちできる療法だ。HER2タンパク、あるいはHER2遺伝子を過剰に持つ乳がんの治療に使われる。 リンパ節を残せるか?「センチネルリンパ節生検」 乳がんの治療の基本は手術でがんを取り除くことにある。古くは乳房すべてとわきの下のリンパ節、乳腺の下の胸筋まで切除するハルステッド法という方法がとられていた。しかし、切除範囲を狭くして、できるだけ機能を残すための手術方法の研究が進み、現在は、乳房温存手術の適応も拡大している。さらに最近では、がんのある場所に最も近いリンパ節(センチネルリンパ節)にがんの転移がなければ、そこから先のリンパ節に転移はないとみなし、切除しなくても良いという選択肢も出てきた。現在も研究が進められているが、このセンチネルリンパ節生検によって、術後の後遺症であるリンパ浮腫に悩む患者を減らせる可能性が広がったのだ。 乳がん治療の新たな可能性とは? 乳がんは、外科手術によってがんを取り除くことが治療のベースであり、乳房の一部に残る傷を避けることはできなかった。しかし近年では、ごく早期で見つかったがんの場合、保険適用外ながら、一部で内視鏡や超音波などを使った治療法も実施されている。こうした治療法の登場によって、乳房の形を崩すことなくがんを死滅させることができる可能性も出てきたのだ。 気になる乳房再建手術とは? 乳房再建手術とは、切除した乳房の代わりに、形成外科手術によって、乳房をつくるもの。 お腹や背中の筋肉など、体の一部を移植する方法と、シリコンなどの人口乳房を挿入する方法がある。保険適用外。 標準的な治療においても、術後化学療法の再発予防効果や、早期乳がんにおけるホルモン療法の有効性の確立など、乳がん治療に関する研究開発は日々成果を挙げている。ただし、こうした幅広い選択肢は、早期がんに限られているのが実情である。早期発見によって、その幅を広げるのは自分自身なのだ。 公開日:2007年9月18日
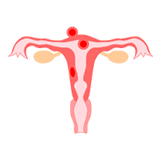
子宮筋腫、子宮内膜症、子宮がんに代表される子宮の病気があります。それぞれの病気の特徴、治療法などをまとめて紹介します。 目次 子宮筋腫 子宮内膜症 子宮がん 子宮筋腫 子宮筋腫のできる位置 子宮筋腫とは子宮の中にできる「こぶ」のようなもので、ほかの臓器に転移することのない良性の腫瘍。女性の体にできる腫瘍の中では最もポピュラーだが、無症状であることが多く、たまたま検診で見つかるなどのケースが多い。 30代半ば~50代半ばにかけておきやすいと言われているが、最近は初潮の低年齢化に伴い、20代にも見られることがある。 子宮筋腫は、どこにできる? 子宮筋腫はいくつかの部位に発生するが、子宮の筋層内にできるもの、子宮の内側にできるもの、子宮の外側にある腹膜にできるものの3つに大別される。そのうちの70%は筋層内筋腫と言われている。 子宮筋腫は、どうやって治療する? 子宮筋腫自体は、それ自体が命に関わるものではない。治療法も経過をみたり、薬で症状を抑えたり、それでも改善できないときには手術による対処方法もある。以下を参考にして、自分にあった治療法を選択しよう。 1 経過を見守る 筋腫が小さく、日常生活に支障がない場合は3ヵ月に1回程度婦人科を受診して経過を見守る方法をとる。ただし、急に大きくなった場合は要注意。悪性腫瘍である「肉腫」の可能性もある。妊娠中に筋腫が見つかった場合も、原則的に経過を見る。 2 薬物療法 貧血がひどい場合は鉄剤を処方される。筋腫は女性ホルモンの影響で大きくなることから、GnRHアナログという薬で女性ホルモンの分泌を抑え、「偽閉経療法」をとる場合がある。ただし、副作用として更年期障害に似た症状が出ることもあるので、投薬は長くても半年まで。 3 手術 子宮筋腫核手術 筋腫のこぶだけをとって子宮を残す手術。妊娠・出産が可能。数年後に再発することもある。 子宮全摘出手術 子宮を全部摘出する手術。筋腫の再発はなし。妊娠・出産はできなくなる。 子宮内膜症 子宮内膜症のできる位置 子宮内膜症とは子宮内膜とよく似た細胞がなぜか卵巣や腸、膀胱などで増殖する病気。生理のたびにその部分から出血し痛みを引き起こしたり、周りの臓器や膜と癒着を起こしたりする。 30代~40代に多く、閉経後はほとんど症状がみられない。最近では10代~20代で発症するケースも多い。 子宮内膜症は、どこにできる? 子宮周囲や腹膜、膀胱、卵巣、腸、直腸と子宮の間など。最も多くできるのは卵巣の中で、チョコレートのような古い血液がたまることから「チョコレートのう胞」と呼ばれる。また子宮筋層の中にできる内膜症は「子宮腺筋症」と呼ばれ、子宮筋腫との併発も多い。 子宮内膜症は、どうやって治療する? 子宮内膜症の治療も、薬によるものと、手術によるものの2つに分けられる。 気をつけたいのはいきなり「ホルモン療法」に入ること。子宮内膜症ではなく、重い生理痛である場合にホルモン治療を受けると副作用(体重増加・にきびなど)が出ることもある。できれば事前に情報収集をして、子宮内膜症の専門医に診てもらうことが望ましい。 1 薬物療法 生理痛をやわらげるため、鎮痛剤が処方される。子宮内膜症は生理のたびに症状が悪化するため、女性ホルモンの分泌を抑えるためにGnPHアナログやダナゾール(男性ホルモンに似た構造の薬)を用いることも。こうした薬で副作用がでることもある。低用量ピルを用いる場合は効き目が緩やかになるが副作用がGnPHアナログやダナゾールに比べ比較的少ない。 2 手術 保存手術 妊娠・出産を望む場合は子宮を残す手術を行う。その方法には開腹手術と、お腹の一部に穴をあけてそこから内視鏡や器具を入れて病巣を治療する「腹腔鏡下手術」がある。再発することもある。 準根治手術 子宮を全摘出し、卵巣の一部を摘出する手術。 子宮内膜症の症状がかなり軽減されるが、 妊娠・出産はできなくなる。 根治手術 非常に症状が重い場合、卵巣と子宮を全摘出する。再発はないが、妊娠・出産はできなくなる。また、卵巣からの女性ホルモンの分泌がなくなるので更年期症状が起こる。 子宮がん 子宮がんのできる位置 子宮がんには子宮の入り口にできる「子宮頸がん」と子宮の奥にできる「子宮体がん」の2種類がある。子宮がんのうち、子宮頸がんが6割以上を占めている。子宮頸がんは30代~40代に多く、子宮体がんは40代以降に多い。比較的早期発見しやすく、早期に発見できればどちらの場合もほぼ治る。 子宮がんは、どこにできる? 子宮体がんが、子宮体部の内側にある子宮内膜に発生。子宮頸がんは膣に近い子宮頸部にできる。 子宮がんは、どうやって治療する? 子宮体がんも子宮頸がんも、がんの進行度合いとライフスタイルによって治療法が変わってくる。手術、放射線療法、化学療法(抗がん剤)がある。 1 手術 円錐切除術 お腹を切らずに膣から子宮頸部の一部を切り除く手術。頸がんの検査と治療を兼ね備えてできる。妊娠・出産も可能。 単純子宮全摘出術・広汎子宮全摘出術 子宮だけを全摘出する。早期のがんであれば完治できる。早めの更年期障害の心配も比較的軽い。妊娠・出産はできない。 リンパ節郭清 がんの転移を防ぐため、子宮と子宮の周りの組織もとる方法が広汎子宮全摘出術。骨盤内のリンパ節への転移を避けるため、切除する方法がリンパ節郭清。妊娠・出産はできない。術後は排尿・排便障害が残ることもあるが、回復する。 2 放射線療法 がんに放射線を当てて細胞を死滅させる方法。進行したがん(特に頸がん)に用いる。副作用として下痢や吐き気、食欲不振などが見られることもある。 3 化学療法(抗がん剤) がん細胞の分裂・増殖を薬で抑制する。手術や放射線療法の後、再発予防のために使ったり、大きな病巣を小さくするために手術前に使うことも。嘔吐や脱毛、白血球や血小板の減少などの副作用もある。 公開日:2003年2月17日
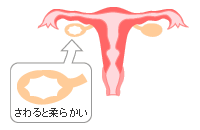
卵巣の病気には、卵巣のう腫、充実性腫瘍、卵巣がん、卵管炎・卵巣炎などがある。それぞれの治療法を簡単にまとめた。 目次 卵巣のう腫 充実性腫瘍 卵巣がん 卵管炎・卵巣炎 卵巣のう腫 卵巣は比較的腫瘍のできやすい臓器。ほとんどのケースが卵巣のう腫で、残りが充実性腫瘍と呼ばれるものだ。 卵巣のう腫は、どんな病気? 卵巣内の組織の卵胞に液体などがたまってできた腫瘍。多くの場合は良性だが、中には悪性に変わるものもある。たまった内容物によって3種類に分けられる。 ●皮様のう腫 髪の毛や歯、骨、皮脂分泌物が入っている腫瘍。卵子の元である胚細胞が変化し、成長ホルモンによって発育してしまったもの。ほとんどが良性だが、あまり大きくなったまま放置しておくと茎捻転(けいねんてん)を起こしやすいので要注意。 ●漿液(しょうえき)性のう腫 無色または黄褐色のサラサラした液体が内部にたまった腫瘍。卵巣のう腫の中で最も多い。ほとんどが良性だが、皮様のう腫同様大きくなり過ぎると茎捻転を起こしやすい。 ●偽粘性のう腫 ネバネバした粘液のような液体がたまるのう腫。良性のものと悪性のものがある。良性のものは茎捻転を除けばさほど心配はいらないが、悪性のものは急速に大きくなりやすく、全身の栄養が吸い取られて衰弱したり、転移することもある。 また、「チョコレートのう腫(のう胞)」と呼ばれる病気もある。これは卵巣に発生した子宮内膜症が、生理のたびに出血し、のう腫を形成していくもの。激しい生理痛、腰痛などを伴うケースが多い。 子宮内膜症 卵巣のう腫の治療は? 良性で小さなものなら月に1回程度の検診で経過を見守る。自然に小さくなり消えてしまうものもあるが、どんどん大きくなるようなら茎捻転などの危険性を考慮し、手術することも。また、良性か悪性かの判断ができない場合も、原則として腫瘍部分を除去する手術を行う。 ■卵巣のう腫の治療法 手術 良性の場合 腫瘍が小さい場合は体に負担の少ない腹腔鏡下手術を行い、問題の腫瘍部分だけを切除するので術後の妊娠は可能。大きな腫瘍の場合は卵巣ごと摘出することもあるが、片方が残っていれば妊娠も可能。 悪性の場合 卵巣がん 卵巣のう腫 茎捻転 充実性腫瘍 充実性腫瘍は、どんな病気? 卵巣の組織細胞にできた、さわると硬い腫瘍。良性のものもあるが、中には悪性に変化するもの、最初から悪性のものなど、性質はさまざま。 充実性腫瘍の治療は? 充実性腫瘍 良性であっても悪性に変わる恐れがあるため、治療には注意が必要。最終的には腫瘍を取り除き、組織を調べることで良性か悪性かの確定診断ができることも多い。 卵巣のう腫同様、良性であれば腫瘍だけを切除し、術後の妊娠・出産の可能性も考えられる。 卵巣がん 卵巣がんは、どんな病気? 卵巣のう腫や充実性腫瘍など、卵巣にできたすべての腫瘍のうち悪性のものを卵巣がんと呼ぶ。一般的に40代以降に多いと言われているが、20代に起こるケースもある。 未婚の女性や、排卵の回数が多い女性(妊娠・出産の経験がない女性)ほど発生率が高いとも言われているが、原因ははっきりしない。また、食生活の欧米化に伴って増加していることから、動物性脂肪・たんぱく質の摂取との関係についても考えられている。 卵巣がんの治療は? 卵巣がん 卵巣がんの場合、手術による卵巣の摘出と化学療法が基本となる。 手術は腫瘍の状態や年齢、ライフスタイルによって変わってくる。例えば20~30代で、これから妊娠を望んでいる場合にはできるだけ腫瘍部分だけを切除、40代以降なら反対側の卵巣もチェックして問題がなければ片方だけを切除、さらに閉経が近い年齢であればリスク回避のために両方の卵巣を切除するなどの方法が考えられる ■卵巣がんの治療法 手術 初期の場合 片方の卵巣や子宮を残して化学療法で治療する方法もある。妊娠の可能性はあるが、再発の可能性もある。 進行している場合 両方の卵巣、卵管、子宮、リンパ節などをすべて切除する方法がとられる。妊娠はできなくなるが、再発の可能性は抑えられる。 卵管炎・卵巣炎 卵管炎・卵巣炎は、どんな病気? 卵管炎と卵巣炎は多くの場合併発するため、このふたつの病気をあわせて「子宮付属器炎」と呼ばれる。大腸菌や淋菌、クラミジアなどが子宮から卵管へ進入することで起こる病気。最近特に増加しているのがSTDのひとつ、クラミジアによるもの。原因菌がわかったら、必ずパートナーと一緒に治療すること。また、人工妊娠中絶や流産、出産がきっかけになることもある。 放置しておくと腹膜炎や敗血症を引き起こしたり、不妊症の原因になることもあるので要注意。 卵管炎・卵巣炎の治療は? 卵管炎・卵巣炎 下腹部の痛みや発熱を伴う場合はすぐに入院して抗生物質や消炎剤などで炎症を抑える。発熱がおさまっても慢性化を防ぐためにさらに数週間様子を見る。それでも症状が改善しない場合は卵管を切除してたまった膿や水を出す手術を行うことも。 早期発見ができれば、通院で抗菌剤を服用しながら安静にすることで短期間で治療できる場合もある。やはり、「何かヘン」と思ったらすぐに病院で検査を受けることが肝心だ。 公開日:2003年3月3日
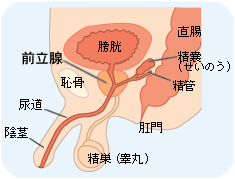
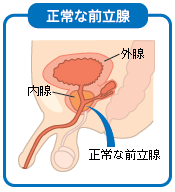
前立腺とは男性にしかない器官で、生殖に不可欠な重要な臓器です。排尿時のトラブルなどから前立腺の病気の可能性がわかります。 目次 前立腺って何? 前立腺の病気とは? 前立腺の健康度チェック 前立腺って何? 糖尿病や高血圧、心筋梗塞といった生活習慣病や肥満など、中高年になるといくつか気がかりな病気が出てくる。男性にとってはそのひとつに「前立腺の病気」があるのではないだろうか。 前立腺は男性にしかない器官で、精液の一部である前立腺液を分泌している。生殖に不可欠な重要な臓器なのだ。 男性の膀胱のすぐ下(出口付近)に位置し、成人では約20グラム程度、クルミくらいの大きさで尿道をぐるりと取り囲んでいる。前立腺の中には精子の通り道である射精管が通っていて、すぐ後ろには直腸がある。前立腺の内部構造は、前立腺の内側にあり尿道をとりまいている内腺と、外側にある外腺に分かれている。 前立腺の病気とは? 特に50歳以上の男性で、排尿について何かトラブルがあるなら前立腺の病気を疑ったほうがいい。夜間に何度もトイレに起きる、人より排尿に時間がかかる、残尿感があるなどの症状に併せて、高熱が出た、血尿が出たといった場合には前立腺の病気の疑いが強い。 前立腺の病気は「前立腺肥大症」と「前立腺がん」に大きく分けることができる。なかでも多いのが前立腺肥大症。年齢とともに症状のある人が増えていて65歳では全体の35%とも言われている。また、前立腺がんは近年日本でも急激に増加中で、高齢男性にとっては今後要注意の病気と言えるだろう。そのほか、「前立腺炎」という前立腺に炎症が起こる病気もある。 こうして解決!前立腺の病気 前立腺の健康度チェック 排尿時の自覚症状から前立腺の病気をチェックするために、現在広く用いられているものが「国際前立腺症状スコア(IPSS)」だ。特に前立腺肥大症の重症度の判定に優れていると言われている。気になる症状のある人は早速チェックしてみよう。 またこれはあくまでチェック項目に過ぎない。排尿時のトラブルを抱えているなら、必ず専門医に診せることが大切だ。 国際前立腺症状スコア(I-PSS) 質問 まったくなし 5回に1回の割合 2回に1回の割合 2回に1回の割合未満 2回に1回の割合以上 ほとんど常 最近1ヵ月間、排尿後にまだ尿が残っている感じがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿後2時間以内にもう一度行かねばならないことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿途中に尿が途切れることがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿を我慢することがつらいことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、尿の勢いが弱いことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿開始時にいきむ必要がありましたか? 0 1 2 3 4 5 最近1ヵ月間、床に就いてから朝起きるまでに普通何回排尿に起きましたか? 0 1 2 3 4 5 1~7の合計点 ⇒ QOLスコア 質問 大変満足 満足 大体満足 満足・不満のどちらでもない 不満気味 不満 大変不満 現在の排尿の状態が今後一生続くとしたらどう感じますか? 0 1 2 3 4 5 6 総合判定 I-PSS QOL 軽症 0~70、1 中等症 8~192、3、4 重症 20~355、6 ■関連記事 がん10年生存率は56.3%、80%以上は前立腺、甲状腺、乳房、子宮体など 国立がん研究センター/全国がんセンター協議会 公開日:2003年1月27日更新日:2020/09/25
前立腺の病気には高齢者に割合の高い前立腺肥大症、近年増加傾向にある前立腺がん、前立腺炎などがあります。それぞれの治療法、検査法をまとめました。 目次 前立腺肥大症 前立腺がん 前立腺炎 どんなことをするの?前立腺の検査 前立腺肥大症 前立腺肥大症は、どんな病気? 前立腺は思春期から急激に大きくなり、その後45歳くらいまではほぼ横ばいの状態が続く。その後40代後半からさらに大きくなる人と、ほとんど変化しない人に分かれる。加齢とともに前立腺が大きくなり過ぎると尿道を圧迫して排尿障害になったり、尿道を不自然に刺激するため尿道の不快感や頻尿の原因ともなる。 前立腺肥大症は、どんな症状? 前立腺肥大症は病状から3つの病期(段階)に分けて考えられる。 ■肥大症の病期 第1病期 刺激期 夜間の排尿回数が増える(2回以上)。尿道の不快感や頻尿。すぐに出ない、時間がかかるといった排尿困難の自覚。 第2病期 残尿発生期 排尿後に残尿が生じる。さらに排尿困難が悪化する。飲酒後に急に尿が1滴も出ない急性閉尿をおこすこともある。 第3病期 膀胱拡張期 残尿が多くなり、膀胱や腎臓のはたらきも低下してくる。この段階では手術が必要。 前立腺肥大症の治療法は? 初期症状であれば薬でOK。αブロッカー、抗男性ホルモン剤、生薬・漢方製剤などを用いる。 前立腺がん 前立腺がんは、どんな病気? 前立腺がんは中高年以上に多い病気で、ほとんどの患者は60歳以上、70歳くらいが発症のピークになっている。日本での発生率が近年急激に増えてきている原因として、人口の高齢化や、北米で前立腺がんにかかる率が際立って高いことから食生活を含めたライフスタイルの欧米化が考えられている。 また、前立腺肥大症と前立腺がんは別の病気。肥大症が進行してがんになるわけではない。 前立腺がんは、どんな症状? 前立腺がんの初期には、多くの場合自覚症状が現れにくい。がんの進行にしたがって尿の出が悪い、尿線が細いあるいは途絶している、頻尿(特に夜間)、血尿あるいは精液中に血液がみられる、腰背部・臀部あるいは骨盤部のしつこい痛みなどの症状がみられる。がんが外腺にできることが多く、前立腺の真ん中を通っている尿道への影響がそれほど強くないため、肥大症に比べて症状を感じにくい。 前立腺がんの治療法は? 前立腺がんの治療は、がんの広がりによって変わってくる。一般的には手術(摘出)、放射線治療、ホルモン治療などがある。 前立腺がんの発生そのものを確実に予防する方法は、今のところはっきりとはわかっていない。だが、早く発見して適切な治療を施せば、がんが早期であれば完治する場合もあるし、晩期でもがんの進行を遅らせる可能性もある。 前立腺炎 前立腺炎は、どんな病気? 前立腺炎には、尿道から入った細菌が原因で炎症を起こす場合と、原因不明の慢性前立腺炎がある。 細菌性の前立腺炎は38℃以上の高熱が出るが、抗生物質で比較的短期間に治療できる。 一方、慢性前立腺炎の場合は陰のうと肛門の間辺りの不快感、残尿感などの不定愁訴のような症状が続き、若者~中年の男性に多い。原因が不明なため、完治が難しい。 どんなことをするの?前立腺の検査 早期発見のために、いざ前立腺の検査へ…。その前に、検査ではどんなことをするのか簡単にご紹介。 ■前立腺の検査 検査名 目的 検査の方法 直腸診 前立腺の病気を診断する最もポピュラーな検査。前立腺の肥大状況が確認できる。 医師が手袋をつけ人差し指にゼリーをつけて肛門に挿入し、触診する。 超音波断層検査 前立腺全体の大きさや形、前立腺がんなどの疑いがわかる。 超音波発信器を下腹部にあてたり、肛門から直腸に入れて前立腺や膀胱の断層画像を得る。 血液検査(PSA) PSAとは前立腺に特有のたんぱく質のことで、前立腺特異抗原という。血液中にPSAが多くなると前立腺がんの可能性が高いといわれている。 血液検査なので、たいていの病院で受けられる。集団検診の中でPSAを実施している自治体もあるので自分の住む自治体が実施しているかどうか確認してみては? 公開日:2003年1月20日
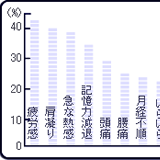
だるい、疲れが取れない、イライラする…。更年期のある日、こんな不調に気付いたら、「トシだから…」と諦めたり恥ずかしがったりせず、病院へ行った方が良いようです。その理由とは? 目次 こんなにある更年期障害による不定愁訴 「更年期不定愁訴症候群」と診断されるのは、どんなとき? 更年期不定愁訴症候群とまぎらわしい病気 更年期障害は、なぜ起きる?なにが原因? 行ってみよう!病院へ こんなにある更年期障害による不定愁訴 次のグラフをまず見てみましょう。だるい、疲れが取れない、イライラする…。更年期を迎えた女性が訴える自覚症状はとても幅広く多彩です。 出典:「どうする更年期 2953人の体験から」 女の身体と医療を考える会編 日本婦人会議1997年 分類すると… 血管運動神経症状 ほてり(顔面紅潮)・のぼせ、発汗、手足の冷え 精神神経症状頭痛、頭重感、憂鬱、不安感、イライラ、めまい、無力感、不眠、神経質、記憶力減退、気分不安定、孤独感、興奮、ほか 運動器官系症状肩こり、背部痛、腰痛、関節痛 知覚系症状しびれ、知覚過敏、知覚鈍麻、視力低下 消化器系症状便秘、腹痛、吐き気、腹部膨満感、食欲不振、ほか 泌尿生殖器系症状排尿痛、頻尿、膣乾燥感、性交痛、不感症、冷感症 その他疲労感、胸部圧迫感、耳鳴り、立ちくらみ こうした症状は、感じる強さや頻度には個人差が大きいものの、女性の実に6~7割もの人が経験しているといわれています。でも、そのうち実際に病院を訪れ、治療をするのはなんとわずか1割前後。 ほとんどの人が症状を自覚しながらも「トシだから…」と諦めたり、あるいは「病院へ行くなんて恥ずかしい…」と我慢しているのが実情のようです。 そうなってしまう理由は、誰しも推測できるところでしょう。更年期障害と呼ばれる代物には、「閉経」というデリケートな問題が含まれているからです。でも、そのまま我慢したり諦めたりして良いのでしょうか?そんな視点からも見ていきましょう。 「更年期不定愁訴症候群」と診断されるのは、どんなとき? 最初に「更年期」とされる時期について触れておきましょう。更年期とは、女性の場合、閉経の前後5年、合計10年間を指します。一般には、閉経の平均年齢がだいたい50歳であるため、45~55歳の時期を指して「更年期」とされています。 この時期に、上記のような症状が出てくると、更年期不定愁訴症候群の可能性が疑われるわけです。ただ、更年期に該当する年齢で、不定愁訴があるからイコール「更年期不定愁訴症候群」ではありません。 現在の医学では、まだまだ更年期不定愁訴症候群の定義は確立されていません。このため、病院や医師によって多少の違いが出てくることはありますが、必須条件とされるのは、以下の通りです。 更年期に該当する年齢である さまざまな検査の結果、特定し得る病気が発見されない 上記2点のうえにあって、それでもさまざまな不定愁訴がある つまり、現代の医学では病気と特定される何ものも存在しないことが明らかになってはじめて「更年期不定愁訴症候群」と診断されます。なぜここまでしつこく言うかは、次の表を見るとおわかりでしょう。この年齢は、生活習慣病をはじめとする各種の病気が発生しやすい時期でもあるのです。 更年期不定愁訴症候群とまぎらわしい病気 おりものに異常が現れる カンジタ膣症、膣炎、子宮内膜症、頸管ポリープ、ほか 月経異常・不正出血を伴う子宮筋腫、子宮体がん、甲状腺機能の異常、ほか 頭痛を伴う高血圧症、低血圧症、脳腫瘍、中耳炎、メニエール病、ほか 関節の症状慢性関節リウマチ、五十肩 老眼以外の目の症状白内障、脳腫瘍、ほか 胸の痛みなど狭心症、心臓神経症、ほか 尿や泌尿器の症状膀胱炎、子宮脱、糖尿病、ほか 更年期障害は、なぜ起きる?なにが原因? 更年期不定愁訴症候群の大きな要因は、なんといってもホルモンバランスのくずれにあります。女性の体は、初潮から閉経まで、図のようにホルモンによってコントロールされています。ですが、これは20~30代をピークに、徐々に卵巣機能が低下していくなかでバランスを失っていきます。 この、卵巣機能の低下に伴って劇的に減少していくのが、女性ホルモンのひとつ・エストロゲンです。エストロゲンは、卵巣機能のほかにもさまざまなはたらきを持っているため、脳は一定量のエストロゲンを確保しようと卵胞刺激ホルモンの分泌量を増やし、卵巣を刺激します。でも、機能の低下した卵巣は、脳の要望に応えられず、エストロゲンはますます減少していきます。 こうしたエストロゲンの分泌量の減少と、卵胞刺激ホルモンの増加というホルモンバランスのみだれが、さまざまな症状となって更年期の女性の体に現れてきます。 ただ、原因はこれだけではないと考えられています。というのも、それならばすべての女性にあるわけで、なぜ更年期不定愁訴症候群となり、日常生活にまで影響するほど悪化してしまう人と、ほとんど自覚症状もないまま過ごせる人がいるかがわからないからです。 現在では、上記のようなホルモンバランスのくずれによる身体的要因に、家族の看護や子供の親離れといった社会的要因、ストレスに弱い、几帳面な性格であるといった心理的な要因が組み合わされ、症状の強弱・多少の個人差が出るものと考えられています。 女性ホルモンふたつのはたらき エストロゲン 思春期になると乳房や生殖器の発育、丸みのある女性らしい体への熟成などを促す つやつやとした髪を育てる しっとりとした肌をつくる 精神活動を活発にする 骨量の減少を抑え、骨粗鬆症を抑える コレステロールの増加を抑制する 動脈硬化を抑制する 黄体ホルモン エストロゲンによって増殖した子宮内膜に作用し、妊娠時にはその維持を、妊娠していない場合は月経を促す 脳の体温調節中枢に作用して体温を高くする 行ってみよう!病院へ 更年期と呼ばれる年齢になったある日、疲れがなかなか取れない、あるいは気が滅入りやすい自分に気づいたら迷わず一度、病院へ行ってみましょう。そう勧める理由は、上記のまぎらわしい病気のためばかりではありません。人によって決して行ってはならない治療法も存在するからです。 例えば、近年、更年期不定愁訴症候群の治療として普及してきているホルモン治療は、がんを患ったことのある人には決して施してはならない治療法となります。 これに加え、多岐にわたる不定愁訴の治療には、心理的なアプローチが効果的なのか、薬物投与が良いのか、といった効果の面からの判断も必要になります。今は、「更年期外来」といった専門外来を設置している病院も増えています。 これからは我慢することなく、また恥ずかしいなどの理由で躊躇することなく、積極的に人生を楽しむため、今ある不快な症状を緩和・改善するためのひとつの方法として、受診することを心がけましょう。

性感染症(STD)の病気の範囲はとても広いものですが、今回は特に流行して問題の多い病気に絞ってご紹介します。 目次 クラミジア 尖形(せんけい)コンジローム 淋菌感染症 性器ヘルペス 毛じらみ・疥癬(かいせん) HIV感染症(エイズ) クラミジア クラミジアとは、セックスによりクラミジア・トラコマティスという病原体に感染する病気です。潜伏期間は数日ですが、感染した病原体が少ないと1ヵ月ぐらい後に発病することもあります。 男女とも症状が軽いため気づかないことも多く、そのため感染を拡げてしまいます。特に女性の場合は症状が出にくいために、はじめは子宮の頸管部に起きた炎症(子宮頸管炎)が子宮内膜、卵管、腹腔内へと体の奥へ奥へ広がる恐れがあります。女性に比べると男性は症状が出やすいのですが、放っておいても自覚症状が消えてしまうので、治療を受けなかったり勝手に中断してしまう人が多く、これも体の奥に入り込み、前立腺に膿を持ったり、睾丸に感染して不妊症の原因になったり、周囲に感染を拡げる原因となっています。 ●クラミジアの治療法 感染初期であれば、適切かつ十分な抗生物質の飲み薬で通常2週間ほどで治療可能です。ただし、パートナーが一緒に治療しなければ、治ってもすぐうつされてしまうので要注意です。また、複数のパートナーがいる場合は、「性行為をするグループ全員」の治療をしなければなりません。自覚症状が消えても投薬の中止は専門医の判断にゆだねることが大切です。勝手に治療を中止してはいけません。 尖形(せんけい)コンジローム セックスによってヒトパピローマウイルス(HPV)に感染して発症します。男女ともに性器から肛門にかけて先の尖った白~ピンク色の細かいイボができます。痛みやかゆみはありませんが、増殖するとイボが群がってカリフラワー状になります。ほかの性感染症と合併しやすいのも尖形コンジロームの特徴です。 悪性型のHPVは女性の場合子宮頸がん、男性の場合陰茎がんの原因に関わるともみられており、きちんと治療することが大切です。 ●尖形(せんけい)コンジロームの治療法 患部を電気で焼いたり、凍結させて取り除いたりする外科的手術による方法と、患部に軟膏を塗る方法があります。日本では軟膏の保険認可がないことと効果が不確実なのでレーザー照射を含む外科的手術や冷凍凝固が主流となっています。再発しやすいので根気よく治療を続けることが大切です。 あなたは大丈夫?尖圭コンジローマセルフチェック 淋菌感染症 淋菌と呼ばれる細菌によって感染、1回のセックスでうつる確率は50%とも言われ、かなり強い感染力を持つ性感染症が淋菌感染症です。女性の場合、症状が出にくいので感染が進みやすく、炎症が子宮の奥や卵管に進むと不妊の原因になります。感染したまま出産すると産道で赤ちゃんに感染し、失明させることもあります。 抗生物質の普及で一時は減りましたが、1998年頃から男女ともに増加の傾向が見られます。オーラルセックスの一般化により、咽頭感染が目立ってきているようです。中年以降の男性の淋菌感染症のほとんどは風俗店での感染といっても過言ではありません。 ●淋菌感染症の治療法 適切かつ十分な抗生物質を4-7日投与するが、治癒の判定は専門医にゆだね、自己判断で投薬の中止をしてはいけません。筋肉注射が有効な場合もあります。近年抗菌剤が効かない耐性淋菌も増加していて、有効な治療薬が短い期間で変わってしまうため、たとえ大学病院といえども対応しきれないこともあります。第一線の経験豊富な専門医を選びたいものです。 性器ヘルペス 性器ヘルペスとは、単純ヘルペスウイルスによって感染するクラミジアに次いで多い性感染症です。症状の出方は2通りあり、激しい痛みと発熱を伴う「急性型」と、感染後再発を繰り返す「再発型」があります。再発の場合には自覚症状が軽いので、知らず知らずのうちにウイルスを放出している恐れがあります。自分の手についたものが目に入ると角膜炎などを起こす危険があります。 ●性器ヘルペスの治療法 高熱や激痛などの重症のものには抗ウイルス剤の注射や飲み薬を、水ぶくれや潰瘍には軟膏が処方されます。通常は1-2週間のうちに症状が治まりますが、体からウイルスがなくなるわけではないので完治は難しく、体力が落ちているときに再発しやすいようです。 原因は、症状は?ヘルペスはこんな病気 毛じらみ・疥癬(かいせん) いずれも寄生虫によって感染します。毛じらみは吸血虫で、陰毛や腋毛などの体毛について吸血・産卵し激しいかゆみを引き起こします。減少していたものの、90年代半ばから再び増加の傾向にあります。疥癬はヒゼンダニというダニによるもので、陰部に限らず全身に激しいかゆみがあらわれます。 ●毛じらみ・疥癬(かいせん)の治療法 毛を剃ることが治療の第一歩となります。成虫は肌から離れると数時間で死んでしまいますが、卵は生き続けます。駆虫剤を使うが、とにかく根気強い治療が必要です。下着やシーツなど、洗濯して乾燥機にかけたり、寝具はよく干して掃除機を何回もかけるようにします。 HIV感染症(エイズ) HIV(ヒト免疫不全ウイルス)に感染して起こる病気です。発病するとカリニ肺炎、カポジ肉腫という腫瘍などに侵され、全身が衰弱していきます。1回のセックスでうつる確率は0.1~1.0%と感染力はさほど強くはないものの、感染後約10年間の潜伏期は症状が出ないため、見逃してしまうことも多いようです。 日本に上陸したときは同性愛者の病気という偏見があり、その後薬害エイズの事件が話題になりましたが、エイズは異性間のセックスで感染していく「性感染症のひとつ」でもあることを忘れてはいけません。こうした認識の欠如からか、欧米諸国でのエイズ感染者数は年々減少しているのに、日本ではいまだに増加し続けています。 保健所などで無料無記名の検査が受けられるので、結果を怖がって検査しないことがもっとも危険です。積極的に抗体検査を受けましょう。HIV感染症と合併しやすい性感染症は梅毒、尖形コンジュローム、性器ヘルペス、クラミジア性尿道炎の順に多いとされています。逆にいえばこれらの病気にかかったら、HIV感染の危険も考えてHIV抗体検査をするよう心がけましょう。 ●HIV感染症(エイズ)の治療法 感染しているかどうかは血液検査でわかります。現在特効薬はありませんが、抗ウイルス剤を飲むことで発症を遅らせることができます。いい薬も開発されているので根気よく治療を続けながら特効薬の開発を待つことも可能です。 ストップ!エイズ「感染しない・させない」基礎知識 公開日:2002年6月24日

更年期とは、卵巣のはたらきが衰え、停止するまでの期間をいいます。閉経を境にして、生殖機能を担う卵巣ホルモンの分泌量が大きく変化しますが、それに伴い、体調にも大きな変化が訪れるのです。 目次 更年期はなぜ起きる? 更年期の症状 避けて通れないなら、前向きに向き合おう 更年期以降に注意する病気 更年期はなぜ起きる? 更年期とは、卵巣のはたらきが衰え、停止するまでの期間をいう。だいたい、50歳前後に閉経を迎えるので、その前後約10年間がそれに当たる。 閉経を境にして、生殖機能を担う卵巣ホルモンの分泌量が大きく変化する。それに伴い、体調にも大きな変化が訪れるのだ。更年期の症状は個人差があり、まったくなにも感じないまま過ぎてしまう人もいれば、体調を崩してしまうほどの症状が出ることもあり、その場合「更年期障害」と呼ばれている。 見過ごせない男性の更年期障害 脳の視床下部からすぐ下にある下垂体を刺激するゴナドトロピン放出ホルモンが放出される。視床下部は卵巣ホルモンを調節するはたらきがある。 ▼ 下垂体からゴナドトロピンが分泌され、卵巣に対し、卵巣ホルモン(エストロゲンやプロゲステロン)の分泌を促す。 ▼ 更年期に入ると、卵巣が老化し、卵巣ホルモンの分泌が減少する。すると、視床下部や下垂体から卵巣ホルモンの分泌を促す指令が出るが、だんだん応えられなくなり、視床下部が「なんとかしなくちゃ!」と興奮する。 ▼ 視床下部の近くには自律神経を調整している中枢もあり、視床下部が興奮すると自律神経にも影響が出る。すると、自律神経失調症に似た症状(のぼせやほてり、発汗、頭痛、イライラなど)が更年期の症状として現れる。 更年期の症状 月経不順が始まるのと前後して、ほてり、のぼせ、めまい、発汗、しびれ、頭痛、イライラなどが起こる。ただ、前述の通り、個人差があるので、これらの症状が必ず出るとは限らない。 避けて通れないなら、前向きに向き合おう 更年期の症状に個人差があるのは、更年期に対する気持ちも左右すると言われている。 「更年期になっちゃった…」と家のなかに閉じこもっているより、趣味などで気晴らしをしたり、体を動かすなど、自分が気持ちよくなれることを探そう。「病は気から」ではないが、少しは違うはず。 更年期障害をできるだけラクにスムーズに乗り切るために~女性の場合 更年期障害をできるだけラクにスムーズに乗り切るために~男性の場合 更年期以降に注意する病気 閉経を迎えた女性が気をつけなければならない病気は、骨粗鬆症(こつそしょうしょう)や脂質異常症。 閉経により、卵巣ホルモンのひとつであるエストロゲンの分泌が低下する。このエストロゲンは骨量を維持するのに重要な役割を果たすホルモンなのだ。閉経後になってからあわててカルシウムをたくさん摂取するのではなく、若いうちから「貯骨」するようにしよう。 また、エストロゲンには、血液中のHDLコレステロール(善玉コレステロール)を増やしたり、LDLコレステロール(悪玉コレステロール)が増加しないように防ぐはたらきがある。これが、閉経後エストロゲンがはたらかなくなると、血液中の中性脂肪やコレステロールなどが増え、生活習慣病である脂質異常症になってしまうのだ。 公開日:2001年10月22日

尿を体外へ排せつするための管 尿道は、ぼうこうの内尿道口から外尿道口まで尿を運び体外へ排せつするための管で、内縦走筋、外輪状筋からできています。 男女ではその長さに大きな差があります。 男性尿道は長く約16~20cm。前立腺から陰茎の中をS状に曲がって通り、亀頭先端に開口します。 一方、女性尿道は4~5cmと短く、拡張性に富んでいます。腟の前を真っすぐに下がり、腟口の前に開口します。 男性の尿道は排尿と精液射出のはたらきがある 女性の尿道は排尿だけのはたらきしかありません。 男性の尿道は排尿の外、精液を射出するための管にもなります。そのため、前立せん尿道の精丘という場所に、精のうから続いている射精管の開口部があります。 男性に比べて女性にはぼうこう炎が多く見られます。構造上、細菌が尿道から進行して、ぼうこうに入りやすいからです。 逆に男性は、尿道結石など尿道の通過障害が起こりやすくなります。 ■関連記事 ちょっと気になる身近な病気「膀胱炎」 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー

クリの実の形、大きさに似た前立腺 前立腺は男性生殖器の一つ(内性器)です。重さは成人で約16g。長さ約2.5cm、幅約4cm、厚さ約1.5cmです。形・大きさともクリの実に似ています。 ぼうこうの真下にあって、尿道によって上下に貫通されています。射精管と後部尿道を囲んでおり、尿道周囲の内腺と外腺に分けられます。 尿道には、前立腺の中央部でその後面に粘膜が高くなった精丘があります。この丘の中央に小さな盲孔があります。これは「ミュラー管の遺残」と呼ばれ、女性の子宮に相当する部分です。 精子の運動をよくし、精液の放出を助ける役割 前立腺の役割は、精子の運動をよくするために、乳白色で特有の匂いを持つ弱酸性(pH6.6)の液を尿道中に分泌することです。さらに、前立腺に分布する多くの平滑筋が射精管からの精液の放出と、前立腺内の尿道からの精液の排出を助けます。