- Online Shop
- ログイン
- 利用登録
- 検索
疾患・特集
前立腺肥大症
前立腺肥大は、現在約100万人の患者さんが治療を受けていて、潜在患者はその4倍ともいわれ、多くの方が悩んでいる病気です。前立腺は膀胱や尿道のすぐ近くにあり、これが加齢や男性ホルモンの影響で大きくなると、頻尿の症状が現れます。
前立腺肥大は、現在約100万人の患者さんが治療を受けていて、潜在患者はその4倍ともいわれ、多くの方が悩んでいる病気です。前立腺は膀胱や尿道のすぐ近くにあり、これが加齢や男性ホルモンの影響で大きくなると、頻尿の症状が現れます。
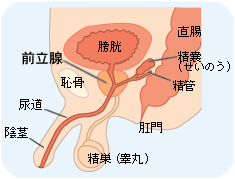
前立腺とは男性にしかない器官で、生殖に不可欠な重要な臓器です。排尿時のトラブルなどから前立腺の病気の可能性がわかります。 目次 前立腺って何? 前立腺の病気とは? 前立腺の健康度チェック 前立腺って何? 糖尿病や高血圧、心筋梗塞といった生活習慣病や肥満など、中高年になるといくつか気がかりな病気が出てくる。男性にとってはそのひとつに「前立腺の病気」があるのではないだろうか。 前立腺は男性にしかない器官で、精液の一部である前立腺液を分泌している。生殖に不可欠な重要な臓器なのだ。 男性の膀胱のすぐ下(出口付近)に位置し、成人では約20グラム程度、クルミくらいの大きさで尿道をぐるりと取り囲んでいる。前立腺の中には精子の通り道である射精管が通っていて、すぐ後ろには直腸がある。前立腺の内部構造は、前立腺の内側にあり尿道をとりまいている内腺と、外側にある外腺に分かれている。 前立腺の病気とは? 特に50歳以上の男性で、排尿について何かトラブルがあるなら前立腺の病気を疑ったほうがいい。夜間に何度もトイレに起きる、人より排尿に時間がかかる、残尿感があるなどの症状に併せて、高熱が出た、血尿が出たといった場合には前立腺の病気の疑いが強い。 前立腺の病気は「前立腺肥大症」と「前立腺がん」に大きく分けることができる。なかでも多いのが前立腺肥大症。年齢とともに症状のある人が増えていて65歳では全体の35%とも言われている。また、前立腺がんは近年日本でも急激に増加中で、高齢男性にとっては今後要注意の病気と言えるだろう。そのほか、「前立腺炎」という前立腺に炎症が起こる病気もある。 こうして解決!前立腺の病気 前立腺の健康度チェック 排尿時の自覚症状から前立腺の病気をチェックするために、現在広く用いられているものが「国際前立腺症状スコア(IPSS)」だ。特に前立腺肥大症の重症度の判定に優れていると言われている。気になる症状のある人は早速チェックしてみよう。 またこれはあくまでチェック項目に過ぎない。排尿時のトラブルを抱えているなら、必ず専門医に診せることが大切だ。 国際前立腺症状スコア(I-PSS) 質問 まったくなし 5回に1回の割合 2回に1回の割合 2回に1回の割合未満 2回に1回の割合以上 ほとんど常 最近1ヵ月間、排尿後にまだ尿が残っている感じがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿後2時間以内にもう一度行かねばならないことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿途中に尿が途切れることがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿を我慢することがつらいことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、尿の勢いが弱いことがありましたか? 0 1 2 3 4 5 最近1ヵ月間、排尿開始時にいきむ必要がありましたか? 0 1 2 3 4 5 最近1ヵ月間、床に就いてから朝起きるまでに普通何回排尿に起きましたか? 0 1 2 3 4 5 1~7の合計点 ⇒ QOLスコア 質問 大変満足 満足 大体満足 満足・不満のどちらでもない 不満気味 不満 大変不満 現在の排尿の状態が今後一生続くとしたらどう感じますか? 0 1 2 3 4 5 6 総合判定 I-PSS QOL 軽症 0~70、1 中等症 8~192、3、4 重症 20~355、6 ■関連記事 がん10年生存率は56.3%、80%以上は前立腺、甲状腺、乳房、子宮体など 国立がん研究センター/全国がんセンター協議会 公開日:2003年1月27日更新日:2020/09/25
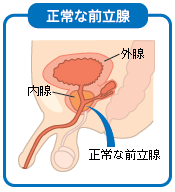
前立腺の病気には高齢者に割合の高い前立腺肥大症、近年増加傾向にある前立腺がん、前立腺炎などがあります。それぞれの治療法、検査法をまとめました。 目次 前立腺肥大症 前立腺がん 前立腺炎 どんなことをするの?前立腺の検査 前立腺肥大症 前立腺肥大症は、どんな病気? 前立腺は思春期から急激に大きくなり、その後45歳くらいまではほぼ横ばいの状態が続く。その後40代後半からさらに大きくなる人と、ほとんど変化しない人に分かれる。加齢とともに前立腺が大きくなり過ぎると尿道を圧迫して排尿障害になったり、尿道を不自然に刺激するため尿道の不快感や頻尿の原因ともなる。 前立腺肥大症は、どんな症状? 前立腺肥大症は病状から3つの病期(段階)に分けて考えられる。 ■肥大症の病期 第1病期 刺激期 夜間の排尿回数が増える(2回以上)。尿道の不快感や頻尿。すぐに出ない、時間がかかるといった排尿困難の自覚。 第2病期 残尿発生期 排尿後に残尿が生じる。さらに排尿困難が悪化する。飲酒後に急に尿が1滴も出ない急性閉尿をおこすこともある。 第3病期 膀胱拡張期 残尿が多くなり、膀胱や腎臓のはたらきも低下してくる。この段階では手術が必要。 前立腺肥大症の治療法は? 初期症状であれば薬でOK。αブロッカー、抗男性ホルモン剤、生薬・漢方製剤などを用いる。 前立腺がん 前立腺がんは、どんな病気? 前立腺がんは中高年以上に多い病気で、ほとんどの患者は60歳以上、70歳くらいが発症のピークになっている。日本での発生率が近年急激に増えてきている原因として、人口の高齢化や、北米で前立腺がんにかかる率が際立って高いことから食生活を含めたライフスタイルの欧米化が考えられている。 また、前立腺肥大症と前立腺がんは別の病気。肥大症が進行してがんになるわけではない。 前立腺がんは、どんな症状? 前立腺がんの初期には、多くの場合自覚症状が現れにくい。がんの進行にしたがって尿の出が悪い、尿線が細いあるいは途絶している、頻尿(特に夜間)、血尿あるいは精液中に血液がみられる、腰背部・臀部あるいは骨盤部のしつこい痛みなどの症状がみられる。がんが外腺にできることが多く、前立腺の真ん中を通っている尿道への影響がそれほど強くないため、肥大症に比べて症状を感じにくい。 前立腺がんの治療法は? 前立腺がんの治療は、がんの広がりによって変わってくる。一般的には手術(摘出)、放射線治療、ホルモン治療などがある。 前立腺がんの発生そのものを確実に予防する方法は、今のところはっきりとはわかっていない。だが、早く発見して適切な治療を施せば、がんが早期であれば完治する場合もあるし、晩期でもがんの進行を遅らせる可能性もある。 前立腺炎 前立腺炎は、どんな病気? 前立腺炎には、尿道から入った細菌が原因で炎症を起こす場合と、原因不明の慢性前立腺炎がある。 細菌性の前立腺炎は38℃以上の高熱が出るが、抗生物質で比較的短期間に治療できる。 一方、慢性前立腺炎の場合は陰のうと肛門の間辺りの不快感、残尿感などの不定愁訴のような症状が続き、若者~中年の男性に多い。原因が不明なため、完治が難しい。 どんなことをするの?前立腺の検査 早期発見のために、いざ前立腺の検査へ…。その前に、検査ではどんなことをするのか簡単にご紹介。 ■前立腺の検査 検査名 目的 検査の方法 直腸診 前立腺の病気を診断する最もポピュラーな検査。前立腺の肥大状況が確認できる。 医師が手袋をつけ人差し指にゼリーをつけて肛門に挿入し、触診する。 超音波断層検査 前立腺全体の大きさや形、前立腺がんなどの疑いがわかる。 超音波発信器を下腹部にあてたり、肛門から直腸に入れて前立腺や膀胱の断層画像を得る。 血液検査(PSA) PSAとは前立腺に特有のたんぱく質のことで、前立腺特異抗原という。血液中にPSAが多くなると前立腺がんの可能性が高いといわれている。 血液検査なので、たいていの病院で受けられる。集団検診の中でPSAを実施している自治体もあるので自分の住む自治体が実施しているかどうか確認してみては? 公開日:2003年1月20日

男性の場合は深刻な事態になりやすい!?男性の更年期障害について、なぜ起こるのか、また、その症状を検証します。 目次 男性の更年期障害による症状 ある?ない?男性の更年期障害の歴史 男性の更年期障害は、なぜ起こる?どう影響する? 「婦人科」はあるが「紳士科」はない。さて何科を受診する!? 男性の更年期障害による症状 中高年男性の自殺、その原因のトップにあげられているのが「健康問題」だそうです。もちろん、これが男性の更年期障害とどう関係しているかは、まったくもって不明ですが、女性と違って男性の更年期障害は、いまだその存在すら認められにくいのが現状です。本人も気づかない間に更年期障害となり、周囲にも当然理解されず、苦しんでいる男性が少なくないのかもしれません。男性の更年期障害とは?そして、男性の苦しい状況を理解することから、考えていきましょう。 ※ちなみに、前回触れましたが、「更年期障害」は俗称で、医学的には「更年期不定愁訴症候群」といいます。今回は、わかりやすさを優先させ、あえて俗称で話を進めます。 男女別に見た更年期の症状(Goldzieherによる) 頻度 男性 女性 1神経質(主観的)神経質(主観的) 2疲労のぼせ 3不眠興奮状態 4興奮状態疲労 5抑うつ状態抑うつ状態 6背頸部痛便秘 7頭痛漠然痛 8のぼせ頻脈、心悸亢進 9頻脈、心悸亢進めまい 10記憶力・集中力減退記憶力・集中力減退 11めまい不眠 12便秘頭痛 13漠然痛神経症 14神経症背頸部痛 15視野暗点視野暗点 16知覚異常知覚異常 17寒気寒気 性欲減退 75%ED(勃起不全) 50%月経異常 99%無月経 58% 出典:「更年期障害 これで安心 新しい治療と生活ガイド」ホーム・メディカ安心ガイド 小学館 この表は、ハンガリーのデータなので、そのまま日本人に置き換えることはできないかもしれませんが、男女で微妙に症状が違うのがおわかりいただけるでしょう。男性の場合、身体に影響が出るより先に、神経的な部分に症状があらわれる傾向があるようです。 また、表の下にある通り、性欲の減退、またはED(勃起不全)となる割合が高く、男性はこうした症状が出てはじめて病院へ行くケースが多いといいます。つまり不眠や疲れといった体調の不良は我慢し続けているということです。 ストレスも比重が高まる年代。男性は結構大変な思いをしているといえるかもしれません。これは本人が自覚すると同時に、周囲も理解を深めていく必要があるでしょう。 ある?ない?男性の更年期障害の歴史 著名人が自身の更年期障害を明したことで認知度は高まったとはいうものの、男性の更年期障害は、医学界でも認知があいまいな部分が多いのが現状です。 この、男性における更年期障害の概念が初めて提唱されたのは、1939年。しかし、男性の場合は、女性の閉経のように劇的な変化がないこと、個人差が大きいことが災いして、概念としてはあるものの、認知・治療がはじめられることはほとんどありませんでした。 さらに悪いことに、その後、もうひとつの概念が台頭してきました。それは「中高年の危機」。聞いたことがある人も多いかもしれません。これは、ミッドライフ・クライシスとも呼ばれるもので、35~45歳に起こる転職、離婚、肉親の死などが誘因となって起こる精神的な葛藤です。身体的な変化によってさまざまな症状がもたらされる更年期障害とはまったく違うものですが、更年期障害に見られる精神神経症状と似たところがあるため、誤解された面が少なくありません。 こうして、男性の更年期障害は、あってなきもののごとく扱われてきたのです。 男性の更年期障害は、なぜ起こる?どう影響する? 更年期不定愁訴症候群を引き起こす要因 男性の場合も、女性の場合と同様に、基本はホルモン量の低下が原因です。 男性のホルモンの仕組みを簡単に説明すると、脳の視床下部から出される性腺刺激ホルモン放出ホルモンが、脳下垂体を刺激します。性腺刺激ホルモンが分泌され、それが睾丸に作用して男らしい肉体や性機能を促すテストステロンを分泌させます。 このテストステロンの分泌量は、45歳くらいから緩やかに減少していくのが一般的です。特に、テストステロンの中でも血中のフリーテストステロンが少なくなると、性欲の減退やEDといった症状につながるといわれています。 こうしたホルモンの低下に加え、大きな影響を与えるのが、ストレスです。更年期にあたる45~50歳前後というのは、子供の独立といった家庭的な面はもとより、仕事の上でもストレスの大きな年代です。そうしたストレスが、男性の更年期障害を触発するといわれています。 また、男性に多く見られるのが、うつ的な傾向です。下の項にもある通り、男性の場合は更年期による身体的な変化が、精神的な面に出やすいようです。このため、どうしても精神面、特にうつ状態に陥りやすいとされています。「何もやる気が起きない」「イライラばかりしている」「うつうつとして、仕事をしたくない」…。更年期にあたる年齢になって、こうした症状が出てきたら、早めに病院へ行くのが得策です。 「更年期としてのうつ状態とうつ病」の比較 更年期症状としてのうつ状態 うつ病 誘因 自己愛の傷つき喪失体験、不明のことが多い 顕著な症状 自己不全感、無気力抑うつ感、エネルギーの低下 治療 自己愛の傷つきを癒す、精神療法的アプローチ薬物治療、休養が主体、精神療法は効果が少ない 経過 慢性化、長期化比較的短期、反復性 予後 基本的に健康な人の反応、比較的良好しばしば不良 ※東京慈恵会医科大学精神科の館直彦氏による、更年期うつ状態とうつ病の違い 出典:「明るく乗りきる男と女の更年期」赤塚祝子 講談社現代新書 「婦人科」はあるが「紳士科」はない。さて何科を受診する!? 男性も、更年期の年齢になったら、たとえ「だるい」といった些細な症状でも長引く場合は、病院へ行きましょう。 理由については、女性の場合を参照してもらえればと思いますが、更年期障害はあくまでも「除外診断」という点です。更年期に当たる年齢は糖尿病、高血圧症といった生活習慣病をはじめ、さまざまな病気を発症しやすい年代でもあります。それらの病気による疲労感や倦怠感、だるさである可能性もあるのです。つまり、ほかに病気がないこと、またはほかの病気の治療による作用である可能性が少ないことが、更年期障害と診断される前提なのです。 しかし、ここでひとつ問題が発生します。女性の場合は婦人科があるので、ひとまず何でもこの科を受診してしまう、ということができます。では、男性の場合は?「だるい」だけで、どの科を受診すれば良いのでしょうか。 大別すると、方法はふたつあります。「だるい」「疲れが取れない」といった場合は、まず心療内科もしくは内科へ。そこでさまざまな検査を受け、どこにも異常や病気がないことを確かめてもらいます。その上で、まだ「だるい」などの症状があるなら、今度は心療内科もしくは神経精神科を受診します。慎重を期するのであれば、事前に電話などで男性の更年期障害についても扱っているか問い合わせたり、かかりつけの医師に紹介してもらうのも良いでしょう。 「尿の出が悪い」「性欲はあるのに勃起が維持できない」といった場合は、泌尿器科の出番になります。ちなみにこの年齢の男性が発症しやすい病気のひとつに、精液がつくられる部位の病気・前立腺肥大症があります。50代の男性なら3~4人に1人はその兆候があるといわれるほど多い病気で、症状としては夜間に何度もおしっこに起きる、残尿感があるなどが見られます。これも早期なら薬で治せますが、症状が進むと手術が必要になる厄介な代物です。 まずは病院へ行くことから。男性も無理や我慢は禁物!です。

尿に異常があった場合、腎臓・膀胱・前立腺などの病気の疑いが考えられます。代表的なものをまとめてご紹介します。 目次 腎臓に関係する病気 尿路に関する病気 前立腺に関する病気 尿検査で早期発見! 腎臓に関係する病気 急性腎炎 腎臓に炎症の起こる病気。腎臓内部で血液の老廃物をろ過する器官のはたらきが低下する。 血尿、たんぱく尿、尿量の減少、むくみなど。場合によっては、発熱や咽頭痛を伴う場合も。 慢性腎炎 急性腎炎の発病後、尿たんぱくや高血圧が1年以上続いているものか、急性腎炎でなくても尿の異常が1年以上続く病気。 高血圧、むくみ、たんぱく尿など。進行すると徐々に腎不全に陥るので要注意。 ネフローゼ症候群 腎糸球体(血液の老廃物を濾し取る機能のある腎臓内の器官)の障害によって起こる病気。 高度のたんぱく尿、低たんぱく血症、高脂血症、むくみなど。慢性化しやすく、症状も軽くなったり重くなったりする。 腎不全 腎機能が急激に低下した状態。慢性腎不全と急性腎不全があり、大半の慢性腎不全は慢性腎炎や糖尿病性腎症などから移行する。 皮膚の紫斑やかゆみ、けいれん、呼吸困難、心不全、嘔吐、など。腎機能が低下すると、尿毒症になる恐れがあり、透析が必要になる。 尿路に関する病気 尿路感染症 尿路(腎臓の腎盂、尿管、膀胱、尿道)の器官に炎症を起こすのが尿路感染症。とくに女性は尿道が短く、菌が入りやすいためかかりやすい。 腎盂炎は、高熱、腰や背中の痛みが特徴。膀胱炎の場合は、頻尿、残尿感、排尿後の不快感が特徴。 腎・尿路結石 腎臓、尿管、膀胱、尿道の尿路に石のようなかたまり(結石)ができる病気。 腎結石より尿管結石のほうが激しく痛む。特に側腹部や腰から背中にかけての部分が激しく痛み、血尿が起こる。結石が尿管にひっかかった場合には、手術が必要。 前立腺に関する病気 前立腺肥大症 男性だけにある前立腺は、尿道を取り囲むような位置にある。その前立腺が加齢とともに肥大して尿道を圧迫してさまざまな障害が起こる病気。 尿道が圧迫されると、尿がちょろちょろとしか出ず、排尿回数が増え残尿感がある。さらに進行すると尿閉といって尿がまったく出なくなることもあり、その場合には手術が必要。 尿検査で早期発見! 日本では、検尿のシステムがかなり確立されており、集団検診のときに検尿が行われる。腎臓病などは自覚症状がないまま進行してしまい、吐き気などの症状が出てきた時にはかなり悪化していることもあるからだ。 現在、腎臓病が進行すると透析以外の治療がなく、莫大な医療費がかかるだけでなく本人の心理的苦痛を増やすことにもなりかねない。そこで、この検診を受けて早期発見することがとても重要なのである。 検尿が行われるのは? 新生児のときの検診 幼児のときの検診 学校での検診 職場での検診 地域での検診 老人の検診 ■関連記事 腎臓は沈黙の臓器、慢性腎臓病(CKD)かどうかチェックしよう 徳島県民に愛される「金時豆入りバラ寿司」を低たんぱくアレンジ 病院おすすめ・ご当地食材で腎臓にやさしいレシピ(5) 健診で見逃されて腎不全や透析?糖尿病性腎臓病(DKD)に注意 公開日:2001年5月7日

前立腺肥大症を治療するには? 男性特有の臓器である前立腺が、年齢を重ねるのとともに大きくなる「前立腺肥大症」。大きくなった前立腺が尿道を圧迫することで、尿が出にくくなる排尿困難や、夜に尿意を感じて何度もトイレに行く夜間頻尿などが引き起こされる。 治療方法は、病気の程度によって異なる。あまり進行していない場合は、生活の見直しとともに経過を観察するのにとどめ、軽度または中等度の場合は薬物療法が行われる。中等度以上ではレーザーや外科手術などによる治療が行われる。一般的に、薬物療法から始めて様子を見ながら、必要に応じて手術療法などに移行することが多い。 よく使われるのはこの2種類 前立腺肥大症の薬物療法では、主に次の2種類の薬が用いられる。 α1(アルファワン)遮断薬 前立腺肥大症の患者の脳からは、α1受容体という細胞組織を通して、膀胱頸部と前立腺にある平滑筋という筋肉に、収縮するように指令が出される。正常な排尿ができなくなるのは、平滑筋が収縮して、尿道が狭くなることによるもの。α1遮断薬を投与すると、この指令がα1受容体に届くのが妨げられるため、平滑筋がゆるんで尿道が広くなり、排尿の問題が改善される。効果が現れるのが比較的早く、効き目も長く続くため、前立腺肥大症を治療する標準的な薬として使用されている。 副作用として、起立性低血圧やめまいなどが現れることがあるが、ほとんど起こらないといわれている。 抗男性ホルモン薬 前立腺の肥大には、テストステロンという男性ホルモンが関係していると考えられている。この薬を投与することで、男性ホルモンが前立腺に及ぼす作用を抑え、前立腺を縮小させることができる。 効果はゆっくりと現れ、排尿の問題も徐々に治まっていくが、投薬を中断すると、いったんは小さくなった前立腺が再び大きくなることがある。副作用として、性欲減退や勃起障害などがまれに起きることがある。 そのほかの薬を使用することも ほかにも、植物エキス製剤やアミノ酸製剤、漢方薬などを使用することがある。これらの薬は、どのような仕組みで作用するのか、また、どれくらい効果があるのか詳しくはわかっていない。主に、手術をすることができない高齢の患者や、他の薬を服用しているため、α1遮断薬と抗男性ホルモン薬を投与できない患者などに用いられる。 アミノ酸製剤は胸焼けや膨満感などの副作用がみられることがあるが、植物エキス製剤や漢方薬に副作用はほとんどないといわれている。 治療を受けずに放置していると、薬だけでは対処できないほど進行している場合もある。排尿について異常を感じたら、なるべく早く病院で相談するようにしよう。
切迫性尿失禁の主な治療は薬物によって行われる。中でも中心的に利用される抗コリン剤、またβ受容体遮断薬の効果や副作用について紹介。その他、電気刺激療法、手術、膀胱訓練などもある。また、日常生活で注意したいポイントも。 目次 切迫性尿失禁は薬で治せる トイレを我慢する膀胱訓練もあわせて行おう 日常生活でのケアのポイント 切迫性尿失禁は薬で治せる 頻尿・尿もれ(過活動膀胱)を症状とする切迫性尿失禁の治療は、薬物による治療がメイン。通常は、膀胱に200~300mlの尿が溜まると尿意をもよおすが、それでも排尿を我慢することができる。しかし、切迫性尿失禁の場合、十分な量の尿を蓄えることができず、少量の尿で尿意を感じたり、意思に反して排尿してしまう。これは、膀胱の筋肉がひとりでに収縮してしまうために起こる。切迫性尿失禁の薬は、この膀胱の収縮を抑え、膀胱に尿をためる機能を正常にするはたらきがある。 抗コリン薬 どんな薬? 抗コリン薬を用いることで8~9割の人が症状が改善するといわれている。抗コリン薬は膀胱の筋肉の緊張をほぐし、収縮を抑えて尿もれを改善する。 抗コリン薬には、アセチルコリンの活動を抑えるはたらきがあり、アセチルコリンのはたらきを抑えることで、膀胱の平滑筋をゆるめて膀胱の中に尿をたくさん蓄えることができるようにする。また、突然の収縮も抑えられるので急な尿もれも防ぐことができる。 副作用は? 口の渇きや便秘があったり、いつもよりまぶしく見えたり、物がぼやけて見えることがある。また、前立腺肥大症がある人は、いつもより残尿感を感じやすくなり尿失禁の症状がひどくなることもあるので、この薬は使わない。 既存の抗コリン薬もあるが、より高い効果と副作用の軽減を目指し、新しい抗コリン薬の開発も進んでいる。 β受容体刺激薬 どんな薬? β受容体刺激薬は、膀胱と尿道括約筋を動かすβアドレナリン受容体を刺激することで、膀胱の筋肉をほぐすとともに、尿道のしまりをよくして尿もれを防ぐ。 副作用は? 手足のふるえや、吐き気、動悸などの副作用が引き起こされることがある。 トイレを我慢する膀胱訓練もあわせて行おう 薬によって切迫性尿失禁の症状が治まってきたら、膀胱訓練を行うと効果的。これは、排尿間隔を長くすることで膀胱の容量を増やす訓練。最初は15分くらいしか我慢できないとしても、慣れてきたら1時間半おき、2時間おきというように我慢する間隔を長くしていくことで膀胱の容量を増やし、頻尿になるのを防ぐ。 これによって7割近くの患者が切迫性尿失禁を克服しているが、あくまでもメインは薬物療法なので、薬の効果が現れないうちに行うのは厳禁。医師の指導のもとでしっかり排尿記録をつけながら行うようにしよう。 日常生活でのケアのポイント ポイント1:「おしっこはトイレでする」という基本を守る 自宅での療養中、尿もれパッドに頼り切っていると「いつもらしてもいい」という安心感があり、早めに克服できなくなることも。パッドを利用するときには補助的に利用することを心がけ、膀胱訓練を続けながら「自分でトイレに行く」習慣をしっかり身につけよう。 ポイント2:外出時には尿失禁用のパッドを身に着ける 自宅では尿もれパッドに頼らない方がベターだが、外出先ではこうしたものを利用するのもかしこい方法だ。ただし、外出先でもトイレを利用し、あくまでも補助的に使うということを忘れずに。 ポイント3:水分はしっかり補給する 尿失禁を怖れるあまり、水分をあまりとらずに過ごしてしまう人も多い。しかし、これは厳禁。特に高齢者はのどの渇きに気づきにくい人も多く、その上意識的に水分補給を制限してしまうと、脱水症状になる可能性もある。特に乾燥する季節、また汗をかいたときには積極的にとることを心がけたい。 ただし、コーヒー、紅茶、緑茶、アルコールなどの利尿作用の強い飲み物や、1日に水分量を多く摂り過ぎると頻尿を進めることになるので、注意が必要。白湯やジュース、牛乳などをあわせながら、トータルで1~1.5リットルほどとるように心がけよう。 ポイント4:清潔を保とう 毎日お風呂で陰部をしっかり洗い、冷えやストレスによって細菌への抵抗力が落ちないように気をつけよう。 ■関連記事 女性を悩ます排尿障害やデリケートゾーンの疾患「GSM」とは 日本抗加齢医学会セミナー
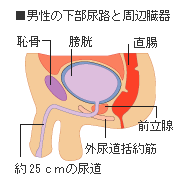
尿失禁のタイプはさまざま。切迫性尿失禁、腹圧性尿失禁、溢流性尿失禁、全尿失禁、尿道外尿失禁、機能性尿失禁など、それぞれの特徴について解説。また、なぜ女性に多いのについても説明。 目次 尿もれという症状~QOLの向上のために 尿失禁はなぜ女性に多い? 尿失禁にはさまざまな種類がある 尿もれという症状~QOLの向上のために 最近にわかにクローズアップされている「尿失禁」。もちろん、これまでも尿失禁に悩む人はたくさんいたが、医学の世界では"生命を救うための医療"が第一に考えられてきたため、あまり重要視されてこなかったのが実状だ。そのため、十分な処置を受けられずにあきらめながら何十年も過ごしてきた人も多かったことだろう。 しかし、生活の質=QOL(クオリティオブライフ)を確立・維持させるための医学が重要視されるようになった現在、尿失禁というQOLの低下に関わる問題も治療によって解決していくことが必要とされてきている。医療の質も日に日に向上している。適切な治療を受ければ、不快な症状を克服し笑顔で毎日を過ごすことが可能になるのだ。 尿失禁はなぜ女性に多い? 尿のトラブルは女性に多いといわれるが、なぜだろう?これは、女性と男性の体の構造の違いによる要因が大きい。男性の尿道が約25センチもあるのに対し、女性はたったの4センチしかないため、膀胱に圧力が加わると、すぐにおしっこが出やすくなる。 また尿道が短いため、膀胱が細菌などの感染被害を受けやすく、膀胱炎をきっかけに尿失禁を起こすケースも少なくない。加えて、膀胱や尿道を支える筋肉がもともとゆるみやすくできており、妊娠・出産などを通じてさらにこれらの筋肉が弱くなってしまうことも排尿を抑えきれなくなる大きな要因のひとつである。 尿失禁にはさまざまな種類がある 切迫性尿失禁 「おしっこをしたい」と思ってもトイレまで間に合わずに、途中でもれてしまうなどが症状。脳や脊髄の障害によるもの、膀胱の不安定性によるもの、膀胱や尿道の炎症が原因になるものなど、さらにタイプは細かく分かれる。腹圧性尿失禁に次いで患者数の多い尿失禁だが症状はより強く、患者の悩みも深刻である。 腹圧性尿失禁 尿失禁の中で最も患者数が多く、患者のほとんどは30歳以上の女性。くしゃみやせきをしたとき、急に立ったときや物を持ち上げたときなどに膀胱に圧力が加わり、下着を少しぬらしてしまうなどが典型的な症状。 腹圧性尿失禁が女性に多いのは、膀胱や泌尿器を支える括約筋や骨盤底筋群などの力が弱くなるのが原因。出産に備えこれらの筋肉が男性よりゆるめにつくられているのに加え、妊娠・出産を経てさらに弱り、年齢を重ねるにつれ症状が現れやすくなるのだ。また、肥満によりお腹についた脂肪が膀胱に圧迫を加えることも見逃せない要因のひとつ。軽度なら骨盤底筋群などを鍛える体操だけで治るが、重度になると、薬物療法、電気刺激療法、コラーゲン注入、切開手術などが行われることもある。 溢流性尿失禁 膀胱が尿でパンパンにふくれあがり、あふれてもれてしまう。膀胱には十分な尿がたまっているのに「おしっこをしたい」という強い尿意がなく、排尿のあとには残尿感を感じてしまうのが特徴。背景には糖尿病や、男性の場合には前立腺肥大症や前立腺がんなどによる排尿障害、女性の場合には子宮がん、直腸がんなどが影響していることがある。 機能性尿失禁 膀胱にも泌尿器にも排尿を制御する神経回路にも異常がないのに、尿もれをしてしまう。「尿をしてはいけない」という自覚がなく、トイレ以外の場所でも排尿してしまう老人性認知症の人や、日常生活動作に支障がある人などにみられる。 全尿失禁と尿道外尿失禁 膀胱が本来の機能を果たしていないことによって起こる尿失禁。全尿失禁は膀胱が尿をためることができず素通りして尿道に流れてしまうもの。また、尿道外尿失禁は、尿が膀胱→尿道→体外という正規のルートをとらず、直腸や膣などを通って出てしまうもの。